Академический Документы
Профессиональный Документы
Культура Документы
Purpura Trombocitopenica Ideopatica
Загружено:
David Alexander ReinaАвторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Purpura Trombocitopenica Ideopatica
Загружено:
David Alexander ReinaАвторское право:
Доступные форматы
PURPURA TROMBOCITOPNICA
IDIOPTICA
Curso de pregrado
PTI
Definicin: El trmino de prpura
trombocitopnica idioptica usualmente se
refiere a la trombocitopnia de etiologa
exgena, siendo un diagnstico de
exclusin en la cual otras causas de
trombocitopnia secundaria han sido
excluidas.
La presencia de megacariocitos
normales o aumentados en la mdula
sea es un criterio diagnstico.
PTI
FISIOPATOLOGA: PTI es el resultado de una
acelerada destruccin de plaquetas desencadenada
por un proceso inmunolgico.
Los pacientes producen auto anticuerpos
monoclonales y policlonales dirigidos hacia las
plaquetas, que una vez cubiertas con estos
anticuerpos entran al bazo donde los fagocitos mono
nucleares las reconocen mediante el receptor Fc y
las retiran de la circulacin.
La mdula reacciona produciendo plaquetas jvenes
y reticuladas que son hemostticamente mas activas.
Lo cual explica por que estos pacientes sangran
menos aunque tengan pocas plaquetas.
PTI
El factor responsable de la trombocitopenia es una
inmunoglobulina de la clase de las Ig G especificas y que pueden
ser removidas del suero y se han demostrado cantidades
aumentadas en la superficie de las plaquetas y estos niveles son
proporcionales a los niveles de destruccin.
Complejos inmunes: Se ha establecido que el dao a la plaqueta
puede ser resultado de un complejo antgeno anticuerpo que se
form a consecuencia de un evento inmunolgico no relacionado
con las plaquetas y que se ha relacionado con infecciones
virales. Los virus desencadenantes son: varicela, Ebstein Barr,
parvovirus B19 e influenzae.
Los complejos antgeno anticuerpo virales se han encontrado en
el 58% de los pacientes, y en algunos casos el anticuerpo
especfico y el complejo inmune han sido demostrados.
PTI
Incidencia: Es ms frecuente en nios y
adultos jvenes. En el 70% de los pacientes
la enfermedad aparece antes de los 21 aos,
se presenta ms frecuentemente entre
mujeres con una relacin de hasta 3:1. En
nios la edad ms frecuente es entre los 2 a
los 13 aos con un pico entre los 4 y los 8
aos.
PTI
Sobrevida de las plaquetas: es desde 3 das hasta
minutos. Las plaquetas islogas no sobreviven ms
que las autlogas lo cual confirma que la transfusin
es poco til para aumentar el conteo de plaquetas.
Los estudios de antgenos de histocompatibilidad
revelan una predisposicin hereditaria al PTI en
personas con el antgeno drw2. En otros estudios se
sugiere que el aloantigeno HLA DR4 (LB4) fue
predictivo de mala respuesta a tratamiento con
corticoesteroides y una respuesta favorable a la
esplenectoma.
PTI
EL PAPEL DEL BAZO:
La importancia del bazo en la patogenesis de la PTI
se ha comprobado con la esplenectoma en algunos
pacientes. La fagocitosis de las plaquetas por los
leucocitos del bazo ha sido demostrada in vitro. Las
plaquetas en los casos de PTI severos son
secuestradas tambin en la circulacin heptica. El
bazo tambin produce anticuerpos antiplaquetarios
de la clase IgG. Se han encontrado anticuerpos que
no fijan el complemento, as como tambin
anticuerpos que fijan C3 producidos en el bazo.
PTI
ALTERACIN DE LA TROMBOPOYESIS
Se ha demostrado la presencia de inmunoglobulinas
en la superficie de los megacariocitos, como parte
de la reaccin inmunolgica que destruye plaquetas,
tanto intra como extramedularmente. El cambio ms
importante es el incremento de la trombopoyesis
como lo evidencia el aumento de la masa de
megacariocitos que puede ser de 2 a 9 veces mayor
que en los pacientes normales, pero aun as es
insuficiente para compensar la gran destruccin
perifrica de las plaquetas.
WHOLE BLOOD
PTI
CUADRO CLINICO:
PTI AGUDA:
La enfermedad usualmente se presenta en forma sbita, en un
nio que luce sano. Puede haber historia de una infeccin
respiratoria o exantemtica que precede en 3 semanas la
aparicin del sangrado, que suele presentarse en piel y mucosas,
en forma de petequias y equimosis, hasta en el 84% de los
pacientes. Aun en trombocitopenia severa las manifestaciones de
sangrado en los nios, suelen ser leves. Una historia clnica de
sangrados e los parientes puede orientar a una enfermedad de
von Willebrand 2B. La forma adulta que es rara puede
presentarse con hemorragia de curso fulminante. La PTI aguda
usualmente es de curso auto-limitado con remisin espontanea
hasta en el 93 % de los casos. La duracin de la enfermedad es
de pocos das a pocos meses con un promedio de 4 a 6
semanas. Puede presentarse fiebre y esplenomegalia de menos
de 3 cm. En el 10% de los pacientes.
PTI
MANIFESTACIONES DE SANGRADO:
La severidad y frecuencia de la hemorragia se relaciona con el
conteo de plaquetas. Las manifestaciones ms frecuentes son de
tipo purprico (en piel). Con ms de 50.000 plaquetas solo
presentan sangrado pos traumtico, con plaquetas entre 50.000
y 10.000 puede haber manifestaciones de sangrado espontaneo
como equimosis y petequias. Plaquetas de menos de 10.000 se
asocian con hemorragia difcil de controlar.
La epistaxis y la hemorragia gingival son comunes, y son menos
frecuentes las hemorragias en el tracto genitourinario.
La hemorragia en el sistema nervioso central es la complicacin
ms seria ocurre en menos del 1% de los casos. Se asocia a
niveles de menos de 10.000 plaquetas. Usualmente es
subaracnoidea, mltiple y de intensidad variable. Pueden
observarse numerosas hemorragias retinianas pequeas y
subconjuntivales.
PTI
LABORATORIO:
El VPM (volumen plaquetario medio) est elevado, el
PDW est tambin elevado. Si hay anemia est con
relacin a la perdida por sangrado. El leucograma es
normal o con neutrofilia por sangrado.
Tiempo prolongado de sangrado, deficiente
retraccin del coagulo, prueba positiva del torniquete.
TP y TPT normales. (En la practica no se realizan).
La mdula: Megacariocitos numerosos y grandes.
Anticuerpos antiplaquetarios: se pueden detectar
hasta en un 65% de los pacientes.
PTI
DIAGNOSTICO DIFERENCIAL:
El diagnostico diferencial debe incluir enfermedad maligna que infiltre medula
sea.
Se deben buscar contacto con txicos y drogas, como valproato, AAS, y
antihistminicos. Trombocitopenia hereditaria en la forma autosmica
dominante. Esplenomegalia sugiere otra enfermedad subyacente.
Linfadenopata, ictericia y hepatomegalia sugieren trombocitopenia secundaria.
Una anemia importante, sin proporcin con el sangrado puede revelar otros
trastornos hematolgicos.
Leucopenia (neutropenia) es sugestiva de leucemia, anemia aplsica,
hiperesplenismo, o lupus eritematoso. En este ltimo caso la trombocitopenia
puede ser una manifestacin que precede en meses o aos a la enfermedad
(se puede ver aumento de la globulina srica). El sndrome de anticuerpos
anticardiolipina puede asociarse a trombocitopenia, y otras manifestaciones
tromboemblicas, as como un VDRL falso positivo.
El aspirado de mdula sea solo es importante para el diagnstico diferencial,
cuando hay organomegalia, pan o bicitopenia, lifadenopatas no explicables e
historia clnica incompatible.
PTI
NORMAS DE TRATAMIENTO PARA PACIENTES MENORES DE 15
AOS CON PTI
PTI AGUDA: El 93% no requieren tratamiento, y la recuperacin
espontanea ocurre en los primeros 3 meses en un 75% de los
pacientes.
Pacientes con manifestaciones hemorrgicas leves (en piel) y ms de
20.000 plaquetas: Observacin cuidadosa con citas cada 2 semanas.
Pacientes con ms de 20.000 plaquetas pero con manifestaciones
hemorrgicas graves en piel o mucosas, o datos que hagan pensar en
sangrado en S.N.C. se deben hospitalizar e iniciar tratamiento oral o
parenteral de acuerdo a la condicin del paciente.
Pacientes con menos de 20.000 plaquetas sin manifestaciones
hemorrgicas: Prednisolona 2-4 mg/Kg/da durante 5 das. Citas cada 2
3 semanas hasta que tenga ms de 20.000 plaquetas. Luego citas
cada 1 2 meses hasta que normalice las plaquetas.
PTI
El efecto de los esteroides se explica por 3
mecanismos:
Aumenta la estabilidad vascular.
Reduce la produccin de auto anticuerpos.
Disminucin en la eliminacin de plaquetas
cubiertas con auto anticuerpos
PTI
Tratamiento:
Pacientes con manifestaciones hemorrgicas en
mucosas y menos de 20.000 plaquetas: Se debe
hospitalizar e iniciar tratamiento con Prednisona 2 a 4
mg/Kg/da PO, por 5 das. Si no se puede usar la va
oral, y tomando en cuenta que es un tratamiento ms
efectivo Metilprednisolona: hasta 30mg/Kg/Da dividido
en cada 6 horas IV, durante 3 das.
Sangrado en SNC, tubo gastrointestinal y/o
pulmonar: Gammaglobulina IV a dosis de
1gm/Kg/Da durante hasta 2 das. Tiene efectos
secundarios como fiebre, escalofros, cefalea y
meningismo. Si no hay respuesta evaluar la
transfusin de plaquetas a 10 unidades/da.
PTI
Esplenectoma : Solo en caso extremo,
despus de que las otras medidas han
fracasado. En presencia de un sangrado grave,
tratado con gammaglobulina y transfundiendo
plaquetas.
Medidas de soporte: Restringir la actividad
fsica para minimizar las posibilidades de
trauma craneano. Evitar medicamentos que
alteran la funcin plaquetaria . En caso de un
sangrado grave una dosis nica de
gammaglobulina y la transfusin de plaquetas
es la medida ms til
PTI
PTI crnica: En el 70 a 90% de los casos los esteroides pueden elevar
el nmero y mejorar la funcin plaquetaria, en forma temporal. La
respuesta se presenta a los pocos das. Actan inhibiendo la unin de
anticuerpos con las plaquetas, y disminuye la funcin retculo endotelial
de destruccin plaquetaria. Se recomiendan dosis de 1 a 2 mg/Kg/Da
durante 5 das. En Estos pacientes es importante aplicar la vacuna
antineumococo por una eventual esplenectoma.
Esplenectoma: Mejora el recuento plaquetario y el tiempo de sangrado
en el 50 al 90% de los pacientes. Los casos se deben individualizar. Se
recomienda en PTI crnica, con antecedentes de sangrados vicerales
moderados o graves, con factores de riesgo, mayor de 4 aos, con
cifras de plaquetas menores de 20.000 en forma repetida, no hay
respuesta al tratamiento con esteroides, la respuesta es muy corta y
amerita cursos frecuentes de corticoesteroides a altas dosis para evitar
los sangrados. Hay respuesta temporal al tratamiento con
Gammaglobulina. Cuando es difcil un seguimiento adecuado. Tiene
contraindicacin para el uso de esteroides.
Esta contraindicada en pacientes con riesgo quirrgico alto.
PTI
PTI CONGENITA EN EL NEONATO:
Esta trombocitopenia se puede presentar por la transmisin
pasiva de un anticuerpo de una madre con PTI. En estos casos
IgG asociado a plaquetas puede ser detectado en las plaquetas
de la madre mediante un test directo o indirecto (este ltimo del
suero de la madre). Tambin esta trombocitopenia puede ocurrir
en una madre que se sensibiliza a los antgenos plaquetarios del
feto que no estn presentes en sus propias plaquetas
(trombocitopenia isoinmune). La mayora de los nios no requiere
tratamiento porque el sangrado es mnimo. En un tiempo de 1
semana a 4 meses los anticuerpos desaparecen de la circulacin
y el conteo de plaquetas se normaliza. La mortalidad por
sangrado en estos pacientes va de 0 a 25%. La principal
complicacin hemorrgica inmediatamente despus del
nacimiento es: la hemorragia intracraneana. Los esteroides como
la Dexametasona as como la exanguneo transfusin son
medidas que requieren ms estudio.
Вам также может понравиться
- Absorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleОт EverandAbsorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleОценок пока нет
- Púrpura Trombocitopénico Inmunológico AgudoДокумент3 страницыPúrpura Trombocitopénico Inmunológico AgudoNathaly González GiambraОценок пока нет
- PtiДокумент5 страницPtiOscar Enrique Mundaca BravoОценок пока нет
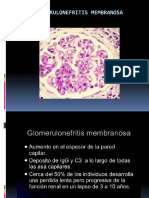
- Glomerulonefritis: causas, tipos y tratamientoДокумент4 страницыGlomerulonefritis: causas, tipos y tratamientoOLGA PATRICIA ARGEL SOSSAОценок пока нет
- PTI: Púrpura trombocitopénica idiopáticaДокумент4 страницыPTI: Púrpura trombocitopénica idiopáticaIzamal Carlos LeónОценок пока нет
- Pti y PTTДокумент20 страницPti y PTTlaboedense100% (2)
- PTI + PTT 2016 UNSCA FinalДокумент47 страницPTI + PTT 2016 UNSCA FinalLeonardo Valladares EspinozaОценок пока нет
- Purpura Trombocitopenica Idiopatica en GestacionДокумент17 страницPurpura Trombocitopenica Idiopatica en GestacionFernando AlonsoОценок пока нет
- Presentación FISIOДокумент14 страницPresentación FISIOKarla GómezОценок пока нет
- Pti CartaДокумент5 страницPti CartaKaren SanchezОценок пока нет
- TrombocitopeniaДокумент9 страницTrombocitopeniaEdwin FloydОценок пока нет
- TrombopeniaДокумент9 страницTrombopeniaDanilo JaramilloОценок пока нет
- PlaquetopeniaДокумент46 страницPlaquetopeniasalo100% (1)
- Enfermedades Hematologicas y EmbarazoДокумент5 страницEnfermedades Hematologicas y EmbarazoYessenia Godínez BarriosОценок пока нет
- Transtorno de La CoagulacionДокумент45 страницTranstorno de La CoagulacionvcuevacristhialОценок пока нет
- Policitemia VeraДокумент30 страницPolicitemia VeraRaul100% (4)
- PÚRPURAДокумент57 страницPÚRPURAJocelyn Martínez ColínОценок пока нет
- Purpura Trombocitopenica IdiopaticaДокумент29 страницPurpura Trombocitopenica Idiopaticapablo luis flores leon100% (1)
- Trompocitopenia ComДокумент43 страницыTrompocitopenia ComligachiОценок пока нет
- Nefropatías GlomerularesДокумент34 страницыNefropatías GlomerularesAlejandro HernándezОценок пока нет
- Segundo Parcial Hematología 2Документ48 страницSegundo Parcial Hematología 2CorolarioОценок пока нет
- PurpurasДокумент23 страницыPurpurasAlex RmsОценок пока нет
- Anemia Drepanocitica, PTI, PTTДокумент11 страницAnemia Drepanocitica, PTI, PTTAndrea olivieriОценок пока нет
- Tip 2021Документ36 страницTip 2021Daniel Eduardo Ek GianОценок пока нет
- PURPURA-TROMBOCITOPENICAS TerminadoДокумент20 страницPURPURA-TROMBOCITOPENICAS TerminadoNycSandovalCandiaОценок пока нет
- Purpura TrombocitopenicaДокумент5 страницPurpura TrombocitopenicaSilvi Orellana ManzanoОценок пока нет
- PTIДокумент10 страницPTIOsiithaa CañaszОценок пока нет
- MercedesNúñezLagunas 501Документ25 страницMercedesNúñezLagunas 501Adan Salgado PonceОценок пока нет
- Trombocitopenia 110152Документ12 страницTrombocitopenia 110152viviana guamanОценок пока нет
- Revisiones - Trastornos PlaquetariosДокумент13 страницRevisiones - Trastornos Plaquetariosjeffrey146Оценок пока нет
- Guia Hemato 1Документ26 страницGuia Hemato 1Dra Paulina GBОценок пока нет
- Purpura Trombocitopenica Bacteriana Sistema de DiagnósticosДокумент9 страницPurpura Trombocitopenica Bacteriana Sistema de DiagnósticosEsmeralda DávilaОценок пока нет
- Purpura Trombocitopenica Isoinmune en PediatriaДокумент22 страницыPurpura Trombocitopenica Isoinmune en PediatriaIvan Retana100% (1)
- Hematología OncologíaДокумент41 страницаHematología OncologíaPaola MartínezОценок пока нет
- ..Semio Hoja de ExamДокумент35 страниц..Semio Hoja de ExamcositasОценок пока нет
- Purpura Trombocitopenica InmunologíaДокумент33 страницыPurpura Trombocitopenica InmunologíaBryan ToapantaОценок пока нет
- Anemia Por Deficit de Hierro Correcto CDДокумент55 страницAnemia Por Deficit de Hierro Correcto CDYhajairaAlirivОценок пока нет
- Trombocitopenia Inmune PrimariaДокумент33 страницыTrombocitopenia Inmune PrimariaJose Luis0% (1)
- Púrpura Trombocitopénica TrombóticaДокумент31 страницаPúrpura Trombocitopénica TrombóticaDaniel BustamanteОценок пока нет
- Purpura TrombocitopenicaДокумент6 страницPurpura TrombocitopenicaOlivia MaroОценок пока нет
- Informe de Leucemia Mieloide AgudaДокумент7 страницInforme de Leucemia Mieloide AgudaMarlon CampoverdeОценок пока нет
- TrombocitosisДокумент10 страницTrombocitosisNorvin FloresОценок пока нет
- Alteraciones Adquiridas de La CoagulacionДокумент8 страницAlteraciones Adquiridas de La CoagulacionGuerhansberger TayllowОценок пока нет
- Trombocitopatías y Trombocitopenias.Документ35 страницTrombocitopatías y Trombocitopenias.Hesed VirtoОценок пока нет
- Trombocitopenia Inmune: Dr. Manuel E. Vásquez PediatraДокумент35 страницTrombocitopenia Inmune: Dr. Manuel E. Vásquez PediatraManuel VasquezОценок пока нет
- Purpura Trombocitopenica IdiopaticaДокумент9 страницPurpura Trombocitopenica IdiopaticaJohanna SolisОценок пока нет
- PTI ClaseДокумент17 страницPTI Clasejandi88Оценок пока нет
- PTI: Manejo e incidencia de la púrpura trombocitopénica inmune en el nuevo milenioДокумент45 страницPTI: Manejo e incidencia de la púrpura trombocitopénica inmune en el nuevo milenioKarla 칼라Оценок пока нет
- PTI AdultosДокумент24 страницыPTI AdultosJose Luis Rivas CárdenasОценок пока нет
- PTI revisión bibliográfica facultad ingeniería biomédicaДокумент8 страницPTI revisión bibliográfica facultad ingeniería biomédicaDavid Ajhuacho IncaОценок пока нет
- CitopeniasДокумент24 страницыCitopeniasmonicamalvarezОценок пока нет
- TrombocitopeniaДокумент5 страницTrombocitopeniaAleTejadaSantamariaОценок пока нет
- Glomerulonefritis y Sin Drome NefroticoДокумент34 страницыGlomerulonefritis y Sin Drome NefroticoPerla RodenasОценок пока нет
- Glomerulonefritis primariaДокумент9 страницGlomerulonefritis primariaPablo BosaОценок пока нет
- Purpura 1Документ6 страницPurpura 1Adrian BalandraОценок пока нет
- Purpur AsДокумент113 страницPurpur AsJULIANA TABARES SOTOОценок пока нет
- Interpretación Del HemogramaДокумент53 страницыInterpretación Del HemogramaYerko Suazo PáezОценок пока нет
- Glomerulonefritis membranosa: causas, síntomas y tratamientoДокумент27 страницGlomerulonefritis membranosa: causas, síntomas y tratamientoDisfracesCajamarcaОценок пока нет
- Ateneo HPДокумент27 страницAteneo HPJuan Jose Flores IngalaОценок пока нет
- Caso - 1 LMCДокумент7 страницCaso - 1 LMCYAZMIN CHONAОценок пока нет
- Manual Del Interno Criterios y ClasificacionesДокумент98 страницManual Del Interno Criterios y ClasificacionesAgnódice de AtenasОценок пока нет
- DOFAДокумент7 страницDOFADavid Alexander ReinaОценок пока нет
- Programa 090320223656 Phpapp02Документ29 страницPrograma 090320223656 Phpapp02David Alexander ReinaОценок пока нет
- Genetica Mendeliana Generalidades 20111448454436810.pdf Jsessionid PDFДокумент6 страницGenetica Mendeliana Generalidades 20111448454436810.pdf Jsessionid PDFDavid Alexander ReinaОценок пока нет
- Morfología Humana. Tomo 1Документ199 страницMorfología Humana. Tomo 1Jose Alberto Andrade López90% (41)
- Bases Legales de La Atencià N Prehospitalaria en VenezuelaДокумент49 страницBases Legales de La Atencià N Prehospitalaria en VenezuelaDavid Alexander Reina100% (1)
- Pares CranealesДокумент18 страницPares CranealesJose CadenasОценок пока нет
- Cuadro Comparativo Entre Celula Procarionte y EucarionteДокумент3 страницыCuadro Comparativo Entre Celula Procarionte y EucarionteDavid Alexander ReinaОценок пока нет
- P1 Morfofisiologia I Curso 2011 2012 PDFДокумент13 страницP1 Morfofisiologia I Curso 2011 2012 PDFDavid Alexander ReinaОценок пока нет
- Biolofia Libro Texto 2Документ222 страницыBiolofia Libro Texto 2David Alexander ReinaОценок пока нет
- Esquema Docente Primer AñoДокумент6 страницEsquema Docente Primer AñoDavid Alexander ReinaОценок пока нет
- Sistemas AutomatizadosДокумент7 страницSistemas AutomatizadosedyelroОценок пока нет
- Diapositivas HigadoДокумент32 страницыDiapositivas HigadoYesselin Guisela Barrios BarriosОценок пока нет
- Introducción A La FisioterapiaДокумент8 страницIntroducción A La FisioterapiaClaudia MontielОценок пока нет
- Deficiencias Del Instituto Guatemalteco de Seguridad Social IGSSДокумент2 страницыDeficiencias Del Instituto Guatemalteco de Seguridad Social IGSSNANCI SUCELY100% (1)
- QUIMICA, Chia ZinniaДокумент7 страницQUIMICA, Chia ZinniaSantiagoLRОценок пока нет
- Hoja de Trabajo Dea/lifepak-Rcp.Документ4 страницыHoja de Trabajo Dea/lifepak-Rcp.Jazmin LópezОценок пока нет
- D 5 D 8 B 6Документ51 страницаD 5 D 8 B 6Yesenia Ñacari Enciso100% (2)
- Joaquín Torres NievesДокумент13 страницJoaquín Torres NievesHernaiz BetavaОценок пока нет
- Practica #3 Extracción de La PiperinaДокумент12 страницPractica #3 Extracción de La PiperinaAngelica UsugaОценок пока нет
- Nivel 1: La Experiencia Del MovimientoДокумент91 страницаNivel 1: La Experiencia Del MovimientoAdrian CerveraОценок пока нет
- Tema 48 Del Segundo Semestre de La Universidad Nacional Experimental Francisco de MirandaДокумент52 страницыTema 48 Del Segundo Semestre de La Universidad Nacional Experimental Francisco de MirandaEmmy CamachoОценок пока нет
- Cuestionario Medicina Preventiva (Venezuela)Документ8 страницCuestionario Medicina Preventiva (Venezuela)Andres ChirinoОценок пока нет
- Control 3Документ5 страницControl 3JorgeLuisPetriОценок пока нет
- Planos, Ejes y TejidosДокумент24 страницыPlanos, Ejes y TejidosLICAF100% (6)
- Quiz I - Unidad III - FarmacologiaДокумент4 страницыQuiz I - Unidad III - FarmacologiaMaria AguiarОценок пока нет
- Cesáreas guía prácticaДокумент52 страницыCesáreas guía prácticachippymatzi100% (1)
- CelulitiaДокумент7 страницCelulitiaJessica Solis AlorОценок пока нет
- Trabajo 2Документ9 страницTrabajo 2Kristi FreundОценок пока нет
- CIPROFLOXACINOДокумент7 страницCIPROFLOXACINOYasmin Sanchez ChambaОценок пока нет
- Anestésicos LocalesДокумент5 страницAnestésicos LocalesAlberto FlrsОценок пока нет
- Mane Burgues Publicaciones Medicas UruguayasДокумент257 страницMane Burgues Publicaciones Medicas UruguayasTania PeñaОценок пока нет
- Torax SemioДокумент22 страницыTorax SemioJINNA PAOLA WALTEROS DIAZОценок пока нет
- Exposición de Transmisión VerticalДокумент11 страницExposición de Transmisión VerticalAngie Meza NúñezОценок пока нет
- Ilativos, Predac TP15 Razonamiento VerbalДокумент4 страницыIlativos, Predac TP15 Razonamiento VerbalAnonymous J9pFlzpF5M50% (2)
- CHARLA EDUCATIVA DiarreaДокумент8 страницCHARLA EDUCATIVA DiarreaBrayan Castillo100% (1)
- Dientamoeba FragilisДокумент4 страницыDientamoeba FragilisJannet Gardenia Figueroa OrralaОценок пока нет
- Heart Failure 2013 BraunwaldДокумент39 страницHeart Failure 2013 BraunwaldDiego Ignacio Olmedo Díaz100% (1)
- MECONIO EN EL LÍQUIDO AMNIÓTICOДокумент12 страницMECONIO EN EL LÍQUIDO AMNIÓTICOluz rosita sucñoОценок пока нет
- Lesiones BlancasДокумент18 страницLesiones BlancasKeyBalarezoRodrìguezОценок пока нет
- Parametros Ranger 2007Документ749 страницParametros Ranger 2007Martin Sebastian Diniz Pons92% (13)