Академический Документы
Профессиональный Документы
Культура Документы
Askep Gastritis, Ulkus Peptikum, Kanker Gaster
Загружено:
ianАвторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Askep Gastritis, Ulkus Peptikum, Kanker Gaster
Загружено:
ianАвторское право:
Доступные форматы
Asuhan Keperawatan pada Gangguan Gastrointestine :
Gastritis, Ulkus Peptikum, dan Kanker Gaster
Makalah ini disusun untuk memenuhi mata ajaran Keperawatan Medikal Bedah
Dosen :
Ns. Elizabeth Ari .,S.Kep
Disusun Oleh :
KELAS SANTA TERESA
Sekolah Tinggi Ilmu Kesehatan Santo Borromeus
Program Studi DIII Keperawatan
Bandung
2009
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 1
BAB II
TINJAUAN TEORITIS
GASTRITIS
2.1 ASUHAN KEPERAWATAN PADA GASTRITIS
A. Konsep Dasar Penyakit
1. Definisi
a. Gastritis adalah inflamasi dari mukosa lambung.( Kapita Selecta Kedokteran, Edisi
Ketiga hal 492)
b. Gastritis adalah segala radang mukosa lambung.( Buku Ajar Ilmu Bedah ,Edisi
Revisi hal 749)
c. Gastritis merupakan suatu keadaan peradangan atau perdarahan mukosa lambung
yang dapat bersifat akut, kronis, difus atau local.(Patofisiologi, Sylvia A Price hal 422)
d. Gastritis adalah suatu proses inflamasi pada lapisan mukosa dan submukosa
lambung dan secara hispatologi dapat dibuktikan dengan adanya infiltrasi sel-sel radang pada
daerah tersebut.( Imu Penyakit Dalam Jilid II)
Kesimpulan :
Gastritis adalah inflamasi pada lapisan mukosa dan submukosa lambung dan dapat
dibuktikan dengan adanya infltrasi sel-sel radang.
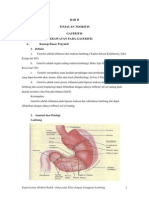
2. Anatomi dan Fisiologi
Lambung
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 2
Lambung merupakan sebuah kantung muskuler yang letaknya antara esophagus dan usus
halus, sebelah kiri abdomen di bawah diafragma. Lambung merupakan saluran yang dapat
mengembang karena adanya gerakan peristaltik, tekanan organ lain, dan postur tubuh.
Struktur lambung :
a. Fundus ventrikuli
Bagian ini menonjol ke atas, terletak di sebelah kiri osteum kardiakum dan biasanya
berisi gas. Pada batas dengan esophagus terdapat katup sfingter kardiak.
b. Korpus ventrikuli
Bagian ini merupakan bagian lambung yang berbentuk tabung dan mempunyai otot yang
tebal membentuk sfincter pylorus. Antrum pylorus merupakan muara bagian distal dan berlanjut
ke duodenum.
c. Antrum pylorus
Merupakan bagian lambung yang berbentuk tabung dan mempunyai otot yang tebal
membentuk sfincter pylorus. Antrum pylorus merupakan muara distal yang berlanjut ke
duodenum.
d. Kurvantura minor.
Terletak di sebelah kanan lambung dan terbentang dari osteum kardiak sampai ke
pylorus. Kurvantura minor dihubungkan ke hepar oleh omentum minor. Suatu lipatan ganda dari
peritoneum.
e. Oesteum kariakum
Merupakan tempat esophagus bagian abdomen masuk ke lambung. Pada bagian ini
terdapat orifisium pylorus yang tidak mempunyai sfincter khusus, hanya berbentuk cincin yang
membuka dan menutup osteum dengan kontraksi dan relaksasi. Osteum dapat tertutup oleh
lipatan membran mukosa dan serta otot pada dasar esophagus.
Fungsi lambung:
Lambung menampung makanan yang masuk melalui esophagus, menghancurkan
makanan dengan gerakan peristaltik lambung dan getah lambung. Penghancuran makanan
dilakukan dengan dua cara:
a. Mekanis : menyimpan, mencampur dengan sekret lambung dan mengeluarkan kimus ke
dalam usus. Pendorongan makanan terjadi secara gerakan peristaltik setiap 20 detik.
b. Kimiawi : bolus dalam lambung akan dicampur dengan asam lambung dan enzim-enzim
tergantung jenis makanan enzim yang dihasilkan antara lain pepsin asam garam, renin dan lapisan
lambung.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 3
1. Pepsin, memecah putih telur menjadi asam amino (albumin dan pepton) agar dapat
diabsorbsi di intestinum minor.
2. Asam garam (HCl) mengasamkan makanan sebagai antiseptik dan desinfektan yang
masuk ke dalam makanan. Disamping itu mengubah pepsinogen menjadi pepsin dalam
suasana asam.
3. Renin, sebagai ragi pembekuan susu dan membentuk kasein dan kaseinogen dari
protein.
4. Lapisan lambung memecah lemak menjadi asam lemak untuk merangsang sekresi
getah lambung.
Sekresi getah lambung
Sekresi getah lambung mulai terjadi pada awal orang makan apabila melihat, mencium, dan
merasakan makanan maka sekresi lambung akan terangsang, karena pengaruh saraf sehingga
menimbulkan rangsang kimiawi yang menyebabkan dinding lambung melepaskan hormon yang
disebut sekresi getah lambung.
Sekresi getah lambung mengalami 3 fase yaitu:
Sekresi lambung terjadi pada 3 fase yang serupa :
1. Fase Sefalik
Fase pertama ini dimulai dengan rangsangan seperti pandangan, bau atau rasa makanan
yang bekerja pada reseptor kortikal serebral yang pada gilirannya merangsang saraf vagal.
Intinya, makanan yang tidak menimbulkan nafsu makan menimbulkan sedikit efek pada sekresi
lambung. Inilah yang menyebabkan makanan sering secara konvensional diberikan pada pasien
dengan ulkus peptikum. Saat ini banyak ahli gastroenterology menyetujui bahwa diet saring
mempunyai efek signifikan pada keasaman lambung atau penyembuhan ulkus. Namun, aktivitas
vagal berlebihan selama malam hari saat lambung kosong adalah iritan yang signifikan.
2.Fase Lambung
Pada fase ini asam lambung dilepaskan sebagai akibat dari rangsangan kimiawi dan
mekanis terhadap reseptor dibanding lambung. Refleks vagal menyebabkan sekresi asam sebagai
respon terhadap distensi lambung oleh makanan.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 4
3.Fase usus
Makanan dalam usus halus menyebabkan pelepasan hormon(dianggap menjadi gastrin)
yang pada waktunya akan merangsang sekresi asam lambung.
Pada manusia, sekresi lambung adalah campuran mukokolisakarida dan mukoprotein
yang disekresikan secara kontinyu melalui kelenjar mukosa. Mucus ini mengabsorpsi pepsin dan
melindungi mukosa terhadap asam. Asam hidroklorida disekresikan secara kontinyu, tetapi
sekresi meningkat karena mekanisme neurogenik dan hormonal yang dimulai dari rangsangan
lambung dan usus. Bila asam hidroklorida tidak dibuffer dan tidak dinetralisasi dan bila lapisan
luar mukosa tidak memberikan perlindungan asam hidroklorida bersama dengan pepsin akan
merusak lambung. Asam hidroklorida kontak hanya dengan sebagian kecil permukaan lambung.
Kemudian menyebar ke dalamnya dengan lambat. Mukosa yang tidak dapat dimasuki disebut
barier mukosa lambung. Barier ini adalah pertahanan untama lambung terhadap pencernaan yang
dilakukan oleh sekresi lambung itu sendiri. Factor lain yang mempengaruhi pertahanan adalah
suplai darah, keseimbangan asam basa, integritas sel mukosa, dan regenerasi epitel. Oleh karena
itu, seseorang mungkin mengalami ulkus peptikum karena satu dari dua factor ini : 1. hipersekresi
asam pepsin
3. Klasifikasi
Secara garis besar, gastritis dapat dibagi menjadi beberapa bagian berdasarkan :
a. Manifestasi klinis
b. Gambaran hispatologi
c. Distribusi anatomi
Klasifikasi gastritis kronis berdasarkan :
a. Gambaran Hispatology
· Gastritis kronik superficial
· Gastritis kronik atropik
· Atrofi lambung
· Metaplasia intestinal
Perubahan histology kalenjar mukosa lambung menjadi kelenjar-kelenjar mukosa usus
halus yang mengandung sel goblet.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 5
b. Distribusi Anatomi
· Gastritis kronis korpus ( gastritis tipe A)
Sering dihubungkan dengan proses autoimun dan berlanjut menjadi anemia pernisiosa
karena terjadi gangguan absorpsi vitamin B12 dimana gangguan absorpsi tersebut disebabkan
oleh kerusakan sel parietal yang menyebabkan sekresi asam lambung menurun.
· Gastritis kronik antrum (gastritis tipe B)
Paling sering dijumpai dan berhubungan dengan kuman Helicobacter pylori
· Gastritis tipe AB
Anatominya menyebar keseluruh gaster dan penyebarannya meningkat seiring
bertambahnya usia
4. Patofisiologi Terjadinya Penyakit
1. Gastritis Akut
Gastritis akut dapat disebabkan oleh karena stres, zat kimia misalnya obat-obatan dan
alkohol, makanan yang pedas, panas maupun asam. Pada para yang mengalami stres akan terjadi
perangsangan saraf simpatis NV (Nervus vagus) yang akan meningkatkan produksi asam klorida
(HCl) di dalam lambung. Adanya HCl yang berada di dalam lambung akan menimbulkan rasa
mual, muntah dan anoreksia.
Zat kimia maupun makanan yang merangsang akan menyebabkan sel epitel kolumner,
yang berfungsi untuk menghasilkan mukus, mengurangi produksinya. Sedangkan mukus itu
fungsinya untuk memproteksi mukosa lambung agar tidak ikut tercerna. Respon mukosa lambung
karena penurunan sekresi mukus bervariasi diantaranya vasodilatasi sel mukosa gaster. Lapisan
mukosa gaster terdapat sel yang memproduksi HCl (terutama daerah fundus) dan pembuluh
darah. Vasodilatasi mukosa gaster akan menyebabkan produksi HCl meningkat. Anoreksia juga
dapat menyebabkan rasa nyeri. Rasa nyeri ini ditimbulkan oleh karena kontak HCl dengan
mukosa gaster. Respon mukosa lambung akibat penurunan sekresi mukus dapat berupa eksfeliasi
(pengelupasan). Eksfeliasi sel mukosa gaster akan mengakibatkan erosi pada sel mukosa.
Hilangnya sel mukosa akibat erosi memicu timbulnya perdarahan. Perdarahan yang terjadi dapat
mengancam hidup penderita, namun dapat juga berhenti sendiri karena proses regenerasi,
sehingga erosi menghilang dalam waktu 24-48 jam setelah perdarahan.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 6
2. Gastritis Kronis
Helicobacter pylori merupakan bakteri gram negatif. Organisme ini menyerang sel
permukaan gaster, memperberat timbulnya desquamasi sel dan muncullah respon radang kronis
pada gaster yaitu: destruksi kelenjar dan metaplasia. Metaplasia adalah salah satu mekanisme
pertahanan tubuh terhadap iritasi, yaitu dengan mengganti sel mukosa gaster, misalnya dengan sel
desquamosa yang lebih kuat. Karena sel desquamosa lebih kuat maka elastisitasnya juga
berkurang. Pada saat mencerna makanan, lambung melakukan gerakan peristaltik tetapi karena
sel penggantinya tidak elastis maka akan timbul kekakuan yang pada akhirnya menimbulkan rasa
nyeri. Metaplasia ini juga menyebabkan hilangnya sel mukosa pada lapisan lambung, sehingga
akan menyebabkan kerusakan pembuluh darah lapisan mukosa. Kerusakan pembuluh darah ini
akan menimbulkan perdarahan (Price, Sylvia dan Wilson, Lorraine, 1999: 162).
5. Penyebab / Factor predisposisi
Gastritis akut
· Dapat terjadi tanpa diketahui
· Gastritis erosive merupakan salah satu gastritis akut yang disebabkan oleh:
o Trauma yang luas, luka bakar luas, septicemia
o Operasi besar, gagal ginjal, gagal nafas, penyakit hati berat, renjatan, trauma kepala.
o Obat-obatan seperti aspirin, obat antiinflamasi, nonsteroid, kafein, alcohol, lada, cuka.
Gastritis kronik
· Aspek imunologis
Dapat dilihat dari ditemukannya autoantibody terhadap factor intrinsik lambung dan sel
partial pada pasien dengan anemia pernisiosa. Kasus ini jarang ditemukan.
· Aspek bakteriologi
Salah satu bakteri penyebab gastritis adalah “ Helicobacter pylori” dan sering dijumpai berbentuk
gastritis kronis aktif autrum.
· Factor lain yang juga dapat menyebabkan gastritis kronis adalah refluk kronik cairan
pankreatobilier, asam empedu dan lisosetin, alcohol berlebih, teh panas dan merokok.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 7
Patoflow :
Gastritis Akut
Stres
(Obat-obatan, makanan panas, makanan pedas, dingin, asam)
perangsangan saraf simpatis NV (Nervus vagus)
meningkatkan produksi asam klorida (HCl) di dalam lambung
menimbulkan rasa mual, muntah dan anoreksia.
sel epitel kolumner mengurangi produksinya
vasodilatasi sel mukosa gaster
Dx.4 Nyeri (akut / kronis) b.d
produksi HCl meningkat luka bakar kimia pada mukosa
Nyeri
gaster, rongga oral, iritasi
lambung.
Respon mukosa lambung akibat penurunan sekresi mukus dapat
berupa eksfeliasi (pengelupasan)
erosi pada sel mukosa
pendarahan
Dx1. Kekurangan volume cairan (kehilangan aktif) b .d perdarahan,
mual, muntah dan anoreksia.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 8
Gastritis Kronis
Infeksi oleh Helicobacter Pilory
Menyerang sel permukaan
gaster
timbulnya desquamasi sel
Respon radang kronis pada gaster yaitu:
destruksi kelenjar dan metaplasia
Metaplasia → mengganti sel mukosa gaster,
misalnya dengan sel desquamosa yang lebih kuat
Elastisitas sel mukosa gaster(sel hilangnya sel mukosa pada lapisan
pengganti) berkurang lambung
timbul kekakuan ketika lambung kerusakan pembuluh darah
melakukan gerakan peristaltik lapisan mukosa
Dx.4 Nyeri (akut / kronis) b.d luka bakar
kimia pada mukosa gaster, rongga oral,
iritasi lambung.
pendarahan
Dx1. Kekurangan volume cairan (kehilangan aktif) b .d
perdarahan, mual, muntah dan anoreksia.
Dx2. Risiko tinggi kerusakan perfusi jaringan
berhubungan dengan hipovolemia
Dx3. Ansietas / ketakutan b.d perubahan status
kesehatan, ancaman kematian, nyeri.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 9
6. Gejala klinis
a. Gastritis akut erosive sangat bervariasi , mulai dari yang sangat ringan asimtomatik
sampai sangat berat yang dapat membawa kematian. Pada kasus yang sangat berat, gejala yang
sangat mencolok adalah :
1) Hematemetis dan melena yang dapat berlangsung sangat hebat sampai
terjadi renjatan karena kehilangan darah.
2) Pada sebagian besar kasus, gejalanya amat ringan bahkan asimtomatis.
Keluhan – keluhan itu misalnya nyeri timbul pada uluhati, biasanya ringan dan tidak
dapat ditunjuk dengan tepat lokasinya.
3) Kadang – kadang disertai dengan mual- mual dan muntah.
4) Perdarahan saluran cerna sering merupakan satu- satunya gejala.
5) Pada kasus yang amat ringan perdarahan bermanifestasi sebagai darah
samar pada tinja dan secara fisis akan dijumpai tanda – tanda anemia defisiensi dengan
etiologi yang tidak jelas.
6) Pada pemeriksaan fisis biasanya tidak ditemukan kelainan kecuali mereka
yang mengalami perdarahan yang hebat sehingga menimbulkan tanda dan gejala
gangguan hemodinamik yang nyata seperti hipotensi, pucat, keringat dingin, takikardia
sampai gangguan kesadaran.
b. Gastritis kronis
1. Bervariasi dan tidak jelas
2. Perasaan penuh, anoreksia
3. Distress epigastrik yang tidak nyata
4. Cepat kenyang
7. Epidemiologi / Insiden Kasus
Gastritis merupakan salah satu penyakit yang paling banyak dijumpai di klinik Penyakit
Dalam.Gastritis akut merupakan penyakit yang sering ditemukan biasanya jinak dan dapat
sembuh sendiri dan ± 80 – 90% yang dirawat di ICU menderita gastritis akut.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 10
8. Pemeriksaan Diagnostik / Penunjang
a. Pemeriksaan laboratorium
· Kultur : untuk membuktikan adanya infeksi Helicobacter pylori
· CLO ( Rapid ureum test) : untuk menegakkan diagnosis H.pylori
· Pemeriksaan serologi untuk H.pylori : sebagai diagnosis awal
· Analisis cairan lambung : untuk memperjelas diagnosis
b. Pemeriksaan radiologi
· Endoskopi : meliputi topografi dan gambaran endoskopinya dimana gambaran
endoskopinya meliputi :
Eritematous / eksudatif
Erosi flat, erosi raised, atrofi, hemoragik, hyperplasia rugae.
Hispatologi dengan melakukan biopsy pada semua segmen lambung dimana
hasilnya meliputi :
- Etiologi
Menyebutkan ada tidaknya bakteri Helicobacter Pylori
- Topografi
Meliputi gastritis kronis antrum, korpus atau gastritis dengan predomonasi antrum atau korpus.
- Morfologi
Menerangkan tentang inflamasinya, aktivitas radang, metaplasia intestinal, Helicobacter pylori.
9. Diagnosis / Kriteria Diagnosis
a. Gastritis akut
Tiga cara dalam menegakkan diagnosis yaitu gambaran klinis, gambaran lesi mukosa
akut di mukosa lambung berupa erosi atau ulkus dangkal dengan tepi rata pada endoskopi dan
gambaran radiologi. Dengan kontras tunggal sukar untuk melihat lesi permukaan yang
superficial, karena itu sebaiknya digunakan kontras ganda. Secara umum peranan endoskopi
saluran cerna bagian atas lebih sensitive dan spesifik untuk diagnosis kelainan akut lambung.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 11
b. Gastritis kronis
Diagnosis gastritis kronik ditegakkan berdasarkan pemeriksaan endoskopi dan
dilanjutkan dengan pemeriksaan hispatologi biopsy mukosa lambung. Perlu pula dilakukan kultur
untuk membuktikan adanya infeksi Helicobacter Pylori apalagi jika ditemukan ulkus baik pada
lambung ataupun pada duodenum, mengingat angka kejadian yang cukup tinggi yaitu hampir
mencapai 100%. Dilakukan pula rapid ureum test (CLO).
Kriteria minimal untuk menegakkan diagnosis H.pylori jika hasil CLO dan atau PA
positif. Dilakukan pula pemeriksaan serologi untuk H.pylori sebagai diagnosis awal.
10. Penatalaksanaan Medis
Gastritis akut
Factor utamanya adalah dengan menghilangkan etiologinya. Diet lambung dengan porsi
kecil dan sering. Obat-obatan ditujukan untuk mengatur sekresi asam lambung, berupa antagonis
reseptor H2 , inhibitor pompa proton, antikolinergik dan antacid. Juga ditujukan sebagai
sitoprotektor, berupa sukralfat dan prostaglandin. Keluhan akan mereda bila agen-agen penyebab
dapat dihilangkan. Obat antimuntah dapat diberikan untuk meringankan mual dan muntah, jika
keluhan diatas tidak mereda maka koreksi keseimbangan cairan dan elektrolit dengan IVFD.
Pemberian penghambat H2 ( ranitidine), antacid dapat berfungsi untuk mengurangi sekresi asam.
b. Gastritis kronis
Pengobatannya bervariasi tergantung pada penyebab yang dicurigai
· Pemberian vitamin B12 dengan cara parenteral pada kasus anemia pernisiosa
· Eradikasi Helicobacter pylori pada gastritis tipe B dengan pemberian kombinasi
penghambat pompa proton dan antibiotic ( tetrasiklin, metronidasol, kolitromisin, amoxicillin).
B. Proses Keperawatan
1. Pengkajian
1. Aktivitas / Istirahat
Gejala : kelemahan, kelelahan
Tanda : takikardia, takipnea / hiperventilasi (respons terhadap aktivitas)
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 12
2. Sirkulasi
Gejala : - hipotensi (termasuk postural)
- takikardia, disritmia (hipovolemia / hipoksemia)
- kelemahan / nadi perifer lemah
- pengisian kapiler lambar / perlahan (vasokonstriksi)
- warna kulit : pucat, sianosis (tergantung pada jumlah kehilangan darah)
- kelemahan kulit / membran mukosa = berkeringat (menunjukkan status syok, nyeri
akut, respons psikologik)
3. Integritas ego
Gejala : faktor stress akut atau kronis (keuangan, hubungan kerja), perasaan tak berdaya.
Tanda : tanda ansietas, misal : gelisah, pucat, berkeringat, perhatian menyempit,
gemetar, suara gemetar.
4. Eliminasi
Gejala : riwayat perawatan di rumah sakit sebelumnya karena perdarahan gastro interitis
(GI) atau masalah yang berhubungan dengan GI, misal: luka peptik / gaster, gastritis,
bedah gaster, iradiasi area gaster. Perubahan pola defekasi / karakteristik feses.
Tanda : nyeri tekan abdomen, distensi
Bunyi usus : sering hiperaktif selama perdarahan, hipoaktif setelah perdarahan.
Karakteristik feses : diare, darah warna gelap, kecoklatan atau kadang-kadang
merah cerah, berbusa, bau busuk (steatorea).
Konstipasi dapat terjadi (perubahan diet, penggunaan antasida).
Haluaran urine : menurun, pekat.
5. Makanan / Cairan
Gejala : Anoreksia, mual, muntah (muntah yang memanjang diduga obstruksi pilorik
bagian luar sehubungan dengan luka duodenal).
Masalah menelan : cegukan
Nyeri ulu hati, sendawa bau asam, mual / muntah
Tanda : muntah : warna kopi gelap atau merah cerah, dengan atau tanpa bekuan
darah.Membran mukosa kering, penurunan produksi mukosa, turgor kulit buruk (perdarahan
kronis).
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 13
6. Neurosensi
Gejala : rasa berdenyut, pusing / sakit kepala karena sinar, kelemahan.
Status mental : tingkat kesadaran dapat terganggu, rentang dari agak cenderung tidur,
disorientasi / bingung, sampai pingsan dan koma (tergantung pada volume sirkulasi /
oksigenasi).
7. Nyeri / Kenyamanan
Gejala : nyeri, digambarkan sebagai tajam, dangkal, rasa terbakar, perih, nyeri hebat
tiba-tiba dapat disertai perforasi.
Rasa ketidaknyamanan / distres samar-samar setelah makan banyak dan hilang
dengan makan (gastritis akut).
Nyeri epigastrum kiri sampai tengah / atau menyebar ke punggung terjadi 1-2
jam setelah makan dan hilang dengan antasida (ulus gaster).
Nyeri epigastrum kiri sampai / atau menyebar ke punggung terjadi kurang lebih 4
jam setelah makan bila lambung kosong dan hilang dengan makanan atau
antasida (ulkus duodenal).
Tak ada nyeri (varises esofegeal atau gastritis).
Faktor pencetus : makanan, rokok, alkohol, penggunaan obat-obatan tertentu (salisilat,
reserpin, antibiotik, ibuprofen), stresor psikologis.
Tanda : wajah berkerut, berhati-hati pada area yang sakit, pucat, berkeringat, perhatian
menyempit.
8. Keamanan
Gejala : alergi terhadap obat / sensitif misal : ASA
Tanda : peningkatan suhu, Spider angioma, eritema palmar (menunjukkan sirosis /
hipertensi portal)
9. Penyuluhan / Pembelajaran
Gejala : adanya penggunaan obat resep / dijual bebas yang mengandung ASA, alkohol, steroid.
NSAID menyebabkan perdarahan GI. Keluhan saat ini dapat diterima karena (misal : anemia)
atau diagnosa yang tak berhubungan (misal : trauma kepala), flu usus, atau episode muntah berat.
Masalah kesehatan yang lama misal : sirosis, alkoholisme, hepatitis, gangguan makan (Doengoes,
1999, hal: 455).
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 14
2. Diagnosa Keperawatan
Menurut Doengoes (1999: 458-466) pada pasien gastritis ditemukan diagnosa
keperawatan:
1. Kekurangan volume cairan (kehilangan aktif) berhubungan dengan perdarahan, mual,
muntah dan anoreksia.
Intervensi
Catat karakteristik muntah dan / atau drainase
Rasional : membantu dalam membedakan penyebab distres gaster. Kandungan empedu kuning
kehijauan menunjukkan bahwa pilorus terbuka. Kandungan fekal menunjukkan obstruksi usus.
Darah merah cerah menandakan adanya atau perdarahan arterial akut.
Awasi tanda vital
Rasional: perubahan tekanan darah dan nadi dapat digunakan perkiraan kasar kehilangan darah
(misal: TD <> 110 diduga 25% penurunan volume atau kurang lebih 1000 ml).
Awasi masukan dan haluaran dihubungkan dengan perubahan berat badan. Ukur
kehilangan darah / cairan melalui muntah, penghisapan gaster / lavase, dan defekasi.
Rasional: memberikan pedoman untuk penggantian cairan.
Pertahankan tirah baring, mencegah muntah dan tegangan pada saat defekasi. Jadwalkan
aktivitas untuk memberikan periode istirahat tanpa gangguan.
Rasional: aktivitas / muntah meningkatkan tekanan intra-abdominal dan dapat mencetuskan
perdarahan lanjut.
Tinggikan kepala tempat tidur selama pemberian antasida
Rasional: mencegah refleks gaster pada aspirasi antasida dimana dapat menyebabkan komplikasi
paru serius.
☺Kolaborasi
Berikan cairan / darah sesuai indikasi
Rasional: penggantian cairan tergantung pada derajat hipovolemia dan lamanya perdarahan (akut
atau kronis)
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 15
Berikan obat sesuai indikasi:
Ranitidin (zantac), nizatidin (acid).
Rasional: penghambat histamin H2 menurunkan produksi asam gaster.
Antasida (misal: Amphojel, Maalox, Mylanta, Riopan)
Rasional: dapat digunakan untuk mempertahankan pH gaster pada tingkat 4,5 atau lebih tinggi
untuk menurunkan risiko perdarahan ulang.
Antiemetik (misal: metoklopramid / reglan, proklorperazine / campazine)
Rasional: menghilangkan mual dan mencegah muntah.
2. Risiko tinggi kerusakan perfusi jaringan berhubungan dengan hipovolemia
Intervensi
Selidiki perubahan tingkat kesadaran, keluhan pusing / sakit kepala
Rasional: perubahan dapat menunjukkan ketidakadekuatan perfusi serebral sebagai akibat
tekanan darah arteria.
Selidiki keluhan nyeri dada
Rasional: dapat menunjukkan iskemia jantung sehubungan dengan penurunan perfusi.
Kaji kulit terhadap dingin, pucat, berkeringat, pengisian kapiler lambat dan nadi perifer
lemah.
Rasional: vasokonstriksi adalah respons simpatis terhadap penurunan volume sirkulasi dan / atau
dapat terjadi sebagai efek samping pemberian vasopresin.
Catat haluaran dan berat jenis urine
Rasional: penurunan perfusi sistemik dapat menyebabkan iskemia / gagal ginjal dimanifestasikan
dengan penurunan keluaran urine.
Catat laporan nyeri abdomen, khususnya tiba-tiba, nyeri hebat atau nyeri menyebar ke
bahu
Rasional: nyeri disebabkan oleh ulkus gaster sering hilang setelah perdarahan akut karena efek
bufer darah. Nyeri berat berlanjut atau tiba-tiba dapat menunjukkan iskemia sehubungan dengan
terapi vasokinstriksi.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 16
Observasi kulit untuk pucat, kemerahan, pijat dengan minyak. Ubah posisi dengan sering
Rasional: gangguan pada sirkulasi perifer meningkatkan risiko kerusakan kulit.
☺Kolaborasi
Berikan oksigen tambahan sesuai indikasi
Rasional: mengobati hipoksemia dan asidosis laktat selama perdarahan akut.
Berikan cairan IV sesuai indikasi
Rasional: mempertahankan volume sirkulasi dan perfusi
3. Ansietas / ketakutan berhubungan dengan perubahan status kesehatan, ancaman
kematian, nyeri.
Intervensi
Awasi respons fisiologi misal: takipnea, palpitasi, pusing, sakit kepala, sensasi
kesemutan.
Rasional: dapat menjadi indikatif derajat takut yang dialami pasien tetapi dapat juga berhubungan
dengan kondisi fisik / status syok.
Dorong pernyataan takut dan ansietas, berikan umpan balik.
Rasional: membuat hubungan terapeutik.
Berikan informasi akurat
Rasional: melibatkan pasien dalam rencana asuhan dan menurunkan ansietas yang tak perlu
tentang ketidaktahuan.
Berikan lingkungan tenang untuk istirahat
Rasional: memindahkan pasien dari stresor luar meningkatkan relaksasi, dapat meningkatkan
ketrampilan koping.
Dorong orang terdekat tinggal dengan pasien
Rasional: membantu menurunkan takut melalui pengalaman menakutkan menjadi seorang diri.
Tunjukkan teknik relaksasi
Rasional: belajar cara untuk rileks dapat membantu menurunkan takut dan ansietas.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 17
4. Nyeri (akut / kronis) berhubungan dengan luka bakar kimia pada mukosa gaster, rongga
oral, iritasi lambung.
Intervensi
Catat keluhan nyeri, termasuk lokasi, lamanya, intensitas (skala 0-10)
Rasional: nyeri tidak selalu ada tetapi bila ada harus dibandingkan dengan gejala nyeri pasien
sebelumnya, dimana dapat membantu mendiagnosa etiologi perdarahan dan terjadinya
komplikasi.
Kaji ulang faktor yang meningkatkan atau menurunkan nyeri
Rasional: membantu dalam membuat diagnosa dan kebutuhan terapi.
Berikan makanan sedikit tapi sering sesuai indikasi untuk pasien
Rasional: makanan mempunyai efek penetralisir asam, juga menghancurkan kandungan gaster.
Makan sedikit mencegah distensi dan haluaran gastrin.
Bantu latihan rentang gerak aktif / pasif
Rasional: menurunkan kekakuan sendi, meminimalkan nyeri / ketidaknyamanan.
Berikan perawatan oral sering dan tindakan kenyamanan, misal: pijatan punggung,
perubahan posisi
Rasional: nafas bau karena tertahannya sekret mulut menimbulkan tak nafsu makan dan dapat
meningkatkan mual.
☺Kolaborasi
Berikan obat sesuai indikasi, misal:
Antasida
Rasional: menurunkan keasaman gaster dengan absorbsi atau dengan menetralisir kimia.
Antikolinergik (misal : belladonna, atropin)
Rasional: diberikan pada waktu tidur untuk menurunkan motilitas gaster, menekan produksi
asam, memperlambat pengosongan gaster, dan menghilangkan nyeri nokturnal.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 18
ULKUS PEPTIKUM
2.2 Ulkus Peptikum
1. Pengertian
Ulkus peptikum adalah putusnya kontinuitas mukosa lambung yang meluas
sampai di bawah epitel.
Adanya lesi pada lambung.
Ulkus peptikum juga dapat timbul pada esophagus bawah, gaster,pylorus,
duodenum, atau jejunum.
Kesimpulan :
Ulkus peptikum adalah ekskavasi ( area berlubang ) yang terbentuk dalam dinding
mukosa lambung, pylorus, duodenum, atau esophagus.
Ulkus peptikum sering disebut sebagai ulkus lambung, duodenal atau esophageal,
tergantung pada lokasinya. Ulkus ini di sebabkan oleh erosi area terbatas dari membran mukosa.
Erosi ini dapat meluas sedalam lapisan otot atau seluruh otot diperineum. Ulkus peptikum ini
lebih mungkin terjadi pada duodenum dari pada lambung. Biasanya, ini terjadi secara tunggal,
tetapi terjadi dalam bentuk multiple. Ulkus peptikum kronis cenderung terjadi pada kurvatura
minor dari lambung, dekat pylorus.
2. Patofisiologi
Penyebab ulkus peptikum duodenum dan gaster saat ini diperberat oleh H.
pylori.pemberantasan organisme ini selalu menimbulkan resolusi gastritis dan akhirnya
penyembuhan ulkus . selain H. pylori, dua mekanisme berbeda pada terjadinya penyakit ulkus
peptikum di lambung dan duodenum telah diusulkan. Di lambung, diperkirakan terjadi kerusakan
perlindungan lapisan epitel secara normal dan menyebabkan ulkus gaster. Pada situasi normal,
aliran asam hidroklorida dari lumen lambung dicegah oleh adanya hubungan yang sangat erat dan
nonpermeabel antara sel-sel epitel dan lapisan alkalin mukus yang menyelimuti permukaan epitel
lambung.
Pada pembentukan ulkus peptikum gaster, barier difusi ini dapat dirusak oleh adanya
cedera kronis oleh aspirin, NSAID, kortison, hormon adrenokortikosteroid ( ACTH ), kafein,
fenilbutason ( butazolidin ), alkohol, dan agen kemoterapi. Zat-zat ini dapat merangsang produksi
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 19
asam, menyebabkan kerusakan mukosa lokl dan/atau menekan sekresi mukus. Zat-zat ini melepas
lapisan permukaan mukus dan menyebabkan degenerasi membran sel epitel, dan terjadi difusi
masif asam kembali ke epitel dinding lambung. Faktor pertama terjadinya ulkus peptikum adalah
kelebihan sekresi asam. Aktifitas saraf vagus meningkat pada individu dengan ulkus duodenum,
terutama selama status puasa dan pada malam hari. Saraf vagus merangsang sel-sel antrum
pilorik untuk melepaskan gastrin, yang pada waktunya berjalan melalui aliran darah dan bekerja
di sel pariental lambung untuk merangsang pelepasan asam hidroklorida.
Faktor lain pada penyakit ulkus peptikum adalah adanya sters emosi, yang menyebabkan
peningkatan sekresi gastrin, suplai darah, dan motilitas lambung karena stimulasi thalamus
melalui hipotalamus sepanjang rute simpati shipofisis. Bila klien menunjukkan reaksi stres,
sistem saraf simpatis menyebabkan konstriksi pembuluh darah di duodenum, yang membuat
mukosa makin rentan terhadap trauma karena asam lambung dan sekresi pepsin. Pada aktifitas
korteks adrenal, produksi mukus berkurang, dan sekresi lambung meningkat. Bersama-sama
faktor ini mengakibatkn peningkatan kerentanan klien terhadap ulserasi. Stres lama karena luka
bakar, trauma berat, dan kondisi lain dapat menimbulkan “ulkus sters” atau gastritis erosif stress
di dalam saluran gastrointestinal.
Sindrom Zollinger-Ellison adalah kondisi yang di karakteristikkan oleh sekresi abnormal
dari gastrin melalui tumor sel islet di pankreas. Perubahan patofisiologi yang di hubungkan
dengan sindrom ini meliputi hipergastrinemia dan diare sekunder akibat malabsorpsi lemak
karena penurunan lipase pankreas, inaktivasi duodenum, atau karena cedera akibat asam pada
vili, disamping sekresi lambung, hyperplasia mukosa gaster diakibatkan oleh efek trifik dari
gastrin. Pengobatan pada sindrom Zollinger-Ellison ditujukan pada supresi sekresi asam.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 20
PATOFLOW ULKUS PEPTIKUM
Syok Sepsis Trauma Sirkulasi Ekstrakorporal
memanjang
ISKEMIA MUKOSA LAMBUNG
Refluks empedu,
kortikosteroid, alcohol,
Peningkatan permeabilitas mukosa aspirin
Peningkatan difusi balik H+
Pelepasan pepsin dari sel
chief
Pelepasan histamin lokal
Edema, peningkatan permeabilitas
kapiler
Kerusakan mukosa dan
pembentukan ulkus
Dx.1 Nyeri b.d efek sekresi asam lambung pada jaringan yang rusak.
Dx.2 Ansietas b.d koping dengan penyakit akut.
Dx.3 Kurang pengetahuan tentang pencegahan gejala dan penatalaksanaan kondisi.
Dx.4 Nyeri, abdomen penuh, kelemahan dan dieforesis setelah makan yang b.d sindrom dumping
paska-gastrektomi
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 21
3. Manifestasi klinis
Nyeri.
Biasanya, pasien dengan ulkus mengeluh nyeri tumpul, seperti tetusuk atau sensasi
terbakar di epigastrium tengah atau punggung.
Nyeri biasa hilang dengan makan, karena makanan menetralisasi asam, atau dengan
menggunakan alkali; namun, bila lambung telah kosong atau alkali tidak digunakan,
nyeri kembali timbul.Nyeri tekan lokal yang lembut pada epigastrium atau sedikit
disebalah kanan garis tengah. Beberapa gejala menurun dangan memberikan tekanan
lokal pada epgastrium.
Pirosis ( nyeri uluhati )
Beberapa pasien mengalami sensasi luka bakar pada esophagus dan lambung, yang naik
ke mulut, kadang-kadang disertai eruktasi asam. Erutasi, atau sendawa umum terjadi bila
lambung pasien kosong.
Muntah
Meskipun jarang pada ulkus duodenal yang terkompliksi, muntah dapat menjadi gejala
ulkus peptikum.
Konstipasi dan perdarahan
Konstipasi dapat terjadi pada pasien ulkus, kemungkinan sebagai akibat dari diet dan
obat-obatan
4. Etiologi dan Insiden
Etiologi ulkus peptikum kurang di pahami, meskipun bakteri garam negative H. pylori
telah sangat di yakini sebagai factor penyebab. Diketahui bahwa ulkus peptikum terjadi hanya
pada area saluran GI yang terpajan pada asam hidroklorida dan pepsin. Penyakit ini terjadi
dengan frekuensi paling besar pada induvidu antara usia 40 dan 60 tahun tetapi relative jarang
pada wanita menyusui, meskipun ini telah diobservasi pada anak – anak dan bahkan pada bayi.
Pria terkena tiga kali lebih sering dari wanita, tetapi terdapat beberapa bukti bahwa insiden pada
wanita meningkat, Setelah menopause, insiden ulkus peptikum pada wanita hampir sama dengan
pria. Ulkus peptikum pada korpus lambung dapat terjadi tanpa sekresi asam berlebihan.
Penyebab ulkus peptikum lainnya adalah sekresi bikarbonat mukosa, ciri genetik dan
sters, dan gangguan hipersekresi.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 22
Faktor predisposisi untuk ulkus peptikum :
Blood type ( ulkus gaster dan gologan darah A, ulkus duodenum dan golongan
darah O).
Sters emosi.
Trauma fisik.
Proses penuaan.
Ulkus Duodenal Ulkus Lambung
Insiden Insiden
Usia 30-60 Biasanya 50 dan lebih
Pria:wanita 3:1 Pria:wanita 2:1
Terjadi lebih sering daripada uklus
lambung
Tanda dan gejala/temuan klinis
Tanda dan gejala/temuan klinis Normal sampai hiposekresi asam lambung
Hiperseksi asam lambung Penurunan berat badan dapat terjadi
Dapat mengalami penambahan berat badan Nyeri terjadi ½ sampai 1 jam setelah
Nyeri terjadi 2-3 jam setelah makan; sering makan; jarang terjadi pada malam hari;
terbangun dari tidur antara jam 1dan 2 pagi dapat hilang dengan mudah
Makan makanan tidak membantu dan
Makan makanan menghilangkan nyeri kadang meningkatkan nyeri
Muntah umum terjadi
Muntah tidak umum Hemoragi lebih mungkin tarjadi dibanding
Hemoragi jarang terjadi dibandingkan pada uklus duodenal, hematemesis lebih
ulkus lambung; tetapi, bila ada melena umum terjadi dari pada melena
lebih umum daripada hematematis
Lebih mungkin terjadi perforasi dari pada
usus lambung
Kemungkinan malignasi
Kemungkinan malignasi Kadang-kadang
Jarang
Faktor Risiko
Faktor Risiko Gastritis, alkohol, merokok, NSAID, stres
Golongan darah O, PPOM, gagal ginjal
kronis, alkohol, merokok, sirosis, stres
5. Pemeriksaan Diagnostik
Pemeriksaan fisik dapat menunjukkan adanya nyeri, nyeri tekan epigastrik, atau distensi
abdominal. Bising usus mungkin tidak ada. Pemeriksaan dengan barium terhadap saluran GI atas
dapat menunjukkan adanya ulkus; namun endoskopi adalah prosedur diagnostik.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 23
Endoskopi gastrointestinal atas digunakan untuk mengidentifikasi perubahan inflamasi,
ulkus, dan lesi. Melalui endoskopi, mukosa dapat secara langsung dilihat dan biopsi didapatkan.
Pemeriksaan sekretori lambung merupakan nilai yang menentukan dalam mendiagnosis
aklorhidria ( tidak terdapat asam hidroklorida dalam getah lambung ) dan sindrom zollinger-
ellison. Nyeri yang hilang dengan makan makanan atau antasida dan tidak adanya nyeri yang
timbul juga mengidinfikasikan adanya ulkus.
Adanya H.pylori dapat ditentukan dengan biopsi dan histologi melalaui kultur, meskipu
hal ini merupakan tes laboratorium khusus. Adanya juga tes pernapasan yang mendeteksi
H.pylori, serta tes serologis terhadap antibody pada antigen H.pylori.
6. Penatalaksanaan Medis
Tujuan utama intervensi pada ulkus peptikum adalah mengistirahatkan lambung. Ini
dapat meliputi :
Penetralan atau buffering asam hidroklorida
Menghambat sekresi asam
Penurunan aktifitas pepsin dan asam hidroklorida
Membasmi H. pylori dari saluran gastrointestinal.
Respon terhadap program terapeutik bervariasi sesuai dengan persepsi klien tentang
status kesehatannya dan derajat gaya hidup yang dipengaruhi oleh penyakit ulkus.
Berikut ini batasan dan dan keberhasilan intervensi :
1. Klien mengalami penurunan nyeri yang akhirnya hilang, juga manifestasi lainnya.
2. Klien makan nutrisi diet dan melaporkan peningkatan toleransi terhadap makanan.
3. Klien mematuhi jadwal pengibatan.
4. Klien mengidentifikasi stressor dan mengembangkan cara untuk menghadapi atau
mengubahnya.
Obat yang diresepkan pada klien dengan ulkus peptikum untuk empat alasan utama :
1) Untuk menghilangkan bakteri H. pylori dari saluran gasrointstinal ( antibiotika ).
2) Untuk menurunkan sekresi ( obat hiposekresi ([antagonis reseptor H2, analog
prostaglandin, antikolonergik, inhibitor pompa proton, antasida] ).
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 24
3) Untuk menetralisasi asam ( antasida )
4) Untuk melindungi barier mukosa ( sukrafal [carafate] ).
7. Penatalaksanaan Bedah
Pembedahan lambung dilakukan untuk alasan berikut :
Menurunkan kemampuan sekresi asam lambung.
Mengangkat keganasan atau lesi potensial keganasan.
Mengatasi kedaruratan bedah yang berkembang sebagai komplikasi penyakit ulkus
peptikum.
Mengatasi klien yang tidak berespons terhadap terapi medikal.
Kebanyakan ulkus kronis dan berulang akhirnya diatasi melalui pembedahan.pembedahan untuk
pencegahan kekambuhan ulkus dilakukan untuk alasan berikut :
Memudahkan regurtasi enterogastrik sekresi mukosa, empedu, dan getah pankreas.
Menurunkan kapasitas sekretorius lambung dengan mengangkat sel parietal.
Menghilangkan rangsang sekresi asam hidroklorida dan memotong saraf vagus.
Menghilangkan mekanisme hormon gastrik dengan gastrektomi.
8. Proses keperawatan pasien dengan ulkus peptikum
a. Pengkajian:
Kaji adanya mual dan muntah
Kaji tanda-tanda vital
Kaji apakah pasien merokok?
Kaji adanya stres?
Adanya riwayat keluarga dengan penyakit ulkus peptikum?
b. Diagnosa
Nyeri berhubungan dengan efek sekresi asam lambung pada jaringan yang rusak.
Ansietas berhubungan dengan koping dengan penyakit akut.
Kurang pengetahuan tentang pencegahan gejala dan penatalaksanaan kondisi.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 25
Nyeri, abdomen penuh, kelemahan dan dieforesis setelah makan yang berhubungan dengan
sindrom dumping paska-gastrektomi.
c. Masalah komplikasi/komplikasi potensial
Ulkus peptikum dapat menimbulkan komplikasi berikut:
Hemoragi.
Perforasi.
Penetrasi.
Obstruksi pilorik ( obstruksi jalan keluar lambung ).
d. Diagnosa dan Intervensi Keperawatan
DK.1 : Nyeri berhubungan dengan efek sekresi asam lambung pada jaringan yang rusak.
Dalam 24 jam penerimaan, persepsi subjektif pasien tentang nyeri hilang, di buktikan
dengan skala nyeri; pada saat pulang dari rumah sakit, nyeri tidak ada.indikator –indikator
objektif seperti meringis, tidak ada atau kurang.
Intervensi keperawatan :
1. Kaji dan dokumentasikan nyeri : beratnya, karakter, lokasi, durasi, faktor pencetus, metode
menghilang.
2. Beri tahu pasien untuk menghindari makanan dan obat yang mengiritasi, khususnya yang
berkenaan dengan gejala-gejala.
3. Instruksikan pasien untuk makan tiga kali makanan seimbang tiap hari dan menghindari kudapan
pada waktu tidur.
4. Berikan metode -metode non-farmakologis untuk kontrol nyeri ( mis, distraksi, gosokan
punggung, bimbing imajinasi ).
5. Bantu pasien mencegah atau mengendalikan ansietas dengan mengajarkan tindakan bantuan
mandiri dan anjurkan mengekspresikan perasaan
6. Anjurkan pasien untuk menggunakan teknik penurunan stress.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 26
DK. 2 : Ansietas berhubungan dengan koping dengan penyakit akut.
Perubahan perlindungan yang berhubungan dengan potensi terhadap perdarahan,
obstruksi, dan perforasi sekunder akibat proses ulseratif.
Hasil yang di harapkan :
Pasien bebas dari tanda dan gejala perdarahan, obstruksi, perforasi, dan peritonitis,
dibuktikan dengan hasil negatif pada tes darah samar; pasase feses dan flatus; abdomen lunak
dan tidak distensi; napsu makan baik; dan normotermia.
Intervensi keperawatan :
1. Kaji terhadap indikator- indikator perdarahan (mis, hematemesis, melena). Periksa semua fase
terhadap darah samar. Konsul dokter tentang temuan positif.
2. Bila di indikasikan, pasang selang gastrik sesuai program. Jangan menggunakan selang lambung
pada pasien yang mengalami atau dicurigai mengalami varises esophagus.
3. Pantau dan perhatikan indikator-indikator obstruksi: nyeri abdomen, distensi, mual, muntah,
ketidakmampuan mengeluarkan feses atau flatus.
4. Waspadai terhadap indikator-indikator obstruksi perforasi dan peritonitis: nyeri abdomen tiba-tiba
atau hebat, distensi, dan kekauan abdomen;demam; mual; muntah. Konsul dokter dengan segera
tentang temuan bermakna.
5. Ajarkan pasien tanda dan gejala komplikas GI dan pentingnya melaporkan hal ini dengan segera
pada pemberi perawatan kesehatan bila ini terjadi.
DK. 3 : Kurang pengetahuan tentang pencegahan gejala dan penatalaksanaan kondisi.
Kerusakan integritas jaringan yang berhubungan dengan pemajanan pada iritan kimia
(asam gaster dan pepsin).
Hasil yang diharapkan :
Selama tinggal di rumah sakit, pasien memenuhi rekomendasi medis untuk mengatasi
ulkus peptikum: dalam 24 jam sebelum pulang dari rumah sakit, pasien mengungkapkan
pengetahuan perlunya perubahan gaya hidup. Jaringan mukosa gastrik dan duodenal sembuh dan
tetap utuh, dibuktikan dengan tidak adanya atau penurunan nyeri dan tidak ada perdarahan.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 27
Intervensi keperawatan :
1. Anjurkan pasien untuk menghindari makanan yang mungkin menyebabkan nyeri atau
meningkatkan sekresi asam; respon ini sangat individual.
2. Instruksikan pasien untuk menghindari makanan dan obat berkenan dengan peningkatan sekresi
asan dan erosi GI: kopi, kafein, alcohol, aspirin ibuprofen, dan NSAID lain.
3. Bila dapat di terapkan, rekomendasikan strategis untuk membantu pasien berhenti merokok.
4. Tekankan pentingnya menggunakan obat pada interval yang diprogramkan, tidak hanya untuk
penghilangnya nyeri simtomatik.
5. Bila dapat di terapkan, rujuk pasien pada sumber komunitas dan kelompok pendukung untuk
membantu pasien berhenti merokok dan minum.
DK. 4 :Nyeri, abdomen penuh, kelemahan dan dieforesis setelah makan yang berhubungan
dengan sindrom dunping paska-gastrektomi.
Hasil yang diharapkan :
Dalam 24 jam sebelim pulang dari rumah sakit, pasien mengungkapkan tindakan untuk
mencegah ketidaknyamanan setelah makan.
Intervensi keperawatan :
1. Beri tahu pasien untuk menghindari makanan tinggi karbohidrat, yang mencetuskan rasa penuh
osmotik dari cairan di dalam saluran GI dan menambah gejala.
2. Instruksikan pasien untuk menghindari makanan fibrosa dan mengunyah makanan secara
seksama.
3. Beri tahu pasien untuk menghindari minum cairan dengan makan dan berbaring setelah makan
untuk mencegah pengosongan gastrik cepat yang terjadi pada sindrom dumping.
PENYULUHAN PASIEN-KELUARGA DAN RENCANA PEMULANGAN
Beri pasien dan orang terdekat informasi verbal dan tertulis tentang hal berikut :
1. Pentingnya mengikuti diet yang di programkan untuk memfasilitasi penyembuhan ulkus,
mencegah eksaserbasi atau kekambuhan, atau mengontrol sindrom dumping
pascapembedahan.Bila tepat, atur konsultasi dengan ahli diet.
2. Obat-obatan, termasuk nama, tujuan,dosis, jadwal, kewaspadaan, interaksi obat/obat dan
makanan/obat, dan potensil efek samping.
3. Tanda dan gejala eksaserbasi dan kekambuhan, dan potensial komplikasi.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 28
4. Perawatan insisi dan teknik penggantian balutan, bila perlu. Ajarkan pasien tentang tanda infeksi
luka: kemerahan menetap, bengkak,drainase purulen, hangat lokal, demam, bau busuk.
5. Perubahan peran gaya hidup dalam mencegah eksaserbasi atau kekambuhan ulkus, termasuk
berhenti merokok dan mengurangi stress.
6. Rujuk pada spesialis perawatan kesehatan untuk bantuan penurunan sters, bila perlu.
7. Rujuk pada kelompok pendukung komunitas, bila ada.
CA GASTER
2.3 ASUHAN KEPERAWATAN PADA CA GASTER
A. Konsep Penyakit Ca Gaster
a. Pengertian
Karsinoma gaster merupakan tumor ganas lambung yang paling banyak
tergolong adenokarsinoma. (Soeparman & Sarwono Waspadji, 1990)
Karsinoma gaster merupakan bentuk neoplasma gastrointestinal yang paling
sering terjadi dan menyebabkan sekitar 2,4 % kematian akibat kanker. (Price &
Wilson, 1995)
Karsinoma gaster adalah gangguan sel gaster yang dalam waktu lama terjadi
mutasi sel gaster. (Sjamsuhidajat & Wim De Jong, 1997)
Karsinoma gaster merupakan mutasi sel gaster yang kebanyakan menyerang
antrum gaster dan merupakan kanker adenokarsinoma. (Baughmen & JoAnn, 2000)
Kesimpulan : karsinoma gaster adalah neoplasma gastrointestinal yang menyebabkan
mutasi sel gaster.
b. Klasifikasi
Early gastric cancer (tumor ganas lambung dini).
Berdasarkan hasil pemeriksaan radiologi, gastroskopi dan pemeriksaan histopatologis dapat
dibagi atas :
Tipe I (pritrured type)
Tumor ganas yang menginvasi hanya terbatas pada mukosa dan sub mukosa yang berbentuk
polipoid. Bentuknya ireguler permukaan tidak rata, perdarahan dengan atau tanpa ulserasi.
Tipe II (superficial type)
Dapat dibagi atas 3 sub tipe:
II.a. (Elevated type)
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 29
Tampaknya sedikit elevasi mukosa lambung. Hampir seperti tipe I, terdapat sedikit elevasi dan
lebih meluas dan melebar.
II.b. (Flat type)
Tidak terlihat elevasi atau depresi pada mukosa dan hanya terlihat perubahan pada warna mukosa.
II.c. (Depressed type)
Didapatkan permukaan yang iregular dan pinggir tidak rata (iregular) hiperemik / perdarahan.
Type III. (Excavated type)
Menyerupai Bormann II (tumor ganas lanjut) dan sering disertai kombinasi seperti II c & III atau
III & II c dan II a & II c.
Advanced gastric cancer (tumor ganas lanjut).Menurut klasifikasi Bormann dapat dibagi
atas :
1. Bormann I.
Bentuknya berupa polipoid karsinoma yang sering juga disebut sebagai fungating dan mukosa di
sekitar tumor atropik dan iregular.
2. Bormann II
Merupakan Non Infiltrating Carsinomatous Ulcer dengan tepi ulkus serta mukosa sekitarnya
menonjol dan disertai nodular. Dasar ulkus terlihat nekrotik dengan warna kecoklatan, keabuan
dan merah kehitaman. Mukosa sekitar ulkus tampak sangat hiperemik.
3. Bormann III.
Berupa infiltrating Carsinomatous type, tidak terlihat batas tegas pada dinding dan infiltrasi difus
pada seluruh mukosa.
4. Bormann IV
Berupa bentuk diffuse Infiltrating type, tidak terlihat batas tegas pada dinding dan infiltrasi difus
pada seluruh mukosa.
c. Patofisiologi
Seperti pada umumnya tumor ganas ditempat lain penyebab tumor gaster juga belum
diketahui secara pasti. Faktor yang mempermudah timbulnya tumor ganas gaster adalah
perubahan mukosa yang abnormal antara lain seperti gastritis atropik, polip di gaster, dan anemia
pernisiosa. Di samping itu juga pengaruh keadaan lingkungan mungkin memegang peran penting
terutama pada penyakit gaster seperti dinegara Jepang, Chili, Irlandia, Australia, Rusia dan
Skandinavia. Ternyata pada orang Jepang yang telah lama meninggalkan Jepang, frekuensi tumor
ganas gaster lebih rendah.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 30
Karsinoma gaster merupakan bentuk neoplasma lambung yang paling sering terjadi dan
menyebabkan sekitar 2,6 % dari semua kematian akibat kanker. Laki-laki lebih sering terserang
dan sebagian besar kasus timbul setelah usia 40 tahun.
. Faktor genetik memegang peranan penting, dibuktikan karsinoma lambung lebih sering
terjadi pada orang dengan golongan darah A. Selain itu faktor ulkus gastrikum adalah salah satu
faktor pencetus terjadinya karsinoma gaster.
Pada stadium awal, karsinoma gaster sering tanpa gejala karena lambung masih dapat
berfungsi normal. Gejala biasanya timbul setelah massa tumor cukup membesar sehingga bisa
menimbulkan gangguan anoreksia, dan gangguan penyerapan nutrisi di usus sehingga
berpengaruh pada penurunan berat badan yang akhirnya menyebabkan kelemahan dan gangguan
nutrisi. Bila kerja usus dalam menyerap nutrisi makanan terganggu maka akan berpengaruh pada
zat besi yang akan mengalami penurunan yang akhirnya menimbulkan anemia dan hal inilah yang
menyebabkan gangguan pada perfusi jaringan penurunan pemenuhan kebutuhan oksigen di otak
sehingga efek pusing sering terjadi.
Pada stadium lanjut bila sudah metastase ke hepar bisa mengakibatkan hepatomegali.
Tumor yang sudah membesar akan menghimpit atau menekan saraf sekitar gaster sehingga
impuls saraf akan terganggu, hal ini lah yang menyebabkan nyeri tekan epigastrik.
Adanya nyeri perut, hepatomegali, asites, teraba massa pada rektum, dan kelenjar limfe
supraklavikuler kiri (Limfonodi Virchow) yang membesar menunjukkan penyakit yang lanjut dan
sudah menyebar. Bila terdapat ikterus obstruktiva harus dicurigai adanya penyebaran di porta
hepatik.
Karsinoma gaster berasal dari pertumbuhan epitel pada membran mukosa gaster.
Kabanyakan karsinoma gaster berkembang pada bagian bawah gaster. Sedangkan pada atrofi
gaster disapatkan bagian atas gaster dan secara multicenter.
Karsinoma gaster terlihat beberapa bentuk.
1. Seperempatnya berasal dari propria yang berbentuk fungating yang tumbuh ke lumen sebagai
massa.
2. Seperempatnya berbentuk tumor yang berulserasi.
3. Massa yang tumbuh melalui dinding menginvasi lapisan otot.
4. Penyebarannya melalui dinding yang disemari penyebaran pada permukaan.
5. Bentuk linisplastika.
6. Sepertiganya karsinoma berbagai bentuk di atas.
Prognosis yang baik berhubungan dengan bentuk polipoid dan kemudian berbentuk
ulserasi dan yang paling jelek ada bentuk scirrhous dan bentuk infiltrasi. Penyebaran karsinoma
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 31
gaster sering ke hati, arteri hepatika dan celiac, pankreas dan hilus selitar limpa. Dapat juga
mengenai tulang, paru, otak dan bagian lain saluran cerna.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 32
Karsinoma Gaster
Gastritis atropik, Kebiasaan Hidup : Herediter Infeksi H. Pilory Keadaan
polip di gaster, Sering makanmakanan Lingkungan
anemia pernisiosa panas , pedas, makanan
diasap, kurang serat.
Perubahan mukosa yang abnormal
Pertumbuhan epitel pada membran mukosa gaster
Dx 3. Perubahan nutrisi kurang
dari kebutuhan tubuh b.d mual, Dx 1. Nyeri b.d proses
muntah dan tidak nafsu makan pertumbuhan sel-sel kanker
Massa tumor cukup membesar
Gangguan anoreksia
Metastase Hepar Tumor membesar → menekan
Gangguan penyerapan nutrisi pada usus saraf sekitar gaster
Hepatomegali
Penurunan Fe → Anemia Impuls saraf terganggu
Gangguan perfusi jaringan Nyeri tekan epigastrik
Asites
Penurunan kebutuhan O2 di otak
Teraba massa pada Stadium Lanjut
rectum
Dx 4. Intoleransi beraktivitas b.d Kelenjar limfe suprakalvikuler kiri
kelemahan fisik. (Limfonodi Virchow) membesar
Penyebaran telah mencapai Ikterus Obstruktif
porta hepatika
Dx 2. Kecemasan b.d rencana pembedahan
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 33
d. Tanda dan Gejala
Tanda dan gejala karsinoma kolo-rektal tergantung dari lokasi dan besarnya tumor :
a. Nyeri
b. Penurunan Berat badan.
c. Muntah
d. Anoreksia.
e. Disfagia.
f. Nausea.
g. Kelemahan.
h. Hematemasis.
i. Regurgitasi.
j. Mudah kenyang.
k. Asites ( perut membesar).
l. Keram abdomen
m. Darah yang nyata atau samar dalam tinja
n. Pasien mengeluh rasa tidak enak pada perut terutama sehabis makan.
e. Etiologi
Penyebab dari karsinoma Gaster sampai saat ini belum diketahui secara pasti. Namun para
penyelidik berpendapat bahwa komposisi makanan merupakan salah satu faktor penting dalam
kejadian karsinoma Gaster. Faktor – faktor tersebut seperti :
1. Gastritis kronis.
2. Faktor infeksi (oleh kuman H. Pylory).
3. Herediter.
4. Sering makan daging hewan dengan cara dipanggang atau dibakar atau diasapkan.
5. Sering makan makanan yang terlalu pedas.
6. Kurang makanan yang mengandung serat.
7. Makan makanan yang memproduksi bahan karsinogenik dan ko-karsinogenik.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 34
f. Epidemiologi
Seperti halnya dengan penyakit kanker di tempat lain kanker lambung pada umumnya
timbul pada usia lanjut. Lebih dari 60% kanker lambung ditemukan pada penderita di atas 65
tahun dengan dominasi kaum pria. Kanker lambung terbanyak didapatkan pada kelompok 60-69
tahun.
g. Pemeriksaan Diagnosis
1. Pemeriksaan fisis.
Pemeriksaan fisis dapat membantu diagnosis berupa berat badan menurun dan anemia.
Didaerah epigastrium mungkin ditemukan suatu massa dan jika telah terjadi metastasis ke hati,
teraba hati yang iregular, dan kadang-kadang kelenjar limfe klavikula teraba.
2. Radiologi.
Pemeriksaan radiologi yang penting adalah pemeriksaan kontras ganda dengan berbagai
posisi seperti telentang. Tengkurap, oblik yang disertai dengan komprsi.
3. Gastroskopi dan Biopsi.
Pemeriksaan gastroskopi banyak sekali membantu diagnosis untuk melihat adanya tumor
gaster. Pada pemeriksaan Okuda (1969) dengan biopsi ditemukan 94 % pasien dengan tumor
ganas gaster sedangkan dengan sitologi lavse hanya didapatkan 50 %.
4. Pemeriksaan darah pada tinja.
Pada tumor ganas sering didapatkan perdarahan dalam tinja (occult blood), untuk itu
perlu dilakukan pemeriksaan tes Benzidin.
5. Sitologi.
Pemeriksaan Papanicolaou dari cairan lambung dapat memastikan tumor ganas lambung
dengan hasil 80 – 90 %. Tentu pemeriksaan ini perlu dilengkapi dengan pemeriksaan gastroskopi
dan biopsi.
h. Komplikasi
1. Perforasi
Dapat terjadi perforasi akut dan perforasi kronik.
2. Hematemesis.
Hematemesis yang masif dan melena dapat terjadi pada tumor ganas lambung sehingga
dapat menimbulkan anemia.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 35
3. Obstruksi.
Dapat terjadi pada bagian bawah lambung dekat daerah pilorus yang disertai keluhan
mintah-muntah.
4. Adhesi.
Jika tumor mengenai dinding lambung dapat terjadi perlengketan dan infiltrasi dengan
organ sekitarnya dan menimbulkan keluhan nyeri perut
i. Penatalaksanaan Medis
1. Bedah
Jika penyakit belum menunjukkan tanda penyebaran, pilihan terbaik adalah pembedahan.
Walaupun telah terdapat daerah sebar, pembedahan sudah dapat dilakukan sebagai tindakan
paliatif. Reaksi kuratif akan berhsil bila tidak ada tanda metastasis di tempat lain, tidak ada sisa
Ca pada irisan lambung, reseksi cairan sekitar yang terkena, dari pengambilan kelenjar limfa
secukupnya.
2. Radiasi
Pengobatan dengan radiasi memperlihatkan kurang berhasil.
3. Kemoterapi
Pada tumor ganas dapat dilakukan pemberian obat secara tunggal atau kombinasi kemoterapi. Di
antara obat yang di gunakan adalah 5 Fluoro Uracil, trimetrexote, mitonisin C, hidrourea,
epirubisin dan karmisetin dengan hasil 18 – 30 %.
B. Konsep Dasar Keperawatan
A. Pengkajian
a. Persepsi kesehatan-pemeliharaan kesehatan
o Apakah ada riwayat kanker pada keluarga
o Status kesehatan dan penyakit yang diderita, upaya yang dilakukan
o Lingkungan tempat tinggal klien
o Tingkat pengetahuan dan kepedulian pasien
Hal-hal yang membuat status kesehatan pasien berubah : merokok, alkohol, obat-obatan,
polusi, lingkungan, ventilasi.
b. Nutrisi metabolik
Jenis, frekuensi dan jumlah makanan dan minuman yang dikonsumsi sehari
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 36
Adanya mual, muntah, anorexia, ketidakmampuan memenuhi kebutuhan nutrisi
Adanya kebiasaan merokok, alkohol dan mengkonsumsi obat-obatan tertentu.
Ketaatan terhadap diet, kaji diet khusus
Jenis makanan yang disukai (pedas, asam, manis, panas, dingin)
Adanya makanan tambahan
Napsu makan berlebih/kurang
Kebersihan makanan yang dikonsumsi
c. Eliminasi
Pola BAK dan BAB: frekuensi, karakteristik, ketidaknyamanan, masalah
pengontrolan
Adanya mencret bercampur darah
Adanya Diare dan konstipasi
Warna feses, bentuk feses, dan bau
Adanya nyeri waktu BAB
d. Aktivitas dan latihan
Kebiasaan aktivitas sehari hari
Kebiasaan olah raga
Rasa sakit saat melakukan aktivitas
e. Tidur dan Istirahat
o Adanya gejala susah tidur/insomnia
o Kebiasaan tidur per 24 jam
f. Persepsi kognitif
Gangguan pengenalan (orientasi) terhadap tempat, waktu dan orang
Adanya gangguan proses pikir dan daya ingat
Cara klien mengatasi rasa tidak nyaman(nyeri)
Adanya kesulitan dalam mempelajari sesuatu
g. Persepsi dan konsep diri
Penilaian klien terhadap dirinya sendiri
h. Peran dan hubungan dengan sesama
o Klien hidup sendiri/keluarga
o Klien merasa terisolasi
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 37
o Adanya gangguan klien dalam keluarga dan masyarakat
i. Reproduksi dan seksualitas
Adanya gangguan seksualitas dan penyimpangan seksualitas
Pengaruh/hubungan penyakit terhadap seksualitas
j. Mekanisme koping dan toleransi terhadap stess
Adanya perasaan cemas,takut,tidak sabar ataupun marah
Mekanisme koping yang biasa digunakan
Respon emosional klien terhadap status saat ini
Orang yang membantu dalam pemecahan masalah
k. Sistem kepercayaan
Agama yang dianut,apakah kegiatan ibadah terganggu
B. Diagnosa Keperawatan
1. Nyeri berhubungan dengan proses pertumbuhan sel-sel kanker
2. Kecemasan berhubungan dengan rencana pembedahan
3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual, muntah
dan tidak nafsu makan
4. Intoleransi beraktivitas berhubungan dengan kelemahan fisik.
C. Rencana Keperawatan
Dx 1. Nyeri berhubungan dengan proses pertumbuhan sel-sel kanker
Tujuan : Nyeri berkurang sampai hilang setelah dilakukan tindakan keperawatan
Hasil yang diharapkan : Nyeri berkurang sampai dengan hilang
Rencana Tindakan:
1. Kaji karakteristik nyeri, lokasi, frekfensi
R/ mengtahui tingkat nyeri sebagai evaluasi untuk intervensi selanjutnya
2. Kaji faktor penyebab timbul nyeri (takut , marah, cemas)
R/ dengan mengetahui faktor penyebab nyeri menentukan tindakan untuk mengurangi nyeri
3. Ajarkan tehnik relaksasi tarik nafas dalam
R/ tehnik relaksasi dapat mengatsi rasa nyeri
4. Kolaborasi dengan dokter untuk pemberian analgetik
R/ analgetik efektif untuk mengatasi nyeri
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 38
Dx 2. Kecemasan berhubungan dengan rencana pembedahan
Tujuan : Kecemasan dapat diminimalkan setelah dilakukan tindakan keperawatan
Hasil yang diharapkan : Kecemasan pasien berkurang
Rencana Tindakan:
1. Jelaskan setiap tindakan yang akan dilakukan terhadap pasien
R/ pasien kooperatif dalam segala tindakan dan mengurangi kecemasan pasien
2. Beri kesempatan pada pasien untuk mengungkapkan perasaan akan
ketakutannya
R/ untuk mengurangi kecemasan
3. Evaluasi tingkat pemahaman pasien / orang terdekat tentang diagnosa medik
R/ memberikan informasi yang perlu untuk memilih intervensi yang tepat
4. Akui rasa takut/ masalah pasien dan dorong mengekspresikan perasaan
R/ dukungan memampukan pasien memulai membuka/ menerima kenyataan penyakit dan
pengobatan
Dx 3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual,
muntah dan tidak nafsu makan.
Tujuan : Kebutuhan nutrisi dapat terpenuhi setelah dilakukan keperawatan
Hasil yang diharapkan:
- Nutrisi klien terpenuhi
- Mual berkurang sampai dengan hilang.
Rencana tindakan :
1. Hidangkan makanan dalam porsi kecil tapi sering dan hangat.
R/ Makanan yang hangat menambah nafsu makan.
2. Kaji kebiasaan makan klien.
R/ Jenis makanan yang disukai akan membantu meningkatkan nafsu makan klien.
3. Ajarkan teknik relaksasi yaitu tarik napas dalam.
R/ Tarik nafas dalam membantu untuk merelaksasikan dan mengurangi mual.
4. Timbang berat badan bila memungkinkan.
R/ Untuk mengetahui kehilangan berat badan.
5. Kolaborasi dengan dokter untuk pemberian vitamin
R/ Mencegah kekurangan karena penurunan absorsi vitamin larut dalam lemak
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 39
Dx 4. Intoleransi beraktivitas berhubungan dengan kelemahan fisik.
Tujuan : Intoleransi aktivitas teratasi setelah dilakukan tindakan keperawatan.
Hasil yang diharapkan:
Klien menunjukkan peningkatan toleransi dalam beraktivitas yang ditandai dengan: tidak
mengeluh lemas, klien beraktivitas secara bertahap.
Rencana Tindakan :
1. Sediakan waktu istirahat yang cukup.
R/ Istirahat akan memberikan energi yang cukup dan membantu dalam proses penyembuhan.
2. Kaji keluhan klien saat beraktivitas.
R/ Mengidentifikasi kelainan beraktivitas.
3. Kaji kemampuan klien dalam beraktivitas.
R/ Menentukan aktivitas yang boleh dilakukan.
4. Bantu memenuhi kebutuhan klien.
R/ Terpenuhinya kebutuhan klien.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 40
BAB III
PENUTUP
3.1 Kesimpulan
Penyakit gastritis, ulkus peptikum dan kanker gaster. Gastritis adalah inflamasi pada
lapisan mukosa dan submukosa lambung dan dapat dibuktikan dengan adanya infltrasi sel-sel
radang. Ulkus peptikum adalah ekskavasi ( area berlubang ) yang terbentuk dalam dinding
mukosa lambung, pylorus, duodenum, atau esophagus. karsinoma gaster adalah neoplasma
gastrointestinal yang menyebabkan mutasi sel gaster. Ketiga penyakit ini dapat dicegah dengan
mengatur pola makan yang baik dan mencegah faktor- faktor resiko lainnya.
3.2 Saran
Diharapkan setelah membaca materi ini, pembaca dapat menghindari faktor- faktor
resiko yang dapat menyebabkan penyakit tersebut. Serta dalam praktek asuhan keperawatan dapat
membuat diagnosa keperawatan yang tepat atas penyakit dan mampu melakukan intervensi dan
implementasi keperawatan yang tepat.
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 41
Daftar Pustaka
Brunner dan Suddart. 2002. Buku Ajaran Keperawatan Medikal Bedah. Ed 8 Vol 2.
Jakarta: EGC
Felix,Ferdynandus.2009.Asuhan Keperawatan pada Klien dengan Kanker Lambung.
[online]. Tersedia www.google.com [9 September 2009]
Long, Barbara C. 1996. Perawatan Medikal Bedah Suatu Pendekatan Proses
Keperawatan. Bandung: YIPK Pajajaran.
Mubin, Halim.2008. Panduan Praktis Ilmu Penyakit Dalam Diagnosis dan Terapi.
Jakarta : EGC.
Price, Sylvia Anderson.2005. Patofisiologis : Konsep Klinis Proses-Proses
Penyakit.Jakarta : EGC,
Soeparman. 1987. Ilmu Penyakit Dalam. Jakarta : Balai Penerbit FKUI.
http://yan-nov.blogspot.com/2009/02/askep-gastritis.html
http://wayanpuja.blinxer.com
http://dezlicious.blogspot.com/2009/05/asuhan-keperawatan-pada-klien-
dengan_30.html
Keperawatan Medikal Bedah :Askep pada Klien dengan Gangguan Lambung 42
Вам также может понравиться
- Laporan Pendahuluan Sectio CaesariaДокумент13 страницLaporan Pendahuluan Sectio CaesariaZiadah N. Rizqiyah0% (1)
- Asuhan Keperawatan Ulkus Peptikum Nic Noc KelompokДокумент9 страницAsuhan Keperawatan Ulkus Peptikum Nic Noc KelompokRia Nuariasih Ni WayanОценок пока нет
- Seminar KasusДокумент28 страницSeminar KasusLina LatanzaОценок пока нет
- LP GADAR DitaPurnamasari C1AA18034 Early Exposure IVДокумент19 страницLP GADAR DitaPurnamasari C1AA18034 Early Exposure IVDita PurnamasariОценок пока нет
- LP Adenocarsinoma ColonДокумент14 страницLP Adenocarsinoma ColonAgnes Fibriyanti Ritonga100% (1)
- Gastroesofageal Refluks (GERD)Документ25 страницGastroesofageal Refluks (GERD)Putra Mahautama100% (1)
- Sap Rhinitis NewДокумент13 страницSap Rhinitis NewImahОценок пока нет
- Askep Ns Eva Gerd MetaaaДокумент9 страницAskep Ns Eva Gerd MetaaaPRAMUDYA NELSA ERSAОценок пока нет
- LP BRONKITIS AKUTДокумент24 страницыLP BRONKITIS AKUThuraidaОценок пока нет
- Makalah Asuhan Keperawatan PankreatitisДокумент14 страницMakalah Asuhan Keperawatan PankreatitisRes YH ResОценок пока нет
- Makalah AnsietasДокумент27 страницMakalah AnsietasHerdiansyahSansanОценок пока нет
- Askep Ulkus Peptikum KonsulДокумент16 страницAskep Ulkus Peptikum KonsulHerry YuanОценок пока нет
- Makalah Asesmen Sistem Integumen (Ahmad Khanif, 1811311)Документ14 страницMakalah Asesmen Sistem Integumen (Ahmad Khanif, 1811311)Ramin DaliОценок пока нет
- Pemeriksaan FisikДокумент4 страницыPemeriksaan FisikAlawiyahRasyaОценок пока нет
- Askep GerdДокумент64 страницыAskep GerdCita Nuraini IbrahiemОценок пока нет
- 4 Tahap Mekanisme Terjadinya NyeriДокумент3 страницы4 Tahap Mekanisme Terjadinya NyeriAmalia Andi JalanteОценок пока нет
- Laporan Pendahuluan Efusi PleuraДокумент21 страницаLaporan Pendahuluan Efusi PleuraVandhira Dwi AstutiОценок пока нет
- Konsep Keperawatan Berbasis BuktiДокумент16 страницKonsep Keperawatan Berbasis BuktiPutri Pratiwi Putri PratiwiОценок пока нет
- Askep Ulkus PeptikumДокумент16 страницAskep Ulkus PeptikumGustia Marliyuna Elfsparkyu IIОценок пока нет
- Askep TB Nanda Nic NocДокумент11 страницAskep TB Nanda Nic NocRaizk AizkОценок пока нет
- Pengkajian Sistem PenginderaanДокумент12 страницPengkajian Sistem PenginderaandarsonoОценок пока нет
- Fitriani Sahlan - Makalah Indikasi Teknik EvakuasiДокумент18 страницFitriani Sahlan - Makalah Indikasi Teknik EvakuasiFitriani SahlanОценок пока нет
- Defisit Keperawatan Diri BerpakaianДокумент17 страницDefisit Keperawatan Diri BerpakaianTri SudirmanОценок пока нет
- Nebu Dan SuctionДокумент13 страницNebu Dan SuctionniaОценок пока нет
- Laporan Pendahuluan Dan Konsep Asuhan KeperawatanДокумент21 страницаLaporan Pendahuluan Dan Konsep Asuhan KeperawatanAgus Santoso100% (1)
- Makalah Seminar Penyakit GerdДокумент29 страницMakalah Seminar Penyakit GerdYunitaОценок пока нет
- Kerusakan Membran Mukosa OralДокумент5 страницKerusakan Membran Mukosa OralRaeeSaKumoMikaMomoОценок пока нет
- Askep Teoritis ThypoidДокумент4 страницыAskep Teoritis ThypoidAbriqo IqoОценок пока нет
- Askep Ulkus PeptikumДокумент20 страницAskep Ulkus PeptikumPopy RahmawatyОценок пока нет
- Asuhan Keperawatan Sistem Urinaria (Perkemihan)Документ12 страницAsuhan Keperawatan Sistem Urinaria (Perkemihan)MustafaLuthfiОценок пока нет
- Askep GERD Guns Sample 2Документ15 страницAskep GERD Guns Sample 2Gunawan Prananta AlbasirОценок пока нет
- Draft Proposal Penelitian Akut AbdomenДокумент45 страницDraft Proposal Penelitian Akut Abdomenanis verdiyanti100% (1)
- KMB 1 AsmaДокумент20 страницKMB 1 AsmaAri Prayogi KioОценок пока нет
- Satuan Acara Penyuluhan HemoroidДокумент4 страницыSatuan Acara Penyuluhan HemoroidIrma AgustinaОценок пока нет
- Contoh Kasus Pre EklampsiaДокумент42 страницыContoh Kasus Pre EklampsiaVictoria Susilo100% (1)
- NebulizerДокумент3 страницыNebulizerDeden SiswantoОценок пока нет
- Askep CA GasterДокумент33 страницыAskep CA GasterAgung PratamaОценок пока нет
- Leaflet Cara Memberikan Makanan Cair Melalui NGTДокумент1 страницаLeaflet Cara Memberikan Makanan Cair Melalui NGTria_sepuluh100% (3)
- Maternitas Askep Trimester 1Документ23 страницыMaternitas Askep Trimester 1Erna FDAОценок пока нет
- Manajemen Patient Safety KLP 1Документ17 страницManajemen Patient Safety KLP 1devi sintyaОценок пока нет
- LAPORAN PENDAHULUAN PertusisДокумент36 страницLAPORAN PENDAHULUAN PertusisPiannsОценок пока нет
- Contoh SAP DBDДокумент11 страницContoh SAP DBDRetnoОценок пока нет
- Laporan Pendahuluan Dan Konsep Dasar Asuhan Keperawatan Gangguan Sistem Pencernaan GastritisДокумент14 страницLaporan Pendahuluan Dan Konsep Dasar Asuhan Keperawatan Gangguan Sistem Pencernaan GastritisasadullamandaukocitОценок пока нет
- Asuhan Keperawatan Klien Dengan Osteoporosis.1Документ49 страницAsuhan Keperawatan Klien Dengan Osteoporosis.1Dewi Luqmana SariОценок пока нет
- Diet Pada PPOK DKK FixДокумент15 страницDiet Pada PPOK DKK FixUmi YatunОценок пока нет
- Sap Manajemen Nyeri NonДокумент4 страницыSap Manajemen Nyeri NonNetty HerawatyОценок пока нет
- Asuhan Keperawatan Pada NyДокумент14 страницAsuhan Keperawatan Pada NyalesnussaОценок пока нет
- Makalah LaparatomiДокумент20 страницMakalah LaparatomiHamzah DarmawanОценок пока нет
- Asuhan Keperawatan SistitisДокумент11 страницAsuhan Keperawatan SistitisVickRy Cynk DindaОценок пока нет
- DX MualДокумент2 страницыDX MualEhrria WinastyoОценок пока нет
- Makalah Typus AbdominalisДокумент11 страницMakalah Typus Abdominalissusri rahmadhaniОценок пока нет
- Satuan Acara PenyuluhanДокумент15 страницSatuan Acara PenyuluhanDIANAОценок пока нет
- Analisa Sintesa Pemberian NebulizerДокумент5 страницAnalisa Sintesa Pemberian NebulizerFera Lusiana TestarossaОценок пока нет
- Breast Care AntenatalДокумент8 страницBreast Care AntenatalAnjas Upi100% (1)
- Makalah Asli Ulkus Peptikum N GastritisДокумент28 страницMakalah Asli Ulkus Peptikum N GastritisPelita Caroline100% (1)
- Askep Cairan Dan Elektrolit (INFUS & TRANSFUSI)Документ31 страницаAskep Cairan Dan Elektrolit (INFUS & TRANSFUSI)Arif KurniawanОценок пока нет
- Askep GastritisДокумент43 страницыAskep Gastritisianzkate100% (1)
- Gastritis 01Документ16 страницGastritis 01Joni SiahaanОценок пока нет
- Laporan Pendahuluan GastritisДокумент15 страницLaporan Pendahuluan GastritisMuhammad Rani TanaputraОценок пока нет
- LP KMB Nur UlyahДокумент17 страницLP KMB Nur UlyahKura-kura BrewokОценок пока нет
- Askep Hiperemesis GravidarumДокумент15 страницAskep Hiperemesis Gravidarumian80% (5)
- Askep Morbus HensenДокумент39 страницAskep Morbus HensenianОценок пока нет
- Askep Solutio PlacentaДокумент14 страницAskep Solutio Placentaian100% (3)
- Askep EklampsiaДокумент10 страницAskep Eklampsiaian50% (2)
- Askep PreeklamsiaДокумент9 страницAskep PreeklamsiaianОценок пока нет
- Askep ARTHRITIS GOUT DAN RHEUMATOID ARTHRITISДокумент42 страницыAskep ARTHRITIS GOUT DAN RHEUMATOID ARTHRITISianОценок пока нет
- Askep OsteoporosisДокумент35 страницAskep Osteoporosisian60% (5)
- Senam Nifas, Perawatan Payudara, Perawatan VulvaДокумент20 страницSenam Nifas, Perawatan Payudara, Perawatan VulvaianОценок пока нет
- Askep Herpes Dan TineaДокумент40 страницAskep Herpes Dan TineaianОценок пока нет
- Askep OSTEOMIOLITIS DAN BURSITISДокумент30 страницAskep OSTEOMIOLITIS DAN BURSITISian100% (1)
- Askep Infark Miokard AkutДокумент31 страницаAskep Infark Miokard AkutianОценок пока нет
- NGT, Lavage Lambung, Perawatan Luka Kolostomi, Sitz Bath, Pemberian Nutrisi Parenteral Total, Rehidrasi OralДокумент40 страницNGT, Lavage Lambung, Perawatan Luka Kolostomi, Sitz Bath, Pemberian Nutrisi Parenteral Total, Rehidrasi OralianОценок пока нет
- Askep Gangguan Kelenjar HipofiseДокумент30 страницAskep Gangguan Kelenjar Hipofiseian100% (6)
- Askep Obat Mata, Lensa KontakДокумент40 страницAskep Obat Mata, Lensa KontakianОценок пока нет
- Askep Colelitiasis Dan ColelitiasisДокумент33 страницыAskep Colelitiasis Dan ColelitiasisianzkateОценок пока нет
- Askep Gangguan PendengaranДокумент35 страницAskep Gangguan Pendengaranian80% (10)
- Askep Pada Penyakit Dic Dan DHFДокумент32 страницыAskep Pada Penyakit Dic Dan DHFianzkateОценок пока нет
- Askep Hapertinsi Varises, Deep Vein ThrombosisДокумент16 страницAskep Hapertinsi Varises, Deep Vein ThrombosisianzkateОценок пока нет
- Postural Drainage, Tindakan Clapping Vibrasi Dada Terapi Oksigen Nafas Dalam Dan Batuk Efektif, Tindakan SuctioningДокумент25 страницPostural Drainage, Tindakan Clapping Vibrasi Dada Terapi Oksigen Nafas Dalam Dan Batuk Efektif, Tindakan Suctioningianzkate67% (6)