Академический Документы
Профессиональный Документы
Культура Документы
Antígeno Prostático Específico
Загружено:
oral2010Оригинальное название
Авторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Antígeno Prostático Específico
Загружено:
oral2010Авторское право:
Доступные форматы
ANTGENO PROSTTICO ESPECFICO (PSA)
La determinacin del antgeno prosttico especfico (PSA, prostate specific antigen) en sangre ha revolucionado el diagnstico de este tumor. Qu es el antgeno prosttico especfico? El PSA es una sustancia producida por determinadas clulas de la glndula prosttica. Su valor radica en que slo se produce en la prstata (es especfico de este rgano). Normalmente es un componente del semen, y su funcin es licuar el semen despus de la eyaculacin. La prctica totalidad del PSA se excreta al mundo exterior en las eyaculaciones de semen, pero una pequea parte se escapa al torrente sanguneo. Cmo se determina su concentracin en sangre? La concentracin de PSA se determina en una muestra de suero de la sangre. Dado que se encuentra en cantidades infinitesimales, su deteccin requiere una tecnologa con una gran sensibilidad, que utiliza anticuerpos monoclonales. El PSA puede existir en la sangre en forma libre, o unirse a otras sustancias de la sangre. Cuando se encuentra de forma libre, se conoce como PSA libre, cuando est unido a otras sustancias, se conoce como PSA en forma de complejos. El PSA total es la suma de ambas formas de PSA y es lo que miden los anlisis de sangre habitualmente. Cules son los valores normales de PSA? El valor utilizado con mayor frecuencia como el lmite alto de la normalidad es 4 ng/mL (nanogramos por mililitro). Sin embargo, dado que la glndula prosttica aumenta de tamao con la edad y produce ms PSA con la edad, es normal que los hombres ms mayores tengan concentraciones ms altas. Las concentraciones normales segn la edad son las siguientes: Rango de edades 40-49 50-59 60-69 70-79 Asiticos 0-2 0-3 0-4 0-5 Negros 0-2 0-4 0-4,5 0-5,5 Blancos 0-2,5 0-3,5 0-4,5 0-5,5
El valor normal de 4 ng/mL es quiz demasiado elevado para los hombres jvenes. De todas formas, todava existe controversia sobre si es correcto basarse en estas concentraciones de PSA o si aceptar el lmite alto de 4 ng/mL para todos los hombres independientemente de su edad. Qu utilidad tiene en la deteccin del cncer de prstata? La determinacin de PSA se puede utilizar de varias formas, en hombres en los que se desconoce si padecen la enfermedad (como prueba de cribaje o diagnstica) y en los que ya se sabe que lo padecen (como marcador especfico o para vigilar su evolucin). Cuando se utiliza como prueba de cribaje o diagnstica si se obtiene un resultado anormal se debern realizar pruebas adicionales. La probabilidad de tener cncer aumenta cuanto mayor sea el valor obtenido:
PSA 0-2 ng/mL 2-4 ng/mL 4-10 ng/mL >10 ng/mL
Porcentaje de Cncer 1% 15% 25% >50%
Por encima de 10 ng/mL, la probabilidad aumenta de forma dramtica. Cuando se utiliza como marcador especfico o para vigilar la evolucin de la enfermedad despus de un tratamiento, un resultado anormal indica que se ha producido una recurrencia despus del tratamiento inicial. Por ejemplo, tras la extirpacin quirrgica de la prstata, y aparentemente todo el cncer se encontraba dentro de la glndula, el PSA debera descender a cero. Si al realizar revisiones se encuentran valores crecientes de PSA, entonces la ciruga no fue eficaz y el tumor ya estaba diseminado. Qu otras enfermedades pueden provocar aumentos de PSA? Otras enfermedades que afectan a la prstata pueden provocar aumentos de PSA. (el PSA es rgano-especfico, pero no cncer-especfico). La causa ms frecuente es la hiperplasia benigna de prstata (HBP), que provoca un
aumento de tamao considerable de la prstata con la edad. La infeccin de la prstata o prostatitis puede causar un aumento anormal del PSA en sangre. Tambin se pueden producir aumentos cuando se producen infartos prostticos, al introducir instrumentos por la uretra, al producirse una retencin aguda de orina y tras la biopsia de prstata. Qu es el PSA libre? La mayora del PSA liberado a la sangre desde la prstata se une a otras protenas de la sangre. El PSA que queda sin unir a protenas se conoce como PSA libre y es posible determinar su concentracin en el laboratorio. Se ha observado que la concentracin de PSA libre es menor en los hombres con cncer de prstata que en los que tienen enfermedades benignas. El valor de PSA libre que sugiere la presencia de cncer depende de la prueba utilizada, del laboratorio, y de la poblacin en que se utilice. Esta prueba es especialmente til cuando la concentracin de PSA total est entre 4 ng/mL y 10 ng/mL. Cules son las limitaciones de la prueba del PSA? Un porcentaje pequeo de cnceres de prstata no produce aumentos detectables del PSA de la sangre, incluso cuando la enfermedad est en estadio avanzado. Muchos cnceres tampoco aumentan el PSA lo suficiente para superar el nivel normal. Por lo tanto es importante no fiarse exclusivamente de esta prueba de laboratorio. La prueba ms til para complementar el PSA es el tacto rectal de la prstata realizada por un urlogo. Durante esta prueba el mdico introduce un dedo en el recto para estimar el tamao, la posicin, el contorno, la consistencia y la forma de la prstata.
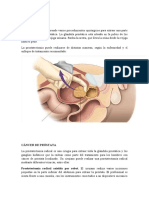
Cncer de prstata Qu es el cncer de prstata?
Es un tumor maligno que nace en la glndula prosttica. El cncer se inicia cuando un grupo de clulas empieza a multiplicarse sin control e invaden los tejidos cercanos o pueden, a travs de la circulacin linftica o sangunea, invadir tejidos u rganos lejanos, que es lo que conocemos con el nombre de metstasis. En la prstata existen varios tipos de clulas pero es en las clulas glandulares, las responsables de la secrecin que se produce durante la eyaculacin, donde se originan la mayor parte (95%) de los cnceres prostticos. Es el llamado adenocarcinoma de la prstata. Prstatas con focos de carcinoma Los estudios en autopsias han demostrado la presencia de cncer de prstata en uno de cada 3 varones examinados, pero el 80% de estos tumores tienen un tamao muy pequeo y son clnicamente insignificantes. A los 70 aos las autopsias muestran que un 46% de los varones tienen un cncer de prstata, afortunadamente, en comparacin con otros cnceres, tiene un crecimiento muy lento. Se calcula que un 90% de todos los cnceres de prstata permanecern en estado latente durante dcadas. En el 85-90%% de los hombres mayores de 80 aos se encuentran focos microscpicos de adenocarcinoma, as podemos decir que la mayor parte de los hombres con cncer de prstata mueren por causas ajenas al tumor maligno. En Espaa constituye la tercera causa de muerte por cncer despus del de pulmn y el de colon. La incidencia y mortalidad en nuestro pas se encuentra, junto con Italia y Grecia entre las ms bajas de Europa. Se calcula que uno de cada seis hombres desarrollar un cncer de prstata a lo largo de su vida y que en nueve de cada diez casos aparece en mayores de 65 aos. Existen factores de riesgo para desarrollar un cncer de prstata? A pesar de que todava desconocemos los factores especficos que originan y que hacen progresar al cncer de prstata, s sabemos que existen factores genticos y ambientales que estn relacionados con la aparicin y el desarrollo de esta enfermedad. Edad Es el factor de riesgo ms importante, la probabilidad de padecer un cncer de prstata aumenta con la edad, es excepcional antes de los 40 aos y empieza a encontrarse a partir de los 50 aos. Dos de cada tres de los cnceres de prstata se encuentran en varones mayores de 65 aos. Factores familiares y genticos
Los varones que tienen familiares de primer grado (padre, hermanos) afectados de cncer de prstata, sobre todo si han sido diagnosticados por debajo de los 55 aos , tienen un mayor riesgo de sufrir esta enfermedad. Un 15% de los cnceres de prstata es hereditario. Un gen especfico denominado HPC1 se asocia con una alta probabilidad de sufrir la enfermedad. Raza y Geografa Es ms frecuente, ms agresivo y aparece en edades ms tempranas en varones afro-americanos. En Europa tiene una incidencia mayor en los pases escandinavos y su frecuencia disminuye a mediada que viajamos hacia el sur, se ha postulado que ello puede ser debido a la diferente exposicin a la luz solar. En frica, Asia y Latinoamrica es menos frecuente aunque se postula que ello es debido ms a factores dietticos que a tnicos, pues los asiticos que viven en USA presentan una mayor incidencia de cncer de prstata que los viven en Asia. Hormonas Las hormonas sexuales masculinas (andrgenos) son esenciales en el desarrollo y crecimiento de la prstata, teniendo un papel importante en la carcinognesis prosttica. Otras hormonas como la IGF-1 (insulin-like growth factor) se ha asociado con el cncer prosttico. Inflamacin e infeccin Los procesos de inflamacin crnica que producen un aumento de la replicacin celular para sustituir al tejido daado, contribuyen al desarrollo de cnceres como el de esfago, estmago, hgado y vejiga. Algunas investigaciones sugieren que el cncer de prstata puede tener una causa infecciosa (papilomavirus, herpes virus y citomegalovirus) en un contexto de falta de respuesta, gentica o adquirida, de los mecanismos de defensa celular contra la infeccin. Obesidad Tiene una clara relacin con los cnceres de colon y mama. El tratamiento de la obesidad a travs de una reduccin en el consumo de grasas y en un aumento del ejercicio fsico produce una disminucin del stress oxidativo, reduciendo as el riesgo de cncer de prstata. Dieta Existen evidencias de que los factores dietticos juegan un papel importante, como ocurre en los cnceres de colon y mama. En 1998 ya se observ que la mortalidad del cncer de prstata estaba inversamente relacionada con el consumo de cereales, nueces, aceite de oliva y pescado.
Grasas La incidencia y mortalidad del cncer de prstata se correlaciona estrechamente con el consumo de grasas poliinsaturadas , carnes rojas, lcteos y huevos. Se ha observado que niveles altos de grasa estimulan la proliferacin de las clulas del cncer de prstata en modelos animales y que una dieta sin grasas puede reducir el crecimiento de los tumores en el animal de experimentacin. Otro factor que puede explicar la asociacin entre las dietas ricas en grasas y el cncer de prstata es que las dietas ricas en carnes rojas se acompaan de una ingesta baja en vegetales. Adems las dietas ricas en lcteos, carne y huevos son ricas en calcio y zinc, dos sustancias que pueden modificar el riesgo de sufrir un cncer de prstata. Soja Las legumbres constituyen una fuente energtica muy importante en las dietas asiticas, donde la incidencia del cncer de prstata es baja. Las habas de soja son muy ricas en isoflavonas (genistena y daidzeina) unas sustancisa con una dbil actividad estrognica. Estas isoflavonas tienen la capacidad de inhibir el crecimiento de las clulas prostticas, tanto benignas como malignas y reducir el crecimiento de los tumores en el animal de experimentacin. Licopeno Es el pigmento rojo que se encuentra en los tomates y en los otros frutos de color rojo. Es un beta-caroteno con una potente actividad antioxidante que tambin inhibe el crecimiento de las clulas prostticas, benignas y malignas, en los modelos de laboratorio (in Vitro). En la actualidad no disponemos de estudios cientficos que demuestren, claramente, los efectos del consumo de licopeno en el cncer de prstata. T verde Muy consumido en Asia donde la incidencia del cncer de prstata es baja. Contiene unas sustancias antioxidantes llamados polifenoles. Estudios in vitroy el animal de laboratorio han demostrado que la epigalocatequina, el principal polifenol de la hoja del t verde, inhibe el crecimiento de las clulas tumorales. Pescado Un reciente trabajo ha demostrado que un consumo elevado de pescado, si bien no tiene relacin con la incidencia del cncer de prstata, s que disminuye, en los pacientes diagnosticados de cncer de prstata, hasta un 63% el riesgo de morir por la enfermedad, probablemente debido al efecto antiinflamatorio de las grasas del pescado que pueden frenar el crecimiento del tumor maligno.
Consumo de alcohol El consumo de 1-3 vasos de vino tinto a la semana tiene un efecto protector, ello se supone que es debido a su alto contenido en polifenoles con actividad antioxidante. Tabaquismo No tiene una relacin clara con una mayor incidencia de cncer de prstata aunque si se ha demostrado su asociacin con un estadio ms avanzado en el momento del diagnstico y con una mayor mortalidad.
Los suplementos de vitaminas y minerales previenen el cncer de prstata? No. En el estudio SELECT, con ms de 35.000 varones, los investigadores demostraron que los suplementos de vitamina E y selenio, tras siete aos de seguimiento no tuvieron ningn efecto sobre el riesgo de sufrir un cncer de prstata. En otro estudio, el PSHS II, tampoco se demostr efecto alguno de la vitamina C ni de la vitamina E. La evidencia cientfica actual sugiere que ni el selenio ni las vitaminas E y C deben ser utilizadas con la esperanza de prevenir el cncer de prstata.
Qu sntomas produce el cncer de prstata? En sus fases iniciales, cuando el tumor est confinado en la prstata, no produce ningn sntoma porque la mayora de los tumores se encuentran alejados de la uretra. En fases avanzadas pueden aparecer sntomas debidos a la obstruccin urinaria como los que se presentan en la HBP obstructiva, hematuria (sangre en la orina), impotencia, incontinencia urinaria, y, cuando la enfermedad se ha diseminado a distancia, puede aparecer dolor en columna, costillas y otros huesos.
Cmo se diagnostica el cncer de prstata? En la actualidad son dos las herramientas bsicas o de primera lnea que nos permiten sospechar la presencia de un cncer de prstata, el PSA (siglas de prostate specific antgen) y el tacto rectal. La combinacin de PSA/tacto rectal es la prueba de mayor utilidad para conocer el riesgo que tiene el paciente de tener un cncer de prstata. Qu es el PSA?
El PSA (antgeno prosttico especfico) es una sustancia (protena) que segregan las clulas prostticas y que se encuentra en grandes concentraciones (mg/ml) en el semen. Su funcin es la de licuar el semen. Una pequea cantidad (ng/ml) se encuentra circulando en la sangre en dos formas el llamado PSA total y el PSA libre. Sus niveles normales se ven alterados por la edad y por la presencia de enfermedades que afecten a la prstata (HBP, cncer de prstata y prostatitis) y despus de manipulaciones uretrales o; intervenciones quirrgicas sobre la prstata, ya que en estas circunstancias el PSA se escapa de las clulas prostticas y pasa a la sangre, donde mediante un anlisis podremos detectarlo. La relacin o ndice entre PSA total y PSA libre es un factor importante para ayudarnos a diferenciar PSA elevados por presencia de HBP (ndice PSAtotal/PSAlibre superior al 20%). Los varones con obesidad severa tienden a tener valores inferiores de PSA. Existen frmacos como el finasteride o dutasteride que disminuyen el nivel de PSA y algunos preparados de fitoterapia que tambin lo pueden disminuir, en estos casos se debe aplicar un factor de correccin para conocer el valor verdadero del PSA. Cules son los valores normales del PSA? En los hombres menores de 50 aos el PSA normal debe ser inferior a 2,5 ng/ml, entre 50 y 59 aos inferior a 3,5 ng/ml, entre 60 y 69 inferior a 4,5 ng/ml y entre 70 y 79 inferior a 6,5 ng/ml. Otros factores como el tamao de la prstata, la presencia de HBP, el incremento anual del PSA, la relacin PSA/volumen prosttico y la relacin entre el PSA total y PSA libre nos ayudarn para mejorar la sensibilidad (detectar ms cnceres) y la especificidad (evitar biopsias innecesarias). De este modo podremos diferenciar mejor a los pacientes en los que el PSA elevado sea debido a un carcinoma de prstata. Cul es la probabilidad de que tenga un cncer de prstata si mi PSA est elevado? Para un varn de 50 aos, con un tacto rectal normal y con un PSA 0,0-2,0 ng/ml la probabilidad es del 10%. Entre el 15-25% si el PSA es de 2,0-4,0 ng/ml. Entre 17-32% si el PSA es de 4,0-10,0 ng/ml y de un 43-65% si el PSA es superior a 10,0 ng/ml. Existen otros marcadores tumorales para detectar el cncer de prstata? S. El llamado PCA3, es un nuevo marcador tumoral para el diagnstico del cncer de prstata. En el test se detecta la presencia del mRNA (RNA mensajero) expresado por el gen 3de las clulas cancerosas, cuya concentracin en el lquido prosttico est muy elevada en casi todos los casos de carcinoma. El test se realiza en una muestra de orina recogida despus de practicar un tacto rectal. Se considera positivo a partir de un valor de 35 y presenta una sensibilidad del 68% y una especificidad del 78%. Es un marcador
til para decidir la realizacin de nuevas biopsias en pacientes con PSA elevados y biopsias previas negativas. Se deben someter todos los varones adultos al screening del cncer de prstata? No. En los varones asintomticos y con una esperanza de vida inferior a 10 aos no es necesario. A los 75 aos slo un 50% de los hombres tiene una expectativa de vida superior a los 10 aos y a partir de esa edad ya no se considera necesario. Por otro lado, la disparidad entre la elevada prevalencia del cncer de prstata y el bajo riesgo de mortalidad, hace que sea extremadamente importante poder distinguir entre aquellos tumores que se van a comportar de una forma muy agresiva y los que van a ser clnicamente insignificantes. A qu edad se aconseja iniciar el screening o cribado del cncer de prstata? En los varones con antecedentes familiares de cncer de prstata en padre o hermano (diagnosticado antes de los 65 aos de edad) o de raza afroamericana se aconseja realizar un estudio anual de PSA a partir de los 40 aos de edad. En los varones con riesgo muy elevado (varios miembros de la familia diagnosticados antes de los 65 aos de edad) es aconsejable a partir de los 35 aos. En los varones sin factores de riesgo se puede iniciar a los 45 aos. Despus de los 75 aos no se recomienda, en general, el screening del cncer de prstata. Tampoco se recomienda en aquellos pacientes que presentan una esperanza de vida inferior a 10 aos.
Qu es el tacto rectal? Es una exploracin que realiza el mdico introduciendo un dedo, enguantado y lubricado, a travs del canal anal. De esta manera se pueden percibir deformaciones en el contorno o irregularidades en la consistencia de la prstata. Es menos efectiva que el PSA para detectar un cncer de prstata pero ayuda a detectar un tumor maligno en aquellos varones que tienen un PSA normal.
La biopsia de prstata Consiste en obtener unas muestras del tejido prosttico que despus son examinadas a travs del microscopio por el anatomopatlogo lo que nos permitir saber si hay clulas cancerosas. El procedimiento lo realiza, normalmente, el urlogo y para obtener las muestras nos guiamos con ayuda de las imgenes que nos proporciona una sonda ecogrfica colocada en el recto. Despus mediante una aguja (18-20 G) que atraviesa el recto o, en ocasiones, el perin vamos tomando cilindros, que miden 1 cm y de longitud y 1 milimetro de ancho, de las diferentes regiones de la prstata y, si es necesario, de las vesculas seminales. Nosotros utilizamos la va transrectal para obtener una media de 21 cilindros, (entre 10 y 40 ) y la va transperineal cuando queremos obtener ms de 40 cilindros. Es importante el nmero de cilindros obtenidos as como el porcentaje y el grado del tumor en cada uno de los cilindros pues ello nos permite valorara la probabilidad, de estar frente a un tumor agresivo o a un tumor de poca importancia.
Esquemas de una biopsia de prstata Es dolorosa la biopsia de prstata? No debe serlo. Desde hace ms de 15 aos, practicamos las biopsias bajo sedacin endovenosa con la colaboracin del anestesista, de la misma manera que se utiliza la sedacin endovenosa para tcnicas de endoscopia digestiva. El procedimiento dura entre 10-20 minutos y el paciente puede ser dado de alta a las pocas horas. Qu complicaciones puede tener la biopsia de prstata? La ms grave es la infeccin de la prstata (prostatitis bacteriana aguda) que, si es severa puede provocar una sepsis. Son poco frecuentes (0,5-3,5%) pero en nuestro Centro aplicamos una tcnica de antisepsia local que consigue reducir a menos del 0,01% las complicaciones infecciosas. Despus de la biopsia es muy frecuente la presencia de sangre en el semen, que puede durar varias semanas, y una orina oscura debido a la presencia de pequeos restos de sangre que puede presentarse durante varios das. El resultado de la biopsia. Grado del tumor El anatomopatlogo redacta un informe donde asigna una puntuacin a las clulas del tumor maligno. Es el llamado grado Gleason que va desde el grado 1 al grado 5, siendo el 5 el ms agresivo. Se establece una suma de dos grados, el primario, aquel que se encuentra en mayor proporcin y el secundario, el que le sigue en proporcin. La suma de los dos determina la puntuacin Gleason que oscila entre 2 y 10. Los tumores con Gleason 2 a 4 son muy poco frecuentes y tiene un potencial muy bajo de agresividad, los Gleason; 5 a 6 tienen una agresividad intermedia y aquellos con un Gleason superior a 7 tienen una gran agresividad.
Es importante el valor del PSA para predecir la respuesta al tratamiento? S. Los valores del PSA se correlacionan con el reisgo de que la enfermedad se haya diseminado ms all de la prstata, invadiendo a las vesculas seminales y a los ganglios linfticos. Los pacientes con un PSA inferior a 10 ng/ml en el momento del diagnstico, tienen muchas probabilidades de responder al tratamiento radical. Me han diagnosticado un cncer de prstata En que fase o estadio estoy? La estadificacin nos muestra el tamao y la extensin que tiene el tumor, ello es muy importante pues tendrn mejor respuesta al tratamiento aquellos tumores que estn localizados dentro de la prstata. El sistema TNM (Tumor, Nodos linfticos y Metastsis) es el que se utiliza en la actualidad. As, el cncer localizado se clasifica como T1a lo que significa que el tacto rectal es normal. Un valor T2a indica que el tacto rectal es anormal pero que no hay signos de extensin fuera de la prstata. Un valor N0 indica que no hay extensin a los ganglios linfticos regionales. La fase M0 indicara que no hay signos dse metstasis. Si el cncer se ha extendido a los ganglios linfticos pasara a N1 y si afecta a los huesos a M1. (insertar Tabla I)
Grupos de riesgo en pacientes diagnosticados de cncer de prstata Se han elaborado unos esquemas basados en los valores de PSA, puntuacin Gleason y categora T (TNM) y que estn asociados con la mortalidad por cncer de prstata despus del tratamiento con ciruga radical o radioterapia. Riesgo bajo: PSA igual o inferior a 10 ng/ml, puntuacin Gleason igual o inferior a 6 y estadio T1c o T2a Riesgo intermedio: PSA entre 10-20 ng/ml puntuacin Gleason de 7 y estadio T2b Riesgo elevado: PSA superior a 20 ng/ml o puntuacin Gleason entre 8-10 y estadio T2b-T3 Hacen falta ms pruebas para determinar si el cncer se ha extendido? En los pacientes con enfermedad de bajo riesgo no es necesario, en general, la realizacin de TAC o RMN (resonancia magntica endorectal) que s lo son en los pacientes del grupo de riesgo intermedio y elevado. El estudio de los huesos mediante gammagrafa sea debe ser efectuado si hay sospecha de
lesiones seas y/o el PSA es superior a 10 ng/ml. En ocasiones se realiza un PET-TC con colina para evaluar la presencia de metstasis.
RMN endorectal Es una tcnica de imagen que utilza ondas magnticas en lugar de rayos-X. La energa de las ondas magnticas es absorbida por el organismo y despus liberada dando las imgenes ms detalladas que hoy en da podemos obtener de la prstata. La calidad de las imgenes, asociada en ocasiones con tcnicas de espectroscopia o de inyeccin de contraste paramagntico, es tan elevada que permite observar la zona de HBP y, si hay tumor, diferenciar entre un tumor en estadio T2 y un T3 con una especificidad del 95%. Tambin permite detectar la presencia de ganglios linfticos aumentados de tamao, en la zona pelviana y es de gran ayuda para planificar las biopsias pues nos indica que reas son sospechosas de albergar clulas cancerosas. Gammagrafa sea Es una prueba que nos permite detectar si el tumor ha invadido los huesos. Se realiza inyectando un istopo radiactivo en la vena que se fija en las zonas donde el hueso esta daado. Una cmara especial detecta los acmulos de radiactividad y forma una imagen de todo el esqueleto. Estos acmulos tambin aparecen en casos de lesiones inflamatorias (artritis), antiguos traumatismos u otras patologas seas. Cules son las opciones de tratamiento para el cncer de prstata localizado? En los pacientes del grupo de bajo riesgo existe la alternativa de no efectuar ningn tratamiento y mantenerse en espera vigilada. Los tratamientos ms efectivos en las fases inciales de la enfermedad son la prostatectoma radical, la radioterapia externa y la braquiterapia. Qu es la espera vigilada o watchful waiting? La gran disparidad entre la gran incidencia de cncer de prstata y su escasa mortalidad nos demuestra que muchos hombres no se van a beneficiar de un tratamiento defintivo para su enfermedad localizada. Para ello es importante poder difrenciar entre los tumores que tiene probabilidades de progresar para tratarlos de forma definitiva y reducir el riesgo de los procedimientos terapeticos en aquellos tumores con alta probabilidad de no progresar. Quines son candidatos a la espera vigilada?
Los pacientes en el grupo de bajo riesgo son candidatos a la espera vigilada pues tienen una probabilidad muy baja de que la enfermedad progrese 10-15 aos despus del diagnstico. El seguimiento incluye determinaciones peridicas del PSA (2-3/ao), tacto rectal y/o repeticin de las biopsias para determinar si el tumor ha modificado su puntuacin Gleason o su volumen. Si el tumor progresa se deben plantear los tratamientos curativos. Radioterapia externa La radioterapia externa ha sido utilizada para el tratamiento del cncer de prstata desde 1930. A finales de los aos 60 aparecieron los primeros aceleradores lineales que permitan aumentar la irradiacin de forma segura. En 1980 se comenz a utilizar el TC que permite una mayor precisin y disminuye la toxicidad en la vejiga, recto e intestino delgado. De este modo en los aos 80 y 90 pudieron aumentarse las dosis hasta 75-79 Gy. En los aos 90 la radioterapia de intensidad modulada (IMRT) con la colocacin de pequeas marcas intraprostticas permiti una mejor respuesta terapetica y una reduccin en los efectos adversos. El tratamiento es indoloro y se realiza a lo largo de 5-6 semanas. La radioterapia externa est contraindicada en pacientes con enfermedad inflamatoria intestinal (colitis ulcerosa, enfermedad de Crohn) o que han sido tratados, previamente, con radioterapia en la regin pelviana. En los pacientes con Gleason igual o superior a 7 o un PSA superior a 10 ng/ml se asocia la radioterapia con un tratamiento farmacolgico de bloqueo hormonal (castracin qumica). Los pacientes con sintomatologa urinaria obstructiva no son buenos candidatos pues existe un riesgo elevado de retencin urinaria.
Qu efectos adversos puedo sufrir despus de la radioterapia externa? Problemas intestinales Durante y despus del tratamiento puede tener diarrea, a veces con sangre e incotinencia anal que, normalmente, desaparecen con el tiempo. Entre un 510% de los pacientes presentarn un sndrome de colon irritable y ocasional rectorragia Problemas urinarios Pude sentir la necesidad de orinar con mayor frecuencia, sentir escozor al orinar y observar la presencia de sangre en la orina. Con el tiempo mejora la sintomatologa aunque entre 5-10% presentaran la necesidad de orinar ms a
menudo y episodios de sangre en la orina. La incontiencia urinaria es mucho menos frecuente que tras la ciruga radical. Problemas sexuales Al cabo de 1-2 aos de haber finalizado el tratamiento el grado de disfuncin erctil es semejante al que presentan los pacientes sometidos a prostatectoma radical. En los varones que presentaban erecciones normales antes de la radioetrapia, el 50% presentar una disfuncin erctil severa a los 5 aos del tratamiento. En el tratamiento de esta disfuncin erctil se utilian frmacos inhibidores de la PDE-5 (sildenafilo, vardenafilo, tadalafilo), dispositivos de vaco o prtesis penenanas en los casos refractarios al tratamiento farmacolgico. Braquiterapia La braquiterapia consiste en la colocacin de una semillas radiactivas dentro de la prstata, de forma permanente (LDR braquiterapia) o temporal (HDR braquiterapia). Se empez a utilizar en los aos 20 con la aplicacin de semillas de Ra (radio), en los ao 60 se colocaban semillas de 125I (istopo del yodo), en ambos casos a travs de pequeas intervenciones quirrgicas pero el procedimiento fue abandonado por su escasa eficacia y graves complicaciones. En los aos 80 se desarroll la tcnica de implantacin de semillas (LDR braquiterapia) del tamao de un grano de arroz, a travs de la piel en el rea situada entre el escroto y el ano (perin) mediante control ecogrfico transrectal, utilizando 125I y 103Pd (istopo del paladio). En la HDR braquiterapia se utiliza 192Ir (istopo del iridio) o 137Cs (istopo del cesio) y las semillas son retiradas despus del tratamiento El procedimiento se realiza en quirfano y bajo anestesia raqudea. No es recomendable esta tcnica en pacientes con prstatas de un tamao superior a 50-60 cc y/o sintomatologa urinaria obstructiva severa ni en pacientes que han sido sometidos previamente a RTU/adenomectoma por HBP en los que puede ser muy compleja la colocacin de las semillas. Qu efectos adversos puedo sufrir despus de la braquiterapia? Problemas intestinales Las molestias rectales (proctitis) son mucho menos frecuentes que en la radioterapia externa y, si aparecen, desaparecen en poco tiempo Problemas urinarios Son ms frecuentes que en el grupo de radioterapia externa, principalmente en pacientes que presentan HBP con sintomatologa urinaria obstructiva. Hasta un 22% de pacientes presentan retencin urinaria aguda y un 10% necesitar una RTU de prstata, con el consiguiente riesgo, tras la braquiterapia, de
incontinencia urinaria de esfuerzo. Es frecuente, en los primeros das la aparicin de sangre en la orina y en los primeros meses, la presencia escozor uretral y un aumento en la frecuencia miccional. Problemas sexuales La funcin erctil va declinando progresivamente despus de la braquiterapia, pero, en comparacin con la radioterapia externa, slo un 25-30% de pacientes, a los 5 aos de finalizado el tratamiento presentar una disfuncin erctil severa. Tambin el uso de frmacos (inhibidores de la PDE-5) es de gran ayuda para reestablecer la funcin erctil. Prostatectoma radical En los pacientes con un cncer de prstata localizado (T1-T2) la ciruga radical, definida como extirpacin completa de la prstata y de las vesculas seminales, es el tratamiento ptimo (gold standard) pues ni la hormonoterapia ni quimioterapia curan, hoy en da, la enfermedad y no todas las clulas cancerosas pueden ser erradicadas con radioterapia u otras formas de energa. Es el nico tratamiento que, si el PSA a los 10 aos de la intervencin no se ha modificado, puede asegurar la curacin absoluta en el 95% de los pacientes. La principal ventaja de este tratamientoes que ofrece la posibilidad de curacin con el mnimo dao colateral a los rganos vecinos y, que por otro lado, mejora en gran medida la sintomatologa miccional obstructiva en aquellos pacientes que adems del tumor maligno presentan problemas miccionales obstructivos por HBP. El factor ms determinante en el xito de la intervencin es, ms alla de las consideraciones tecnolgicas, la experiencia y la habilidad del cirujano. Prostatectoma radical retropbica Se practica bajo anestesia regional (intraraqudea/peridural) o general. El urlogo practica una incisin vertical desde el pubis hasta el ombligo y, sin seccionar ningn msculo, accede al espacio donde se encuentran vejiga, prstata y vesculas seminales. En ocasiones, si se sospecha que el cncer puede haber alcanzado los ganglios linfticos stos sern extirpados y analizados. Si antes de la ciruga el paciente tiene erecciones normales y el tumor est confinado en la prstata, es importante conservar y no daar los nervios erectores que descienden a ambos lados de la prstata, as se podr recuperar la funcin erctil al cabo de varios meses. Tambin es muy importante la preservacin del llamado esfnter externo de la uretra lo que permitir conseguir una buena continencia urinaria en ms del 90% de los pacientes. Una vez extirpada la prstata y las vesculas seminales se procede a la unin de la vejiga con la uretra. La operacin tiene una duracin que oscila entre 1,5 y 2 horas. Se deja una sonda en la vejiga que se retira a los 7-10 das de la intervencin. La estancia hospitalaria oscila entre 5-7 das pudiendo reemprender la actividad normal a las 2-4 semanas de la intervencin. Un
reciente estudio publicado demuestra que un 93% de los pacientes sometidos a una prostatectoma radical retropbica estn satisfechos con el tratamiento elegido. En la actualidad constituye la tcnica quirrgica que ha demostrado mejores resultados a largo plazo, tanto en el control del cncer como en la conservacin de la funcin erctil y de la contiencia urinaria. Prostatectoma radical perineal En este caso la incisin se realiza en el perin (entre el ano y la base del escroto) y desde all se llega hasta la prstata. La duracin es ms corta y con menor sangrado que en la ciriuga radical retropbica pero es mucho ms dificil la preservacin de los nervios erectores. Prostatectomia radical laparoscpica y robtica Se ealiza bajo anestesia general. En lugar de una incisin nica se efectan 5 pequeas incisones a travs de las cuales se inserta una cmara y los diferetes instrumentos quirrgicos. Se puede realizar con el robot Da Vinci de forma similar, la diferencia estriba en que el cirujano manipula los instrumentos a travs de una interfase robtica. El tiempo operatorio aproximado es de 3-4 horas. Las nica ventajas sobre la ciruga radical abierta eson un menor sangrado (menor tasa de transfusiones) y un tiempo de estancia hospitalaria algo ms breve, de 3-4 das. No es recomendable esta ciruga en pacientes con tratamientos de radioterapia previa o que han sido sometidos a ciruga pelviana. Todava no disponemos de resultados a largo plazo con las tcnicas laparoscpicas y los datos de que disponemos no demuestran una mayor superioridad de estas tecnicas en trminos de eficacia oncolgica y funcional (funcin erctil y continencia urinaria).
Cules son los riesgos de la prostatectoma radical? Problemas urinarios El ms frecuente es la incontinencia de esfuerzo, es decir el escape de orina con la tos, estornudo o al levantar peso. Con la extirpacin de la prstata una porcin del mecanismo de continencia (esfnter uretral externo), que esta ntimamente ligado a la prstata, desparece y lo que resta del mecanismo es, al principio, incapaz de asegurar una contiencia absoluta. Un 90% de los pacientes, operados por cirujanos con amplia experiencia, son continentes. Problemas sexuales
Si no han podido preservarse los nervios erectores la disfuncin erctil ser completa. En los casos de preservacin se pueden recuperar, de forma progresiva, las erecciones. En los primeros meses tras la ciruga no tendr erecciones espontneas y sern necesarios tratamientos farmacolgicos o de otro tipo para poder recuperar, lo antes posible, una correcta funcin erctil. Cmo es el postoperatorio de la prostatectoma radical? Cuando se despierte de la anestesia observar que lleva una sonda vesical y un drenaje en la cavidad abdominal. La sonda permanecer durante 7-10 das y el drenaje se suele retirar a los 2 das. Tambin recibir sueros a travs de una va endovenosa hasta que, normalmente, a las 24-48 horas, pueda tolerar la ingesta de lquidos y alimentos slidos. A los 7-10 das de la intervencin su urlogo le retirar la sonda vesical y le explicar una serie de ejercicios (ejercicios de Kegel) para reforzar el mecanismo de continencia urinaria. Durante las primeras semanas es normal que se escape algo de orina al levantarse, toser o hacer esfuerzos pero esta situacin va mejorando de forma progresiva y a los pocos meses (3-6 meses) el 95% de los pacientes menores de 50 aos y el 85% de los pacientes mayores de 70 aos son continentes. Unos das despus de la ciruga el especialista recibe un informe, realizado por el anatomopatlogo, de la prstata/vesculas seminales y, si los hay, de los ganglios linfticos que fueron extirpados en la ciruga. Si el cncer se encuentra localizado (T1-T2) se seguirn controles peridicos con determinaciones del PSA, que debe ser inferior a 0,1 ng/ml . Si el tumor se encuentra en fase localmente avanzada T3-T4 o ha invadido los ganglios linfticos (N1-N2) se recomendar tratamiento con radioterapia externa y/o bloqueo andrognico (tratamiento hormonal). Se pueden recuperar las erecciones despus de la prostatectoma radical? S, siempre y cuando el cirujano haya podido preservar los nervios erectores, la recuperacin de las erecciones depender de la edad del paciente y de la funcin erctil previa a la intervencin quirrgica. En los varones entre 40-50 aos el 95%, entre 50-60 aos el 85%, entre 60-70 aos el 75% y entre 70-80 aos el 50% alcanzarn una ereccin suficiente para permitir el coito. Es importante que a las 6 semanas de la intervencin se inicien los tratamientos con frmacos (inhibidores de la PDE-5) como sildenafilo, vardenafilo o tadalafilo, prostaglandina E1 (intrauretral o en inyecciones intracavernosas) o dispositivos de vaco. Si no hay respuesta a estos tratamientos se puede considerar la colocacin de prtesis de pene. Se puede eyacular despus de la prostatectoma radical? No. La extirpacin completa de las vesculas seminales y de la prstata conlleva la desaparicin del aparato eyaculador. Durante la fase de excitacin
puede observar la salida de un lquido transparente que es la secrecin de las glndulas bulbouretrales y durante el orgasmo notar las contracciones de la musculatura perineal y, en ocasiones, el escape de unas gotas de orina debido a las contracciones-relajaciones del esfnter uretral externo que se producen, normalmente, durante el orgasmo. Se puede ser padre despus de la prostatectoma radical? No mediante medios naturales pues la intervencin quirrgica secciona las conexiones entre los testculos y la uretra. De todos modos se puede congelar semen antes de la intervencin y llegar a ser padre mediante tcnicas de inseminacin artificial. Crioterapia La crioterapia es una tcnica utilizada en el tratamiento del cncer de prstata localizado (T1-T3a). Mediante unas agujas (criosondas), a travs de las cuales circula helio a alta presin, se forman unas esferas de hielo (ice balls) dentro de la glndula prosttica, alcanzando temperaturas de -40C a -50C que son letales para las clulas. El procedimiento se realiza bajo anestesia general o raqudea. Mediante ecografa transrectal se mide el volumen de la prstata y se colocan, a travs del perin, las agujas que penetran en la prstata. Despus se comprueba su correcto posicionamiento mediante una cistoscopia y se deja una sonda que impide el enfriamiento de la uretra. A continuacin se coloca una sonda (cistostoma suprapbica) dentro de la vejiga lo que permitir una decuado drenaje de la orina. Normalmente se realizan dos ciclos de congelacin y de calentamiento. La duracin de la intervencin oscila entre 2 y 3 horas. A las 24 horas el pacientes es dado de alta con una sonda vesical que se retirar a las 2-3 semanas de la intervencin. En los primeros das es frecuente cierta hinchazn en la regin escrotal y una sensacin de hormigueo en el glande que suelen desaparecer a los pocos das. Esta tcnica no est recomendada en pacientes con RTU de prstata previa ni en los que presentan una sintomatologa obstructiva urinaria severa. Tampoco est indicada en prstatas de tamao superior a 50cc, en varones con enfermedad inflamatoria intestinal y en casos de ciruga pelviperineal previa. No es aconsejable en quellos pacientes que quieran preservar su potencia sexual.
Cules son los riesgos de la crioterapia?
Problemas urinarios La incontinencia urinaria severa es poco frecuente, oscilando entre el 1-8%. En los pacientes que previamente han sido tratados con radioterapia externa o braquiterapia la incontinencia puede afectar hasta a un 10% de los varones. La estenosis de la uretra prstatica y los problemas de obstruccin urinaria por desprendimiento de tejidos necrticos aparece en un 1-15% de los pacientes. Problemas sexuales La congelacin de los nervios erectores conlleva un elevadsimo riesgo de disfuncin erctil completa afectando a un 93% de los pacientes. Es por ello que la crioterapia no se aconseja a los pacientes que quieran mantener intacta su potencia sexual. Problemas intestinales La complicacin ms grave, aunque rara con las modernas tcnicas de crioterapia, es la aparicin de una comunicacin entre el recto y la uretra (fstula rectouretral) en un 0,5% de los pacientes. En los pacientes con radioterapia previa se puede presentar hasta en el 3% de los casos. Ultrasonidos de alta intensidad (HIFU) El HIFU es una tecnologa que se basa en la destruccin trmica de los tejidos. Fue descubierto en 1940 y en 1995 se empez a utilizar para el tratamiento del cncer de prstata. La energa acstica (ultrasonido) emitida desde un transductor situado en el recto es absorbida por el tejido prosttico y transformada en calor, alcanzando temperaturas intraprostticas de 98100C que destruyen las clulas prstaticas. Un control ecogrfico preciso evita que se produzcan daos en los tejidos circundantes. Est recomendado en los casos de cncer de prstata localizado (T1-T2 No Mo) que no son buenos candidatos a la prostatectoma radical o que rechazan la ciruga. No est indicada en pacientes con prstatas de un tamao superior a 50 cc ni en prstatas con calcificaciones de ms de 1 cm de longitud. En la actualidad se estn desarrollando tcnicas de HIFU utilizando tcnicas de imagen mediante RMN endorectal, en lugar de ecogrficas, lo que permitir, en el futuro, optimizar el tratamiento. El procedimiento se realiza bajo anestesia general o raqudea y la duracin aproximada es de 1 a 4 h dependiendo del tamao de la prstata. El pacientes es dado de alta a las 24 h con una sonda vesical (cistostoma) que se retirar en un plazo de 2-3 semanas. Cuales son los riesgos del HIFU?
Problemas urinarios Un 15% de los pacientes experimentarn dificultades para orinar debido a la estrechez de la uretra prosttica. La incontinencia urinaria es leve y puede afectar a un 6% de los pacientes. La inflamacin del testculo y epiddimo aparece en un 8% . Problemas sexuales Un 30% de los pacientes experimenta una disminucin de su funcin erctil que mejora con tratamiento farmacolgico. Problemas intestinales La fstula uretro-rectal es muy rara, apareciendo en un 0,2% de los pacientes. Tratamiento hormonal del cncer de prstata La prstata requiere para su actvidad fisiolgica la presencia de las hormonas sexuales masculinas o andrgenos. El 95% de estas hormonas se producen en los testculos testosterona (T) y dihidrotestosterona (DHT) y el resto en las glndulas adrenales (androstendiona y dihidroepiandosterona). La testosterona es el ms potente de todos los andrgenos y su produccin est regulada por una hormona, la LH-RH (GnRH) que produce el hipotlamo y que, a su vez, estimula a la hipfisis para que segrege la hormona LH que activa en los testculos la produccin de testosterona. Una vez dentro de la clula prstatica los andrgenos se unen una protena, el receptor andrognico (AR), que controla el crecimiento y desarrollo del tejido prosttico. La finalidad del tratamiento hormonal es anular la produccin de testosterona. El tratamiento hormonal se utiliza en los casos de cncer de prstata avanzado T3-T4 N0Mo asociado con radioterapia externa y en los pacientes con metstasis. Desgraciadamente no todas las clulas cancerosas respondern al tratamiento hormonal y, al cabo de unos aos, puede ser necesaria la utlizacin de otras medidas terapeticas. Cmo se realiza el tratamiento? Disponemos de cuatro procedimientos teraputicos: orquiectoma, antiandrgenos, inhibidores de la liberacin de LH-RH y estrgenos. Qu es la orquiectoma? Consiste en la extirpacin de los testculos (castracin). Es el mtodo ms simple y eficaz para reducir los niveles de andrgenos en el organismo. El procedimiento se realiza a travs de una pequea incisin en el escroto y suele
efectuarse bajo anestesia regional o local, de forma ambulatoria. A las 24 horas los niveles de testosterona se han reducido en ms de un 90%. El incoveniente es que es irreversible y acarrea problemas psicolgicos y cosmticos, por ello actualmente el 75% de los varones prefiere los tratamientos farmacolgiocos. La principal ventaja de la orquiectoma es que posee menos efectos adversos que los otros tratamientos y los pacientes refieren una mejor calidad de vida.
Qu son los antiandrgenos? Sn frmacos que actan unindose al receptor andrognico (AR) evitando as que los andrgenos puedan interactuar con el tejido prosttico. Existen dos tipos de antiandrgenos:
Esteroideos: acetato de ciproterona. Hoy su uso no est recomendado debido a las complicaciones cardiovasculares severas que sufren hasta el 10% de los pacientes.
No esteroideos: flutamida bicalutamida y nilutamida (no comercializada en Espaa) Se utilizan asociados a los fmacos inhibidores de LHRH durante 2-3 semanas. Entre sus efectos adversos ms comunes destacan la ginecomastia y mastodinia (aumento de tamao y sensibilidad de las glndulas mamarias), inhibicin del deseo sexual, disfuncin erctil, diarrea, toxicidad heptica (flutamida y nilutamida) y fibrosis pulmonar (nilutamida).
Qu son los inhibidores de la LH-RH? En este grupo encontramos dos tipos de frmacos, los llamados agonistas LHRH y los antagonistas LHRH. Su accin tambin es conocida como castracin qumica.
Agonistas LHRH Actan a nivel de la hipfisis estimulando los receptores de LHRH y, al cabo de unas pocas semanas, no se libera la hormona LH y los testculos dejan de producir testosterona. Los ms utilizados son: triptorelina, goserelina, leuprorelina y buserelina. Se administran en inyeccin subcutnea o intramuscular, con sistemas de liberacin prolongada, cada 3 o 6 meses. Como al iincio del tratamiento producen una elevacin notable de los niveles
de testosterona, que dura entre 10 y 20 das, es necesaria la administracin concomitante de un antiandrgeno.
Antagonistas LHRH Actan a nivel de la hipfisis bloqueando los receptores de la LHRH en la hipfisis y disminuyendo rpidamente las concentraciones de LH y testosterona. El nico frmaco de este grupo es el degarelix, aprobado por la FDA en el 2008 (no comercializado en Espaa). La principal ventaja es que no require el uso de un antiandrgeno.
Qu riesgos tiene el tratamiento hormonal? La mayora de los pacientes sufren cansancio, prdida de fuerzas y trastornos emocionales. El tratamiento hormonal est asociado a una notable disminucin de la calidad de vida. Los efectos adversos ms comunes son:
Osteoporosis La osteoporosis es la prdida de masa sea. Al cabo de cuatro aos de tratamiento la osteoporosis es muy frecuente, medidas como dejar de fumar, realizar ejercicio fsico y los suplementos de vitamina D y calcio pueden mejorar la densidad sea. El tratamiento con bifosfonatos y con parches de estrgenos tambin incrementan la masa sea.
Sofocos Es una sensacin repentina de calor en el torax y en la cara acompaada con sudoracin. Es muy semejante a la que ocurre en las mujeres menopusicas. Llega a afectar al 50-80% de los pacientes. Existen frmacos como el acetato de megestrol, la venlafaxina y los parches de estrgenos que se utilizan para su control.
Disfuncin sexual La disminucin del deseo sexual aparece en 95% de los pacientes y la disfuncin erctil afecta a un 80%, esta ltima puede paliarse con el uso de inhibidores de la PDE-5 (sildenafilo, tadalafilo, vardenafilo) o con inyecciones intracavernosas de prostaglandina E1.
Trastornos cognitivos Es frecuente la prdida de agudeza mental y los trastornos de ansiedad. La depresin puede presentarse en el 13% de los pacientes.
Prdida de masa muscular Es frecuente la disminucin de la masa muscualr y el aumento de peso, para compensarlo es importante mantener un adecuado programa de ejercicio.
Ginecomastia Esta asociada con el uso de antiandrgenos y de estrgenos. Para prevenirla se puede efectuar un tratamiento con radioterapia profilctica sobre el tejido mamario.
Anemia Se debe a la falta de testosterona que es un hormona clave en la la mdula sea para la produccin de glbulos rojos.
Efectos cardiovasculares y diabetes El riesgo de hipertensin, infarto de miocardio y diabetes es ms elevado en los pacientes bajo tratamiento hormonal con anlogos LH-RH.
El tratamiento hormonal con parche de estrgenos En los ltimos aos se ha demostrado, en ensayos clnicos controlados, la eficacia de los parches de estrgenos en el tratamiento hormonal del cncer de prstata.
Qu son los estrgenos?
Los estrgenos son hormonas sexuales femeninas que, administradas en el varn, producen una disminucin de los niveles de LH y testosterona. Adems el estrgeno posee un efecto citotxico sobre las clulas tumorales. A mediados del siglo pasado, un estrgeno sinttico, el dietilestilbestrol, fue ampliamente utilizado. Sin embargo, tuvo que ser abandonado debido a su elevada toxicidad cardiovascular. Hoy en da, las nuevas formas farmaceticas, como los parches de estrgenos utilizados por las mujeres en la menopausia, permiten conseguir una buena castracin qumica minimizando sus efectos adversos cardiovasculares. En la actualidad est en marcha, en USA, un ensayo clnico en fase III y los resultados previos son muy prometedores. Los nicos efectos adversos asociados con los parches son la disfucin sexual, la ginecomastia y la mastodinia. El tratamiento con parches de estrgenos no slo evitar los efectos adversos de los tratamientos actuales (osteoporosis, anemia, sofocos, diabetes, deterioro cognitivo y problemas cardacos) sino que representar un ahorro de millones de euros anuales para las arcas de nuestro sistema sanitario.
Quimioterapia en el cncer de prstata Se utiliza en el cncer de prstata metastsico que ha dejado de responder al tratamiento hormonal. Actualmente el docetaxel combinado con prednisona ha demostrado una mejora en los sntomas y un aumento de la supervivencia. Otros frmacos utilizados son la estramustina, mitoxantrona, doxorubicina, etopsido, carboplatino y vinorelbina.
Qu riesgos tienela quimioterapia? Los agentes quimioterpicos atacan a las clulas que se dividen con rapidez, de este modo destruyen a las culas cancerosas pero tambin afectar a otras cluas del cuerpo como las de la mdula sea, intestinos y folculos pilosos. Los efectos adversos ms frecuentes son: cansancio, prdida de apetito, nuseas, vmitos, prdida de cabello y un mayor riesgo a sufrir infecciones. Algunos de estos efectos indeseables pueden ser controlados mediante medicamentos y desparecen al finalziar el traatmiento.
Nuevos tratamientos en el cncer de prstata
La inmunoterapia, mediante la aplicacin de vacunas como el Sipuleucel-T (Provenge) aprobada por la FDA en 2010 que ha demostrado una mejora en la supervivencia en el cncer hormonoresistente. Otros frmacos en estudio son los llamados inhibidores de la angiognesis (talidomida, bevacizumab) los antagonistas del receptor de andrgenos (MDV3100) e inhibidores de la sntesis de testosterona (abiraterona).
Вам также может понравиться
- Cáncer de PróstataДокумент40 страницCáncer de PróstataAnamilet Baldovinos Mendiola100% (1)
- Monografía Cáncer de PróstataДокумент20 страницMonografía Cáncer de PróstataAlex Ovando50% (2)
- PROSTATECTOMIAДокумент30 страницPROSTATECTOMIADaniela MontenegroОценок пока нет
- Prostatectomia 1Документ36 страницProstatectomia 1Analia MoreyraОценок пока нет
- CornelioДокумент2 страницыCorneliooral2010Оценок пока нет
- Directiva de Rayor XДокумент1 страницаDirectiva de Rayor Xoral2010Оценок пока нет
- Por Qué David Fue El Hombre Del Corazón de DiosДокумент5 страницPor Qué David Fue El Hombre Del Corazón de Diosoral201075% (4)
- AracnidosДокумент1 страницаAracnidosJobeth CastroОценок пока нет
- Espana SigloxviiДокумент5 страницEspana Sigloxviioral2010Оценок пока нет
- AmigosДокумент1 страницаAmigosoral2010Оценок пока нет
- El Cristiano, La Política y El Reino de Dios 1, 2 y 3Документ3 страницыEl Cristiano, La Política y El Reino de Dios 1, 2 y 3oral2010Оценок пока нет
- Fe Poderosa de EliasДокумент5 страницFe Poderosa de Eliasoral2010Оценок пока нет
- Apuntes de UrologíaДокумент59 страницApuntes de UrologíaTu Cosha PechoshaОценок пока нет
- MACRODISCUSION DE UROLOGIA USAMEDIC 2016 ClavesДокумент32 страницыMACRODISCUSION DE UROLOGIA USAMEDIC 2016 ClavesJhonatan Tuñoque DíazОценок пока нет
- Problematica de CancerДокумент39 страницProblematica de CancerBoris 07Med-101Оценок пока нет
- Cáncer de PróstataДокумент18 страницCáncer de PróstataYaqueli Cubas PerezОценок пока нет
- Cáncer de PróstataДокумент18 страницCáncer de PróstataKatyEgoavilPintoОценок пока нет
- Urologia 2Документ39 страницUrologia 2Vanesita CmcОценок пока нет
- Cancer ProstataДокумент10 страницCancer ProstataFabricio IglesiasОценок пока нет
- Urología UltraresumenДокумент6 страницUrología UltraresumenLuis Miguel Ramos PariОценок пока нет
- DuitamaДокумент2 страницыDuitamakatherineОценок пока нет
- Manual de Prosedimientos Parte IДокумент117 страницManual de Prosedimientos Parte IStephany FernandezОценок пока нет
- Cáncer de MamaДокумент9 страницCáncer de Mamasaul uriasОценок пока нет
- Cancer de MamaДокумент5 страницCancer de MamaNatt FernandezОценок пока нет
- Sau2015 Abstracts PDFДокумент244 страницыSau2015 Abstracts PDFPostgradista UrologíaОценок пока нет
- ProstatronДокумент11 страницProstatronSergio Andres Serrano JoyaОценок пока нет
- Cancer de Prostata Recurrencia BioquimicaДокумент33 страницыCancer de Prostata Recurrencia BioquimicaMariela Huaihua PaucarОценок пока нет
- PATIÑOДокумент10 страницPATIÑOJuco22Оценок пока нет
- Patologia Del Aparato Reproductor FemeninoДокумент25 страницPatologia Del Aparato Reproductor FemeninoJenny Rincon GranadosОценок пока нет
- Urologia Exposicion Rosa Alcalde Montoya 2013Документ219 страницUrologia Exposicion Rosa Alcalde Montoya 2013Gustavo Igrogo FallaqueОценок пока нет
- CaCu y ProstataДокумент6 страницCaCu y ProstataMarck Antonio OleaОценок пока нет
- Oncologia CancerДокумент18 страницOncologia CancerAlbert Gutierrez AyalaОценок пока нет
- Guia Pacientes Cancer MamaДокумент76 страницGuia Pacientes Cancer MamaAnggie RamírezОценок пока нет
- Adenomectomia ProstaticaДокумент38 страницAdenomectomia ProstaticaRocio Capcha A100% (3)
- Materia 09Документ31 страницаMateria 09FERNANDO RAFAEL CARRAFIELLOОценок пока нет
- Presentación GenitourinarioДокумент24 страницыPresentación GenitourinarioYashira SerranoОценок пока нет
- CLASE 2 - Cirujano Jonathan SchuldtДокумент158 страницCLASE 2 - Cirujano Jonathan SchuldtVictor Lopez, t6v loОценок пока нет
- Cáncer de PróstataДокумент7 страницCáncer de PróstataLucien Junior Gassette NgrОценок пока нет