Академический Документы
Профессиональный Документы
Культура Документы
Digest Ivo
Загружено:
Alex Arfax Dè EspècheИсходное описание:
Авторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Digest Ivo
Загружено:
Alex Arfax Dè EspècheАвторское право:
Доступные форматы
Digestivo y Ciruga General TEMA 1. ESTRUCTURA DEL ESFAGO. SNTOMAS ESOFGICOS. ANOMALAS DEL DESARROLLO. 1.1. Estructura.
limita al esfago torcico. Las contracciones terciarias ocurren sobre un largo segmento del esfago y no son peristlticas. Pueden ocurrir con la deglucin, distensin esofgica o espontneamente.
1.3.
Sntomas esofgicos.
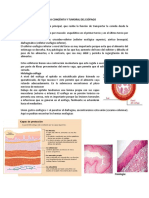
ANATOMA. El esfago es un tubo hueco que va desde la faringe hasta el estmago. Ambos extremos se modican para mantenerse cerrados en condiciones de reposo, aunque slo el superior es una estructura anatmica claramente denida. El extremo superior es el pex de un tnel formado por los constrictores de la faringe. Las bras del msculo cricofarngeo se consideran el principal componente del esfnter esofgico superior. El esfnter esofgico inferior es un rea siolgicamente demostrada, pero con la que ha sido ms difcil establecer una correlacin anatmica. El esfago entra a ese nivel a travs de un tnel (hiato diafragmtico) formado por los pilares diafragmticos. El entrecruzamiento de los haces diafragmticos a ese nivel junto con el ligamento o membrana frenoesofgica contribuyen al mecanismo de esfnter. Adems, aunque no forman un verdadero anillo, existe un engrosamiento con una reordenacin de las bras de la capa circular (la ms interna) del esfago que se entremezclan con las de la capa oblicua del estmago. HISTOLOGA. Consta de un epitelio escamoso estraticado; la transicin del epitelio esofgico al gstrico es una lnea irregular llamada ora serrata. La lmina propia est formada por tejido conectivo con clulas mononucleares y vasos sanguneos. La muscularis mucosae est formada por bras musculares lisas. Hay glndulas productoras de moco, sobre todo en los extremos superior e inferior. La submucosa formada por tejido conectivo con vasos y nervios que forman a ese nivel el plexo submucoso de Meissner. La capa muscular externa est formada a su vez por dos capas: una interna de bras circulares y una externa de bras longitudinales. Entre las bras musculares circulares y longitudinales est el plexo mientrico o de Auerbach. El esfago no est rodeado por serosa. Su nica cubierta es el ligamento frenoesofgico que se inserta y cubre el 25% inferior del esfago.
Pirosis. Es una sensacin quemante localizada retroesternalmente, que suele ser intermitente y se alivia con anticidos; es un sntoma tpico de reujo gastroesofgico. Odinofagia. Es dolor con la deglucin y generalmente indica un trastorno inamatorio de la mucosa. Dolor torcico. Puede ser producido por cualquier lesin y su inters est en que puede ser imposible de diferenciar clnicamente del dolor de la cardiopata isqumica. Regurgitacin. Es la aparicin involuntaria del contenido gstrico o esofgico en la boca y su primera manifestacin puede ser con sntomas respiratorios por aspiracin. Rumiacin. Es la regurgitacin de los alimentos recientemente ingeridos a la boca con subsecuente remasticacin y deglucin; ocurre unos 10 a 15 minutos despus de comer y el contenido regurgitado no es cido; de hecho, la rumiacin cesa a los 40-50 minutos, cuando el alimento empieza a ser cido; el acto es involuntario y generalmente va precedido de una contraccin involuntaria de la musculatura abdominal. Disfagia. Es la dicultad para la deglucin.
1.4.
Anomalas del desarrollo.
FSTULA TRAQUEOESOFGICA CONGNITA. Ver en Pediatra. DUPLICACIN ESOFGICA. Las duplicaciones esofgicas se maniestan habitualmente por un quiste sin comunicacin con la luz esofgica que suele estar localizado en la parte derecha del esfago distal. Ocasionalmente pueden tener comunicacin con la luz esofgica. Pueden ser mltiples. Las manifestaciones clnicas de las duplicaciones esofgicas incluyen disnea, disfagia, estridor, o incluso tos persistente. Muchas se encuentran en pruebas radiolgicas rutinarias y son asintomticas. El diagnstico puede hacerse con TC o RM, y si hay comunicacin luminal, con estudios con contraste o esofagoscopia. El tratamiento habitualmente es quirrgico. COMPRESIN VASCULAR DEL ESFAGO. Se produce por vasos aberrantes que comprimen el esfago o a veces tambin la trquea. Este tipo de disfagia se llama disfagia lusoria. Generalmente se debe a una arteria subclavia derecha que sale de la aorta descendente. Hay, sin embargo, otros tipos de lesiones como el doble arco artico, el ductus arteriosus patente, etc. El tratamiento habitualmente es quirrgico. ESTENOSIS ESOFGICA CONGNITA. Es una rara anormalidad congnita. Puede producir disfagia. Por regla general, es bastante resistente a la dilatacin. Cuando se resecan a menudo tienen epitelio pulmonar y/o bronquial. Otras veces se encuentran anomalas de las muscularis mucosae o de la capa muscular circular.
TEMA 2. DISFAGIA. 2.1.
Figura 1. Histologa del esfago.
Concepto.
1.2.
Funcin.
El paso del bolo desde la boca a la faringe (fase voluntaria u oral de la deglucin) da lugar a la peristalsis primaria que lleva el bolo al estmago. Previa a cada contraccin peristltica, hay una inhibicin denominada inhibicin deglutiva. La distensin local del esfago (alimentos, reujo gastroesofgico, dilatacin con baln) a travs de los plexos intramurales da lugar a la peristalsis secundaria, que se
Disfagia es la dicultad para la deglucin. La disfagia no tiene por qu ser dolorosa y, si lo es, se denomina odinofagia. Afagia signica obstruccin esofgica completa y la causa ms frecuente de la misma es la impactacin del bolo alimenticio. Fagofobia signica miedo para la deglucin y puede verse en casos de histeria, rabia, ttanos, etc.
2.2.
Fisiopatologa de la disfagia.
Podemos dividir la disfagia en orofarngea y disfagia esofgica; a su vez, esta ltima en disfagia mecnica o disfagia motora.
Pg. 3
MANUAL CTO 5 Ed.
DISFAGIA OROFARNGEA. Tambin se denomina disfagia farngea o disfagia de transferencia y es una incapacidad para iniciar la deglucin. La causa ms frecuente de muerte en estos pacientes es la aspiracin broncopulmonar. La enfermedad que ms frecuentemente origina disfagia orofarngea son los accidentes cerebrovasculares, pero existen otras muchas causas: enfermedades neuromusculares, enfermedades del sistema nervioso perifrico, enfermedades de la unin neuromuscular, enfermedades del msculo estriado que afecten a los msculos de la hipofaringe o de la parte superior del esfago, lesiones estructurales locales inamatorias (tuberculosis, abscesos, etc.), neoplsicas, membranas congnitas o adquiridas, o lesiones que producen una compresin extrnseca en esa zona (bocio, osteotos, linfadenopata) y alteraciones intrnsecas de la motilidad del esfnter esofgico superior (esfnter esofgico superior hipertensivo, acalasia cricofarngea). El diagnstico de la disfagia orofarngea se realiza mediante radiologa convencional con contraste de bario, endoscopia y radiografas de trax y columna cervical para descartar lesiones orgnicas. La cinerradiologa y la manometra pueden detectar diversas anomalas de la funcin motora a nivel de faringe, esfnter esofgico superior o esfago cervical. El tratamiento, en general, es el de la enfermedad que est condicionando este sntoma. DISFAGIA ESOFGICA. Es la dicultad para la deglucin que surge una vez que el bolo alimenticio ha atravesado la faringe y el esfnter esofgico superior. La disfagia esofgica puede a su vez dividirse en disfagia mecnica y disfagia motora. 1) Disfagia mecnica. Aparece si hay dicultad al paso del bolo. En general, puede ser producida por un bolo alimenticio demasiado grande, un estrechamiento intrnseco del esfago o una compresin extrnseca. Las causas son mltiples, pero en este grupo siempre hay que tener en cuenta el cncer, las estenosis benignas y el anillo esofgico inferior. 2) Disfagia motora. Se puede producir cuando hay una disminucin o alteracin en la peristalsis normal del esfago o cuando hay una alteracin en la relajacin de los esfnteres esofgicos superior e inferior. Las causas tambin son mltiples, pudiendo citar entre ellas la acalasia primaria o secundaria o el espasmo esofgico difuso.
2.3.
Estudio del paciente con disfagia.
La historia clnica puede aportar datos importantes que permiten en un porcentaje de los pacientes hacer un diagnstico presuntivo correcto. En cuanto al tipo de alimentos: por ejemplo, la disfagia para slidos sin disfagia para lquidos es sugestivo de una disfagia mecnica; si la estenosis progresa, obviamente aparecer ms tarde tambin disfagia para lquidos. Por contra, la disfagia que aparece en los trastornos motores es igualmente para slidos que para lquidos desde el comienzo. La disfagia episdica y no progresiva sin prdida de peso es caracterstica de membranas esofgicas o anillo esofgico inferior. La regurgitacin nasal, voz nasal o episodios de aspiracin pulmonar son sugestivos de una disfagia orofarngea o de una fstula traqueoesofgica. Si estos episodios de posible aspiracin asociados a disfagia no estn relacionados con la deglucin, podemos pensar en acalasia, divertculo de Zenker o reflujo gastroesofgico. Si existe una importante prdida de peso, sobre todo si es rpido y no justicado por el grado de disfagia, debemos pensar siempre en carcinoma. Cuando hay ronquera asociada, debemos pensar que hay un trastorno primario que causa los dos trastornos o reujo gastroesofgico que ha dado lugar a laringitis.
TEMA 3. TRASTORNOS MOTORES DEL ESFAGO. 3.1. Parlisis farngea.
Las enfermedades neurolgicas que causan disfagia orofarngea producen habitualmente una alteracin en la relajacin del esfnter esofgico superior, mientras que las enfermedades propiamente musculares producen una disminucin del tono del esfnter en reposo, pero con una mala propulsin del bolo alimenticio desde la faringe al esfago. En cualquier caso, la clnica va a ser similar, con disfagia al inicio de la deglucin, regurgitacin nasal, y aspiracin traqueobronquial durante la deglucin. El diagnstico de la afectacin esofgica se hace mediante estudios con videouoroscopia con bario. La manometra, aunque no suele ser necesaria, demostrara contracciones farngeas y esofgicas de escasa amplitud, y en el caso de los trastornos neurolgicos, una menor presin basal del esfnter esofgico superior que no se relajara con la deglucin. El tratamiento es el de la enfermedad de base, y en las que no existe, tratamiento sintomtico mediante procedimientos de sioterapia, sonda nasogstrica, gastrostoma, y ocasionalmente, se ha realizado una miotoma cricofarngea.
Figura 2.
Diagnstico diferencial de la disfagia.
Figura 3.
Sonda de gastrostoma: fijacin gstrica
Pg. 4
Digestivo y Ciruga General 3.2. Acalasia cricofarngea.
Los hallazgos manomtricos no distinguen entre acalasia primaria y secundaria. Siempre se debe realizar una endoscopia a todo paciente con sospecha de acalasia, aunque los hallazgos radiolgicos sean tpicos, por dos razones: Para excluir las causas de acalasia secundaria. Para hacer una evaluacin de la mucosa esofgica previa a cualquier manipulacin teraputica.
Es una disfuncin del msculo cricofarngeo que no se relaja con la deglucin, sin que haya evidencia de otra enfermedad neurolgica o muscular. Se presenta con mayor frecuencia en mayores de 60 aos, pudiendo aparecer de forma aislada o en asociacin con un divertculo de Zenker. En ocasiones, se presenta en pacientes con sndrome de distroa muscular oculofarngea. La clnica es de disfagia orofarngea y, en los casos ms severos, episodios de aspiracin broncopulmonar y regurgitacin nasal. Radiolgicamente, se observa en los estudios con bario, la aparicin de una indentacin prominente en la pared posterior de la faringe. El tratamiento en los casos ms severos es la miotoma cricofarngea, descartando previamente la existencia de reujo gastroesofgico, ya que la presencia de este contraindicara la intervencin.
3.3.
Acalasia.
El trmino acalasia signica fallo para relajar. De este modo, el esfnter esofgico inferior produce una obstruccin funcional del esfago al no relajarse bien con la deglucin. El trnsito del esfago al estmago est tambin alterado por un defecto en el cuerpo esofgico que da lugar a contracciones anormales. En base a estas contracciones anormales, se describen dos tipos de acalasia primaria: la acalasia clsica, en la que existen contracciones simultneas de baja amplitud en el cuerpo esofgico; y la acalasia vigorosa, en la que estas contracciones del cuerpo esofgico son tambin simultneas, pero de gran amplitud y repetitivas, parecindose a las que se ven en el espasmo esofgico difuso.
FISIOPATOLOGA. En la acalasia primaria, existe una alteracin en la inervacin del msculo liso esofgico. Lo ms llamativo es una marcada reduccin de los cuerpos neuronales de los plexos mientricos, sobre todo de neuronas inhibidoras, pero tambin se han demostrado alteraciones en las ramas del vago e incluso alteraciones a nivel del ncleo motor dorsal del vago en el tronco del encfalo (MIR 99-00, 159). En la acalasia vigorosa, los cambios son ms leves. CLNICA. La acalasia ocurre en todas las edades y en ambos sexos. Los principales sntomas son disfagia, dolor torcico y regurgitacin. La disfagia ocurre desde el principio para slidos y para lquidos, aunque la disfagia para slidos es el sntoma ms frecuente de la acalasia. La disfagia empeora con el estrs y con las comidas rpidas. El curso es generalmente progresivo con prdida de peso a lo largo de meses o aos. La presencia de reujo gastroesofgico va en contra del diagnstico de acalasia. DIAGNSTICO. La radiologa de trax puede demostrar la ausencia de burbuja gstrica y puede verse un mediastino ensanchado con un nivel hidroareo cuando el sujeto est en bipedestacin. Los estudios radiolgicos con bario demuestran un esfago dilatado, que en los grados ms avanzados puede tener un aspecto sigmoideo y una terminacin alada denominada en pico de pjaro. La manometra conrma el diagnstico al demostrar una relajacin incompleta del esfnter esofgico inferior siguiendo a la deglucin, que es el hallazgo ms importante de la acalasia (MIR 99-00, 159; MIR 9899, 52; MIR 97-98, 7; MIR 97-98, 21; MIR 00-01F, 1) ; la presin basal del esfnter esofgico inferior puede estar normal o aumentada; la presin basal en el cuerpo esofgico suele estar aumentada y durante la deglucin aparecen contracciones simultneas de baja amplitud, en el caso de la acalasia clsica, y de gran amplitud y duracin, en el caso de la acalasia vigorosa. Por denervacin, existe hipersensibilidad a la estimulacin colinrgica. As, en la prueba del mecolil, aumenta la presin basal del esfago (MIR 94-95, 68). La administracin de colecistoquinina produce una contraccin del esfnter esofgico inferior (en condiciones normales, la colecistoquinina disminuye la presin del esfnter esofgico inferior).
Figura 4.
Acalasia: Dilatacin esofgica.
DIAGNSTICO DIFERENCIAL. Debe hacerse con todas las enfermedades que puedan dar lugar a una acalasia secundaria. Las ms frecuentes son los tumores y el ms frecuente de ellos el adenocarcinoma gstrico, aunque tambin est descrito con carcinomas de esfago, linfomas, cncer de pulmn, etc. Otras enfermedades no tumorales son la amiloidosis, la enfermedad de Chagas, los trastornos postvagotoma, la pseudoobstruccin intestinal crnica idioptica, postradiacin, algunos txicos y drogas, etc. (MIR 98-99; 48). COMPLICACIONES. Esofagitis con sus complicaciones. Es una esofagitis por irritacin de los alimentos y por infeccin, sobre todo por Candida spp. Aspiracin, que ocurre en hasta el 30% de los pacientes. Carcinoma esofgico, que se ha descrito con una frecuencia de entre el 2 y el 7% de los pacientes con acalasia; se piensa que es ms frecuente en aquellos pacientes con un tratamiento incompleto o que no realizan ningn tratamiento. El riesgo no desaparece por completo, a pesar del tratamiento correcto. TRATAMIENTO. 1) Dilatacin con baln. Se considera hoy da el primer tratamiento a intentar, siendo efectivo inicialmente en un 85% de los pacientes. Ofrece unos resultados a largo plazo inferiores a los de la ciruga, aunque es ms barata que sta y tiene una incidencia de complicaciones y de mortalidad similar. Tiene a su favor que la ciruga se puede llevar a cabo si la dilatacin fracasa, aunque la existencia de dilataciones previas diculta el acto quirrgico. Como complicaciones principales tiene la perforacin y la hemorragia. Las contraindicaciones relativas son la existencia de una forma tortuosa sigmoide del esfago, la realizacin
Pg. 5
MANUAL CTO 5 Ed.
de una miotoma previa, los nios, la existencia de un divertculo epifrnico o la existencia de una gran hernia de hiato. 2) Tratamiento mdico. Se han utilizado, sobre todo, nitritos y antagonistas del calcio; de ellos, el nifedipino es la que ha tenido ms xito. El dinitrato de isosorbide es ms ecaz que el nifedipino, pero produce ms efectos secundarios. Deben utilizarse inmediatamente antes de las comidas. Se piensa en general que son poco tiles y que tendran indicacin en los pacientes que no son candidatos a otro tipo de tratamiento o mientras se estn preparando para otro tratamiento. En la actualidad, slo estn indicados de forma temporal y en edades extremas de la vida (nios y ancianos). 3) Toxina botulnica. La inyeccin de toxina botulnica por va endoscpica en el esfnter esofgico inferior es un tratamiento novedoso que mejora la sintomatologa, aunque todava no estn bien establecidas sus indicaciones. Responden mejor los ancianos y los pacientes con acalasia vigorosa. Requieren despus inyecciones repetidas al reaparecer los sntomas. 4) Tratamiento quirrgico. Actualmente ha ganado gran aceptacin esta opcin. La ciruga en la acalasia est dirigida a cuatro grupos de pacientes: - Jvenes (en los que las dilataciones son ecaces en menos del 50%). - Pacientes con sntomas recurrentes incluso tras dilatacin. - Pacientes de alto riesgo para dilataciones (esfago distal corto, divertculos, o ciruga previa de la unin gastroesofgica). - Pacientes que eligen la ciruga por sus mejores resultados a largo plazo (MIR 98-99, 56). De hecho, es menor el riesgo asociado a la miotoma laparoscpica que el que se asocia a dilataciones repetidas (MIR 03-04, 192).
DIAGNSTICO. El esofagograma con bario y uoroscopia puede demostrar el tpico esfago en sacacorchos producido por las contracciones anormales; el esfnter esofgico inferior se abrir normalmente. La manometra demostrar tambin las tpicas contracciones repetitivas, de gran amplitud y simultneas que comienzan en la parte inferior del esfago. Hay que tener en cuenta que los trastornos pueden ser episdicos y que, por lo tanto, los hallazgos manomtricos pueden ser normales en el momento del estudio; (MIR 95-96, 78) las pruebas de provocacin se considera hoy da que tienen poco valor. TRATAMIENTO. El tratamiento va dirigido sobre todo a la reduccin de los sntomas. Se utilizan diversos frmacos relajantes de la bra muscular lisa antes de las comidas; se han utilizado nitroglicerina sublingual, dinitrato de isosorbide, y antagonistas del calcio como el nifedipino y el diltiacem. Tambin se han utilizado psicofrmacos en algunos pacientes, demostrndose utilidad sobre todo con trazodona. En aquellos pacientes en los que falla el tratamiento farmacolgico puede intentarse la dilatacin con baln de la parte inferior del esfago, que es sobre todo til en aquellos pacientes que se quejan de disfagia. En aquellos pacientes en los que falla todo lo anterior, puede ser til una miotoma longitudinal de la capa muscular circular del esfago, junto con una tcnica antirreujo, si la presin del EEI es baja.
3.5.
Enfermedades sistmicas asociadas a alteraciones motoras del esfago.
OPCIONES QUIRRGICAS. Miotoma modicada de Heller (slo miotoma anterior) ms tcnica antirreujo, por va torcica o abdominal. Hoy en da, la tcnica por va laparoscpica est sustituyendo a la ciruga abierta. La complicacin temprana ms frecuente del Heller es la neumona, y la tarda el RGE. Reseccin esofgica y sustitucin por estmago tubulizado permiten el tratamiento denitivo de la anormalidad esofgica. Se utiliza cuando fracasan las operaciones de acalasia o en los que tienen megaesfago (esfago sigmoide) que tal vez no se vaciara adecuadamente, incluso despus de esofagomiotoma.
3.4.
Espasmo esofgico difuso y trastornos relacionados.
El espasmo esofgico difuso es un trastorno caracterizado por mltiples contracciones espontneas o inducidas por la deglucin, que son de comienzo simultneo, gran amplitud, larga duracin y repetitivas. Existen algunas variantes que demuestran slo alguna de las alteraciones, siendo estas ms frecuentes. El espasmo esofgico difuso puede ser un trastorno aislado o asociarse a otras enfermedades como colagenosis, neuropata diabtica, esofagitis por reujo, esofagitis por radiacin, obstruccin esofgica, etc.
ESCLERODERMIA. Se produce afectacin esofgica en el 74% de los casos. Hay una marcada atroa del msculo liso esofgico con debilidad de la contraccin en los 2/3 inferiores del cuerpo esofgico e incompetencia del esfnter esofgico inferior (MIR 01-02, 1). Los pacientes se quejan de disfagia para slidos, as como para lquidos, en decbito, acompaada o no de sntomas de reujo gastroesofgico, y las complicaciones de ste, por ejemplo, la disfagia persistente por estenosis pptica. Los estudios de motilidad esofgica demuestran una disminucin de la amplitud de las contracciones esofgicas que pueden ser peristlticas o no. La presin del esfnter esofgico inferior en situacin basal est disminuida, pero la relajacin con la deglucin es normal. No existe tratamiento para las alteraciones motoras, pero s debe ser tratado de forma agresiva el reujo gastroesofgico, cuando existe. Trastornos esofgicos como los descritos en la esclerodermia pueden verse en otras conectivopatas, sobre todo enfermedad mixta del tejido conectivo. DIABETES MELLITUS. Ms del 60% de los diabticos con neuropata perifrica o autonmica tienen trastornos de la motilidad esofgica, aunque slo una minora tienen sntomas.
ANATOMA PATOLGICA. Se demuestra que existe una degeneracin parcheada localizada en el nervio ms que en los cuerpos neuronales (al contrario de lo que ocurra en la acalasia). CLNICA. La edad media de presentacin es sobre los 40 aos. Los sntomas ms frecuentes son dolor torcico, disfagia o ambos. La disfagia aparece tanto para slidos como para lquidos, es intermitente y vara en intensidad a lo largo del da; generalmente no es progresiva y no es lo sucientemente severa como para producir prdida de peso. El dolor es generalmente retroesternal y puede tener las mismas irradiaciones que el de la cardiopata isqumica; aparece tanto en reposo como desencadenado por la deglucin o el estrs. Otros sntomas menos frecuentes son la pirosis, que generalmente no va asociada a reujo gastroesofgico, y los trastornos psicolgicos como ansiedad o depresin. Puede evolucionar a acalasia.
TEMA 4. ENFERMEDADES INFLAMATORIAS DEL ESFAGO. 4.1. Enfermedad por reflujo gastroesofgico.
La enfermedad por RGE se dene como cualquier sintomatologa clnica o alteracin histopatolgica resultante de episodios de RGE. Es necesario tener en cuenta que reujo gastroesofgico no es sinnimo de esofagitis por reujo, dado que esta ltima hace referencia nicamente a las alteraciones histopatolgicas que aparecen en la mucosa esofgica de algunos pacientes que padecen RGE. Dependiendo del tipo de reujo, se denomina esofagitis pptica, biliar, o alcalina.
FISIOPATOLOGA. La enfermedad por RGE surge cuando se desequilibra el balance entre los factores agresores (reujo cido, potencia del reujo) y los factores defensivos de la mucosa esofgica (aclaramiento del cido esofgico,
Pg. 6
Digestivo y Ciruga General
resistencia de la mucosa). En la siopatologa de esta enfermedad se deben considerar tres aspectos: la patognesis del episodio de RGE, la cantidad de reujo y la patognesis de la esofagitis. 1) Episodio de reujo gastroesofgico. A su vez se deben dar dos condiciones para que ocurra. La primera es que el contenido gstrico est preparado para reuir, y esto puede verse en situaciones en las que aumenta el volumen del contenido gstrico (postprandial, obstruccin pilrica, gastroparesia, estados hipersecretores), situaciones en las que el contenido gstrico est arriba (decbito), y situaciones en las que aumente la presin intragstrica (obesidad, embarazo, ascitis, o vestir ropas apretadas). En segundo lugar, que haya una alteracin de los mecanismos antirreujo, cuya integridad funcional depende de: la presin intrnseca del EEI, compresin extrnseca del EEI por las cruras diafragmticas, la localizacin intraabdominal del EEI, la integridad del ligamento frenoesofgico y el mantenimiento de un ngulo agudo de His. En la tabla 1 aparecen algunas sustancias que inuyen en la presin del EEI (MIR 99-00F, 14; MIR 95-96, 70). La mayora de los pacientes con RGE signicativo tienen una hernia hiatal por deslizamiento; sin embargo, gran parte de los pacientes que padecen hernia hiatal carecen de reujo signicativo. 2) La cantidad de reujo. Depende de la cantidad de material reuido y la frecuencia, del aclaramiento esofgico por gravedad y por la peristalsis, y de la neutralizacin por la secrecin salival. 3) Patognesis de la esofagitis. Se produce cuando las defensas de la mucosa sucumben a los efectos nocivos del reujo. La esofagitis leve presenta solamente cambios microscpicos con inltracin mucosa por granulocitos o eosinlos e hiperplasia de las clulas basales; esto puede ocurrir sin que haya cambios endoscpicos, y por lo tanto, este grado de esofagitis slo puede ser diagnosticado con una biopsia. Tabla 1. Sustancias que influyen en la presin del esfnter esofgico inferior (MIR 02-03, 135; MIR 99-00F , 14; MIR 95-96, 70) AUMENTAN LA PRESIN Hormonas Gastrina. Motilina. Sustancia P. DISMINUYEN PRESIN Secretina. CCK. Glucagn. Somatostatina. GIP. VIP. Progesterona. Antag. alfaadrenrg. Agon. betaadrenrg. Antag. colinrg. Grasa. Chocolate. Etanol. Teolina. Tabaco. PG-E2 y E1. Serotonina. Meperidina. Morna. Dopamina. Antagonistas del calcio. Diacepam. Barbitricos. Nitratos. dolor torcico o disfagia. La disfagia puede ser causada por una estenosis pptica, por un anillo de Schatzki o por una disfuncin peristltica inducida por el RGE. La odinofagia es un sntoma raro en la enfermedad por RGE, y si es prominente, debe hacer sospechar la presencia de una lcera esofgica o una erosin profunda. La esofagitis por reujo constituye la causa ms frecuente de dolor torcico de origen esofgico. Pueden aparecer hemorragias en el caso de ulceraciones de la mucosa o lcera de Barrett. Si hay disfagia progresiva y disminucin de peso, debe descartarse un adenocarcinoma. Pueden aparecer tambin manifestaciones extraesofgicas como faringitis, laringitis posterior y, como consecuencia de las microaspiraciones, broncoespasmo, neumona aspirativa, brosis pulmonar o asma crnica, que puede ser producida por dichas microaspiraciones o por un reejo vagal desde el esfago al pulmn (MIR 98-99F, 3). En los nios, los sntomas de RGE dieren de los adultos. El sntoma predominante es una regurgitacin excesiva que puede acompaarse de sntomas respiratorios. Puede manifestarse tambin como anemia ferropnica o retraso del crecimiento. Un sntoma curioso que se observa a veces en nios es tortcolis intermitente, conocida como sndrome de Sandifer.
Figura 5.
Esfago de Barrett.
Agentes neurales Agonistas alfa-adrenrgicos. Antag. beta-adrenrgicos. Agonistas colinrgicos. Alimentos Protenas.
Miscelnea Histamina. Anticidos. Metoclopramida. Domperidona. PG-F2a. Cisapride.
CLNICA. El reujo suele ser asintomtico si no existe esofagitis. La pirosis es el sntoma ms frecuente, pudiendo aparecer tambin regurgitacin de cido,
DIAGNSTICO. Cuando la clnica es tpica de reujo con pirosis, con o sin regurgitacin cida, la probabilidad de que exista enfermedad por RGE es muy elevada, y por ello se justica directamente un tratamiento emprico. En los casos con aparicin de sntomas sugestivos de una complicacin (disfagia, odinofagia, dolor torcico, etc.) deberan practicarse pruebas diagnsticas, en primer lugar una endoscopia. sta tambin debera indicarse en caso de refractariedad al tratamiento. A toda estenosis esofgica se le debe realizar biopsia y estudio citolgico, independientemente del aspecto macroscpico que tenga. Deben biopsiarse tambin los bordes de cualquier lcera esofgica. Las mediciones de pH mediante un pequeo electrodo colocado 5 cm por encima del EEI permite diagnosticar la presencia de RGE cido y cuanticarlo mediante mediciones ambulatorias de 24 horas (MIR 99-00F, 2; MIR 97-98, 144). Es til en la evaluacin pre y postoperatoria de la ciruga antiRGE, cuando los sntomas sean extraesofgicos, y tambin para valorar la ecacia del tratamiento farmacolgico ante la persistencia del cuadro clnico. El test de Bernstein es til para ver si hay esofagitis y si los sntomas que tiene el paciente son achacables a la esofagitis. Consiste en perfundir cido clorhdrico y salino, reproducindose los sntomas del paciente con el cido si hay esofagitis, pero no con el salino. El esofagograma con bario es un mtodo poco sensible y especco, pero cuando se observa RGE, generalmente indica que el trastorno es avanzado. Las maniobras provocativas no son tiles porque dan lugar a muchos falsos positivos. Puede detectar complicaciones como lceras, estenosis, etc.
Pg. 7
MANUAL CTO 5 Ed.
Los estudios isotpicos con sulfuro coloidal-Tc99 tambin se han utilizado para documentar reujo y para cuanticarlo; es una prueba no invasiva til en nios y lactantes. que stos deben emplearse cuando la esofagitis acompaante lo requiera.
Figura 6.
Erosiones sobre esfago de Barrett.
Tabla 2. Clasificacin endospica de la esofagitis segn Savary y Miller.
Figura 7.
Esfago de Barrett.
Grado 0: normal (diagnstico por biopsia). Grado 1: una o ms lesiones eritematosas exudativas no conuentes. Grado 2: lesiones conuentes erosivas y exudativas no circunferenciales. Grado 3: lesiones erosivas y exudativas circunferenciales. Grado 4: lesiones mucosas crnicas como ulceraciones, estenosis o esfago de Barrett.
4) Sntomas respiratorios. Asma crnica, ronquera, bronquitis, neumona aspirativa, bronquiectasias, atelectasias, hemoptisis e incluso brosis pulmonar. 5) Neoplasias. Los pacientes con esfago de Barrett tienen un aumento de riesgo de padecer adenocarcinoma de esfago y tambin de estmago proximal.
COMPLICACIONES DEL REFLUJO GASTROESOFGICO. 1) Ulceras esofgicas y hemorragia digestiva alta. Son ms frecuentes si hay esfago de Barrett. El diagnstico es por endoscopia y se deben tomar biopsias para descartar malignidad. Generalmente ocurren sobre formas severas de esofagitis. 2) Estenosis pptica. Suele manifestarse por disfagia y a veces no ha presentado ningn sntoma previo. La no relacionada con el esfago de Barrett suele ser corta y localizada inmediatamente por encima de la unin esofagogstrica. Siempre se deben tomar biopsias para descartar malignidad y el tratamiento es dilatacin. 3) Esfago de Barrett. Se observa en aproximadamente 8-20% de los pacientes con esofagitis por RGE y el 44% de los que tienen una estenosis pptica.
Este trmino hace referencia a la presencia de epitelio columnar de tipo intestinal (metaplasia) revistiendo el esfago en una distancia variable por encima de la unin esofagogstrica (Barrett largo: > 3 cm; Barrett corto: < 3 cm) (MIR 00-01, 1). El epitelio columnar de tipo gstrico (cardial o fndico) surge por migracin y no por metaplasia; por ello, no se considera actualmente como esfago de Barrett y no se ha demostrado que conlleve un aumento del riesgo de malignizacin. El 50% de las estenosis esofgicas por RGE se asocian a esfago de Barrett. El 25% de los casos de esfago de Barrett no tienen sntomas. El diagnstico se hace por endoscopia y biopsia (MIR 00-01F, 2), siendo necesario hacer varias biopsias a intervalos de 1 2 cm desde la unin esofagogstrica. Las estenosis esofgicas en los pacientes con esfago de Barrett suelen ser en la parte alta de la porcin inferior del esfago o en el esfago medio. Estos pacientes tienen un 10% de riesgo de tener un adenocarcinoma de esfago, lo que justica el seguimiento endoscpico en los que tienen esfago de Barrett con segmentos superiores a 3 cm, y con mayor frecuencia si aparece displasia. La metaplasia no regresa tras tratamiento con IBP , por lo
Figura 8.
Esofagitis (endoscopia).
TRATAMIENTO MDICO. Incluye, en primer lugar, una modicacin del estilo de vida que consiste en elevar la cabecera de la cama, cambios en la alimentacin aumentando las protenas de la dieta y disminuyendo las grasas, chocolates, alcohol, etc.; evitar hacer comidas demasiado copiosas y evitar acostarse inmediatamente despus de ellas, abstinencia de tabaco y evitar frmacos que relajen el esfnter esofgico inferior (MIR 96-97F , 21). En cuanto al tratamiento farmacolgico, los pacientes con sntomas leves pueden mejorar simplemente tomando anticidos cuando presenten sntomas y antagonistas H2 en las dosis habituales. En general, si presentan sntomas compatibles con enfermedad por RGE o esofagitis erosiva demostrada, se utilizan los inhibidores de la bomba de protones (IBP) como omeprazol, lansoprazol, pantoprazol y rabeprazol en dosis estndar, ya que son ms ecaces que los anti H2 (MIR 01-02, 2) (MIR 99-00, 164) . Si no desaparecen los sntomas o la esofagitis es grave, se utilizan dosis altas de IBP . En general, el tratamiento se mantiene, segn la severidad de la enfermedad, alrededor de 8 semanas en los casos leves, o entre 6 y 12 meses en los severos, y posteriormente se intenta la retirada progresiva. Si hay recurrencias, se prolonga el tratamiento con IBP , incluso de forma indenida.
Pg. 8
Digestivo y Ciruga General
Los pacientes con esofagitis alcalina se tratan con medidas generales y para neutralizar las sales biliares colestiramina, hidrxido de aluminio o sucralfato. El sucralfato se considera el ms ecaz. Los procinticos (metoclopramida, domperidona o cinitaprida ,ya que cisaprida no se usa por su efecto arritmognico) aumentan la motilidad gastroesofgica y el tono del esfnter esofgico inferior, presentando una ecacia comparable a los anti H2. TRATAMIENTO QUIRRGICO DEL RGE. OPCIONES QUIRRGICAS. Existen diversas tcnicas quirrgicas y abordajes que pueden ser de utilidad en el paciente con RGE candidato a ciruga. 1) Funduplicaturas. Son las tcnicas antirreujo ms empleadas. Habitualmente se realizan por va abdominal (laparoscpica o abierta), aunque algunas tcnicas se llevan a cabo mediante toracotoma. En el caso del Nissen (funduplicatura 360), el esfago queda totalmente rodeado por un manguito de fundus gstrico, mientras que en las funduplicaturas parciales (Toupet, Dor) queda slo parcialmente rodeado. Las funduplicaturas pueden fracasar por ser muy laxas (recidiva del reujo) o por estar muy apretadas (causando disfagia y el sndrome gas-bloat, consistente en no poder eructar ni vomitar). En presencia de motilidad esofgica alterada, est indicada una funduplicatura parcial, dado que la fuerza propulsora esofgica puede ser insuciente para franquear una funduplicatura completa. 2) Tcnica de Belsey-Mark IV. Esencialmente es una funduplicatura parcial realizada mediante una toracotoma izquierda, reparando tambin el hiato esofgico. Es una buena eleccin en pacientes con voluminosas hernias paraesofgicas o con antecedentes de cirugas en abdomen superior. 3) Tcnica de Hill o gastropexia posterior. Se realiza por va abdominal y consiste en jar el estmago a los planos prevertebrales para evitar su ascenso al trax. 4) Gastroplastia de Collis. Se realiza cuando existe un esfago acortado (habitualmente por una esofagitis de larga evolucin, ms raramente de forma congnita). Consiste en alargar el esfago distal a expensas del fundus gstrico. Suele asociarse a una funduplicatura. 5) Esofaguectoma. Se reserva para casos de estenosis brosas no dilatables y para los pacientes con displasia severa sobre un esfago de Barrett o adenocarcinoma.
INDICACIONES DE CIRUGA EN EL RGE. La ciruga obtiene un mejor y ms duradero control del reujo que los tratamientos mdicos. Ello, unido al hecho de que los abordajes mnimamente invasivos (laparoscopia y toracoscopia) han disminuido notablemente la morbilidad asociada a estas intervenciones, explica el recurso creciente a la ciruga en pacientes con RGE de larga evolucin. Las tcnicas ms empleadas son las funduplicaturas. 1) RGE con sintomatologa persistente pese al tratamiento mdico correcto, as como pacientes con RGE de larga evolucin en los que la clnica reaparece al suspender la medicacin. (MIR 98-99, 54)
Figura 9. Tcnicas antirreflujo.
Pg. 9
MANUAL CTO 5 Ed.
2) Complicaciones del RGE. En concreto: Esofagitis grado II o superior. Estenosis que no se controla con dilataciones (puede precisar esofaguectoma). Hemorragia. Complicaciones respiratorias del RGE: aspiracin, neumona, laringitis crnica. 3) Ciruga asociada sobre la unin esofagogstrica. En concreto, al realizar una miotoma de Heller por acalasia, est indicado asociar un mecanismo antirreujo, dado que se pierde en gran medida la funcin del esfnter esofgico inferior. 4) Hernia hiatal paraesofgica. Constituye siempre una indicacin de ciruga en previsin de sus potenciales complicaciones (hemorragia y vlvulo gstrico).
ESOFAGITIS BACTERIANA La esofagitis bacteriana es muy poco frecuente y habitualmente ha sido descrita por Lactobacillus y estreptococos betahemolticos en sujetos inmunocomprometidos. ESOFAGITIS POR CANDIDA. Es la causa ms frecuente de esofagitis infecciosa, siendo Candida albicans la especie que con ms frecuencia produce esofagitis, aunque tambin puede ser vista con C. tropicalis, Torulopsis, glabrata, etc. Infeccin esofgica por otros hongos como Aspergillus, Histoplasma, Cryptococcus o Blastomyces son muchos ms raras y slo se ven en sujetos severamente inmunocomprometidos. Muchas especies de Candida son comensales normales en la ora de la boca, pero ocasionalmente pueden hacerse patognicos en sujetos normales y sobre todo en sujetos inmunocomprometidos, como son: pacientes con infeccin por VIH, pacientes con tumores, pacientes sometidos a tratamiento esteroideo o con otro tipo de inmunosupresores, pacientes con tratamientos de antibiticos de amplio espectro, diabetes mellitus, hipoparatiroidismo, lupus eritematoso sistmico, hemoglobinopatas o sujetos con patologa esofgica previa como una esofagitis corrosiva o estasis esofgico de alimentos, como pueden ser divertculos, acalasia, etc. Los sntomas ms frecuentes son disfagia y odinofagia, aunque los sujetos que la padecen pueden estar asintomticos. Como complicaciones pueden surgir hemorragias, perforacin o estenosis. El mtodo ms seguro de diagnstico es la observacin del hongo en muestras apropiadamente teidas de cepillado o biopsia obtenidas por va endoscpica. El tratamiento de eleccin es uconazol, y si fracasa, se emplea anfotericina B.
TRATAMIENTO QUIRRGICO DEL ESFAGO DE BARRETT. El tratamiento mdico no revierte el esfago de Barrett ni la displasia que pueda tener asociada, as como tampoco disminuye el riesgo de progresin de la displasia a adenocarcinoma. La ciruga antirreujo, por el contrario, disminuye la aparicin de displasia y la progresin de la ya existente (aunque no elimina por completo el riesgo de malignizacin, que queda reducido a un 6%). En unos pocos pacientes puede hacer desaparecer el esfago de Barrett (en torno al 10%), aunque sta no es la intencin primera de la ciruga. Tcnica antirreujo. Debe realizarse cuando las complicaciones del reujo acompaen al esfago de Barrett o cuando aparezca sintomatologa no controlable con tratamiento mdico. Impide tanto el reujo cido como el alcalino (implicados ambos en la patogenia del Barrett). Asimismo, es recomendable la ciruga en pacientes con displasia de bajo grado que persista tras 3 meses de tratamiento mdico, dado que esta ciruga se realiza con mnima morbilidad y la displasia desaparece hasta en un 70% de los casos, aunque persista el esfago de Barrett en la mayora de ellos. Esofaguectoma. Est indicada en pacientes con displasia de alto grado (por el elevado riesgo de cncer) (MIR 02-03, 3; MIR 95-96F, 117). Ello se pone de maniesto en el hecho de que, al operar a estos pacientes, se encuentra adenocarcinoma en el 50% de ellos. Asimismo, est indicada la reseccin en las complicaciones de la lcera de Barrett (estenosis no dilatable, perforacin, hemorragia incontrolable o fstula).
4.3.
Esofagitis por radiacin.
4.2.
Esofagitis infecciosa.
ESOFAGITIS VRICA El virus herpes simple tipo I puede producir esofagitis en inmunocompetentes, y tanto el tipo I como el tipo II pueden afectar a inmunocomprometidos, dando un cuadro de dolor torcico, disfagia y odinofagia, pudiendo ocasionar hemorragia; el diagnstico se hace mediante cepillado o biopsia de las vesculas o lceras pequeas a las que da lugar, demostrndose clulas epiteliales multinucleadas con inclusiones intranucleares (Cowdry tipo A); el tratamiento se hace con aciclovir, y en casos de resistencia, con foscarnet. El virus varicela zoster puede dar lugar a afectacin esofgica en inmunocompetentes, que es autolimitada y ocasionalmente da lugar a esofagitis necrotizante en inmunocomprometidos. El diagnstico es similar al VHS, del que se puede diferenciar inmunohistolgicamente. El tratamiento es con aciclovir, y en casos de resistencia, con foscarnet. Citomegalovirus (CMV) puede dar lugar a esofagitis en inmunocomprometidos, pudiendo llegar a dar lceras gigantes, sobre todo en la parte inferior del esfago; el diagnstico se hace mediante biopsias del centro de la lcera; el tratamiento se hace con ganciclovir o foscarnet. El virus de la inmunodeciencia humana (VIH) en la infeccin primaria puede producir ulceraciones esofgicas junto a lceras orales y afectacin cutnea, y posteriormente en la fase avanzada puede dar lugar a lceras gigantes en el esfago que responden al tratamiento con esteroides o talidomida. Hay algunos casos descritos tambin de afectacin esofgica por virus de Epstein-Barr, papilomavirus, papovavirus, y poliovirus.
Puede aparecer esofagitis severa, con formacin de zonas estenticas y fstulas en hasta el 25 al 40% de los pacientes tratados con radioterapia y quimioterapia. Ocurre cuando se utiliza radioterapia para tratamiento de tumores de pulmn, mediastino o esfago. El riesgo aumenta cuando se utilizan junto con la radioterapia determinados agentes quimioterpicos. Disfagia y odinofagia son los sntomas ms frecuentes. El tratamiento consiste en aliviar el dolor con lidocana. La indometacina y otros inhibidores de las prostaglandinas parecen ser tiles en la prevencin de esta lesin. Tambin se ha observado que la separacin de al menos una semana entre la quimioterapia y la radioterapia puede disminuir la toxicidad esofgica. Si se desarrolla estenosis, el tratamiento es dilatacin.
4.4.
Esofagitis por custicos.
Puede aparecer tras ingestin de cidos o bases fuertes. La sintomatologa depende de la severidad de la esofagitis y va desde pacientes que estn asintomticos hasta intensa odinofagia, disfagia, hemorragia o perforacin. Hay que tener en cuenta que no hay una buena correlacin entre los sntomas y los hallazgos de la exploracin fsica con la severidad de las lesiones que puede haber en esfago y estmago. En cuanto al manejo diagnstico, est indicado hacer una laringoscopia directa, una radiografa de trax para descartar perforacin y, en las primeras 24 horas, una endoscopia. Respecto al manejo teraputico, las bases fuertes no deben ni neutralizarse ni diluirse; los cidos fuertes tampoco deben neutralizarse, pero s que pueden diluirse. La mayora utilizan prolaxis antibitica, pues la sobreinfeccin incrementa el riesgo de estenosis. Los esteroides no han demostrado utilidad (MIR 96-97F, 14). En el caso de estenosis como complicacin tarda, el tratamiento es la dilatacin (MIR 01-02, 184), aunque en bastantes casos hay que llegar a la esofaguectoma. Los pacientes con esofagitis custica tienen un aumento de riesgo de cncer epidermoide de esfago hasta 40 aos despus del episodio.
4.5.
Esofagitis producida por frmacos.
Determinadas preparaciones farmacolgicas pueden producir cierto grado de esofagitis erosiva, sobre todo si no se toman con una suciente
Pg. 10
Digestivo y Ciruga General
cantidad de lquidos. Se observa con ms frecuencia con antibiticos (doxiciclina, tetraciclinas, clindamicina), pero tambin con antiinamatorios no esteroideos, cloruro potsico, sulfato ferroso, quinidina, el propranolol y otros. Recientemente se han descrito casos severos con alendronato. hechos a individuos asintomticos. Casi siempre se acompaan de hernia hiatal. El anillo esofgico inferior mucoso, llamado tambin anillo de Schatzki o anillo B, es realmente una membrana que se localiza en la unin escamocolumnar. Aunque generalmente son asintomticos, cuando dan clnica suele ser en adultos como disfagia intermitente para slidos o puede manifestarse sbitamente en forma de impactacin del bolo alimenticio. Siempre que disminuya el dimetro esofgico a menos de 13 milmetros va a producir disfagia, pero es improbable que la disfagia persistente sea causada por un anillo esofgico. El tratamiento cuando da sntomas es dilatacin. El anillo esofgico inferior muscular, tambin llamado anillo contrctil o anillo A, es una estructura que contiene capa muscular y que suele localizarse proximalmente a la localizacin que suele tener el anillo mucoso; puede dar tambin disfagia intermitente. El mtodo diagnstico ms til es el esofagograma con estudios baritados, siendo necesaria a veces realizar endoscopia para diferenciarlo de otras alteraciones como estenosis ppticas, acalasia, etc. El tratamiento se realiza solamente cuando da sntomas y es la dilatacin.
4.6.
Otros tipos de esofagitis.
Se han descrito tambin afectacin esofgica tras escleroterapia de varices esofgicas, asociada a diversas enfermedades cutneas ampollosas, asociada a colagenosis, en la enfermedad de Behet, en la enfermedad injerto contra husped, sarcoidosis y gastroenteritis eosinoflica.
TEMA 5. OTROS TRASTORNOS ESOFGICOS. 5.1. Membranas y anillos.
El trmino membrana hace referencia a una na estructura formada por mucosa y submucosa solamente. Anillo es una estructura formada por mucosa, submucosa y muscular. Sin embargo, en la literatura se utilizan estos trminos de forma indistinta. Por ejemplo, el ms famoso anillo esofgico, el anillo de Schatzki, es realmente una membrana. Las membranas que aparecen en la parte superior del esfago son habitualmente de origen congnito o inamatorio. Pueden verse hasta en un 10% de sujetos sanos. Pueden dar lugar a disfagia intermitente para slidos. Cuando estas membranas, que habitualmente se localizan en la parte anterior del esfago, se asocian con disfagia en mujeres de edad media con anemia ferropnica y glositis, se denomina a este cuadro sndrome de Plummer-Vinson o sndrome de Paterson-BrownKelly. La importancia de este sndrome radica en que ha sido asociado con carcinoma esofgico postcricoideo que puede aparecer muchos aos despus de la disfagia. El diagnstico se hace con estudios con bario, observndose mejor estas membranas en la proyeccin lateral. El tratamiento es dilatacin, si dan lugar a disfagia, y en el caso de anemia ferropnica, el tratamiento de esta. Se han descrito tambin asociaciones de estas membranas del esfago superior con el divertculo de Zenker, en la enfermedad injerto contra husped, y en algunas enfermedades cutneas. Las membranas del esfago medio son ms infrecuentes, habitualmente de naturaleza congnita y el manejo es igual.
5.2.
Divertculos esofgicos.
Los divertculos son saculaciones de la pared del esfago. Para su diagnstico, utilizaremos la radiologa baritada.
DIVERTCULO DE ZENKER. Se localiza en la parte posterior de la hipofaringe, por encima del msculo cricofarngeo y debajo del msculo constrictor inferior farngeo. Se originan por pulsin, debido a una incoordinacin de la musculatura farngea. Puede causar halitosis, regurgitacin, disfagia orofarngea e incluso una obstruccin completa por compresin (MIR 98-99,150). Como complicaciones puede producir episodios de broncoaspiracin, formacin de fstulas entre el divertculo y la trquea, hemorragia intradiverticular (sobre todo con la aspirina) y, ms raramente, la aparicin de un carcinoma epidermoide dentro del divertculo. La colocacin de una sonda nasogstrica o la realizacin de una endoscopia en estos pacientes tiene riesgo de perforacin del divertculo. El tratamiento es quirrgico, realizando una miotoma cricofarngea y extirpando el divertculo. Si es pequeo, la miotoma es suciente.
Figura 11. Divertculo de Zenker. DIVERTCULOS DE LA PARTE MEDIA. Pueden ser producidos por traccin o por pulsin en pacientes con anormalidades motoras del esfago. Son habitualmente asintomticos, apareciendo casualmente en estudios radiolgicos que se realizan por alguna otra razn y no necesita tratamiento.
Figura 10. Anillo esofgico.
El anillo esofgico inferior es muy frecuente, encontrndose en un 9 a 10% de la poblacin en series de autopsia y en estudios radiolgicos
Pg. 11
MANUAL CTO 5 Ed.
DIVERTCULO EPIFRNICO. Aparece por encima del EEI y se asocia con frecuencia a trastornos motores del esfago, sobre todo a acalasia; un sntoma bastante tpico es la regurgitacin de gran cantidad de lquido usualmente por la noche. El tratamiento, cuando da sntomas, es quirrgico; se realiza diverticulectoma con miotoma extramucosa amplia ms tcnica antirreujo, si existe hernia de hiato asociada. DIVERTICULOSIS DIFUSA INTRAMURAL. Es realmente una pseudodiverticulosis que se produce por dilatacin de las glndulas profundas del esfago. En estas dilataciones puede producirse una sobreinfeccin por Candida que puede dar lugar con el tiempo a una estenosis que, cuando ocurre, suele hacerlo en la parte alta del esfago. Si se produce dicha estenosis y aparece disfagia, el tratamiento es dilatacin.
Debido al riesgo de complicaciones, est indicado el tratamiento quirrgico de la hernia hiatal tipo II aunque sea asintomtica. Se realiza una reduccin de la hernia, reseccin del saco y reparacin del hiato. Se asocia tambin una tcnica antirreujo, pues con lo anterior es frecuente que presenten RGE tras la ciruga y porque hasta dos tercios de las hernias paraesofgicas son mixtas.
5.4.
Rotura esofgica.
La perforacin esofgica provoca una infeccin periesofgica virulenta, con una mortalidad elevada, por lo que es esencial su diagnstico precoz.
5.3.
Hernia de hiato.
La hernia hiatal es la herniacin de un rgano abdominal, generalmente el estmago, a travs del hiato esofgico. El diagnstico est basado en los estudios radiogrcos con contraste (MIR 96-97F, 20). Hay dos tipos principales: por deslizamiento y paraesofgica.
ETIOLOGA. Yatrgena. Es la causa ms frecuente (endoscopia, dilataciones, intubacin, postquirrgica). La perforacin ocurre, por lo general, en tercio distal supradiafragmtico. Sndrome de Boerhaave: perforacin espontnea postemtica. Cuerpo extrao. Otras: carcinoma, lcera pptica, traumatismo abdominal o torcico, ingesta de custicos. CLNICA. Los sntomas dependen en gran medida del sitio y de la magnitud de la reaccin inamatoria. Lo ms frecuente es dolor, disfagia y ebre. En la perforacin del esfago cervical la crepitacin del cuello es mnima, pero es un dato casi constante. En el esfago torcico puede haber ensema cervical, pero por lo general no hay dolor cervical. La auscultacin cardaca permite detectar signos de ensema mediastnico (signo de Hamman). En la rotura del esfago subfrnico es comn la insuciencia cardiorrespiratoria. DIAGNSTICO. Los estudios radiolgicos son de gran utilidad. En las proyecciones laterales cervicales pueden observarse datos patognomnicos: desplazamiento anterior de la trquea, ensanchamiento del mediastino superior o espacio retrovisceral y aire en espacios hsticos. Asimismo puede haber neumotrax, derrame pleural y ensema mediastnico (MIR 97-98, 12). Los estudios con contraste son tiles para localizar el punto de ruptura. Se utilizan medios hidrosolubles (no con bario), que no son irritantes. Raras veces es necesario realizar una endoscopia, excepto cuando la perforacin ocurre por un cuerpo extrao. TRATAMIENTO. Esfago cervical. - Si existe contaminacin esofgica limitada con mnima extravasacin y poca reaccin inamatoria (especialmente las debidas a manipulaciones instrumentales): tratamiento conservador, antibiticos y alimentacin intravenosas. - Si existe diseccin a planos aponeurticos, signos inamatorios y de supuracin: reposo alimenticio oral, exploracin cervical, drenaje del mediastino superior y antibiticos.
Esfago torcico. - Cierre primario del defecto: es la mejor eleccin cuando es posible; slo antes de que transcurran 24 horas. Se debe asociar drenaje torcico, antibiticos y nutricin parenterales. - Fistulizacin dirigida (FD) y exclusin esofgica (EE): tcnicas utilizadas cuando la perforacin tiene ms de 24 horas de evolucin. La EE, uni o bipolar, debe asociar esofagostoma de descarga y gastrostoma de alimentacin y de descarga. La FD consiste en dejar un tubo de drenaje dentro de la propia perforacin, en un intento de controlar la fstula. - Reseccin esofgica (asociando esofagostoma y gastrostoma): constituye el tratamiento ms agresivo de todos y se reserva sobre todo para perforaciones en el seno de enfermedades esofgicas, como el esfago tumoral, lesionado por custico, estenosis no dilatables, dehiscencias graves de ciruga previa o megaesfago. La reseccin esofgica con anastomosis inmediata (alto riesgo de
HERNIA POR DESLIZAMIENTO O TIPO I (90%). La unin esofagogstrica est desplazada a travs del hiato. No presentan saco herniario. Son, por lo general, asintomticas. Precisan tratamiento slo cuando hay reujo gastroesofgico (RGE) sintomtico. Inicialmente se controlan los sntomas con tratamiento mdico. En casos resistentes (esofagitis grado II o superior, broncoaspiracin u otras complicaciones del reujo), est indicada la ciruga.
Figura 12. Hernias de hiato. HERNIA PARAESOFGICA O TIPO II (10%). Representan una autntica herniacin del estmago dentro de un saco herniario en el mediastino. La unin esofagogstrica permanece en su lugar, aunque con el tiempo es frecuente que se asocie un componente de deslizamiento (hernias combinadas o tipo III). La mayora son asintomticas. Cuando presentan sntomas y complicaciones, se deben al defecto anatmico y no a un trastorno siolgico de la competencia esofagogstrica. La complicacin ms frecuente es la hemorragia gastrointestinal recurrente, crnica, asintomtica y oculta. La segunda complicacin ms frecuente, pero ms grave, es el vlvulo gstrico. El vlvulo gstrico consiste en que el estmago rota sobre su eje longitudinal (ms frecuente) o alrededor de su eje transversal. Clnicamente produce dolor abdominal intenso y la trada de Brochardt: arcadas e incapacidad para vomitar, distensin epigstrica e incapacidad para introducir una SNG. Requiere laparotoma de urgencia y reparacin de la hernia hiatal. La isquemia gstrica puede requerir reseccin gstrica y anastomosis intestinal.
Pg. 12
Digestivo y Ciruga General
dehiscencia) debe reservarse para perforaciones reconocidas en horas, con buen estado general, de etiologa tumoral (MIR 97-98F, 228). como la ingestin de alimentos muy calientes, tras secuelas de ingestin por custicos (multiplica el riesgo por 40, siendo el condicionante precanceroso ms potente), estenosis por radiacin, acalasia crnica y, aunque no est probado, existe la sospecha de que el reujo gastroesofgico sin esfago de Barrett tambin puede aumentar el riesgo. Existe una susceptibilidad individual en el sndrome de Plummer-Vinson, en la tilosis (hiperqueratosis de palmas y plantas) y en las enfermedades tiroideas; parece que en determinadas deciencias nutritivas (molibdeno, zinc, vitamina A) y en el esprue celaco puede haber un leve aumento del riesgo de cncer epidermoide de esfago.
5.5.
Sndrome de Mallory-Weiss.
Este sndrome consiste en una hemorragia digestiva alta que se produce como consecuencia de erosiones longitudinales en la regin de la unin gastroesofgica. Habitualmente se produce tras intensos vmitos o incluso tos. Es ms frecuente en alcohlicos. Las lesiones se localizan con ms frecuencia en el lado gstrico de la unin esofagogstrica. El sangrado cesa espontneamente en el 80 al 90% de los casos. El diagnstico es por endoscopia, que adems puede ser teraputica. Se ha utilizado tambin con xito la vasopresina, la embolizacin, y slo en raros casos ha sido necesaria la ciruga (MIR 99-00F, 18).
5.6.
Hematoma intramural.
Se produce habitualmente en pacientes con trastorno de la coagulacin, apareciendo un sangrado entre la mucosa y la muscular. Aparece en pacientes con vmitos, escleroterapia, etc. Desarrollan disfagia sbita. El diagnstico se efecta mediante estudios con contraste o con TC. La endoscopia tiene riesgos. La mayora de los hematomas se resuelven espontneamente entre siete y catorce das.
5.7.
Cuerpos extraos.
Los cuerpos extraos o incluso el bolo alimenticio pueden quedarse atrapados en zonas de estrechamientos siolgicos, como son: por debajo del esfnter esofgico superior; alrededor del arco artico, justo por encima del esfnter esofgico inferior o en zonas de estrechamiento patolgico, como son zonas de estenosis pptica, cncer o anillo esofgico inferior. La clnica es de incapacidad para la deglucin y dolor torcico (MIR 99-00, 170). El tratamiento es retirar el cuerpo extrao o el bolo alimenticio impactado endoscpicamente.
TEMA 6. TUMORES ESOFGICOS. 6.1. Tumores esofgicos benignos.
CLNICA Y DIAGNSTICO. Aproximadamente el 10-15% se localizan en el esfago cervical, el 50% en el tercio medio del esfago y el 35% en el tercio inferior. La aparicin de disfagia progresiva de caractersticas mecnicas y prdida de peso son los sntomas ms frecuentes de presentacin. En la prctica se asume que el comienzo de la disfagia signica que la enfermedad es ya incurable (MIR 95-96, 83). Puede aparecer tambin odinofagia, dolor torcico, vmitos, regurgitacin, episodios de broncoaspiracin, hipo y ronquera. Han sido descritos tambin cuadros paraneoplsicos como la hipercalcemia por produccin de PTH-rP o la alcalosis hipopotasmica por produccin de ACTH. Pueden aparecer fstulas traqueoesofgicas en el 6 al 12% de los pacientes. La enfermedad se extiende a los ganglios linfticos adyacentes y a los supraclaviculares, as como al hgado, pulmones y pleura. En cuanto al diagnstico, los estudios radiolgicos con contraste baritado (sobre todo utilizando tcnicas de doble contraste) pueden identicar la mayora de las lesiones malignas y diferenciarlas de las benignas; sin embargo, las lesiones ms pequeas pueden ser mal vistas con los estudios radiolgicos, por lo que siempre es obligado ante la sospecha de cncer esofgico realizar una esofagoscopia (MIR 99-00F, 3) con toma de biopsias y cepillado de la lesin para estudio citolgico. Es obligatorio ver siempre el fundus gstrico en el estudio endoscpico. La TC se utiliza para valorar la extensin local del tumor y para el estudio de metstasis a nivel de trax y abdomen. Recientemente se ha introducido en el estudio de estos tumores la ultrasonografa endoscpica para el estudio de la extensin local del tumor, considerndose hoy da el mejor mtodo para el estadiaje T y N. Debe realizarse una broncoscopia en los tumores de tercio superior y medio para valorar la resecabilidad, ya que la presencia de invasin traqueobronquial contraindica la reseccin (MIR 95-96, 67).
El leiomioma es el tumor esofgico benigno ms frecuente, aunque su frecuencia es menor que la del leiomioma gstrico. La mayora se localizan en la mitad inferior del esfago. Es un tumor submucoso recubierto por epitelio escamoso que raramente se ulcera; la mayora son asintomticos y no es necesario ningn tratamiento; si dan disfagia o dolor, el tratamiento es la ciruga, aunque existen tambin posibilidades de tratamiento no quirrgico, como la electrocauterizacin o mediante inyeccin de alcohol en el tumor. Aquellos que son sintomticos o mayores de 5 cm, se tratan mediante enucleacin por toracotoma. Los lipomas son muy raros en el esfago. El tumor de clulas granulares o mioblastoma granular (tumor de Abrikosov) se origina de las clulas de Schwann; cuando es sintomtico, el tratamiento es quirrgico. El papiloma de clulas escamosas es habitualmente asintomtico y el tratamiento es la reseccin endoscpica (MIR 97-98, 13).
6.2.
Carcinoma epidermoide de esfago.
INCIDENCIA Y ETIOLOGA. Es el tumor maligno ms frecuente del esfago. Existe una gran variabilidad geogrca en cuanto a su incidencia y prevalencia. En el mundo occidental es ms frecuente en varones, aparece en la sexta dcada de la vida y se asocia a un status socioeconmico bajo. En cuanto a su etiologa, los factores ms claramente relacionados son el alcohol y el tabaco, habindose relacionado tambin con la ingestin de ciertos carcingenos como nitritos, opiceos fumados y determinadas micotoxinas; en situaciones de dao fsico a la mucosa
Figura 13. Carcinoma epidermoide de tercio superior del esfago.
Pg. 13
MANUAL CTO 5 Ed.
TRATAMIENTO. Pocos pacientes son candidatos a ciruga y, de los que sobreviven a sta, menos del 20% estarn vivos a los cinco aos. Siempre que sea posible se practicar reseccin (esofaguectoma). La esofaguectoma conlleva invariablemente una laparotoma, a la que puede o no asociarse toracotoma. En enfermos de alto riesgo respiratorio se utiliza la va transhiatal (laparotoma ms cervicotoma). En la mayora de los casos, la continuidad se restablece mediante una gastroplastia o ascenso de estmago tubulizado, realizando una anastomosis (esofagogastrostoma) cervical. La interposicin de colon slo se utiliza en pacientes con alguna enfermedad u operacin previa que hace que el estmago no sea adecuado para la reposicin esofgica. Es recomendable asociar una piloroplastia para prevenir la obstruccin al vaciamiento gstrico que ocurre por el espasmo pilrico secundario a la vagotoma troncular.
La esofaguectoma tiene una mortalidad del 20% debido a las fstulas de la anastomosis, abscesos subfrnicos, y complicaciones respiratorias. En los frecuentes casos de enfermedad irresecable, optaremos por las tcnicas paliativas, quirrgicas (exclusiones, gastrostomas) o endoscpicas (lser, fotodinmica, dilatacin, braquiterapia, prtesis expansibles). La radioterapia sola para el mismo tipo de pacientes ofrece unos resultados similares y, aunque es menos ecaz en aliviar la obstruccin, evita la mortalidad y morbilidad perioperatorias. En algunos casos se puede mejorar la resecabilidad con radioterapia preoperatoria (aunque no mejora la supervivencia). La supervivencia global para este tipo de cncer es menor del 5% a los cinco aos del diagnstico.
6.3.
Adenocarcinoma de esfago.
Figura 14. Tubulizacin gstrica.
Supone clsicamente hasta el 20% de los tumores malignos del esfago, con incidencia creciente en los ltimos aos (encontrndose cifras de hasta el 70% de todos los tumores esofgicos). Generalmente aparece sobre la metaplasia intestinal del esfago de Barrett, aunque la mayora tienen tambin una fuerte asociacin a alcohol y tabaco. Clnicamente puede ser estenosante, pero es ms frecuente que se presente como una ulceracin, dando disfagia con menos frecuencia que el carcinoma epidermoide. Suele haber metstasis al diagnstico. El esofagograma casi siempre sugiere el diagnstico, siendo la endoscopia con toma de biopsias y cepillado para estudio citolgico lo ms adecuado. Si hay fuerte sospecha y la endoscopia y el esofagograma son normales, pueden utilizarse la TC, y sobre todo la ultrasonografa endoscpica para valorar engrosamientos parietales. En cuanto al tratamiento, como este tumor se localiza habitualmente en la parte ms distal del esfago, el tratamiento de eleccin es una esofagogastrectoma para los resecables con criterio de curacin. En cuanto a los tratamientos paliativos, son iguales que en el carcinoma epidermoide: se pueden utilizar dilatadores, colocacin de prtesis esofgicas o fotocoagulacin con lser para mantener la permeabilidad del esfago.
TEMA 7. REGULACIN DE LA SECRECIN CIDA Y PEPSINAS. DEFENSA DE LA MUCOSA GSTRICA.
Aunque en la patogenia de las lceras gstricas y duodenales es primordial el papel de Helicobacter pylori, debemos tener presente que el cido y la pepsina contribuyen a la lesin tisular. Finalmente, la lesin de la mucosa gstrica es una consecuencia de la perdida del balance siolgico entre los factores defensivos y agresivos de la mucosa. Las clulas parietales liberan cido clorhdrico. El paso nal en su elaboracin se debe al intercambio de H+ por K+ por la accin de una bomba de protones ATPasa dependiente.
7.1.
Funciones del estmago y regulacin de la secrecin cida.
Figura 15. Gastroplastia tubular.
FUNCIONES MOTORAS. Almacenamiento: la entrada de alimentos en el estmago desencadena un reejo vasovagal que conduce a la relajacin de la musculatura del estmago; por eso, al realizar una vagotoma se producen aumentos mayores de presin intragstrica con la ingesta (MIR98-99, 217). Mezcla y propulsin: facilitados por las llamadas ondas de constriccin u ondas de mezcla. Las ondas peristlticas comienzan en el cuerpo y alcanzan el ploro, que tambin se contrae, facilitando la retropulsin del alimento y la consiguiente mezcla. Vaciamiento: se produce principalmente cuando se relaja la porcin distal del antro y el ploro. Sin embargo, los slidos slo abandonan el estmago si su dimetro es menor de 1 mm. La gastrina y el volumen del alimento son factores que estimulan el vaciamiento, mientras que la distensin duodenal, la acidez, determinados productos como las grasas y las protenas y la osmolaridad del grumo, lo inhiben.
Pg. 14
Digestivo y Ciruga General
JUGO GSTRICO Y SUS COMPONENTES. Contiene agua, sales (NaCl y NaHCO3), cido clorhdrico, pepsina y factor intrnseco o de Castle, que se secretan por dos tipos de glndulas: Glndulas oxnticas: se encuentran en cuerpo y fundus y estn formadas por clulas mucosas del cuello que secretan moco, clulas principales que secretan pepsingeno, y las clulas parietales u oxnticas que secretan HCl y factor intrnseco. Glndulas pilricas: se encuentran en antro y ploro. Secretan sobre todo moco, aunque tambin algo de pepsingeno y lo que es ms importante, gastrina. El pepsingeno es liberado por las clulas principales y se transforma en pepsina en presencia del pH cido generado por el ClH. Segn la inmunohistoqumica, los pepsingenos se clasican en: Pepsingeno I (PGI): nico detectado en orina (ambos aparecen en plasma). Adems de en las clulas principales, aparece en clulas mucosas de cuerpo y fundus. Pepsingeno II (PGII): se encuentra en los mismos puntos que el PGI y tambin en mucosas cardial y pilrica y en las glndulas de Brunner. Las clulas parietales de fundus y cuerpo son las encargadas de liberar el cido clorhdrico, en concentraciones de 143 mEq/l y acompaado del factor intrnseco (MIR 97-98F, 169). Al aumentar la secrecin gstrica, se eleva la de estos dos compuestos, pero no la de los dems, de manera que crece la concentracin de ClH y factor intrnseco (MIR 99-00F, 227). El ClH activa el pepsingeno y ejerce una funcin bactericida (MIR 9697F, 233). El paso nal en su elaboracin se debe al intercambio de H+ por K+ por la accin de una bomba de protones ATPasa dependiente (MIR 00-01F, 211; MIR 96-97, 41). La regulacin de la secrecin es compleja y, en sntesis, funciona del siguiente modo: del intestino delgado, en respuesta a la disminucin del pH, inhibe la secrecin de cido) y las prostaglandinas (a travs de receptores en la clula parietal pueden inhibir la activacin de la adenilciclasa por parte de la histamina). 2) Grasas. Su presencia en el duodeno disminuye la secrecin cida gstrica, probablemente a travs del pptido inhibidor gstrico. 3) Otros. La hiperglucemia y la hiperosmolaridad en el duodeno inhiben la secrecin gstrica por mecanismos desconocidos. Pptidos intestinales inhibidores de la secrecin cida gstrica son el VIP, enteroglucagn, neurotensina, pptido YY y urogastrona (MIR 9900F, 226). Tabla 3. Fisiologa gstrica.
Factores agresivos cido Pepsinas. Factores defensivos. Moco. Bicarbonato. Flujo sanguneo mucoso. Prostaglandinas.
7.2.
Regulacin de las pepsinas.
ESTIMULACIN 1) Gastrina. Es secretada por las clulas G de las glndulas pilricas y antrales. Es el ms potente estimulante de la secrecin cida gstrica. Su accin se interrelaciona ntimamente con la estimulacin vagal. Su secrecin se induce en situaciones de hipoclorhidria. Su liberacin se encuentra estimulada por el neuropptido liberador de gastrina e inhibida por la somatostatina. 2) Estimulacin vagal. Se produce una liberacin de cido a travs de la estimulacin colinrgica de los receptores muscarnicos M2 de la clula parietal. Estimula tambin la liberacin de gastrina y disminuye el umbral de respuesta de la clula parietal a la gastrina. 3) Histamina. Se produce en los mastocitos y en algunas clulas endocrinas situadas en las glndulas oxnticas, cerca de las clulas parietales. Se une a los receptores H2 de la clula parietal aumentando el AMPc, lo cual activa una proteinquinasa y aumenta la secrecin. La gastrina estimula la liberacin de histamina por las clulas endocrinas.
La secrecin siolgica de cido se clasica en tres fases: ceflica, gstrica e intestinal. El mayor estmulo siolgico para la secrecin de cido es la ingestin de alimento. En la fase ceflica se produce una secrecin cida en respuesta a estmulos visuales, olfativos y degustacin de alimentos, actuando a travs de la estimulacin vagal. En la fase gstrica se produce una liberacin de cido a travs de una estimulacin mecnica mediada por va del vago o bien a travs de una estimulacin qumica que es mediada por la gastrina, cuya liberacin es estimulada sobre todo por las protenas digeridas. En la fase intestinal se produce una liberacin de cido, probablemente mediada por estmulos hormonales que se liberan al llegar los alimentos al duodeno y con la absorcin de aminocidos. la secrecin basal de cio depende fundamentalmente de estmulos vagales, con un mximo a las 24 horas
El cido gstrico degrada el pepsingeno, sintetizado por las clulas principales, a pepsinas con actividad proteoltica. Existen dos tipos de pepsingeno: el I y el II. El pepsingeno I es secretado por las clulas principales y mucosas del cuerpo y del fundus. El pepsingeno II es secretado por las mismas clulas que el I y, adems, por las clulas de las glndulas pilricas, las glndulas de Brenner y las glndulas del cardias. Ambos pepsingenos se encuentran en plasma, pero solamente el I se encuentra en orina. En general, hay una correlacin entre la secrecin mxima gstrica y los niveles plasmticos de pepsingeno I. La mayora de los agentes que estimulan la secrecin de cido estimulan tambin la de pepsingeno. La estimulacin colinrgica es particularmente potente, induciendo la secrecin de pepsingeno. La secretina, que inhibe la secrecin cida, estimula la secrecin de pepsingeno.
7.3.
Defensa de la mucosa gstrica.
INHIBICIN. 1) pH gstrico o duodenal. Al disminuir el pH gstrico o duodenal disminuye la liberacin de gastrina. La somatostatina, liberada por las clulas D, inhibe la liberacin de gastrina y, mediante un efecto paracrino, acta sobre receptores que tiene la clula parietal, disminuyendo la liberacin de cido. Factores relacionados, pero menos importantes son: la secretina (liberada por las clulas S de la mucosa
Existen varios mecanismos de defensa. Aunque se analizan por separado, constituyen un sistema de proteccin en constante interaccin: 1) Barrera de moco y bicarbonato, secretada por las clulas epiteliales. Acta como primera barrera y evita la retrodifusin de hidrogeniones y pepsina que pueden lesionar la mucosa. No es una barrera fsica, sino funcional: los hidrogeniones pasan a travs de ella, pero de forma lenta, lo cual permite que sean neutralizados por el bicarbonato. Los AINEs, alfa adrenrgicos, y el etanol inhiben la secrecin de bicarbonato 2) Barrera mucosa gstrica, formada por las supercies apicales y las uniones intercelulares del epitelio gstrico resistentes a la retrodifusin de hidrogeniones. Debe incluirse en este punto la excelente capacidad de reparacin de la mucosa frente a las agresiones, mediante los procesos de restitucin rpida o de regeneracin epitelial. Los salicilatos, cidos biliares y el etanol alteran esta barrera. 3) El ujo sanguneo aporta la energa necesaria y facilita la eliminacin de los hidrogeniones que han pasado a travs de la mucosa daada. Su reduccin se asocia a gastritis aguda en enfermedades graves con alteraciones hemodinmicas (como las lceras de Curling en los quemados). 4) Prostaglandinas, sobre todo E2, que protegen la mucosa gstrica a travs de diferentes mecanismos: estimulando la secrecin de moco y bicarbonato, favoreciendo el ujo sanguneo de la mucosa gstrica y promoviendo la renovacin de las clulas en respuesta al dao mucoso. Su inhibicin farmacolgica al administrar AINEs se acompaa con frecuencia de lesiones en la mucosa gstrica.
Pg. 15
MANUAL CTO 5 Ed. 7.4. Secrecin neuroendocrina.
8.3.2. Ulcus pptico. H. pylori se considera el factor etiolgico ms importante para la lcera duodenal. Se ha demostrado que del 90 al 95% de los pacientes con lcera duodenal tienen colonizacin gstrica por esta bacteria (MIR 98-99, 45; MIR 95-96F, 122); sin embargo, solamente el 10% de la poblacin padece una lcera duodenal, por lo que otros factores deben contribuir a su desarrollo; entre ellos se especula con que la metaplasia gstrica que se produce en el duodeno pudiera facilitar la aparicin de una lcera. Tambin est involucrado en la etiopatogenia de la lcera gstrica, ya que el 60 a 70% de los pacientes con este problema estn colonizados por la bacteria. Puede ser uno de los factores etiolgicos de la dispepsia; se ha demostrado que los pacientes con dispepsia no ulcerosa tienen tasas ms altas de prevalencia de la infeccin que los controles, y en algunos estudios hay mejora sintomtica tras la erradicacin, si bien otros trabajos muestran lo contrario. 8.3.3. Linfoma gstrico Existe evidencia tambin de una relacin etiolgica entre H. pylori y el linfoma no Hodgkin primario gstrico tipo MALT.
Tabla 4. Manifestaciones clnicas de la infeccin por H. pylori. Gastritis aguda. Gastritis crnica B. Ulcus pptico. Adenocarcinoma gstrico. LNH primario gstrico de bajo grado tipo MALT. Dispepsia no ulcerosa.
En el estmago podemos diferenciar tres sectores: cardial o superior, fndico u oxntico que tiene clulas A secretoras de glucagn y clulas C secretoras de somatostatina, y pilrico, secretor de gastrina en las clulas G, de somatostatina y serotonina.
TEMA 8. INFECCIN POR HELICOBACTER PYLORI.
Helicobacter pylori es un bacilo Gram negativo, de morfologa curvada, microaerlo, que produce o acta como cofactor para producir determinados trastornos gastrointestinales en una minora de los pacientes a los que infecta.
8.1.
Epidemiologa.
La prevalencia de la infeccin por H. pylori vara en diferentes zonas geogrcas, pero en general es ms alta en los pases menos desarrollados. En los pases desarrollados, ms del 50% de los adultos estn infectados, mientras que los pases menos desarrollados las cifras pueden alcanzar el 80-90% (MIR 95-96, 68). El exacto modo de transmisin de esta bacteria es todava controvertido; en general, se acepta que se produce de persona a persona y que el tipo de contacto humano requerido puede ser ms ntimo que el necesario para transmitir otros patgenos nosocomiales. Determinados estudios epidemiolgicos sugieren que puede existir una transmisin fecal-oral (o transmisin por agua contaminada), adems de la diseminacin persona a persona.
8.2.
Fisiopatologa.
8.4.
Diagnstico.
Helicobacter pylori coloniza la mucosa gstrica con facilidad, ya que su morfologa curva y la presencia de agelos le otorgan gran movilidad que le permite penetrar por la capa de moco. Una adhesina facilita la unin de la bacteria a las clulas epiteliales gstricas. Adems, aunque no invade la mucosa, produce una ureasa que transforma la urea en amonio y CO2 , neutralizando la acidez gstrica a su alrededor. Al producirse el equilibrio entre agua y amonio, resultan iones hidrxido que lesionan las clulas epiteliales gstricas. Algunas cepas de H.pylori expresan factores de virulencia como la protena del gen asociado a citotoxina (Cag A) o la citocina vacuolizante (Vac A), que aumentan el poder patgeno. H. pylori produce otras protenas que son quimiotcticas para los neutrlos y monocitos y secreta tambin un factor activador plaquetario. Activa los monocitos, los cuales expresan receptores HLA DR y receptores para la interleuquina II. Produce tambin superxidos, interleuquina I, factor de necrosis tumoral, proteasas y fosfolipasas que degradan los complejos de glucoprotenas y lpidos del moco de la pared gstrica.
8.3.
Clnica.
La infeccin por H. pylori puede dar lugar a una gastritis aguda, en general asintomtica, pero la inamacin persiste mientras dure la infeccin, por lo que no se puede hablar de portadores sanos, y s de gastritis crnica inicialmente supercial. No obstante, la mayora de los infectados permanecen asintomticos. Los pacientes infectados pueden desarrollar distintas enfermedades.
El diagnstico de infeccin por H. pylori puede hacerse por varios mtodos. 1. Mtodos invasivos. Precisan la toma de biopsias gstricas mediante endoscopia. Se deben realizar en antro y cuerpo gstrico y es conveniente evitar las reas de atroa o metaplasia intestinal, pues la colonizacin de la bacteria es muy escasa en esas zonas, lo mismo que ocurrira si el paciente consuma IBP , antibiticos o bismuto. El estudio histolgico es muy til para visualizar la bacteria, sobretodo si se aplica la tincin de Giemsa modicada. Su sensibilidad vara entre el 85-90% y la especicidad prxima al 100%. El cultivo es el mtodo ms especco, pero difcil de realizar; tardan hasta diez das en crecer las colonias, por lo que, aadido a su escasa sensibilidad, el cultivo se reserva para los casos en que se necesita identicar las resistencias a los antibiticos. Ambos mtodos son directos y el resto son indirectos. Otro mtodo invasivo es el test de la ureasa rpida, basado en que la ureasa producida por la bacteria hidroliza la urea y cambia el color de un indicador. Al introducir material de la biopsia en el substrato, este vira a color rojo, lo cual signica que hay H. pylori. Es rpido y econmico. La especicidad en condiciones ideales es del 97% y su sensibilidad vara segn el nmero de biopsias tomadas, siendo cercana al 100% en el caso de las muestras gstricas de los pacientes con lcera duodenal. Tabla 5. Mtodos diagnsticos de la infeccin por H. pylori. Biopsia. Cultivo. Test de la ureasa. Test respiratorio urea-C13. Ac anti-H. pylori.
8.3.1. Gastritis crnica tipo B. Es la forma ms frecuente de gastritis y puede concluir en formas de atrofia multifocal o de intensa atrofia, a su vez relacionada con el desarrollo de adenocarcinoma gstrico. Varios estudios sugieren que la adquisicin de H. pylori en la infancia puede actuar como un factor permisivo para un eventual desarrollo de cncer gstrico de tipo intestinal. El papel directo que puede tener H. pylori en el desarrollo de cncer es apoyado por estudios epidemiolgicos que demuestran una asociacin entre cncer y seropositividad para H. pylori en reas geogrficas con alto riesgo de cncer gstrico, pero sin asociacin en reas con bajo riesgo de cncer.
2. Mtodos no invasivos. El test del aliento con urea marcada con Carbono isotpico, sobre todo C13, ya que no contamina. Su sensibilidad y especicidad es del 94 y 96%, respectivamente. Puede haber falsos negativos si coexiste la toma de antibiticos o IBP , que deben haberse suspendido al menos 15 das antes para que la prueba tenga valor. Las pruebas serolgicas son idneas para los estudios
Pg. 16
Digestivo y Ciruga General
epidemiolgicos, pero su sensibilidad y especicidad media son del 85% y 75% respectivamente, reducindose su rentabilidad en ancianos con atroa gstrica. Los ttulos descienden a partir del 6 mes post-tratamiento, por lo que no es un mtodo recomendable para valorar la erradicacin. ticidos, anti-H2 o sucralfato en dosis necesaria para mantener el pH gstrico por encima de 4. Estos frmacos deben utilizarse tanto en la prevencin como en el tratamiento. En algunos trabajos, se ha asociado la utilizacin de anticidos con este n a un aumento del riesgo de neumonas nosocomiales. Ocasionalmente se necesitan medidas ms agresivas para controlar la hemorragia, como son la embolizacin o la infusin de vasopresina en la arteria gstrica izquierda. La ciruga, dado que tiene una alta mortalidad en este marco clnico, es el ltimo recurso; ocasionalmente puede ser necesaria (se realizan resecciones). Dos tipos de ulceraciones de estrs tienen entidad propia: la lcera de Cushing es una verdadera lcera de estrs asociada a patologa del sistema nervioso central o aumento de la presin intracraneal; tiene como peculiaridad que el factor patognico principal es la hipersecrecin de cido. Las otras lceras de estrs con nombre propio son las que se asocian a los grandes quemados, y se denominan lceras de Curling (causadas por hipovolemia).
8.5.
Tratamiento.
Para realizarse el tratamiento la infeccin por H. pylori, debe ser previamente diagnosticada. Actualmente no se acepta la erradicacin universal, quedando reservada para los casos en que se asocia a lcera pptica duodenal o gstrica y linfoma primario gstrico tipo MALT. Es usada tambin en algunos casos de carcinoma gstrico y en algunas formas muy avanzadas de gastritis atrca. Aunque el tratamiento de la infeccin por H. pylori puede acelerar la cicatrizacin de las lceras ppticas, la principal razn para tratarlo es evitar las recurrencias. Existen muchos regmenes de tratamiento tiles. No se aconseja utilizar monoterapia por su escasa ecacia y el riesgo de aparicin de resistencias. Los tratamientos con dos frmacos son poco utilizados. Se consideran ms ecaces las triples terapias utilizadas durante 1-2 semanas (MIR 96-97F, 19). La ecacia en la erradicacin es de alrededor del 90%. La ms usada es amoxicilina, claritromicina y omeprazol. Aunque por coste es ms deseable utilizar metronidazol, este frmaco plantea el problema de la presencia de resistencias. Un nuevo frmaco, la ranitidina-citrato de bismuto, es una alternativa ecaz al omeprazol (MIR 03-04, 198; MIR 94-95, 76). La conrmacin de la erradicacin ser conveniente realizarla siempre que sea posible, y es obligada en caso de una lcera complicada con hemorragia, ya que si persiste la infeccin, hay riesgo de nuevas lceras sangrantes. En la lcera duodenal, el mejor mtodo es la prueba del aliento, a realizar un mes despus de concluido el tratamiento. En las gstricas, tambin es de eleccin la prueba del aliento, aunque puede utilizarse la histologa de la mucosa gstrica. La determinacin de antgenos fecales para H. pylori puede ser una alternativa a la prueba del aliento. En los que no se erradic H. pylori, pese al tratamiento con la triple terapia, se debe repetir la pauta si hubo incumplimiento teraputico, o en caso contrario, utilizar : IBP ms tetraciclinas, metronidazol y bismuto coloidal.
GASTRITIS POR DROGAS. Diversos agentes pueden producir lesiones en la mucosa gstrica similares a las producidas en las gastritis de estrs. Entre ellos estn la aspirina, AINEs, cidos biliares, enzimas pancreticos o el alcohol. Aunque el trmino de gastritis alcohlica es usado con frecuencia, los inltrados celulares inamatorios no son un componente esencial de las hemorragias subepiteliales o erosiones gstricas que se ven en los alcohlicos. GASTRITIS AGUDA PRODUCIDA POR H. PYLORI. Aunque lo ms frecuente es que la infeccin por H. pylori sea asintomtica, ocasionalmente puede dar lugar a sntomas inespeccos e histolgicamente se demuestra una inltracin por polimorfonucleares en la mucosa gstrica. En algunos estudios con voluntarios sanos en los que probablemente se ha transmitido la bacteria de unos a otros, se han descrito pequeas epidemias de lo que se ha llamado gastritis aguda aclorhdrica epidmica por H. pylori. GASTRITIS EROSIVA ENTEROPTICA. Es una enfermedad rara, que consiste en la presencia de mltiples erosiones en las crestas de los pliegues gstricos, sin que se conozca ningn factor precipitante de esta lesin. Estos pacientes suelen tener anorexia, nuseas, vmitos y molestias abdominales inespeccas. El diagnstico se hace por endoscopia y biopsia y no existe ninguna recomendacin teraputica especca. Se han descrito otras causas como erosin por sonda nasogstrica, radioterapia en la zona, vasculitis, corredores de maratn, situaciones de reujo duodenogstrico e idiopticas.
TEMA 9. GASTRITIS: AGUDA Y CRNICA. FORMAS ESPECIALES.
Gastritis es un trmino histolgico que denota inamacin de la mucosa gstrica, y por lo tanto, se requiere una biopsia para su diagnstico.
9.1.
Gastritis aguda.
9.2.
Gastritis crnica.
GASTRITIS DE ESTRS. El estrs, entendido como situacin de gravedad, puede dar lugar a un rango de lesiones que abarca desde erosiones superciales hasta ulcus pptico complicado. Las erosiones se ven con ms frecuencia en el cuerpo y fundus, mientras que las lceras propiamente dichas son ms frecuentes en antro y duodeno. Esta forma de gastritis aguda se observa sobre todo en pacientes hospitalizados que estn gravemente enfermos, como son aquellos que tienen traumas o infecciones severas, insuciencia heptica, renal o respiratoria severa, etc. El mecanismo principal por el que se producen no se conoce bien, pero probablemente los dos factores patognicos ms importantes sean la isquemia de la mucosa y la acidez gstrica, y quizs la primera sea el factor desencadenante ms importante en la mayora de los pacientes. Histolgicamente, se observa una prdida de la integridad de la mucosa gstrica con erosiones y sangrado difuso. Estas erosiones gstricas por denicin no sobrepasan la muscularis mucosae. La forma ms frecuente de manifestacin clnica es como una hemorragia digestiva alta que vara en severidad. El mejor mtodo de diagnstico es la endoscopia. El tratamiento reside en la mejora de la enfermedad subyacente, las medidas de toda hemorragia digestiva alta y la utilizacin de an-
Se entiende por gastritis crnica cuando el inltrado inamatorio est constituido principalmente por clulas mononucleares. Si existen tambin polimorfonucleares, se habla de gastritis crnica activa, estando casi siempre asociada a infeccin por H. pylori (70-95% de los casos). En cuanto al grado de afectacin, se habla de una gastritis supercial cuando los cambios inamatorios ocurren en la parte ms supercial de la mucosa gstrica sin afectar a las glndulas, representando probablemente el estadio inicial de la gastritis crnica. La gastritis atrca sera el siguiente paso cronolgico y el hallazgo ms habitual en las biopsias, extendindose el inltrado inamatorio hasta las partes ms profundas de la mucosa y provocando una destruccin variable de las glndulas gstricas, llegando a una situacin nal de atroa gstrica en la que desaparecen prcticamente las clulas secretoras de cido, dando lugar a una hipergastrinemia reactiva. Existen diversas formas de clasicacin. Por ejemplo, en cuanto a su localizacin y patogenia, se han clasicado en gastritis antral o tipo B, gastritis fndica o tipo A, y cuando ambos progresan afectando la otra zona, se habla de pangastritis (tipo AB). Existe una forma tambin denominada gastritis atrca multifocal. Aunque se ha pretendido establecer una relacin entre esta entidad y la dispepsia, no se puede establecer claramente una asociacin clara con sntomas especcos.
Pg. 17
MANUAL CTO 5 Ed.
GASTRITIS DE TIPO INMUNE. GASTRITIS TIPO A. La enfermedad es ms frecuente en el norte de Europa y predomina en las mujeres. En algunos casos, existe una herencia autosmica dominante. Los familiares en primer grado de estos pacientes tienen mayor riesgo de desarrollar la enfermedad. Habitualmente es una gastritis atrca. La inamacin y posterior atroa predomina en fundus y cuerpo, destruyndose por un mecanismo inmune las clulas parietales. Se produce una profunda hipoclorhidria que condiciona una importante hipergastrinemia con hiperplasia de las clulas G antrales, llegando a veces a transformarse en verdaderos tumores carcinoides (MIR 95-96, 66; MIR 00-01, 2). Como consecuencia de la destruccin de clulas parietales, se produce tambin una disminucin de la secrecin de factor intrnseco, que conduce en ocasiones a una anemia perniciosa por dcit de vitamina B12 (megaloblstica) (MIR 03-04, 187), con o sin clnica neurolgica. En el 90% de los pacientes con gastritis atrca tipo A y anemia perniciosa aparecen anticuerpos anticlula parietal y en el 40% Ac antifactor intrnseco, que son ms especcos y adems colaboran al dcit de factor intrnseco. En otras enfermedades de base autoinmune como el hipoparatiroidismo, tiroiditis autoinmune, enfermedad de Addison y vitligo tambin pueden aparecer Ac anticlula parietal; tambin pueden detectarse en personas sanas. La gastritis atrca sin anemia perniciosa es ms frecuente que la anterior; esto se explicara al quedar indemnes algunas clulas parietales que secretan factor intrnseco, lo que permitira la absorcin de B12. En ms del 50% de estos pacientes pueden aparecer tambin anticuerpos anticlula parietal y se especula que con el paso del tiempo estos pacientes evolucionarn a una anemia perniciosa. No hay tratamiento, salvo para la anemia perniciosa (consistente en administrar vitamina B12 intramuscular). Hay un mayor riesgo de adenocarcinoma gstrico que en la poblacin general. GASTRITIS ASOCIADA A H. PYLORI. GASTRITIS TIPO B (MIR 00-01F, 3). Es la ms frecuente. Aunque inicialmente se consider que el antro era el principal lugar de residencia de H. pylori, actualmente sabemos que se puede encontrar casi con la misma frecuencia en cuerpo y fundus. Produce fundamentalmente lesiones de gastritis crnica activa. Por encima de los 70 aos prcticamente el 100% de la poblacin tiene cierto grado de gastritis de este tipo. En jvenes, es fundamentalmente antral, y en ancianos afecta, probablemente por progresin, a gran parte del estmago. Suele cursar con cierto grado de hipoclorhidria y el nivel de gastrina en estos pacientes es altamente variable, pero con frecuencia es normal. Para hacer el diagnstico se toman varias biopsias. No existen recomendaciones teraputicas para este tipo de lesin. GASTROPATA REACTIVA. Es un patrn de lesin mucosa en el que lo dominante son los cambios epiteliales con mnimo inltrado celular inamatorio. Se ven sobre todo en la mucosa adyacente a erosiones por alcohol o AINEs, en la zona de una lcera gstrica cicatrizada o cerca de ella y en el estmago que ha sufrido una ciruga previa.
Cuando la hipoalbuminemia es severa y no responde a los tratamientos mencionados, puede requerirse una gastrectoma. En nios, estn descritos cuadros similares por CMV.
Figura 16. Enfermedad de Mntrier. GASTRITIS POR AGENTES CORROSIVOS. En el estmago, se lesiona sobre todo el antro y la lesin es ms frecuente con los cidos fuertes. El tratamiento consiste en diluir el cido, sin neutralizar, y tratamiento de soporte. Si existe perforacin, tratamiento quirrgico. GASTRITIS INFECCIOSA. Las gastritis bacterianas son muy raras, aunque estn descritas con tuberculosis, slis y la gastritis emonosa y ensematosa. Gastritis virales por citomegalovirus, herpes simple y varicela-zoster. Gastritis por hongos, que est descrita con Candida albicans, Torulopsis glabrata, histoplasmosis, mucormicosis, etc. GASTRITIS EOSINOFLICA. Se afecta sobre todo el antro. Puede afectarse el estmago de forma aislada o formando parte de las gastroenteritis eosinoflicas. Habitualmente hay eosinolia en sangre. El diagnstico se hace por biopsia. El tratamiento consiste en corticoides y, si hay obstruccin que no responde al tratamiento esteroideo, puede necesitarse ciruga. GASTRITIS GRANULOMATOSA. Puede aparecer en diversas enfermedades. En la enfermedad de Crohn, se afecta sobre todo el antro, junto con el duodeno proximal. Puede dar clnica, como una lcera o estenosis, o lo que es ms frecuente, ser asintomtica. El estmago es el sitio ms frecuentemente afectado por la sarcoidosis en el tracto gastrointestinal, aunque dicha afectacin es muy rara, y siempre en el marco de afectacin a otros niveles. Existen formas idiopticas de granulomatosis gstrica. GASTRITIS SOBRE CIRUGA GSTRICA PREVIA. Aparece sobre todo en el remanente gstrico tras una ciruga tipo Billroth II. Se denomina tambin gastritis alcalina o gastritis por reujo biliar. La mayora de los pacientes estn asintomticos. Sin embargo, algunos tienen sntomas severos como dolor epigstrico, nuseas y vmitos. Se puede intentar tratamiento mdico con sucralfato y anticidos, pero la mejor solucin es hacer una ciruga derivativa en Y de Roux para alejar las secreciones biliopancreticas del remanente gstrico.
9.3.
Formas especficas de gastritis.
ENFERMEDAD DE MNTRIER. En esta enfermedad aparecen pliegues gigantes afectando sobre todo a la curvatura mayor del fundus y cuerpo. Los hallazgos histolgicos consisten en hiperplasia foveolar, con marcado engrosamiento de la mucosa. Lo caracterstico realmente es la hiperplasia de las clulas mucosas superciales y de las glndulas, ya que el inltrado inamatorio, si existe, es mnimo. No es una verdadera forma de gastritis. Suele verse en varones de ms de 50 aos, y aunque el espectro clnico es amplio, lo ms frecuente es que se presente con dolor epigstrico, disminucin de peso, anemia y puede haber diarrea y edemas por hipoalbuminemia. Estos pacientes pueden tener lceras y cnceres gstricos (MIR 96-97F, 18). El diagnstico se hace con endoscopia y biopsia. En cuanto al tratamiento, si hay ulceraciones, es como el del ulcus pptico; si los sntomas y la hipoalbuminemia son leves, no se hace ningn tratamiento; si son ms severos, se pueden intentar tratamientos con anticolinrgicos, antiH2 o corticoides, que han demostrado reducir la prdida de protenas.
Pg. 18
Digestivo y Ciruga General
GASTRITIS LINFOCTICA. Se caracteriza por un inltrado mononuclear, sobre todo de linfocitos T, que predomina en la zona ms supercial, parecindose al epitelio de la enfermedad celaca y de la colitis linfoctica. En ocasiones se describen ndulos umbilicados en la endoscopia, y por ello recibe el nombre de gastritis varioliforme. Se puede asociar a colitis crnica erosiva, enfermedad celaca y enfermedad de Mntrier.
duodenales (aunque al ser menos prevalentes, son causa de HDA con menor frecuencia; esto explica la aparente contradiccin entre las dos frases precedentes). Adems, la hemorragia gstrica tiene mayor mortalidad. Esto ltimo se debe a su menor tendencia a cesar el sangrado espontneamente y a que ocurren en personas de ms edad.
TEMA 10. LCERA PPTICA Y POR AINES. 10.1. lcera pptica.
Es un trmino usado para referirse a un grupo de trastornos ulcerativos del tracto gastrointestinal superior, afectando principalmente a la porcin proximal del duodeno y estmago. Muy frecuentemente el agente causal es Helicobacter pylori. Aunque el conocimiento de la etiopatogenia es incompleto, se acepta que es el resultado de un disbalance entre los factores agresores y defensores de la mucosa gstrica.
Figura 18. Hemorragia por lcera pptica. Se observa vaso sangrando activamente.
Es ms frecuente que sangren lceras de pacientes de ms de 50 aos. El sangrado suele ser indoloro. El diagnstico es endoscpico. La primera medida ante un sangrado digestivo es la estabilizacin hemodinmica del paciente (MIR 96-97F, 4). El 80% de los pacientes ingresados por una hemorragia de una lcera duodenal dejan de sangrar espontneamente en las 8 primeras horas desde su ingreso. Si hay que utilizar tratamiento erradicador, se inicia coincidiendo con la introduccin de la alimentacin oral. Las indicaciones quirrgicas se resumen en la tabla 6. El objetivo de la ciruga en la hemorragia digestiva por lcera pptica es detener la hemorragia, sin aadir gestos para tratar la enfermedad ulcerosa, lo cual se har ulteriormente con farmacoterapia. En ocasiones, la hemostasia se logra con un punto sobre el nicho ulceroso o con la ligadura de un vaso (arteria pilrica o arteria gastroduodenal), sobre todo en la lcera duodenal, mientras que en el sangrado de origen gstrico es ms frecuente la necesidad de resecciones (antrectoma o hemigastrectoma habitualmente; gastrectoma subtotal excepcionalmente). Tabla 6. Indicaciones de ciruga en la HDA por UGD. Fracaso del control endoscpico de la hemorragia. Repercusin hemodinmica grave que no se controla conservadoramente. Necesidad de ms de 6 concentrados de hemates en 24 horas. A partir de la 3 recidiva hemorrgica. PERFORACIN. Se observa en el 5-10% de los pacientes. Se perforan con ms frecuencia las lceras de la pared anterior del duodeno, pero la perforacin de una lcera gstrica tiene mayor mortalidad. Se produce un dolor epigstrico sbito, intenso, que se extiende a todo el abdomen (peritonitis qumica producida por el cido) y aparece un abdomen en tabla a la exploracin. La salida de aire (neumoperitoneo) explica la prdida de la matidez heptica siolgica (MIR 98-99F, 11). Ante la sospecha de perforacin se pedir una radiografa de trax en bipedestacin (o abdomen en decbito lateral con rayo horizontal) para observar el neumoperitoneo, que es visible en el 75% de los casos (MIR 98-99F, 14; MIR 97-98F, 242; MIR 95-96F, 254). Utilizando TC puede mejorarse la sensibilidad. Si el diagnstico es dudoso, puede hacerse
Figura 17. Ulcus: borde eritematoso y fondo fibrinoso.
A diferencia de las erosiones gstricas, est bien delimitada y es profunda, llegando en ocasiones hasta la capa muscular. Histolgicamente es una zona de necrosis eosinoflica que asienta sobre tejido de granulacin con clulas inamatorias crnicas y rodeado por cierto grado de brosis. Se habla de lcera refractaria en la duodenal que no ha cicatrizado en 8 semanas o la gstrica que no lo ha hecho en 12 de tratamiento mdico correcto. Suponen un 5-10% de las lceras ppticas, en franco descenso. El diagnstico siempre es endoscpico. Existen una serie de factores que contribuyen a la refractariedad de la lcera, como son: mal cumplimiento del tratamiento; consumo continuado de AINEs; tabaco; estados de hipersecrecin gstrica; diagnstico incorrecto por tratarse de un tumor o una causa infrecuente de ulceracin (Crohn, amiloidosis, sarcoidosis, etc.). Aunque no est claro su papel en este problema, la mayora de los pacientes con lcera refractaria estn infectados por H. pylori (MIR 00-01, 4). Si ha habido algn tipo de respuesta favorable, se debe prorrogar el tratamiento con omeprazol o lansoprazol. Ante el fracaso teraputico quedara como alternativa la ciruga.
COMPLICACIONES DE LA LCERA PPTICA.
HEMORRAGIA. Se observa en un 20-25% de las lceras ppticas. La lcera duodenal es la causa ms frecuente de hemorragia digestiva alta (generalmente en cara posterior). Las lceras gstricas sangran con ms frecuencia que las
Pg. 19
MANUAL CTO 5 Ed.
un estudio gastroduodenal con contraste hidrosoluble. El tratamiento generalmente es quirrgico (MIR 96-97, 99). sentar vmitos, estos pacientes suelen tener prdida de peso y sensacin de plenitud gstrica precoz durante meses. El diagnstico denitivo lo da la endoscopia y el tratamiento es quirrgico, aunque algunos pacientes responden bien a las dilataciones repetidas. Si se precisa ciruga, se realizar vagotoma ms antrectoma, si bien distorsiones poco marcadas pueden solucionarse con una simple piloroplastia (MIR 02-03, 1).
10.2. lcera duodenal.
Su prevalencia se estima en alrededor del 10% de la poblacin. Su historia natural es la de cicatrizacin espontnea y recurrencia, recidivando a los dos aos entre un 80 90%; sin embargo, con el arsenal teraputico actual las perspectivas son, en la mayora de los casos, las de una enfermedad de nico brote. Se localizan en ms del 95%, en la primera porcin del duodeno. Son pequeas, siendo inhabituales dimetros superiores a 1 cm.
Figura 19. Perforacin pilrica: se observa neumoperitoneo bajo hemidiafragma derecho.
Figura 20. Perforacin pilrica.
Actualmente el tratamiento de la lcera perforada dista mucho de lo que era hace 10 aos. Hoy no se acepta la realizacin de vagotoma troncular y piloroplastia de forma sistemtica en esta situacin, prerindose el cierre simple de la lcera (que incluso puede realizarse por laparoscopia) (MIR 97-98F, 238) y la posterior erradicacin del Helicobacter pylori. Los porcentajes de recidiva ulcerosa tras la sutura simple y un tratamiento erradicador ecaz son inferiores a los obtenidos con la vagotoma asociada al cierre de la lcera. En los pocos casos con alto riesgo de recidiva o no asociados a Helicobacter (test intraoperatorio de ureasa negativo), la vagotoma seguira estando indicada (MIR 97-98F, 250; MIR 95-96, 84). PENETRACIN. No se sabe su verdadera incidencia, pero se ve en el 15-20% de las lceras intratables. Es ms frecuente con lceras de la pared duodenal posterior. Penetran con ms frecuencia en el pncreas, pudiendo aumentar la amilasa. Pueden penetrarse en otros muchos rganos: meso, gastroheptico, fascia prevertebral, colon, rbol biliar, etc. Dado que penetracin signica habitualmente intratabilidad, el tratamiento de eleccin es quirrgico. OBSTRUCCIN (ESTENOSIS PILRICA). Se produce en el 2-4% de las lceras duodenales y el 80% de los casos de obstruccin gstrica se deben a lceras duodenales crnicas. Antes de pre-
ETIOPATOGENIA. El factor ms importante es la asociacin con H. pylori: en el 95% de los pacientes puede demostrarse la presencia de H. pylori en biopsias gstricas. La mayora de los pacientes infectados no desarrollan lcera, por lo que es necesaria la concurrencia de otros factores coadyuvantes. En segundo lugar, aparecen las asociadas al consumo de AINEs. Sin embargo, puede haber otros factores asociados tambin a esta enfermedad. As, se conoce que: 1) La gastrina basal en estos pacientes es normal pero secretan ms gastrina en respuesta a los alimentos, secretan ms cido en respuesta a una inyeccin de gastrina y vacan su estmago ms rpidamente, aspectos que no pueden atribuirse por completo a la infeccin por H. pylori. 2) Factores genticos. Un 20 a un 50% de los sujetos con lcera duodenal tienen una historia familiar de lcera duodenal. Las personas con el grupo sanguneo 0 tienen un 30% de incremento de riesgo. Se ha descrito tambin un aumento de la incidencia del HLA B5. Se especula que algunos de los factores genticos postulados para la lcera duodenal no representen ms que la diseminacin intrafamiliar de la infeccin por H. pylori. Por ejemplo, la hiperpepsinogenemia tipo 1 heredada que se consideraba un marcador gentico potencial de lcera duodenal familiar se sabe actualmente que puede ser explicada por la infeccin por H. pylori. 3) Tabaco. El consumo de tabaco aumenta la incidencia de lcera duodenal, empeora la cicatrizacin de las lceras, favorece las recurrencias e incrementa el riesgo de complicaciones y la necesidad de ciruga (MIR 02-03, 11). Existen varios mecanismos por los que podra actuar: aumento del vaciamiento gstrico, disminucin de la secrecin pancretica de bicarbonato, alteracin del ujo sanguneo o disminucin de la sntesis de prostaglandinas.
Adems, se ha descrito aumento del riesgo de lcera duodenal en: mastocitosis sistmica, sndromes mieloproliferativos con basolia, EPOC, brosis qustica, dcit de alfa-1 antitripsina, litiasis renal, insuciencia renal crnica y trasplante renal, cirrosis alcohlica, hiperparatiroidismo, situaciones de insuciencia vascular y uso de crack, radioterapia y quimioterapia.
CLNICA. El sntoma ms frecuente es dolor epigstrico, que aparece entre 1,5 y 3 horas despus de las comidas, y que se alivia con los alimentos o anticidos. El sntoma ms discriminante, pero lejos todava de ser perfecto, es el dolor que despierta al paciente por la noche entre las 00 h y las 3 a.m. El dolor es inducido por el cido. Sin embargo, el dolor epigstrico es un sntoma poco sensible y especco: hay que tener en cuenta que muchos pacientes con lcera duodenal no tienen sntomas. Un cambio en las caractersticas del dolor debe hacer pensar en una complicacin. Las lceras pilricas se comportan clnicamente como las duodenales, sin embargo los sntomas responden menos a los alimentos y a los anticidos, incluso puede aumentar el dolor con los alimentos y con mayor frecuencia se producen vmitos por obstruccin gstrica. En general, se requiere ciruga con ms frecuencia en las pilricas que en las de bulbo duodenal.
Pg. 20
Digestivo y Ciruga General
DIAGNSTICO. Los estudios gastroduodenales convencionales con contraste identican alrededor del 70% de los casos. Las tcnicas de doble contraste son superiores y se acercan a la endoscopia. La endoscopia es el mtodo ms able y debera recomendarse en primer lugar. No se justica su prctica si el diagnstico se ha obtenido por radiologa (MIR 98-99, 41; MIR 97-98, 241). La endoscopia estara indicada obligatoriamente en el caso de fuerte sospecha de lcera duodenal que no es visible radiolgicamente (posiblemente por ser muy pequeas o superciales), en pacientes con deformidad bulbar y cuando se presenta con hemorragia digestiva alta. El diagnstico de la infeccin por H. pylori podra realizarse en el momento de la endoscopia, obteniendo muestras de mucosa antral gstrica; o con test del aliento, si se realiz mediante estudio baritado.
sobre el SNC que van desde cefalea, letargia y somnolencia hasta agitacin, psicosis y alucinaciones. La cimetidina tiene una actividad antiandrognica leve que puede dar lugar a ginecomastia e impotencia. Por otra parte, la cimetidina tiene un papel estimulador de la inmunidad celular. No son buenos para la proteccin de la gastropata por AINES. Agentes protectores de la mucosa. El sucralfato se une tanto a la mucosa normal como a la alterada. Tiene muy pocos efectos secundarios, siendo el estreimiento el ms frecuente. Se utiliza un gramo una hora antes de cada comida y al acostarse y tambin es til para disminuir las recurrencias utilizando un gramo cada doce horas (MIR 00-01F, 253). El sucralfato puede disminuir la absorcin de muchos frmacos, sobre todo de las uoroquinolonas (MIR 01-02, 258). El bismuto coloidal en presencia de un medio cido se une a protenas formando un compuesto sobre la lcera que la protege de la digestin acidopptica. Tambin acta a travs de su accin sobre H. pylori. Prostaglandinas sintticas. Se utilizan sobre todo las de la serie E, concretamente el enprostil y sobre todo el misoprostol. Actan por dos mecanismos: por un lado, como agentes antisecretores, y por otro lado, aumentando la resistencia de la mucosa a travs de un estmulo de la secrecin de moco, estmulo de la secrecin de bicarbonato, y un aumento del ujo sanguneo en la mucosa gstrica. Como efectos secundarios producen sobre todo diarrea, aborto y dolor abdominal (MIR 00-01F, 222). Se utilizan poco, porque otros agentes son ms ecaces y con menos efectos secundarios. Su papel principal est en la prevencin de lceras asociadas a la toma de AINEs, sobre todo a nivel gstrico. Ranitidina bismuto coloidal: una sal de ranitidina, pero con propiedades que la acreditan no como una mezcla, sino como un nuevo frmaco, aadiendo a su efecto antisecretor la capacidad anti H. pylori. Inhibidores de la bomba de protones (IBP). Son los ms potentes antisecretores. Se unen de forma irreversible a la bomba de protones (ATPasa H+-K+),que es la va nal comn de secrecin de cido en la clula parietal. Se dispone de omeprazol, lansoprazol, pantoprazol y rabeprazol. Son los ms efectivos para el tratamiento de la lcera pptica, actuando las 24 horas. Deben administrarse 30 minutos antes de las comidas. Pantoprazol es el que tiene menos interacciones medicamentosas. Tienen actividad anti H. pylori, por lo que son los antisecretores preferentemente empleados en la terapia erradicadora. Se han descrito muy pocos efectos adversos con estos frmacos. Algunos casos de ginecomastia e impotencia con omeprazol (menos frecuente que con la cimetidina). Algunos pacientes presentan hipergastrinemia signicativa que vuelve a la normalidad tras 2-4 semanas de retirar el tratamiento. En pacientes tratados durante largo tiempo con omeprazol , se ha visto hiperplasia de clulas parietales (casi siempre acompaada de gastritis crnica por H. pylori), pero no se ha descrito ningn caso de carcinoide gstrico. Se aconseja, sin embargo, en pacientes con niveles de gastrina superior a 250-500 pg/ml, reducir la dosis de omeprazol o utilizar un tratamiento alternativo. Intereren en la absorcin de Fe, ampicilina, ketoconazol o digoxina. Dieta. Actualmente la nica recomendacin es que los pacientes eviten los alimentos que les producen sntomas.
3)
4)
5)
6)
Figura 21. Sangrado ulceroso: cogulo fresco. TRATAMIENTO MDICO. Se dispone en la actualidad de un amplio arsenal teraputico que incluye: 1) Anticidos. Son tiles como alivio del dolor. Deben emplearse al menos una hora despus de las comidas, aunque se ha generalizado su uso a demanda. Se utilizan el hidrxido de aluminio que puede producir estreimiento e hipofosfatemia y el hidrxido de magnesio que puede producir diarrea y ocasionalmente hipermagnesemia. Es muy usada la combinacin de ambos anticidos. Un nuevo anticido, el Acexamato de Zinc, tiene adems propiedades antisecretoras de cido (MIR 96-97, 128). 2) Antagonistas de los receptores H2. Son inhibidores de la secrecin cida. Actan bloqueando los receptores H2 de la clula parietal. Tambin disminuyen la secrecin de pepsingeno y la actividad de la pepsina. Los actualmente disponibles son cimetidina, ranitidina, famotidina y nizatidina. La cimetidina es el menos potente y famotidina la ms. La cimetidina, ranitidina y famotidina se eliminan principalmente por metabolismo heptico, mientras que la excrecin renal es la principal va para la nizatidina. Estos frmacos producen numerosas interacciones medicamentosas que sobre todo ocurren con la cimetidina por su avidez para unirse al citocromo P-450, inhibiendo el metabolismo de todos los frmacos que se metabolizan a travs de esa va. Es igual de ecaz administrarlos en dos dosis que dar la dosis total en una sola toma despus de la cena. Todos ellos son ecaces tambin para prevenir la recurrencia de la lcera pptica utilizados a mitad de la dosis de la utilizada en el tratamiento. Son frmacos bien tolerados, con efectos secundarios en menos del 3% de los casos. Con la cimetidina se han descrito ms efectos adversos. En general, los efectos secundarios son similares en todos ellos: diarrea, cefalea, mialgias, estreimiento, elevacin asintomtica y reversible de las transaminasas, toxicidad hematolgica y efectos
7)
Recomendaciones teraputicas. Se basa en erradicar H. pylori en aquellos pacientes con infeccin documentada y lcera demostrada bien en el momento actual o en otros episodios previos. Con ello se consigue acelerar la cicatrizacin y sobre todo evitar recidivas. Si el paciente est asintomtico al concluir la terapia erradicadora, no precisar tratamiento de mantenimiento, excepto si se hubiese presentado con una hemorragia digestiva o la lcera fuese superior a 2cm, en cuyo caso se preere continuar con un anti H2 (MIR 00-01F, 9). Si el origen fue por AINEs o idioptica, el tratamiento es con anti H2 o IBP durante 4 a 6 semanas.
10.3. lcera gstrica.
ETIOPATOGENIA. En general, hay pocas diferencias etiopatognicas entre las lceras gstricas y duodenales, aunque se piensa que en las primeras el dato pato-
Pg. 21
MANUAL CTO 5 Ed.
gnico ms importante es una alteracin en los mecanismos de defensa de la mucosa gstrica. La secrecin cida es normal o est disminuida y el nivel de gastrinemia ser normal o elevado proporcionalmente al grado de acidez gstrica. Suelen ser ms grandes y profundas que las duodenales. H. pylori se encuentra aproximadamente en el 60-80% de los pacientes con lcera gstrica. Los AINEs son la segunda causa, producen con ms frecuencia lcera gstrica que duodenal, y lo hacen sobre todo en pacientes mayores de 65 aos, en los que toman concomitantemente esteroides y en casos con historia previa de ulcus pptico. Slo quedaran un 10% de lceras gstricas como idiopticas, es decir, no asociadas a H. pylori ni a toma de AINEs. Las lceras gstricas se dividen en tres tipos: las tipo I se localizan en el cuerpo y no se asocian a otra patologa gastroduodenal. Las tipo II se localizan en el cuerpo y se asocian a lcera activa o cicatriz duodenal, y las tipo III se localizan en el rea prepilrica. La siopatologa de las tipo II y III es similar a la de la lcera duodenal. Las tipo I suelen acompaarse de secrecin cida normal o baja. trataba con resecciones (fundamentalmente antrectoma, acompaada o no de vagotoma en funcin de la localizacin de la lcera en el estmago), mientras que la lcera duodenal se trataba con vagotomas (debido al importante peso de la secrecin cida en su patogenia). Sin embargo, estos principios han quedado obsoletos con la llegada de la era del Helicobacter pylori. Entre las opciones quirrgicas, encontramos: Vagotoma supraselectiva (tambin llamada vagotoma gstrica proximal o de clulas parietales). Consiste en hacer una seccin de los nervios implicados en la secrecin cida, manteniendo el nervio de Latarjet (rama del vago anterior responsable de la inervacin pilrica, imprescindible para un buen vaciado gstrico) por lo que no precisa de piloroplastia asociada. En la era previa al Helicobacter estaba gravada con un alto ndice de recidivas, aunque con baja morbilidad. Se considera an de eleccin en la ciruga programada de la lcera duodenal (circunstancia que hoy es excepcional). Puede realizarse por abordaje laparoscpico. Vagotoma troncular bilateral ms piloroplastia. Consiste en seccionar ambos nervios vagos antes de su ramicacin, en el esfago distal. Dado que denerva el tubo digestivo, debe asociarse a una tcnica que asegure el vaciado gstrico (habitualmente una piloroplastia, aunque una gastroyeyunostoma cumplira el mismo papel). Era el tratamiento de referencia para la ciruga urgente de la lcera duodenal y pilrica antes de la era del Helicobacter. Actualmente queda relegada a situaciones de urgencia (perforaciones o hemorragias) con test intraoperatorio de ureasa negativo o con importantes factores de riesgo para la recidiva (imposibilidad de asegurar seguimiento de terapia erradicadora, avanzada edad y comorbilidad, lcera crnica con mala respuesta previa al tratamiento). Vagotoma troncular bilateral ms antrectoma. Hasta hace 10 aos, era la tcnica que aseguraba menor nmero de recidivas en el tratamiento quirrgico de la lcera pptica, aunque al precio de una mayor morbilidad. Sin embargo, ahora se emplea raramente, pudiendo ser una opcin en lceras crnicas refractarias que asocian una importante distorsin antroduodenal con estenosis. Cuando se realiza una reseccin gstrica, como norma general tenemos 3 opciones para la reconstruccin: Gastroduodenostoma tipo Billroth I. Es la anastomosis ms siolgica y la ms deseable, aunque slo factible si existe un buen remanente gstrico. Gastroyeyunostoma tipo Billroth II. Cada vez menos empleada, por ser la que ms complicaciones origina a medio y largo plazo, pero necesaria si la cantidad de estmago resecada es importante, situacin en la que tambin se puede optar por una Y de Roux. Gastroyeyunostoma en Y de Roux. Consiste en subir un asa de yeyuno al mun gstrico (gastroyeyunostoma) y a unos 50-60 cm de esta anastomosis, realizar la yeyunoyeyunostoma (lugar donde se unen las dos ramas de la Y) o pie de asa (con el asa de yeyuno que est en continuidad con el duodeno y constituye la otra rama de la Y). Esos 50-60 cm de distancia son importantes para prevenir el reujo alcalino. Se emplea tras reseccin gstrica amplia (circunstancia excepcional en la ciruga actual de la lcera pptica, ms frecuente en casos de cncer). S que se emplea cuando aparecen complicaciones sobre una ciruga gstrica previa (reujo alcalino, dumping refractario al tratamiento mdico, etc.) (MIR 95-96F, 125). Se debe asociar a una vagotoma troncular bilateral, si queda estmago secretor, para evitar las ulceraciones en la mucosa yeyunal. La anastomosis en Y de Roux es muy verstil y se utiliza en muchas situaciones dentro de la ciruga digestiva (ciruga resectiva de la va biliar o del esfago, ciruga baritrica...). Cirugas conservadoras (maniobra hemosttica o cierre simple de la perforacin). Actualmente son de primera eleccin en la ciruga urgente de la lcera y no suelen asociar otros gestos. El cierre simple de la perforacin puede llevarse a cabo por abordaje laparoscpico.
CLNICA. El pico de incidencia de las lceras gstricas est en la sexta dcada de la vida. Se localizan con ms frecuencia en la curvatura menor, sobre todo en mucosa antral. Casi siempre se acompaan de gastritis, en caso de asociarse a H. pylori. Las lceras benignas en el fundus son muy raras. El dolor epigstrico es el sntoma ms frecuente, pero sigue un patrn menos tpico que el de la lcera duodenal. Aparecen vmitos con ms frecuencia, sin necesidad de una obstruccin mecnica. Las recurrencias son habitualmente asintomticas. DIAGNSTICO. 1) Estudios radiolgicos con bario. Se han descrito algunos criterios para tratar de distinguir entre benignidad y malignidad. La radiacin de los pliegues desde el margen de la lcera se considera un criterio de benignidad. El tamao: en un estudio, el 10% de las lceras mayores de 2 cm y el 62% de las mayores de 4 cm fueron malignas. La presencia de una masa indica malignidad. En cualquier caso, entre un 3 y un 7% de las lceras con apariencia radiolgica de benignidad son malignas, por lo que hoy en da se recomienda siempre endoscopia ante sospecha de lcera gstrica. 2) Endoscopia. Es el procedimiento diagnstico de eleccin. Se deben tomar entre 6-8 biopsias de los bordes de la lcera y cepillado del lecho ulceroso para estudio citolgico (MIR 99-00F, 19), pues se deben excluir las lesiones malignas. Tambin se deben obtener biopsias del antro gstrico para investigar infeccin por H. pylori. 3) Estudios de acidez gstrica. No suelen hacerse. La presencia de aclorhidria tras estimulacin con pentagastrina sugiere tumor. TRATAMIENTO. Tratamiento mdico. En general, el tratamiento es similar al de la lcera duodenal, pero hay que tener en cuenta que las lceras gstricas cicatrizan ms lentamente. Por ello, tras el tratamiento erradicador se puede recomendar para lceras no complicadas un antagonista-H2 durante 8 semanas o, si mide ms de 2 cm, durante 12 semanas. En las lceras gstricas no complicadas, el omeprazol no ofrece grandes ventajas sobre los antagonistas H2. Si es una lcera gstrica complicada, se recomienda tratamiento con 40 mg de omeprazol (MIR 00-01, 3; MIR 99-00, 162).
10.4. Tratamiento quirrgico de la lcera gastroduodenal.
La aparicin de los nuevos antagonistas de los receptores H2 y, posteriormente, de los inhibidores de la bomba de protones, el conocimiento del papel que el Helicobacter pylori desempea en la patogenia ulcerosa y la efectividad de la terapia erradicadora, la esclerosis endoscpica y la embolizacin selectiva guiada por radiologa intervencionista, han relegado la ciruga de la lcera gastroduodenal a unas pocas situaciones muy concretas, normalmente complicaciones, que requieren actuacin urgente y han sido expuestas previamente en el apartado 10.1 (MIR 96-97F, 15).
Opciones quirrgicas. Existen diversas tcnicas quirrgicas que se han empleado en el tratamiento de la enfermedad ulcerosa. Clsicamente, la lcera gstrica se
Cundo utilizar cada una? La ciruga programada o electiva est indicada en caso de lcera refractaria (vase previamente la denicin en el apartado 10.1). Tambin puede
Pg. 22
Digestivo y Ciruga General
valorarse la indicacin quirrgica en caso de imposibilidad para seguir el tratamiento por parte del paciente. En el caso de la lcera gstrica se realizar antrectoma seguida de reconstruccin (preferentemente Billroth I y, si no es posible, Billroth II o Y de Roux). La antrectoma se debe acompaar de vagotoma troncular en lceras tipo II o dobles (combinacin de lcera gstrica y lcera duodenal) y en las lceras tipo III (pilricas o prepilricas). En lceras tipo I (localizadas en incisura angularis) no es necesaria la vagotoma asociada. En la lcera duodenal se practicar una vagotoma supraselectiva. Por ltimo, la ciruga est indicada en los pocos casos en los que no se puede descartar la malignidad y se sospecha que la biopsia est arrojando repetidamente falsos negativos. En este ltimo caso, la ciruga a realizar es en primer lugar diagnstica, seguida de la actitud que proceda en funcin del resultado de la biopsia intraoperatoria. gstrica y anastomosis de Billroth II, ocurre clsicamente en el lado yeyunal (lcera de boca anastomtica). Las causas son mltiples e incluyen: una ciruga inadecuada o mala seleccin de la tcnica; un estado hipersecretor; un sndrome de antro retenido (ver a continuacin) o la utilizacin de frmacos ulcerognicos. La posibilidad de sndrome de Zollinger-Ellison debe considerarse en todo paciente con lcera marginal. El mtodo diagnstico de eleccin es la endoscopia. Se debe medir la gastrina srica. Estar elevada en el gastrinoma y tambin en la vagotoma. La prueba de la secretina aumenta la gastrina en el gastrinoma, pero no en el paciente vagotomizado. La elevacin del pepsingeno I se correlaciona bien con la capacidad secretora de cido y puede indicar una vagotoma incompleta. Hasta hace pocos aos, el tratamiento siempre era quirrgico (revagotoma, si era por vagotoma incompleta; reseccin, si la vagotoma fue completa). Actualmente, si no hay una causa que tratar quirrgicamente (gastrinoma, antro retenido), se debe intentar tratamiento antisecretor, y slo si falla, recurrir a la ciruga. Tabla 7. Diagnstico diferencial de la lcera recurrente.
No vara
No vara
Ligero aumento
Ligero aumento
No vara
No vara
No vara
SNDROME DEL ANTRO RETENIDO. Hace referencia a la presencia de lcera recurrente tras ciruga en un pequeo grupo de pacientes con una intervencin tipo Billroth II, en los cuales permanece una parte del antro en contacto con el yeyuno. Al no estar en contacto con el cido gstrico, las clulas G de dicho segmento del antro liberan gastrina. La gastrina de estos pacientes estar normal o aumentada. Se debe hacer el diagnstico diferencial con el gastrinoma, para lo cual es til la prueba de la secretina; tras inyectar secretina a los pacientes con gastrinoma, estos tienen un aumento importante de la gastrina, mientras que los pacientes con sndrome del antro retenido habitualmente tienen una disminucin o un ligero aumento. El tratamiento es quirrgico, si no responde a los inhibidores de la bomba de protones. SNDROME DEL REMANENTE GSTRICO PEQUEO. Es el sndrome ms frecuente despus de resecciones gstricas de ms del 80%. Cursa con saciedad temprana y dolor epigstrico, con o sin vmito postprandial. Suele dar buenos resultados el tratamiento mdico (aumentar la frecuencia de las comidas y disminuir la cantidad de ingesta, asociando suplementos de hierro y vitaminas). En casos incontrolables, hay distintas tcnicas quirrgicas que aumentan el volumen del reservorio gstrico. SNDROMES DE ASA AFERENTE. Como es lgico, slo se presenta cuando hay un asa aferente (gastroyeyunostoma tipo Billroth II) (MIR 96-97 F., 17). El primero de ellos se debe, la mayora de las veces, a un asa demasiado larga (mayor de 30 cm), creando un problema mecnico a su vaciamiento, por torsin o angulacin de la misma. Se caracteriza por dolor epigstrico postprandial (20-60 min), seguido de nuseas y vmitos biliares sin restos alimentarios, que tpicamente alivian el dolor. El tratamiento consiste en eliminar el asa aferente y transformar el Billroth II en una gastroyeyunostoma en Y-Roux. El segundo sndrome hace referencia a un sobrecrecimiento bacteriano en el asa aferente.
Figura 22. Reconstrucciones tras gastrectoma parcial.
Con gran diferencia, la ciruga ms frecuente en la lcera es la de sus complicaciones, constituyendo por consiguiente una ciruga urgente. La perforacin es la indicacin ms frecuente de ciruga urgente (pese a ser la segunda complicacin en frecuencia), seguida de la hemorragia (la complicacin ms frecuente de la UGD) y, cada vez ms raramente, la estenosis pilrica (MIR 96-97, 93). Su tratamiento ha sido expuesto previamente con cada una de las complicaciones y, como norma general, consiste en solucionar la complicacin en fase aguda (cierre simple en el perforado, hemostasia en el sangrante) y, posteriormente, iniciar la terapia erradicadora correspondiente.
10.5. Complicaciones de la ciruga de la lcera pptica.
LCERA RECURRENTE. Se observa en aproximadamente un 5% de los pacientes y la mayora son tras ciruga de lcera duodenal (95%). Despus de una reseccin
Pg. 23
MANUAL CTO 5 Ed.
GASTRITIS POR REFLUJO BILIAR. Surge ms frecuentemente tras gastroyeyunostoma tipo Billroth II, especialmente si el asa aferente es corta. Clnicamente se manifiesta por dolor epigstrico leve y constante, que puede agravarse con las comidas, nuseas y vmitos biliares espordicos con restos alimentarios (que no alivian el dolor). Es comn que presenten anemia microctica. No existe relacin entre la gravedad clnica y las lesiones histopatolgicas. El tratamiento mdico (anti-H2, metoclopramida, colestiramina, sucralfato), por lo general, es ineficaz. La tcnica quirrgica de eleccin es la gastroyeyunostoma en Y-Roux con vagotoma troncular. SNDROME DEL ASA EFERENTE. Es una obstruccin del asa eferente, por herniacin interna, invaginacin o adherencias, que surge en el postoperatorio precoz despus de una gastroyeyunostoma. El tratamiento es quirrgico, con las siguientes alternativas: lisis de adherencias, gastroyeyunostoma en Y-Roux, o transformar el Billroth II en Billroth I. SNDROME DUMPING. Si el mecanismo antropilrico es destruido, una gran cantidad de quimo hiperosmolar puede ser vaciado al intestino, dando lugar a una serie de manifestaciones abdominales y sistmicas. Es ms frecuente tras gastrectoma parcial ms Billroth II (MIR 97-98, 20). Menos frecuente tras vagotoma troncular y piloroplastia. En el sndrome del dumping precoz (el ms frecuente), se produce una distensin intestinal que conduce a un aumento de la motilidad; el quimo hiperosmolar produce un desplazamiento de lquido intravascular a la luz intestinal, aumentando ms la distensin y dando lugar a una hipovolemia relativa y hemoconcentracin. En el sndrome del dumping precoz, la sintomatologa aparece en la primera hora tras la comida. Se producen sntomas abdominales, como dolor y diarrea, que son debidos a la distensin y a la liberacin de serotonina. Los sntomas sistmicos como debilidad, sudoracin, ushing, taquicardia y palpitaciones se deben a la hipovolemia y vasodilatacin perifrica producida por sustancias vasoactivas (sustancia P, neurotensina, VIP, bradicinina y serotonina). Los sntomas disminuyen con el tiempo. El sndrome del dumping tardo ocurre en menos del 2% de pacientes gastrectomizados. A las 2-4 horas de la ingesta, aparecen sntomas vasomotores sin sntomas gastrointestinales. Es debido a la hipoglucemia secundaria a la liberacin de insulina, provocada por un aumento brusco de la glucemia tras un vaciamiento gstrico rpido de comida rica en hidratos de carbono (MIR 96-97, 3. TRATAMIENTO DE LOS SNDROMES DE DUMPING. 1) Diettico. Disminucin del volumen de la ingesta, aumentando el nmero de comidas. Eliminar o reducir los carbohidratos de fcil asimilacin y evitar los lquidos durante la comida. 2) Mdico. Octretide (anlogo de la somatostatina). Reduce la secrecin intestinal de agua y electrlitos, inhibe la liberacin de hormonas y ralentiza el vaciamiento gstrico. Aumenta la glucemia. 3) Quirrgico. Solamente en el caso de que se presenten sntomas que no responden al tratamiento mdico (1%). No hay un tratamiento quirrgico estndar. El tratamiento clsico de eleccin es la interposicin de 10 cm de un segmento yeyunal antiperistltico entre estmago y duodeno. Sin embargo, ltimamente se estn obteniendo muy buenos resultados con una gastroyeyunostoma en Y-Roux. DIARREA POSTVAGOTOMA. Es una diarrea explosiva, sin signos de aviso, pudiendo ocurrir en cualquier momento (sin clara relacin con las comidas). Puede acompaarse de incontinencia. Es ms frecuente despus de una vagotoma troncular (20 a 30%) que en la vagotoma selectiva (10 a 20%) o en la vagotoma supraselectiva sin drenaje (1 a 8%). El tratamiento mdico, por lo general, es efectivo: restriccin de carbohidratos, lcteos y lquidos en la dieta. Se han utilizado antidiarreicos y colestiramina en casos persistentes, con poco xito. Rara vez se requiere ciruga, limitndose para aquellos casos incapacitantes y refractarios. Se realiza una interposicin de 10 cm de un segmento yeyunal antiperistltico a 100 cm del ngulo de Treitz, pero es de baja efectividad. CNCER GSTRICO. Se ha demostrado un aumento del riesgo de adenocarcinoma gstrico en pacientes sometidos a ciruga por una lcera pptica. Aunque se ha visto tambin con vagotoma troncular y piloroplastia, sobre todo ocurre tras una gastrectoma subtotal Billroth II. El cncer en estos pacientes aparece entre 15 y 20 aos despus de la ciruga. Tiene un pronstico similar al del cncer que aparece sobre estmago ileso, y su tratamiento radical es la degastrogastrectoma. (MIR 00-01F, 18). BEZOAR. Es la segunda causa ms frecuente de obstruccin intestinal en pacientes gastrectomizados, despus de las adherencias. COMPLICACIONES SISTMICAS. Anemia ferropnica. Es la forma ms comn de anemia en los pacientes a los que se les ha realizado ciruga por ulcus pptico. Puede verse tambin anemia por dcit de B12 por varios mecanismos; por dcit de factor intrnseco, en caso de las gastrectomas totales (100% de los pacientes); por consumo de B12 por las bacterias, en el caso de sobrecrecimiento bacteriano en un asa aferente; por gastritis del mun gstrico; o por dicultades en la unin de la B12 de los alimentos al factor intrnseco, en el caso de las gastrectomas parciales, siendo normal en este ltimo caso la absorcin de vitamina B12 libre. Puede originar anemia y neuropata. Puede aparecer tambin dcit de cido flico, bien por ser insuciente en la dieta o bien por malabsorcin; puede hacerse tratamiento oral. Osteomalacia y osteoporosis. Pueden ocurrir despus de una gastrectoma parcial o total, pero raramente despus de vagotoma y piloroplastia. Es muy frecuente despus de un Billroth II y se cree que se debe a la malabsorcin de calcio y vitamina D. Sin embargo, en algunos casos de osteomalacia y osteoporosis postciruga, se ha demostrado que la absorcin de calcio y vitamina D es normal, por lo que se piensa que debe haber otros mecanismos.
10.6. lceras asociadas a AINEs.
Los AINES actan fundamentalmente por la inhibicin de la ciclooxigenasa (COX), lo que provoca inhibicin de la sntesis de prostaglandinas. Esta inhibicin tambin afecta a las prostaglandinas que protegen la mucosa gstrica, siendo este el principal mecanismo de lesin gstrica, aunque tambin son txicos frente a la mucosa por su carcter de cidos dbiles. Existen dos formas de COX: el tipo 1, que se observa de forma habitual en clulas normales, y la COX-2, que es inducida en las clulas inamatorias. La inhibicin selectiva de la COX-2 tericamente aportara las ventajas de la analgesia o antiinamacin, pero, al no inhibir la COX-1, no se produciran lesiones gstricas. Los AINEs favorecen sobre todo la aparicin de lceras gstricas. Los factores que predisponen la aparicin de una lcera pptica por consumo de AINEs son: antecedentes de lcera pptica o sangrado gastrointestinal; edad avanzada; dosis elevadas; tratamientos prolongados; asociacin a corticoides (aunque estos aisladamente no son ulcerognicos), tipo de AINE, o presencia de enfermedades subyacentes graves (MIR 99-00F, 5; MIR 01-02, 3). El salsalato, as como los inhibidores selectivos de la COX-2, rofecoxib y celecoxib, tienen un riesgo menor. En cuanto al tratamiento, si se puede, se debe suspender el frmaco. Por lo dems, el tratamiento se realiza preferentemente con omeprazol (mejor que misoprostol y ambos mejor que los anti-H2). Si no se puede suspender el tratamiento con AINEs, es obligado el uso de inhibidores de la bomba de protones (IBP) en una dosis mayor de la habitual, aunque los antagonistas-H2 tambin pueden ser tiles en las duodenales. En caso de perforacin, dado que el problema no es la secrecin cida, el tratamiento es el cierre simple de la lcera (tomando biopsia para asegurarse de que no hay una neoplasia subyacente). En caso de hemorragia ulcerosa, el tratamiento se centra en lograr hemostasia con endoscopia o, en su defecto, ciruga (MIR 98-99, 55). Para la prevencin de lceras en pacientes de riesgo, se ha demostrado la utilidad de omeprazol y de misoprostol. El papel de la infeccin por H. pylori en pacientes consumidores de AINEs es controvertido. Parece que, si se diagnostic una lcera, debe erradicarse la bacteria, aunque no est claro en qu momento debe hacerse, ya que hay estudios
Pg. 24
Digestivo y Ciruga General
contradictorios. En relacin con la prolaxis, parece que los estudios actuales sugieren que erradicar en sujetos de riesgo mejora los efectos de la gastroproteccin, ya que reduce el riesgo de ulcus complicado. Tambin pueden producir gastritis agudas o erosiones gstricas, cuya expresin clnica suele ser en forma de hemorragia.
11.3. Tratamiento.
El tratamiento mdico (paliativo) consiste en administrar inhibidores de la bomba de protones, que son de eleccin en el tratamiento sintomtico de los pacientes con sndrome de Z-E. La dosis habitualmente recomendada es 60 miligramos administrados antes del desayuno. Sin embargo, en ms del 50% de los pacientes, el tumor tiene un comportamiento maligno y aproximadamente el 50% de los pacientes con sndrome de Z-E en los cuales no se ha podido extirpar el tumor mueren de invasin tumoral. El tratamiento quirrgico es el etiolgico en el Zollinger-Ellison. Lo ideal es la reseccin quirrgica del tumor originario, si es posible (sea duodenal o pancretico). Por otra parte, se trata de un tumor (el gastrinoma) con una tendencia signicativa a la diseminacin. Clsicamente, la gastrectoma total ha sido la piedra angular del tratamiento paliativo hasta la aparicin del tratamiento mdico. La vagotoma supraselectiva ha facilitado el control de la hipersecrecin cida en los enfermos en los que no fue posible la reseccin del tumor y en los que no estaba totalmente controlada de forma mdica. Sin embargo, para este propsito sigue siendo ms utilizada la gastrectoma total con anastomosis esofagoyeyunal, debido al riesgo de lceras fulminantes cuando no se puede extirpar la lesin pancretica (MIR 95-96, 80).
TEMA 11. SNDROME DE ZOLLINGER-ELLISON.
El sndrome de Z-E se debe a la presencia de un gastrinoma, tumor productor de gastrina, que a su vez causa lcera pptica. El tamao del tumor es variable, pero a veces es tan pequeo que no puede demostrarse por mtodos de imagen o incluso en la ciruga. Dos tercios de los casos son malignos. El pronstico es muy malo si el tumor aparece en el contexto de un sndrome de neoplasia endocrina mltiple (MEN). La localizacin ms frecuente del tumor es la pared duodenal, seguida del pncreas. Como consecuencia de los efectos de la gastrina sobre la mucosa gstrica, en ocasiones se han encontrado pequeos carcinoides gstricos, multicntricos y no invasores. En un 25% de los pacientes, el gastrinoma forma parte de un MEN 1 que se transmite de forma autosmica dominante con un alto grado de penetrancia, y cuyo gen se encuentra localizado en el cromosoma 11. En estos casos, los gastrinomas son ms pequeos, mltiples y tienden a localizarse en la pared del duodeno ms frecuentemente que en los casos espordicos.
TEMA 12. TUMORES GSTRICOS. 12.1. Benignos.
Los adenomas son tumores benignos dependientes de la mucosa, pero con potencial de malignizacin. El leiomioma (aparece en submucosa), es el tumor benigno gstrico ms frecuente (MIR 97-98, 13); en general, es asintomtico y con frecuencia es hallazgo de necropsia. Puede producir dolor abdominal o hemorragia por ulceracin mucosa. Si da sntomas, el tratamiento es la enucleacin quirrgica.
11.1. Clnica.
Es ms frecuente en varones y aparece sobre todo entre los 35 y los 65 aos. El sntoma ms frecuente de presentacin es el dolor abdominal por una lcera. Se produce por el aumento de la secrecin de cido y pepsina. Las lceras, que en ocasiones son mltiples, aparecen sobre todo en el bulbo duodenal, pero pueden hacerlo tambin en la zona postbulbar o en yeyuno, estmago y esfago. El 40 al 50% de los pacientes tienen alguna complicacin de la lcera y, en general, responden mal al tratamiento convencional. La diarrea es tambin frecuente y puede preceder a la ulceracin. La diarrea se produce por el paso al intestino de gran cantidad de secrecin gstrica. Ocasionalmente hay esteatorrea, secundaria a la intensa acidez que inactiva la lipasa pancretica; adems, los cidos biliares conjugados precipitan en duodeno y yeyuno. La inactivacin de las enzimas pancreticas tambin justica la malabsorcin de vitamina B12. La afectacin esofgica suele ser importante (MIR 94-95, 67). Los gastrinomas, aparte de la gastrina, pueden secretar muchos otros pptidos; entre ellos, el ms frecuente es la ACTH, que puede dar lugar a un sndrome de Cushing, constituyendo generalmente un dato de mal pronstico, ya que cuando se diagnostica, hay generalmente metstasis hepticas.
12.2. Adenocarcinoma gstrico.
A pesar de la disminucin en la incidencia del carcinoma gstrico en muchos pases industrializados, sigue siendo una de las causas ms frecuentes de muerte por cncer (MIR 00-01F, 18).
11.2. Diagnstico.
El sndrome de Z-E debe ser sospechado en pacientes que tienen: lceras en localizaciones inusuales; lceras que persisten a pesar de tratamiento mdico; lcera y diarrea; pliegues gstricos anormalmente grandes; lceras y manifestaciones de otros tumores endocrinos; historia familiar de enfermedad ulcerosa y lceras recurrentes tras ciruga. Si el nivel de gastrina es anormalmente elevado, se debe medir la secrecin de cido gstrico: si resulta muy elevada, probablemente el paciente tendr un sndrome de Z-E (ya que se excluiran la hipoclorhidria o la aclorhidria como causas de la hipergastrinemia). En los casos dudosos, con gastrinas sricas inferiores a 1000 ng/l, se utiliza la prueba de estimulacin con secretina; la inyeccin intravenosa de secretina da lugar en los pacientes con Z-E a un gran aumento de la gastrina. Para la localizacin del tumor, debe realizarse un TAC, una RNM y una gammagrafa con octretide marcado para investigar metstasis. Finalmente suele ser necesario emplear la ecografa endoscpica, muy til para detectar pequeos tumores, aunque en ocasiones se precisa realizar la ecografa operatoria.
EPIDEMIOLOGA Y BIOLOGA. Durante las dos ltimas dcadas, la tasa de incidencia tiende a disminuir. Es muy infrecuente antes de los 40 aos, pero posteriormente aumenta la incidencia con un pico en la sptima dcada. Es dos veces ms frecuente en varones que en mujeres. La reduccin en la incidencia del cncer gstrico ha sido a expensas del cncer distal (cuerpo y antro), porque el cncer gstrico proximal (cardias y unin gastroesofgica) est aumentando su incidencia de forma importante. FACTORES DE RIESGO GENTICOS Y AMBIENTALES. Se ha observado cierta agregacin familiar de la enfermedad. Los pacientes con sndrome de Lynch tienen un aumento del riesgo de cncer gstrico. Los familiares en primer grado de un paciente con cncer gstrico tienen de 2 a 3 veces mayor riesgo de contraer la enfermedad. Las personas del grupo sanguneo A tambin tienen un aumento del riesgo, aunque en este caso el riesgo es sobre todo para lesiones de tipo difuso. En general, el riesgo est inversamente relacionado con el estatus socioeconmico. Sin embargo, el riesgo de cncer gstrico proximal y esfago distal es ms elevado en clases socioeconmicamente ms altas. Los datos que relacionan dieta y cncer gstrico son difciles de interpretar, pero, en general, se cree que las dietas ricas en frutas y vegetales disminuyen el riesgo, y las dietas ricas en alimentos salados, ahumados o no bien conservados lo aumentan. Los alimentos ricos en nitratos y nitritos pueden aumentar el riesgo. Adems, las bacterias anaerobias, que con frecuencia colonizan estmagos con gastritis atrca, pueden convertir nitratos y nitritos a nitrosaminas, que son potentes carcin-
Pg. 25
MANUAL CTO 5 Ed.
genos. En este sentido, la refrigeracin y la mejor preservacin de los alimentos parece disminuir el riesgo de cncer gstrico. En algunos estudios se ha demostrado un aumento del riesgo entre 1,5 y 3 veces en fumadores. Sin embargo, hasta ahora no se ha podido relacionar claramente con el consumo de alcohol. Estudios epidemiolgicos han demostrado que las personas infectadas por Helicobacter pylori tienen de 3 a 6 veces ms riesgo de tener cncer gstrico distal. Leser-Trlat), aparicin de lesiones pigmentadas liformes y papulares en los pliegues cutneos y mucosos (acantosis nigricans), coagulacin intravascular crnica, que puede llevar a trombosis arterial y venosa (sndrome de Trousseau) y, en casos ms raros, dermatomiositis.
ALTERACIONES MOLECULARES. Se han demostrado deleciones de los oncogenes supresores de tumores MCC, APC y p53, respectivamente. Rara vez se ha demostrado afectacin del oncogn ras. Existe en los de tipo intestinal una sobreexpresin del receptor del factor de crecimiento epidrmico erb-2 y erb-3. En los de tipo difuso, se han demostrado anormalidades en el oncogn K-sam ANATOMA PATOLGICA. Los adenocarcinomas gstricos se pueden subdividir en dos tipos: 1) Intestinal, caracterizado por clulas que forman estructuras glanduliformes, que recuerdan al carcinoma de colon. En general, es un tumor diferenciado y su origen se asocia a la metaplasia intestinal. Las lesiones del tipo intestinal se ulceran y localizan con ms frecuencia en la parte distal, y estn ms asociadas con situaciones precancerosas. 2) Difuso, sin cohesin entre sus clulas, que inltra y engrosa la pared gstrica en cualquier localizacin, sin formar una masa, y en ocasiones reduce la distensibilidad gstrica, denominndose linitis plstica. TRASTORNOS PRECURSORES (MIR 97-98F, 243). La gastritis crnica atrca con metaplasia intestinal es la lesin predisponente ms claramente relacionada con el cncer gstrico, fundamentalmente con el tipo intestinal. La gastritis atrca habitualmente comienza como un proceso multifocal en la parte distal del estmago. Cuando los focos van conuyendo, puede progresar y desarrollarse la cadena de transformaciones: metaplasia, displasia y nalmente carcinoma. La anemia perniciosa induce un riesgo de 2 a 3 veces superior que la poblacin general para el cncer gstrico. Pueden presentar tambin carcinoides gstricos por la hiperplasia neuroendocrina. La gastrectoma distal aumenta el riesgo de cncer gstrico despus de 20 aos de la reseccin. Existe un riesgo aumentado en la enfermedad de Mntrier o en plipos adenomatosos gstricos mayores de 2 cm. Hipo y aclorhidria. Todas las lesiones precursoras descritas previamente lo son del cncer gstrico distal; sin embargo, el aumento de la incidencia del cncer gstrico proximal y de esfago distal parece claramente relacionado con el aumento de la incidencia de esfago de Barrett. CLNICA. Cuando es supercial y curable con ciruga, es habitualmente asintomtico. Cuando da sntomas, generalmente se trata ya de una enfermedad avanzada e incurable. Los sntomas de presentacin ms frecuentes son dolor epigstrico y prdida de peso. En los distales, son frecuentes los vmitos por afectacin del ploro, y en los proximales, la disfagia. No es frecuente la hemorragia gastrointestinal aguda. La enfermedad se disemina por extensin directa a rganos perigstricos, especialmente hgado y cola de pncreas. Tambin se disemina por va linftica a ganglios intraabdominales y supraclaviculares (ganglio de Virchow) (MIR 98-99F, 18). Si se disemina por la supercie peritoneal, puede dar adenopatas periumbilicales (ganglio de la hermana M Jos), afectacin ovrica (tumor de Krukenberg), una masa en el fondo de saco (escudo de Blumer), o una carcinomatosis peritoneal con ascitis maligna. El hgado es el sitio ms frecuente de diseminacin hematgena, aunque tambin puede afectar al pulmn. En cuanto a los datos de laboratorio, se observa anemia en 42%, sangre oculta en heces 40%, anormalidades hepticas e hipoproteinemia en 26%. Raramente puede debutar como un cuadro paraneoplsico. Los ms frecuentes son: anemia hemoltica microangioptica, nefropata membranosa, aparicin sbita de queratosis seborreicas (signo de
DIAGNSTICO. El mtodo diagnstico de eleccin es la endoscopia con toma de mltiples biopsias. Para el estudio de extensin, la TC del abdomen es el mejor mtodo (MIR 03-04, 180); sin embargo, cuando se compara con los hallazgos de la laparotoma, se observa que puede infraestimar la extensin de la enfermedad. En los casos dudosos, se utiliza la laparoscopia para evaluar la profundidad en la pared y la presencia de adenopatas metastsicas. En el cncer gstrico precoz (que no invade ms all de la submucosa, independientemente de que tenga ganglios o no), el diagnstico por endoscopia puede mejorarse con la tincin de rojo congo-azul de metileno, aunque el estudio radiolgico tambin puede ser ecaz con tcnicas de capa na y doble contraste. Marcadores tumorales. Ninguno es claramente ecaz. El CEA est elevado en 40-50% de los casos con metstasis, no teniendo utilidad en el diagnstico, aunque puede ser til en el seguimiento postoperatorio. Screening. Actualmente no se considera justicado en nuestro medio, aunque puede estarlo en zonas donde la prevalencia de la enfermedad es alta, como en Japn, donde el screening de cncer gstrico con endoscopia ha permitido que el 40-60% de ellos se diagnostiquen en estadio precoz. ESTADIAJE Y PRONSTICO. El grado de invasin tumoral es el determinante ms importante del pronstico. Independientemente del estadio de la enfermedad, el tipo intestinal tiene una mejor supervivencia a los 5 aos que el tipo difuso (26 y 16% respectivamente). Otros factores de mal pronstico son: tumor pobremente diferenciado, contenido anormal de ADN (aneuploida), o tumores con alteraciones genticas de los protooncogenes o de los genes supresores de tumores. Los tumores difusos y los localizados en estmago proximal tienen peor pronstico. TRATAMIENTO. Ciruga. La reseccin quirrgica es la nica posibilidad de prolongar la supervivencia e incluso de curacin. Se habla de ciruga curativa en relacin con el cncer gstrico precoz cuya supervivencia a los 5 aos es del 95%. La reseccin curativa debe incluir el tumor, los ganglios linfticos, el epipln y, ocasionalmente, bazo y cola de pncreas. Por desgracia, el diagnstico sigue siendo tardo y la supervivencia a 5 aos es inferior al 15%.
Figura 23. Tratamiento quirrgico del cncer gstrico.
Pg. 26
Digestivo y Ciruga General
1) Si la intencin es curativa, la reseccin depende de la localizacin del tumor: - Tumores antrales y de cuerpo bajo, gastrectoma subtotal y gastroenteroanastomosis, preferiblemente en Y-Roux. - Tumores de la mitad proximal del estmago, gastrectoma total y esofagoyeyunostoma, junto con esplenectoma (a veces, tambin pancreatectoma distal). - Tumores del cardias, gastrectoma total con esofaguectoma que depende de la afectacin del esfago y reconstruccin en Y-Roux. Si es necesaria la esofaguectoma, se puede asociar una coloplastia. 2) Si la intencin es paliativa, la gastrectoma parcial y la gastroyeyunostoma se realizan para evitar la obstruccin, siendo la primera tambin til en casos de hemorragia por ulceracin del tumor. Radioterapia. El carcinoma gstrico un tumor bsicamente resistente a radioterapia y los estudios que la deenden no muestran claros benecios. Quimioterapia. En cncer gstrico avanzado se puede utilizar quimioterapia preoperatoria, rescatndose para ciruga curativa algunos casos. Tambin puede darse como tratamiento paliativo. de la membrana apical y es bombeado fuera a travs de la membrana basolateral por la ATPasa NA+-K+.
13.2. Absorcin.
En el intestino delgado contina el proceso de digestin, y posteriormente la absorcin, que es el paso de los productos de la digestin de la luz, a travs del enterocito, a la circulacin linftica o portal. Aunque iniciada previamente la digestin por la cavidad oral y el estmago, el pncreas exocrino tiene mayor papel en digerir la grasa, los hidratos de carbono y las protenas por la secrecin de lipasa, amilasa y proteasas respectivamente. Los nutrientes pasan al enterocito por varios mecanismos: Transporte activo. Activo contra gradiente qumico o elctrico, requiere energa, es mediado por un transportador y sujeto a inhibicin competitiva. Difusin pasiva. Con el anterior, son los ms importantes. No requiere energa y permite el paso a favor de gradiente qumico o elctrico. Difusin facilitada. Es similar a la anterior, pero utiliza un transportador, y por lo tanto se somete a inhibicin competitiva. Endocitosis. La membrana celular envuelve una sustancia y la introduce dentro de la clula como una vacuola. Puede verse en el adulto, pero sobre todo se ve en el perodo neonatal.
12.3. Linfoma no Hodgkin gstrico.
Es el segundo tumor maligno gstrico en orden de frecuencia. El estmago es la localizacin extranodal ms frecuente de los linfomas. Los primarios, aunque son submucosos y producen una inltracin difusa, macroscpicamente pueden ser indistinguibles de un adenocarcinoma. Son prcticamente siempre linfomas no Hodgkin de estirpe B. La mayora surgen sobre lesiones de gastritis crnica y con frecuencia sobre zonas de metaplasia intestinal. Un porcentaje variable de ellos aparecen en estmagos colonizados por H. pylori. La mayora estn en estadios precoces cuando se diagnostican (I y II). El diagnstico se hace por biopsia endoscpica y la TC se utiliza para el estudio de extensin. El tratamiento para estadios localizados (I) o indenidos es la ciruga. En el resto, la quimioterapia es el tratamiento de eleccin y se puede plantear ciruga para prevenir las complicaciones de la quimioterapia. En los de bajo grado asociados a H. pylori (casi siempre tipo MALT) y en situacin de estadio localizado, se recomienda el tratamiento erradicador antes de plantearse ciruga u otros tratamientos, obtenindose remisiones completas con la erradicacin en buena parte de los casos.
TEMA 13. FISIOLOGA INTESTINAL. ABSORCIN. 13.1. Manejo de los lquidos.
El volumen diario de lquido que atraviesa el duodeno es aproximadamente 9 litros. Unos ocho litros se absorben a lo largo del intestino delgado y slo un litro llega al colon, a lo largo del cual se absorben otros 800 ml, quedando unos 200 ml da que se eliminan por las heces. En el intestino delgado, la absorcin de agua sigue a la absorcin de sodio y glucosa. Los mecanismos de cotransporte de sodio y nutrientes dependen de los gradientes de sodio en la membrana apical de las clulas intestinales creados por la ATPasa sodio potasio (ATPasa Na+-K+ ) de la membrana basolateral. Es clnicamente importante el cotransportador de sodio-glucosa en el intestino delgado. La absorcin de glucosa conduce a su acmulo en las clulas epiteliales, seguido por su movimiento a travs de la membrana basolateral por un mecanismo de transporte facilitado, mientras que el sodio es bombeado activamente a travs de la membrana basolateral. La absorcin de sodio promueve la absorcin de cloro. El mecanismo de cotransporte de sodio-glucosa no se afecta en la mayora de las enfermedades que cursan con diarrea, lo que hace que la administracin de una solucin de glucosa y sal sea til clnicamente para el manejo de la diarrea y deshidratacin. La absorcin de sodio y cloro se hace acoplada a la excrecin de hidrogeniones y bicarbonato, respectivamente. En el colon, la absorcin de sodio se hace por gradiente elctrico y no se acompaa de intercambio de cationes. Entra a travs de canales
Figura 24. Absorcin de nutrientes.
Aunque la mayora de los nutrientes pueden absorberse a lo largo de todo el tubo digestivo, generalmente cada nutriente tiene un rea de mayor absorcin. Cuando un rea del intestino es daada, otras reas se adaptan para suplir la funcin de aquella. Hay dos excepciones: cuando se lesiona o reseca el leon distal, la B12 y las sales biliares no se absorben. A continuacin se analizan por separado los procesos de absorcin de los principios inmediatos y oligoelementos: Absorcin de grasas. La digestin de TG comienza en el estmago por las lipasas gstrica y lingual. La entrada de grasas y cidos al duodeno libera CCK-pancreocimina y secretina y el pncreas secreta enzimas y HCO3- y la vescula biliar se contrae y libera sales biliares. El HCO3mantiene el pH >4 y permite a la lipasa pancretica ser efectiva en la hidrlisis de TG hasta alcanzar cidos grasos libres y monoglicridos que
Pg. 27
MANUAL CTO 5 Ed.
interaccionan con las sales biliares para ser absorbidos en el intestino proximal (MIR 01-02, 224). Los TG de cadena media tienen caractersticas especiales: son hidrolizados completamente por la lipasa pancretica, no requieren sales biliares para su absorcin y, en caso de necesidad, pueden ser directamente tomadas por el enterocito e hidrolizadas por una lipasa de la mucosa. No necesitan ser reestericados ni incorporados a lipoprotenas y pueden pasar directamente al sistema portal. Por todo ello, son muy utilizados en frmulas especiales de alimentacin. Las vitaminas liposolubles se absorben tras solubilizacin y formacin de micelas con las sales biliares. Absorcin de hidratos de carbono. Se ingieren como almidn, sucrosa y lactosa. La amilasa salival y pancretica hidrolizan el almidn a oligosacridos y disacridos. Todos los hidratos de carbono deben ir a monosacridos antes de ser absorbidos. Los disacridos son desdoblados por las disacaridasas de los microvilli del enterocito: Enzima Lactasa Sacarasa Maltasa Disacrido Lactosa Sacarosa Maltosa Monosacridos Glucosa + galactosa Glucosa + fructosa Glucosa + glucosa algunas hemicelulosas, y se encuentran fundamentalmente en frutas, legumbres y cereales como la cebada o la avena. La bra insoluble es escasamente fermentable y tiene un marcado efecto laxante y regulador intestinal, debido a que se excretan prcticamente ntegras en heces y a su capacidad de retener agua. Como inconveniente reducen de forma importante la absorcin de cationes divalentes (Zn, Ca y Fe). Son bras insolubles aquellas en que la celulosa y/o la lignina son un componente esencial (cereales integrales y arroz).
13.3. Jugo biliar y pancretico. Regulacin de la secrecin pancretica.
COMPONENTES DEL JUGO BILIAR Los principales componentes de la bilis son: agua (82%), cidos biliares (12%), lecitina y otros fosfolpidos (4%) y colesterol no estericado (0,7%), as como alguna protena (albmina e IgA). Adems, la bilis es la va de excrecin de productos catablicos (pigmentos biliares, metabolitos de hormonas esteroideas, etc.), as como de muchos frmacos y toxinas. cidos biliares. Los cidos biliares primarios (clico y quenodesoxiclico), se sintetizan a partir del colesterol en el hgado, conjugados con glicina o taurina y se excretan a la bilis. Los cidos biliares secundarios (desoxicolato y litocolato, respectivamente) se forman en el colon como consecuencia del metabolismo bacteriano de los cidos biliares primarios. El cido litoclico se absorbe mucho menos en el colon que el cido desoxiclico. El cido ursodesoxiclico y otros cidos biliares aberrantes se detectan en cantidades mnimas. Los cidos biliares tienen propiedades detergentes en solucin acuosa, y por encima de una concentracin crtica de alrededor de 2 mM, forman agregados moleculares denominados micelas. La absorcin intestinal de los cidos biliares se produce en leon terminal por transporte activo (MIR 95-96, 201), posteriormente circulan por la vena porta hasta el hgado, donde ejercen un efecto autorregulador de su propia formacin y secrecin. Vescula biliar y esfnter de Oddi. En los perodos de ayuno, el esfnter de Oddi ofrece una zona de alta resistencia al ujo de bilis desde el conducto coldoco al duodeno. Esta contraccin tnica sirve para impedir el reujo del contenido duodenal a los conductos pancreticos y biliar, y para facilitar que la vescula se llene de bilis. El factor principal que controla el vaciamiento de la vescula biliar es la hormona peptdica CCK, que es liberada por la mucosa duodenal en respuesta a la ingestin de grasas y aminocidos, y produce una potente contraccin de la vescula, relajacin del esfnter de Oddi, aumento de secrecin heptica de bilis y, por tanto, un aumento de ujo de bilis a la luz intestinal. COMPONENTES DEL JUGO PANCRETICO Componente hidroelectroltico: secretado por clulas centroacinares y distales que elaboran este componente por secrecin o por ltracin isosmtica del plasma. La mayor parte del bicarbonato secretado proviene del plasma, y una mnima parte del CO2 generado en la oxidacin celular. Al igual que ocurra en el jugo gstrico con el HCl, al aumentar la secrecin pancretica, el nico in que aumenta su concentracin es el bicarbonato. Componente enzimtico: las clulas acinares secretan amilasa, lipasa, fosfolipasa A, colesterol esterasa, colipasa, endopeptidasas (tripsina, quimiotripsina), exopeptidasas (carboxipeptidasa, aminopeptidasa), elastasa y ribonucleasas. Las enzimas se segregan en forma de cimgenos inactivos, siendo una enteropeptidasa producida por la mucosa duodenal la que hidroliza el tripsingeno a tripsina, que seguidamente activa todas las dems, incluido el propio tripsingeno. Para la actividad de la tripsina es necesario un pH alcalino, entre 8 y 9, a diferencia de lo que ocurre con la pepsina gstrica. La tripsina puede detectarse siolgicamente en sangre en concentraciones bajas. REGULACIN DE LA SECRECIN. El pncreas exocrino est bajo control hormonal y nervioso, siendo el primero el de mayor importancia: La secretina (estimulada por el cido gstrico). La colecistoquinina (CCK).
La glucosa y galactosa se absorben por transporte activo que requiere Na+, mientras la fructosa lo hace por difusin facilitada. Se absorben en intestino proximal y medio. Protenas y aminocidos. Comienza en el estmago con cido y pepsina, pero sobre todo despus por las proteasas pancreticas: Endopeptidasas: tripsina, quimiotripsina y elastasa. Exopeptidasas: carboxipeptidasa. Las proteasas pancreticas se secretan en forma de zimgenos que tienen que ser activados. La enteroquinasa de la mucosa intestinal activa la tripsina desde tripsingeno, y la tripsina posteriormente a las dems. Los productos son pptidos con 2-6 aminocidos y simples aminocidos. Las peptidasas de los microvilli hidrolizan los oligopptidos a aminocidos: aminocidos libres que pasan directamente a la porta. Se absorben en intestino medio. Calcio. Se absorbe por transporte activo dependiente de la 1-25 D3 en duodeno (MIR 00-01, 249). Hierro. La dieta lleva 15-25 mg de Fe++/diario. Se absorben 0,5-2 mg. El cido gstrico aumenta la absorcin de Fe inorgnico, facilitando una quelacin con azcares, aminocidos y cido ascrbico. El hierro orgnico (hemo) se absorbe ms fcilmente que el inorgnico. Se absorbe en duodeno. Existe un mecanismo de autorregulacin en la mucosa. Acido flico. Se absorbe en intestino proximal y medio conjugado con mucoglutamatos (MIR 94-95, 64; MIR 96-97, 47). Cuando est en bajas concentraciones, se absorbe por transporte activo; cuando est en altas concentraciones, se absorbe por difusin pasiva. El cido flico sufre circulacin enteroheptica. Absorcin de cobalamina (B12). Se encuentra en las protenas animales, de donde es liberada por accin de cido + pepsina. La cobalamina se une inicialmente a una protena ligadora de cobalamina (R-binder o cobalolina) tambin secretada por el estmago. El complejo cobalolina-cobalamina es degradado por las proteasas pancreticas dentro de la luz duodenal con liberacin de la cobalamina que se une al FI gstrico. Este complejo alcanza los ltimos 60 cm del leon donde se une a un receptor especco (MIR 99-00F, 11). El FI no es captado por la clula intestinal. Posteriormente es transportado por la transcobalamina II (TC II). Fibra diettica. La bra es un concepto que hace referencia a diversos carbohidratos y a la lignina, que son resistentes a la hidrlisis de las enzimas digestivas humanas, y que son fermentadas por la microora clica. Desde un punto de vista prctico, la bra se puede dividir en soluble e insoluble, siendo los efectos siolgicos y por tanto, las aplicaciones de ambas, diferentes. La bra soluble es viscosa y fermentada en alta proporcin, produciendo cidos grasos de cadena corta que son importantes porque componen el sustrato energtico fundamental del colonocito, y debido a ello tienen importantes efectos trcos a nivel clico. Las bras solubles comprenden las gomas, muclagos, sustancias pcticas y
Pg. 28
Digestivo y Ciruga General
Otros, como la acetilcolina (liberada por estmulo vagal), el VIP y las sales biliares. alimenticia precisan un estudio diagnstico. Este consiste en evaluar la presencia de leucocitos fecales, coprocultivos, en ocasiones hemocultivos y exmenes de parsitos en heces. Si perdura ms de 10 das y se sospecha invasividad, se puede recurrir a sigmoidocolonoscopia.
El mecanismo celular por el que inducen la secrecin acinar tambin es de dos clases diferentes: Acetilcolina, CCK y otros polipptidos, estimulan la liberacin de calcio intracelular, y consecuentemente, una secrecin rica en enzimas. Secretina y VIP estimulan la formacin de AMPc celular y ambos provocan una secrecin rica en electrlitos. La regulacin de la secrecin pancretica, al igual que la gstrica, tambin tiene tres fases, ceflica, gstrica e intestinal, que en este caso es la ms importante.
DIAGNSTICO DIFERENCIAL. Prcticamente cualquier frmaco puede producir diarrea. Toxinas como insecticidas organofosforados, cafena, etc, pueden provocar diarrea. La diverticulitis aguda puede presentarse raramente con diarrea, ebre y dolor abdominal. En las diarreas sanguinolentas siempre hay que considerar los problemas vasculares intestinales, la colitis inducida por frmacos y la enfermedad inamatoria crnica intestinal, as como la colitis colgena (entre los cuadros ms frecuentes). TRATAMIENTO. El tratamiento inespecco incluye reposo e hidratacin. El reemplazamiento de lquidos puede hacerse por va intravenosa o por va oral, segn sea la situacin clnica (MIR 98-99, 38). Hay que tener en cuenta que los diversos preparados varan en cuanto a su composicin. El preparado recomendado para rehidratacin oral por la Organizacin Mundial de la Salud contiene en milimoles por litro: 111 de glucosa, 60 de cloruro sdico, 20 de cloruro potsico y 30 de bicarbonato sdico, siendo su osmolalidad de 331 miliosmoles por Kg. El uso de soluciones orales de glucosa y electrlitos es til en la diarrea aguda producida por bacterias enterotoxignicas. En los casos leves o moderados, no es preciso suspender la ingesta y se debe asegurar un aporte calrico adecuado si es tolerado; temporalmente debe recomendarse suspender la ingesta de alimentos con lactosa, por si se ha producido un dcit transitorio de lactasa. El uso de antibiticos en las diarreas bacterianas es controvertido y, habitualmente, no es necesario, pero debe ser considerado en diarreas por Shigella, diarrea del viajero, colitis pseudomembranosa, clera y enfermedades parasitarias (giardiasis y amebiasis fundamentalmente). Independientemente de la causa de la diarrea infecciosa, tambin deben ser tratados con antibiticos los pacientes con afectacin clnica severa, inmunocomprometidos, con tumores, con vlvulas cardacas protsicas o algn tipo de prtesis intravascular, los que padecen anemia hemoltica y los muy ancianos. Se deben evitar los antidiarreicos (loperamida y codena son los ms usados), si se sospecha un organismo enteroinvasivo o colitis ulcerosa severa. El subsalicilato de bismuto puede prevenir la infeccin por E. coli enterotoxignico; adems, produce un alivio sintomtico en los pacientes con diarrea aguda infecciosa, independientemente de si la causa es bacteriana o vrica.
TEMA 14. DIARREA.
La diarrea se dene por el aumento en el peso diario de las heces por encima de 200 g. Habitualmente se acompaa de un aumento del nmero de deposiciones y de una disminucin de la consistencia. La normalidad en cuanto al nmero de deposiciones vara entre tres al da y tres a la semana. Pseudodiarrea es un aumento del nmero de deposiciones sin aumento del peso de las heces. Con menos de dos o tres semanas, se habla de diarrea aguda, y cuando dura ms, de crnica.
14.1. Diarrea aguda infecciosa.
ETIOLOGA Y EPIDEMIOLOGA La causa ms frecuente de diarrea aguda son las infecciones. Puede ser causada tambin por frmacos, toxinas, reinicio de la alimentacin tras perodo prolongado de ayuno, impactacin fecal (diarrea por rebosamiento), corredores de maratn. La mayora de las diarreas infecciosas se deben a transmisin del agente por va fecal-oral. La transmisin persona a persona tambin puede ocurrir mediante aerosolizacin (agente Norwalk, rotavirus), contaminacin de manos o supercies, o actividad sexual. CLNICA. Los pacientes con diarrea de origen infeccioso suelen tener nuseas, vmitos, dolor abdominal y ebre, adems de la diarrea, que puede ser de caractersticas variables segn la etiologa. Los pacientes con diarrea por toxinas o por infecciones toxignicas suelen tener nuseas y vmitos prominentes, pero no ebre alta. Cuando los vmitos comienzan pocas horas despus de haber ingerido un alimento, sugiere una intoxicacin alimentaria por una toxina preformada (MIR 97-98, 61). Los parsitos que no invaden la mucosa intestinal como Giardia lamblia o Cryptosporidium habitualmente causan pocas molestias abdominales. Las bacterias invasivas como Campylobacter, Salmonella, Aeromonas, Vibrio, Shigella (organismos que producen citotoxinas), y Escherichia coli enterohemorrgica causan inamacin intestinal severa con dolor abdominal y ebre alta, ocasionalmente simulando un abdomen quirrgico, y provocando diarrea acuosa, seguida de diarrea sanguinolenta. La afectacin del leon terminal y ciego por Yersinia puede simular una apendicitis. La diarrea acuosa es tpica de organismos que invaden el epitelio intestinal con poca inamacin, como los virus o de organismos que se adhieren, pero que no destruyen el epitelio, como E. coli enteropatognico, protozoos o helmintos. La presencia de determinados sntomas extraintestinales puede orientar hacia la etiologa de la diarrea. Por ejemplo, la infeccin por Shigella, Campylobacter y E. coli enterohemorrgica pueden acompaarse de un sndrome urmico-hemoltico, sobre todo en personas muy jvenes o en ancianos. La infeccin por Yersinia, y ocasionalmente por otras bacterias entricas, puede acompaarse de un sndrome de Reiter, tiroiditis, pericarditis o glomerulonefritis. DIAGNSTICO. Dado la evolucin limitada, slo los pacientes con ebre muy elevada, signos de gravedad, diarrea sanguinolenta, inmunodeprimidos, con viajes al extranjero recientes o en el contexto de un brote de intoxicacin
14.2. Diarrea crnica.
Es la diarrea que persiste por semanas o meses, bien sea continua o intermitente. Fisiopatolgicamente puede dividirse en diarrea osmtica, diarrea secretora, diarrea inamatoria, diarrea por alteracin de la motilidad intestinal y diarrea facticia. Diarrea osmtica. Es causada por el acmulo de solutos no absorbibles en la luz intestinal. La diarrea osmtica cesa cuando el paciente ayuna y el soluto gap del uido fecal est aumentado [soluto gap fecal = osmolalidad -2 (Na++K+)]. Una excepcin es la cloridorrea congnita, en la que la concentracin de cloro en heces excede la suma de la concentracin de sodio y potasio. Las causas de diarrea osmtica pueden agruparse en: 1) Por ingestin de sustancias que se absorben mal, como manitol, sorbitol, laxantes de magnesio, lactulosa, etc. 2) El dcit de lactasa y la malabsorcin de glucosa-galactosa (MIR 97-98, 15; MIR 00-01F, 252). Diarrea esteatorreica. Por maldigestin intraluminal (pancretica o por sobrecrecimiento bacteriano), malabsorcin de la mucosa intestinal (celaca, Whipple, isquemia) o linfangiectasia. Diarrea secretora. La diarrea secretora se caracteriza clnicamente por presentar heces de gran volumen y acuosas (ms de un litro al da) y
Pg. 29
MANUAL CTO 5 Ed.
diarrea que persiste con el ayuno. La osmolalidad de las heces es normal. Ejemplos de diarrea secretora son: 1) Inducida por enterotoxinas, como en el clera o en la infeccin por E. coli enterotoxignico. 2) Tumores secretores de hormonas como la serotonina, histamina, catecolaminas, prostaglandinas y quininas en el sndrome carcinoide, gastrina en el sndrome de Zollinger-Ellison (pues aun cuando puede haber esteatorrea, predomina el efecto del gran volumen de la secrecin cida); VIP, PP, secretina y otras en los tumores endocrinos pancreticos; calcitonina en el carcinoma medular del tiroides; histamina en la mastocitosis sistmica; el somatostatinoma produce inhibicin de la sntesis pancretica, esteatorrea y, por tanto, diarrea osmolar. 3) Diarrea causada por cidos biliares no reabsorbidos que, al atravesar el colon, actan aumentando la secrecin de la mucosa colnica. Esto ocurre cuando hay enfermedad por reseccin ileal, cuando hay un defecto selectivo del transporte ileal o en la malabsorcin de cidos biliares que se ve en los estados postcolecistectoma o postvagotoma. 4) La diarrea por adenoma velloso de recto o sigma de gran tamao. Diarrea por alteracin de la motilidad intestinal. Son, entre otras: el sndrome del colon irritable, el la diarrea postvagotoma, diarrea de la neuropata diabtica, hipertiroidismo y la diarrea del sndrome dumping postgastrectoma (MIR 96-97F, 2). Sobre trastornos de la motilidad puede desarrollarse un sobrecrecimiento bacteriano. Diarrea inamatoria. Propia de la colitis ulcerosa, Crohn, colitis por radioterapia, gastroenteritis eosinoflica o asociada al SIDA. Diarrea facticia. Es una diarrea autoinducida, ms frecuente en mujeres. Generalmente es acuosa, con hipocaliemia, debilidad y edemas. Se debe con ms frecuencia a abuso de laxantes. Los pacientes casi siempre niegan la ingestin de laxantes, y a veces, los nicos datos que orientan al cuadro son la presencia de enfermedad psiquitrica o de melanosis coli en la endoscopia baja. lo tanto tiene el mismo signicado que la presencia de pus en heces. Cuando hay sangre en heces diarreicas que no contienen pus, debemos sospechar neoplasias de colon, intoxicacin por metales pesados y trastornos vasculares agudos del intestino. Alcalinizacin de las heces. Si una muestra de heces u orina se vuelve de color rosa tras alcalinizacin, sugiere ingestin de fenolftalena. pH en heces: si es <5,3 es diagnstico de intolerancia a hidratos de carbono. Investigacin de Ag de Giardia lamblia en heces por ELISA. Soluto gap fecal: si >50 mOsm/Kg, indica diarrea osmtica. Si es menor de 50, indica diarrea secretora. Medicin del volumen de heces en 24 horas. Mediante esta sencilla prueba podemos acercarnos a la localizacin ms probable de la lesin que est produciendo la diarrea y podemos estrechar el diagnstico diferencial, dado que hay determinadas enfermedades en las que el volumen de heces no suele estar muy aumentado, como el colon irritable, y otras que seran poco probables con un volumen diario de heces menor a 100 ml, como el sndrome del clera pancretico. Investigacin de grasa en heces. Indica mala digestin de las grasas o malabsorcin en general. Puede verse tambin en la diarrea producida por Giardia lamblia.
3) 4) 5) 6) 7)
8)
DIAGNSTICO. En general, las diarreas por alteracin a nivel del intestino delgado o colon derecho son de gran volumen, mientras que las provenientes del colon izquierdo son de pequeo volumen y con tenesmo. La diarrea sanguinolenta sugiere inamacin. La diarrea con moco sin sangre sugiere colon irritable, as como una historia de diarrea de pequeo volumen alternando con estreimiento. Ciertos criterios sugieren un trastorno orgnico y no funcional, como son: diarrea de corta duracin (generalmente menos de 3 meses), diarrea de predominio nocturno, continua ms que intermitente, comienzo sbito, prdida de ms de 5 kilos de peso, velocidad de sedimentacin elevada, bajo nivel de hemoglobina, nivel de albmina bajo o peso diario de las heces mayor de 400 gramos. Es frecuente que la diarrea crnica se acompae de incontinencia. Por otra parte, algunos pacientes son estudiados en profundidad por sospecha de diarrea crnica y lo que tienen nicamente es incontinencia. Diarrea en un paciente con hallazgos de anorexia nerviosa sugiere abuso de laxantes (MIR 03-04, 193).
Figura 25. Visualizacin de grasa fecal al MO.
9) Coprocultivo e investigacin de parsitos. Estas tcnicas deben hacerse antes de que se hagan estudios con medios de contraste para radiologa, dado que el bario interere con las tcnicas para demostrar patgenos. 10) Estudios analticos. Hemograma con velocidad de sedimentacin globular, electrlitos y funcin renal. En determinadas situaciones de diarrea prolongada de etiologa no aclarada, puede estar justicada la medicin de niveles de: hormonas tiroideas y TSH, gastrina, VIP , polipptido pancretico, sustancia P , calcitonina o histamina. 11) Estudios radiolgicos. Radiologa simple para ver calcicaciones pancreticas; estudios con bario de intestino delgado y colon convencionales o mediante enteroclisis; TC abdominal. 12) Proctosigmoidoscopia, colonoscopia e ileoscopia. Con biopsias, aunque la imagen endoscpica sea normal. 13) Biopsia rectal. Est indicado hacer biopsia en todos los pacientes con diarrea de etiologa desconocida, sobre todo cuando se sospecha melanosis coli. 14) Pruebas teraputicas. En algunas circunstancias de diarrea de etiologa no clara, pero en la que se sospecha como ms probable una determinada causa, puede estar justicado hacer un ensayo teraputico. Estos intentos pueden hacerse con enzimas pancreticos, antibiticos, metronidazol, colestiramina, indometacina o algn tipo de dieta especial como una exenta de lactosa, una dieta baja en grasas o evitando algn alimento especco que sospechemos que est produciendo algn tipo de alergia intestinal. En general, podemos plantear que, segn las caractersticas clnicas, la orientacin diagnstica inicial ir dirigida a descartar sndrome malabsortivo o a enfermedades que afecten a recto y/o colon descendente.
14.3. Examen de las heces.
1) Investigacin de leucocitos fecales. Puede investigarse mediante la tincin de Wright o azul de metileno. La presencia de gran cantidad de leucocitos es diagnstico de inamacin. En pacientes con diarrea aguda, la presencia de pus en heces sugiere infeccin por un germen invasivo. La diarrea causada por organismos no invasivos que producen enterotoxinas, virus y Giardia no se asocia con la presencia de pus en heces. En pacientes con diarrea crnica o recurrente o diarrea de etiologa desconocida, la presencia de pus sugiere colitis de algn tipo. La presencia de pus es especialmente abundante en la colitis ulcerosa idioptica y habitualmente est ausente en la colitis microscpica. No suele haber pus en las heces de los pacientes con colon irritable, en la mayora de las causas de malabsorcin, abuso de laxantes, gastroenteritis viral y giardiasis. 2) Sangre oculta en heces. La presencia de sangre, bien sea oculta o macroscpica, en asociacin con diarrea, indica inamacin, y por
Pg. 30
Digestivo y Ciruga General
Figura 26. Diagnstico diferencial de los sndromes malabsortivos.
TEMA 15.
MALABSORCIN.
15.1. Hallazgos clnicos.
Habitualmente se presenta con diarrea, disminucin de peso y malnutricin. Estos, junto a un variable malestar abdominal y distensin, son los sntomas ms comunes. Adems hay sntomas y signos derivados de la falta de determinados nutrientes especcos, segn el tipo de la enfermedad y el segmento afecto. Lo mismo ocurre con los datos de laboratorio, aunque es bastante general la presencia de hipocolesterolemia e hipoalbuminemia as como trastornos electrolticos del sodio, potasio, magnesio, cloro, cido - base, disminucin del calcio, del fsforo y del zinc.
15.2. Causas de malabsorcin.
1) Maldigestin: insuciencia exocrina pancretica, ciruga gstrica, gastrinoma. 2) Disminucin de la concentracin de sales biliares: enfermedad heptica, sobrecrecimiento bacteriano, enfermedad o reseccin ileal. 3) Anormalidades de la mucosa intestinal: deciencia en disacaridasas, alteracin en el transporte de monosacridos, deciencia en folato o cobalamina, esprue no tropical, yeyunoiletis no granulomatosa, amiloidosis, enfermedad de Crohn, enteritis eosinoflica, enteritis por radiacin, abetalipoproteinemia, cistinuria y enfermedad de Hartnup. 4) Disminucin de la supercie de absorcin: sndrome de intestino corto y by-pass yeyuno ileal. 5) Infeccin: espre tropical, enfermedad de Whipple, enteritis infecciosa aguda, infecciones parasitarias. 6) Obstruccin linftica: linfoma, tuberculosis y linfangiectasia. 7) Trastornos cardiovasculares: insuciencia cardaca congestiva, pericarditis constrictiva, insuciencia vascular mesentrica. 8) Inducida por drogas: colestiramina, neomicina, colchicina, fenindiona y laxantes. 9) Inexplicada: sndrome carcinoide, diabetes mellitus, insuciencia adrenal, hiper e hipotiroidismo, mastocitosis sistmica e hipogammaglobulinemia (MIR 97-98, 8).
15.3. Diagnstico de malabsorcin.
Test de malabsorcin grasa. Aunque puede haber malabsorcin especca de nutrientes, la mayora de los pacientes con malabsorcin clnicamente relevante tienen esteatorrea, y por lo tanto, su documentacin cuantitativa es fundamental; el mejor test de screening de malabsorcin es la cuanticacin de grasa en heces de 24 horas. Se considera patolgico 7 g o ms cada 24 h. Se puede utilizar tambin un estudio cualitativo, por tincin de Sudn, de grasa en heces, que es fcil y barato, aunque puede dar falsos negativos cuando la esteatorrea es leve. Test de la D-Xilosa. Administrar en ayunas xilosa y recoger en orina de 6 horas, y una muestra en suero a la hora de la administracin. Este azcar se absorbe de forma pasiva siempre que est ntegra e indemne la pared del intestino: sobre todo yeyuno e leon proximal. Pequeas alteraciones no las detecta (MIR 03-04, 195). La D-xilosa se absorbe en yeyuno por difusin pasiva. Es anormal cuando el yeyuno est afectado. Su uso es cada vez menor por la eleva-
da tasa de falsos negativos, sobre todo si la lesin intestinal no es muy extensa. Puede dar falsos positivos en el sobrecrecimiento bacteriano, en insuciencia renal, en ancianos y en pacientes con ascitis (MIR 0203, 14). Determinacin de alfa-1-antitripsina fecal . til ante la sospecha de enteropata pierde protenas, aunque sigue siendo de referencia la inyeccin i.v. de albmina marcada con cromo. Test de la excrecin urinaria de la bentiromida. La bentiromida es un pptido sinttico unido al PABA. Esa unin es fcilmente desdoblada por la quimiotripsina. Se administra la bentiromida por va oral, el PABA se absorbe en intestino proximal, se conjuga parcialmente en el hgado y se excreta por orina como arilaminas. La excrecin como arilaminas en orina de 6 horas de menos del 50% del ingerido como bentiromida es virtualmente diagnstico de insuciencia pancretica. Si es normal, excluye insuciencia pancretica. No es valorable si la creatinina es superior a 2 mg/dl. Con parecido fundamento, pero con otra molcula, se realiza el test de pancreolauryl. Test de la secretina. Aunque son complejos de realizar, son las pruebas ms sensibles y especcas de insuciencia pancretica exocrina. Se coloca un tubo guiado uoroscpicamente, con su extremo en la segunda porcin del duodeno a la salida del Wirsung. Se da una hormona intravenosa y se mide el componente de la secrecin pancretica (bicarbonato tras secretina; tripsina, amilasa o lipasa tras colecistocinina). Test de absorcin de cobalamina. Es el test de Schilling, y para realizarlo de forma correcta, hay que seguir varios pasos con el n de detectar si la alteracin de la absorcin se debe a un problema gstrico, pancretico, de sobrecrecimiento bacteriano o de enfermedad ileal. Pruebas respiratorias. Las pruebas respiratorias se basan en la capacidad de las bacterias para fermentar un substrato: lactulosa, glucosa o xilosa. Si hay muchas bacterias, se fermenta ms, se produce ms hidrgeno, que se exhala en mayor cuanta en el aliento. 1) Test respiratorio de la lactosa-H2: se utiliza bsicamente para el diagnstico del dcit de la lactasa. 2) Test respiratorio de la xilosa marcada con C14: es muy til para el diagnstico de sobrecrecimiento bacteriano. 3) Test respiratorio de la lactulosa-H2: puede ser utilizado tambin para el diagnstico de sobrecrecimiento bacteriano. Tambin existe el test de la glucosa oral en el aliento. 4) Test respiratorio de los cidos biliares marcados con carbono 14 (14C-Coliglicina): se utiliza tambin para el diagnstico de sobrecrecimiento bacteriano y para el diagnstico de malabsorcin de cidos biliares. Para este ltimo diagnstico tambin se puede usar la prueba de la retencin abdominal de 75 selenio-homotaurocolato (SeHCAT). 5) Test respiratorio de la triolena marcada con carbono 14: es un test que se correlaciona bien con el grado de esteatorrea. Cultivo del aspirado intestinal. El intestino proximal de los sujetos normales tiene menos de 105 organismos por mililitro de lquido yeyunal, y son generalmente estreptococos y estalococos, y ocasionalmente coliformes o bacteroides. El rea ileocecal es un rea de transicin con cambios cualitativos y cuantitativos hacia el patrn del colon. En el colon, hay un aumento de bacterias aerobias y de anaerobias, predominando los anaerobios y coliformes. En el sobrecrecimiento bacteriano del intestino delgado, este adopta una ora como la del colon. Los cultivos deben ser sospechosos si hay
Pg. 31
MANUAL CTO 5 Ed.
ms de 103 organismos por mililitro, siendo claramente anormales si hay ms de 105 y, sobre todo, si hay anaerobios. Radiologa. Todos los pacientes con malabsorcin deben tener un estudio radiogrco del intestino delgado. Los tradicionales hallazgos radiolgicos que sugieren malabsorcin incluyen la oculacin del bario y la fragmentacin y segmentacin de la columna de bario. Sin embargo, estos patrones son ms difciles de demostrar hoy da debido a la utilizacin de productos de bario que contienen una suspensin no oculante. Dado que los datos radiolgicos suelen ser inespeccos, el valor actual ms importante del estudio radiolgico es el de localizador de la lesin. En este sentido, el estudio mediante enteroclisis permite aumentar la ecacia. Biopsia intestinal. Hoy da, la mayora de las biopsias intestinales se obtienen mediante procedimientos endoscpicos. Las situaciones en las que la biopsia es siempre diagnstica son la abetalipoproteinemia, la hipogammaglobulinemia y la enfermedad de Whipple. Cuando estn afectados menos de 100 cm proximales a la vlvula ileocecal (conserva, ms o menos, la mitad del intestino delgado), la esteatorrea es leve y la diarrea colertica es el principal problema. Cuando se afectan ms de 100 cm, hay esteatorrea importante. Las resecciones que incluyen duodeno y yeyuno proximal casi siempre llevan a una disminucin de calcio y hierro. La afectacin o reseccin de leon distal (como puede ocurrir en el Crohn) lleva a disminucin de B12 y altera la circulacin enteroptica de sales biliares, facilitando la aparicin de colelitiasis. Cualquier reseccin que incluya la vlvula ileocecal lleva ms riesgo de diarrea y sobrecrecimiento bacteriano. El tratamiento consiste en hiperalimentacin parenteral durante semanas o meses hasta que haya evidencia de que el intestino restante funciona. Hay una gran capacidad de hipertroa. La introduccin gradual de alimentacin oral alta en protenas, vitaminas y minerales, as como triglicridos de cadena media es la base del tratamiento. Ocasionalmente se necesitan extractos pancreticos y frmacos antisecretores para tratar la hipersecrecin transitoria y la insuciencia pancretica secundaria que puede ocurrir. Algunos pacientes deben recibir alimentacin parenteral domiciliaria indenidamente. La diarrea resistente a todos los tratamientos puede responder a anlogos de la somatostatina.
15.4. Cuadros malabsortivos.
SOBRECRECIMIENTO BACTERIANO. Es un sndrome caracterizado por la malabsorcin de nutrientes asociado con un aumento del nmero de bacterias en el intestino delgado. El mecanismo por el que se produce malabsorcin en estos casos es mltiple; por una parte, se metabolizan sustancias intraluminales por las bacterias con desconjugacin de los cidos biliares, consumo de B12, o alteracin en la absorcin de hidratos de carbono; por otra parte, se puede producir dao de la mucosa intestinal por las bacterias, aunque la atrofia que se puede producir rara vez es muy intensa. Las causas de sobrecrecimiento bacteriano son mltiples, pero en general, se produce siempre que existan alteraciones que ralenticen el trnsito intestinal: 1) Situaciones de estasis intestinal: debido a alteraciones anatmicas como estenosis (Crohn, enteritis por radiacin), divertculos o alteraciones postquirrgicas; o por alteraciones de la motilidad intestinal como en la esclerodermia, pseudoobstruccin intestinal idioptica, neuropata diabtica, hipotiroidismo o amiloidosis. 2) Conexiones anormales entre partes proximales y distales del intestino: fstula gastroclica o gastroyeyunoclica, reseccin de la vlvula ileocecal. 3) Situaciones de hipoclorhidria: anemia perniciosa. 4) Situaciones de inmunodeciencia congnita, adquirida o por malnutricin. 5) Otras, como la edad o la pancreatitis crnica. Los sntomas ms prominentes son diarrea y prdida de peso, fundamentalmente por malabsorcin de grasas, hidratos de carbono y protenas (MIR 96-97F, 1; MIR 95-96, 71). Puede haber anemia de mecanismo multifactorial, pero la causa ms frecuente es el dcit de B12 que es consumida por las bacterias anaerobias; no es frecuente, sin embargo, el dcit de cido flico, ya que algunas bacterias anaerobias pueden incluso producirlo. El diagnstico se basa, o bien en el cultivo de un aspirado intestinal encontrando >105 colonias/ml, o en la realizacin de pruebas respiratorias, como la de la xilosa-C14 (MIR 95-96, 79). El tratamiento consiste en corregir el trastorno nutritivo, corregir la causa subyacente, si es posible, y administrar antibiticos. Hay muchos que han demostrado ser efectivos como tetraciclinas, cloranfenicol, clindamicina, amoxicilina-clavulnico, metronidazol, eritromicina, aminoglucsidos orales, etc. Un tratamiento de 7-10 das suele ser efectivo. Son frecuentes las recurrencias, y sto obliga a repetir el tratamiento o incluso prolaxis antibitica indenida. SNDROME DE INTESTINO CORTO. Una reseccin anatmica extensa puede verse en la enfermedad de Crohn, infartos intestinales o traumatismos. Otras veces lo que hay es un intestino presente, pero enfermo, cuyo efecto funcional es igual a una reseccin, como puede ocurrir en la enfermedad de Crohn. En cualquier caso, el grado de esteatorrea es proporcional a la cantidad de intestino enfermo o resecado y las deciencias nutricionales varan segn el segmento resecado.
DEFICIENCIA DE DISACARIDASAS. La deciencia de lactasa es el trastorno ms comn de la asimilacin de nutrientes. Por otra parte, cualquier enfermedad que daa al enterocito puede producir una deciencia secundaria. Estos pacientes son intolerantes a la leche o productos derivados, experimentando distensin, dolor abdominal y diarrea osmtica. El diagnstico se hace por la historia clnica y el test respiratorio de la lactosa -H2. Tambin puede medirse la actividad de la lactasa en la biopsia por mtodos inmunohistoqumicos, teniendo en cuenta que el aspecto microscpico es normal. El tratamiento es evitar la leche y derivados o tomar lactasa (derivada de Aspergillus oryzae), que est comercialmente disponible. Existen otros dcits mucho ms raros de disacaridasas, como la deciencia de sucrasa-alfa-dextrinasa y la malabsorcin de glucosa-galactosa. ENFERMEDAD CELACA DEL ADULTO. Existe una gran variabilidad geogrca en cuanto a su incidencia. Aparece sobre todo en blancos. La incidencia vara mucho de unos aos a otros, por lo que se especula con un posible factor ambiental, adems de la ingestin del gluten. La malabsorcin se debe a la lesin inducida por el gluten en las clulas del intestino delgado. El gluten es una molcula de alto peso molecular que se encuentra en algunos cereales como el trigo, centeno, avena y cebada (MIR 95-96F, 123). No est en el arroz ni en el maz. El mecanismo por el que se produce es desconocido. Existen factores genticos implicados que explican por qu existe ms de un miembro en la familia, que existan familiares asintomticos pero con lesin histolgica intestinal, o que el 95% expresen el HLA DQ2. Probablemente intervienen tambin mecanismos inmunes que explican por qu el nmero de clulas plasmticas en la lmina propia es mucho ms elevado que en sujetos normales, que el nmero de linfocitos intraepiteliales est aumentado y que existan anticuerpos antigliadina tipo IgA e IgG, antiendomisio tipo IgA y antitransglutaminasa tisular tipo IgA. En cuanto a la clnica, generalmente tienen datos de malabsorcin severa, afectndose ms la parte proximal del intestino. A veces da lugar a cuadros de malabsorcin especca de nutrientes que no hacen sospechar clnicamente una enfermedad celaca; as, a veces solamente da una anemia ferropnica, cuadros de hipocalcemia o una osteomalacia (MIR 97-98F, 229 ;MIR 95-96F, 130). Los datos de laboratorio son los de la malabsorcin de los nutrientes a los que da lugar. El trnsito gastrointestinal con bario demuestra dilatacin de asas con distorsin del patrn mucoso. Siempre se debe hacer biopsia de la unin duodeno-yeyunal. La lesin no es especca, pero es muy caracterstica: existe una atroa de las vellosidades (o acortamiento) con hiperplasia de las criptas y aumento de mitosis. Hay tambin un aumento de linfocitos y a veces de neutrlos, mastocitos y eosinlos en la lmina propia. Para conrmar el diagnstico, se debe repetir la biopsia tras la mejora clnica, aproximadamente 1 ao despus. En algunos pacientes con espre celaco, hay inltracin linfoctica de la lmina propia del
Pg. 32
Digestivo y Ciruga General
epitelio gstrico y del colon. En los pacientes no tratados existen tambin anticuerpos antigliadina de tipo IgA e IgG y anticuerpos antiendomisio de tipo IgA y anticuerpos antitransglutaminasa tisular tipo IgA. Cada vez se les da ms importancia por su altsima sensibilidad y especicidad, sobre todo los dos ltimos cerca del 100% (MIR 99-00F, 239; MIR 98-99F, 2; MIR 98-99, 42). Tienen valor como marcador evolutivo, ya que se normalizan con la mejora. Actualmente, la elevada rentabilidad diagnstica de los Ac antiendomisio y antitransglutaminasa tisular permite, que si estos son positivos, la biopsia sea compatible con celaca y haya buena respuesta clnica y negativizacin serolgica tras la retirada del gluten, sin ser necesaria la segunda biopsia (que tericamente otorgara el diagnstico de certeza). Esta se reservara para casos inicialmente dudosos (MIR 00-01, 5). Estos anticuerpos pueden servir tambin como mtodo de screening en familiares. tasa, existe un esprue colgeno, ha desarrollado un linfoma o puede haber desarrollado una colitis linfoctica o microscpica (MIR 99-00F, 6). Aproximadamente el 50% de los espres refractarios responden a tratamiento con esteroides. Hay tambin respuestas anecdticas a azatioprina y ciclosporina. El espre colgeno es una forma de espre refractario en el que, adems de las lesiones de esprue celaco, aparece una banda de colgeno debajo de la membrana basal de los enterocitos: generalmente no responde a nada y slo queda la nutricin parenteral.
ILEOYEYUNITIS NO GRANULOMATOSA. Esta enfermedad tiene datos de enfermedad de Crohn y de esprue no tropical, incluso con una biopsia plana. Se presenta con un abrupto comienzo de ebre, dolor abdominal y a veces esplenomegalia y leucocitosis, todo ello sugiriendo un linfoma. Puede haber una malabsorcin profunda. A menudo se hace un ensayo teraputico con esteroides y dietas sin gluten, que no sirve de nada. ENTERITIS EOSINOFLICA. Se produce por una inltracin de tracto gastrointestinal por eosinlos con eosinolia perifrica. Puede dar lugar a tres patrones: afectacin de las capas musculares que causa obstruccin; afectacin de la mucosa que causa malabsorcin; afectacin de la serosa que causa ascitis. El tratamiento se hace con corticoides y, si es necesario, ciruga. ENTERITIS POR RADIACIN. Se puede producir malabsorcin por varios mecanismos: dao extenso a la mucosa, linfangiectasia por obstruccin linftica o sobrecrecimiento bacteriano. Puede aparecer al poco tiempo o aos despus. ABETALIPOPROTEINEMIA. Es un defecto gentico en la sntesis de lipoprotena B de herencia autosmica recesiva. Se produce un fallo para la secrecin de quilomicrones del enterocito que lleva a un aumento en los niveles de triglicridos en el enterocito y a malabsorcin de grasas. Clnicamente se caracteriza por una malabsorcin leve de grasas y vitaminas liposolubles en los primeros meses de vida. La biopsia demuestra una arquitectura intestinal normal, pero los enterocitos estn llenos de gotas lipdicas. Los sntomas neurolgicos aparecen ms tarde (ataxia, retinitis pigmentaria) y los acantocitos, ms tarde todava. Generalmente hay niveles muy bajos de triglicridos y colesterol. No hay tratamiento para las manifestaciones extraintestinales, pero la nutricin puede mejorarse dando una dieta con triglicridos de cadena media y vitaminas liposolubles, sobre todo vitamina E. ESPRE TROPICAL. Es un trastorno malabsortivo mal conocido que ocurre en regiones tropicales. Puede ocurrir al poco tiempo de estar en el trpico, despus de aos o al volver al clima templado. Se ha demostrado un sobrecrecimiento de coliformes en estos pacientes. Sin embargo, no es un verdadero sobrecrecimiento ya que no hay anaerobios. Afecta generalmente a todo el intestino, dando un cuadro general de malabsorcin y siendo muy tpicos los dcit de B12, cido flico y grasas. La biopsia no suele demostrar atroa total, sino cambios inespeccos en las vellosidades e inltracin celular de la lmina propia. El tratamiento consiste en aportar los nutrientes que faltan, sobre todo cido flico y vitamina B, y administrar antibiticos; se utilizan sobre todo tetraciclinas. ENFERMEDAD DE WHIPPLE. Es una rara enfermedad multisistmica que aparece sobre todo en varones blancos y cuyas manifestaciones gastrointestinales (malabsorcin) son habitualmente la razn por la que se solicita ayuda mdica. Es una enfermedad infecciosa producida por un actinomiceto Gram positivo denominado Tropheryma whippelii. Las manifestaciones extraintestinales incluyen artritis no deformante (que puede preceder 10 a 30 aos a las manifestaciones gastrointestinales), ebre, linfadenopata perifrica, trastornos neurolgicos, enteropata pierdeprotenas, manifestaciones cardacas, melanodermia, etc.
Figura 27. Enfermedad celaca: edama de asas intestinales.
El tratamiento consiste en aportar los nutrientes que falten y proporcionar una dieta libre en gluten. Habitualmente se obtiene una mejora en semanas, que es antes clnica que bioqumica e histolgica, pero a veces puede tardar bastantes meses en mejorar. Como enfermedades asociadas, se han documentado bien varias. Entre ellas, la dermatitis herpetiforme, diabetes mellitus insulindependiente y la deciencia selectiva de IgA. Hay tambin otras posibles asociaciones con la nefropata IgA, la colitis ulcerosa, enfermedades tiroideas, cirrosis biliar primaria, colangitis esclerosante primaria, colitis linfoctica o microscpica y sndrome de Down. En el 30 a 50% de los adultos, aunque no en nios, hay hipoesplenismo con atroa esplnica. Los pacientes con enfermedad celaca tienen un aumento del riesgo de tumores; sobre todo de linfoma intestinal de clulas T, pero tambin de linfomas en otros rganos, carcinomas de orofaringe, carcinoma de esfago, adenocarcinoma de intestino delgado y de mama. Los pacientes que hacen una dieta estricta tienen menos riesgo de tumores. Si un paciente no responde al tratamiento habr que plantearse entre otras cosas: que el diagnstico sea incorrecto, el paciente no hace bien la dieta, hay otra causa concurrente, el paciente tiene ulceraciones del yeyuno o el leon, existe una deciencia de lac-
Pg. 33
MANUAL CTO 5 Ed.
esteatorrea leve en las enfermedades hepticas agudas y crnicas, probablemente por disminucin de la sntesis y excrecin de sales biliares. Tabla 8. Causas de insuficiencia pancretica exocrina. Alcoholismo crnico. Fibrosis qustica. Malnutricin. Neoplasias pancreticas o duodenales. Reseccin pancretica. Ciruga gstrica. Gastrinoma. Pancreatitis hereditaria. Pancreatitis traumtica. Hemocromatosis. Sndrome de Swachman-Diamond. Deciencia de tripsingeno. Deciencia de enteroquinasa. Deciencia de alfa-1-antitripsina. Idioptica.
TEMA 16. ENFERMEDAD INFLAMATORIA INTESTINAL.
El trmino incluye la enfermedad de Crohn, la colitis ulcerosa y las formas de solapamiento entre ambas o colitis indeterminada.
Figura 28. Diagnstico de la enfermedad de Whipple.
La biopsia de intestino delgado es diagnstica, demostrando una gran inltracin de la mucosa y ganglios por macrfagos con inclusiones PAS positivas. Se dispone de tcnicas de PCR aplicables a suero. Se cree que la patogenia de la enfermedad radica en la incapacidad de los macrfagos para erradicar la bacteria. Tambin hay un aplanamiento de las vellosidades y dilataciones linfticas; los macrfagos estn llenos de bacilos redondeados que desaparecen tras tratamiento con antibitico. Una apariencia similar de los macrfagos pueden verse en las infecciones intestinales por Mycobacterium avium-intracellulare, aunque en este caso la tincin del Ziehl-Neelsen es positiva. Sin tratamiento, es una enfermedad fatal, pero con antibiticos, la mayora de los pacientes mejoran; se considera el antibitico de eleccin el cotrimoxazol, que se debe dar por tiempo prolongado, habitualmente un ao.
16.1. Epidemiologa.
Ha habido un aumento de la incidencia de la enfermedad de Crohn en los ltimos aos, mientras que la de la colitis ulcerosa ha permanecido igual. Existe una gran variabilidad geogrca en cuanto a la prevalencia de estas dos enfermedades. En Espaa, la incidencia y prevalencia de ambas entidades son similares. Existe una agregacin familiar: aproximadamente el 20% de los individuos tienen otro familiar afecto. Los familiares en primer grado tienen un riesgo diez veces superior de padecer la enfermedad. El pico mximo de incidencia ocurre entre los 15 y 35 aos. El tabaco se considera un factor protector para la colitis ulcerosa y de riesgo para la enfermedad de Crohn (MIR 01-02, 6). Algunos brotes de enfermedad de Crohn se han puesto en relacin con el uso de paracetamol y otros analgsicos no narcticos o con el consumo de azcares simples.
LINFANGIECTASIA. La linfangiectasia primaria o congnita se caracteriza por diarrea, esteatorrea leve, edema y enteropata pierdeprotenas con una dilatacin anormal de los linfticos en la biopsia intestinal. Afecta sobre todo a nios y a adultos jvenes y el principal hallazgo clnico es edema simtrico secundario a linfticos perifricos hipoplsicos y derrames quilosos. Existe linfocitopenia y disminucin de las protenas sricas. Los linfticos hipoplsicos alteran el ujo, aumentan la presin de los linfticos que se dilatan en intestino y se rompen a la luz. El tratamiento va dirigido a la disminucin del ujo linftico mediante una dieta baja en grasas y sustitucin por triglicridos de cadena media (van directamente a la porta). OTRAS. La insuciencia exocrina pancretica: suele dar esteatorreas severas de ms de 20 gramos de grasa en heces al da. Responde bien a grandes dosis de enzimas pancreticas. Estados postgastrectoma: la patognesis de estos trastornos es multifactorial, inuyendo el vaciado gstrico rpido, la sincrona entre la llegada del alimento y de los jugos biliopancreticos o el sobrecrecimiento bacteriano. Generalmente, la esteatorrea es leve, pero ocasionalmente puede ser importante. El gastrinoma: como hemos descrito previamente. Disminucin de la concentracin de sales biliares: puede haber
PATOGENIA. Dado que no se conoce la etiologa, slo existen teoras para explicar la patogenia: 1) Factores genticos. Son apoyados por datos epidemiolgicos y por la asociacin ms frecuente con ciertos HLA, como el HLA-A2 para la enfermedad de Crohn y el BW35 y DR2 en la colitis ulcerosa. Existe tambin una fuerte asociacin del HLA-B27 en los que tienen espondilitis. 2) Factores de autoinmunidad. Avalado porque el 60% de los casos de colitis ulcerosa presentan en suero anticuerpos anticitoplasma de los neutrlos con patrn perinuclear (p-ANCA); sin embargo, esta asociacin no parece ser relevante en la patogenia. En la enfermedad de Crohn hay asociacin con los anticuerpos anti-Saccharomyces cerevisiae (ASCA). 3) Se ha hablado tambin de una posible existencia de anormalidades estructurales en las clulas intestinales que las predispongan a la accin de agentes infecciosos o toxinas. 4) Existe la posibilidad de un aumento de la permeabilidad intestinal. 5) Se ha sugerido que intervengan agentes infecciosos, pero no se han demostrado.
Todos los anteriores seran factores iniciadores de la inamacin, pero parece que tambin se necesita una alteracin en el sistema de
Pg. 34
Digestivo y Ciruga General
respuesta inmune, de forma que amplique y mantenga la inamacin. En este sentido, existen cambios marcados en la representacin de macrfagos, linfocitos T4 y linfocitos B en la mucosa intestinal e induccin en la expresin de los HLA de la clase II en las clulas intestinales de los pacientes con EICI. Todos estos factores condicionaran un aumento de la produccin de mediadores inespeccos de la respuesta inmune y de la inamacin. Entre estos, se encuentra un aumento de la produccin de productos de la 5-lipooxigenasa, especialmente el leucotrieno B4 que parece importante en la amplicacin de la respuesta inmune, as como las interleucinas 1 y 6 y el TNF alfa. Como consecuencia nal son reclutados y activados los neutrlos, macrfagos y eosinlos con capacidad citotxica directa sobre el epitelio. intestino delgado. Cuando se afecta slo el colon, el patrn, a diferencia de la colitis ulcerosa, es segmentario y frecuentemente respeta el recto (MIR 97-98F, 232). Sin embargo, la enfermedad perianal es un dato prominente de la enfermedad de Crohn. Los cambios histolgicos consisten en una inamacin de las criptas, formando microabscesos de neutrlos, con las consiguientes ulceraciones, pero a diferencia de la colitis ulcerosa, la inamacin es ms profunda, invade la lamina propia por agregados linfoides y macrofgicos que producen una inamacin transmural inespecca aunque en un 50% de los casos conducen a la formacin, en cualquier capa de la pared, en el mesenterio o en los ganglios linfticos, de granulomas no caseicantes muy caractersticos de la enfermedad. La inamacin puede extenderse por todo el espesor de la pared, provocando fstulas. Es frecuente el depsito de colgeno que puede contribuir a las estenosis.
16.2. Anatoma patolgica.
Colitis ulcerosa. Es una enfermedad que afecta fundamentalmente a la mucosa del intestino grueso, y en casos graves, a la parte supercial de la submucosa. Comienza en el recto. En aproximadamente el 25%, la enfermedad est limitada al recto, 25 a 50% recto y sigma o colon descendente, y en un tercio, la enfermedad se extiende proximalmente al ngulo esplnico, incluso produciendo una pancolitis. En la colitis ulcerosa slo se afecta el colon, aunque ocasionalmente en un porcentaje pequeo de pacientes con pancolitis puede afectarse el leon terminal. La lesin es siempre continua, de forma que no hay zonas sanas dentro del rea afectada, aunque la intensidad de la inamacin no tiene porque ser homognea. Histolgicamente los cambios precoces son: congestin vascular con aumento de clulas inamatorias en la lmina propia y distorsin de las criptas de Lieberkhn. El grado de inamacin determina la actividad: en la fase activa, las clulas inamatorias son polimorfonucleares que se acumulan cerca del epitelio e invaden las criptas, concentrndose en la luz y formando microabscesos, que a su vez pueden romperse en su vrtice vertiendo su contenido a la luz intestinal o hacia su base, facilitando entonces la necrosis y el desprendimiento de la mucosa suprayacente y provocando lceras superciales que se extienden hasta la lmina propia. Los cambios endoscpicos, en los casos leves, consisten en una ausencia del patrn vascular normal de la mucosa con na granularidad, hemorragias puntuales y exudacin de moco. Los cambios ms moderados consisten en granulacin gruesa, ulceraciones puntuales, hemorragias conuentes con mayor cantidad de moco; todo ello puede progresar hasta formar gruesas ulceraciones con hemorragias espontneas y exudacin de pus. Al cicatrizar, el patrn vascular puede aparecer distorsionado, y en casos avanzados, aparecen plipos inamatorios aislados o mltiples. Raramente, y slo en las formas muy severas o con megacolon txico, la inamacin y necrosis se extiende por debajo de la lmina propia para alcanzar la submucosa y las capas musculares, con gran riesgo de perforacin. Tras larga evolucin, suelen aparecer zonas de displasia que predisponen al desarrollo de adenocarcinoma. Tabla 9. Diferencias entre enfermedad de Crohn y colitis ulcerosa (MIR 99-00, 175)
Figura 29. Visin endoscpica de la enfermedad de Crohn con afectacin de colon.
Macroscpicamente (endoscpicamente), en la enfermedad de Crohn se observa una afectacin segmentaria y discontinua (MIR 99-00, 175), lceras aftoides que se extienden de forma lineal dejando mucosa normal entre ellas, dando el tpico aspecto en empedrado. Tambin pueden extenderse profundamente, dando lugar a suras que pueden stulizarse al mesenterio u rganos vecinos. Generalmente se puede distinguir entre colitis ulcerosa y enfermedad de Crohn, en base a que en el Crohn haya afectacin focal, transmural, aftas o lceras lineales, suras, fstulas, afectacin perianal y en intestino delgado. Sin embargo, hasta en un 20% de los pacientes con colitis, los hallazgos no permiten una clara diferenciacin entre las dos enfermedades, considerndose como colitis indeterminada, aunque generalmente con la evolucin van marcndose las diferencias.
Continua Afectacin rectal Mucosa granular No fisuras ni fstulas Hasta la submucosa Serosa normal
Segmentaria Recto preservado Mucosa ulcerada o en empedrado Fisuras y fstulas Transmural Serositis
16.3. Clnica y diagnstico.
En la colitis ulcerosa, los sntomas dependen de la extensin y de la gravedad de la inamacin. La fragilidad de la mucosa provoca que sangre con facilidad, lo cual explica que sea habitual la rectorragia, bien con el paso de las heces o de forma espontnea, en casos de mayor afectacin (MIR 97-98F, 241). Los pacientes con proctitis se presentan con sangrado rectal, tenesmo y eliminacin de moco y pus (MIR 00-01F, 11). La consistencia de las heces es variable, e incluso pueden estar estreidos. Cuanto ms extensa es la afectacin, ms probable es la diarrea, en general sanguinolenta.
Enfermedad de Crohn. Puede afectar a cualquier segmento o combinacin de ellos del tracto digestivo, desde la boca hasta el ano, aunque la ms frecuente es la afectacin del leon terminal y colon derecho. En un 30%, se afecta slo el colon; 30% leon y colon a la vez; 40% slo a
Pg. 35
MANUAL CTO 5 Ed.
Cuando aumenta la severidad de la inamacin, es ms probable la aparicin de sntomas sistmicos como ebre, malestar, nuseas y vmitos. No es un hallazgo frecuente el dolor abdominal, que suele ser leve, clico y alivia con la defecacin. En los perodos de remisin se suele seguir eliminando moco en las heces. En general, el sntoma o signo ms frecuente es la diarrea sanguinolenta. Los datos de laboratorio reejan la severidad, pudiendo existir aumento de reactantes de fase aguda, anemia ferropnica e hipoalbuminemia. El diagnstico se establece al demostrar en un paciente con clnica sospechosa signos endoscpicos propios de la enfermedad y datos histolgicos compatibles, descartando a su vez otros cuadros de etiologa especca. La sigmoidoscopia exible es el mtodo de eleccin, aunque es necesario posteriormente una colonoscopia completa para evaluar la extensin y en algunos casos facilitar la diferenciacin con la enfermedad de Crohn. a veces los hallazgos pueden ser equvocos. Debe hacerse el diagnstico diferencial con varias enfermedades infecciosas, como Mycobacterium avium, C. difcile, C. yeyuni o amebiasis (MIR 02-03, 16).
Figura 31. Enfermedad de Crohn ileal.
16.4. Complicaciones.
INTESTINALES. 1) Sangrado rectal. Se intenta controlar con endoscopia o embolizacin por arteriografa. Si esto es infructuoso, est indicada la colectoma. 2) Megacolon txico. Esta complicacin puede aparecer en cualquier enfermedad inamatoria que afecte al colon, siendo ms frecuente en la colitis ulcerosa. Es una complicacin muy grave, producindose una dilatacin del colon asociado con un aumento de dolor abdominal, distensin con o sin sntomas de peritonitis, ebre, taquicardia, deshidratacin y una disminucin de los ruidos intestinales. Incluso en ausencia de una dilatacin importante, unos sntomas similares diagnostican una colitis severa que tiene un riesgo idntico de perforacin. Entre las circunstancias precipitantes, se incluyen la colitis severa, los estudios baritados o endoscpicos en colitis severa, la deplecin de potasio o la utilizacin de frmacos anticolinrgicos u opiceos. El megacolon txico debe ser sospechado en cualquier paciente con colitis severa. Se diagnostica con la presencia de dilatacin mayor de 6 cm en colon transverso (radiografa simple de abdomen) (MIR 99-00F, 21). Requieren una estrecha monitorizacin con exploracin fsica, radiologa y estudios de laboratorio repetidos. Si, con tratamiento intensivo, incluyendo fluidos i.v., corticoides y antibiticos que cubran anaerobios, no mejora en 12 24 horas, debe realizarse colectoma ya que la morbilidad y mortalidad de una perforacin puede ser superior al 20% (MIR 00-01F, 10). 3) Perforacin. Ocurre en aproximadamente el 5% de los casos en la enfermedad de Crohn y puede verse en el megacolon txico. 4) Riesgo de tumores. Existe un aumento del riesgo de adenocarcinoma colorrectal en los pacientes con colitis ulcerosa y este riesgo se correlaciona con la extensin y duracin de la enfermedad, sobre todo si sta es mayor de diez aos; se sabe tambin que los pacientes a los que se les diagnostica la enfermedad a edades ms jvenes tienen
Figura 30. Colitis ulcerosa: mltiples ulceraciones.
En la enfermedad de Crohn, la sintomatologa depende del lugar de afectacin. Cuando hay afectacin gastroduodenal, la sintomatologa puede ser similar a la de una lcera pptica. Con afectacin de intestino delgado hay dolor abdominal y diarrea. Si se afecta el colon, puede aparecer dolor abdominal y diarrea sanguinolenta. La inamacin transmural conduce a brosis que puede llevar a obstruccin intestinal. La disminucin de peso, por diarrea o por malabsorcin, es ms frecuente en la enfermedad de Crohn que en la colitis ulcerosa. A veces, cuando hay afectacin ileal, se presenta como dolor en fosa ilaca derecha con una masa a ese nivel (MIR 97-98F, 247). La presencia de masas o plastrones es propia de esta entidad, como reejo de la inamacin transmural que nalmente se pueden abscesicar (MIR 97-98, 6). Tambin es habitual la presencia de fstulas, que pueden ser enteroentricas, a vejiga, vagina, uretra, prstata, piel y frecuentemente perianales, que tambin pueden dar lugar a abscesos. El diagnstico se basa en los hallazgos endoscpicos: mucosa eritematosa y lceras aftoides transversales y longitudinales, con plipos inamatorios que dan la imagen en empedrado. En el estudio baritado se observa edema, separacin de asas, lceras, brosis y fstulas. La TC es de gran inters para demostrar los abscesos. La gammagrafa con leucocitos marcados con Indio-111 es de utilidad para valorar la extensin y el grado de actividad. Varios reactantes de fase aguda se han utilizado para monitorizar la actividad del Crohn. El diagnstico denitivo es histolgico en ambas entidades, aunque
Pg. 36
Digestivo y Ciruga General
ms riesgo de desarrollar tumores. Se recomienda colonoscopia a partir de los diez aos de evolucin cada uno o dos aos, si no hay displasia, y ms frecuente, si la hay. En la enfermedad de Crohn, se sabe que hay un aumento de adenoma colorrectal si hay colitis granulomatosa, y hay un aumento de riesgo de adenocarcinoma de intestino delgado, sobre todo en los segmentos aislados por ciruga o por la propia enfermedad a travs de fstulas enteroentricas (MIR 00-01, 7; MIR 00-01, 3; MIR 97-98, 16). MANIFESTACIONES CUTNEAS. 1) Eritema nodoso. Es la lesin cutnea ms frecuente y se correlaciona con la actividad de la enfermedad (MIR 01-02, 4); aparece sobre todo en la piernas y responde al tratamiento de la enfermedad subyacente o a esteroides tpicos. Es ms tpico del Crohn que de la colitis ulcerosa. 2) Pioderma gangrenosum. Es una lesin necrtica ulcerada grave que evoluciona independiente de la actividad de la enfermedad. Es ms frecuente en la colitis ulcerosa. Los esteroides tpicos y los antibiticos son tiles en el tratamiento; puede necesitar esteroides intravenosos y tambin responden a la sulfona oral. A veces requiere reseccin del segmento intestinal afecto. No confundir con ectima gangrenoso (sta es una buena oportunidad para que repases en Dermatologa esta lesin causada por Pseudomonas). 3) Estomatitis y aftas orales. Su aparicin se asocia sobre todo a la enfermedad de Crohn (MIR 00-01F, 15). MANIFESTACIONES OCULARES. Pueden verse conjuntivitis, episcleritis e iritis generalmente asociadas a actividad de la enfermedad; ocasionalmente la uvetis asociada a HLA-B27 puede evolucionar de forma independiente a la enfermedad (MIR 99-00, 174). COMPLICACIONES HEPATOBILIARES. Colelitiasis por clculos de colesterol secundario a la disminucin de sales biliares en la enfermedad de Crohn; esteatosis por malnutricin; pericolangitis, colangitis esclerosante, sobre todo asociada a colitis ulcerosa, y sin guardar asociacin con actividad de la enfermedad (MIR 97-98, 1). COMPLICACIONES RENALES. Litiasis renal rica por deshidratacin o por oxalato, sobre todo en el Crohn, uropata obstructiva en el Crohn, y algunos casos de Crohn se complican con amiloidosis. ENFERMEDADES MUSCULOESQUELTICAS. 1) Osteoporosis y osteomalacia, como consecuencia del tratamiento esteroideo y por disminucin de la absorcin de vitamina D y calcio. 2) Artritis perifricas de grandes articulaciones como rodillas, codos, tobillos, que suele ir paralela a la inamacin intestinal; se trata de una artritis asimtrica, no deformante y seronegativa, respondiendo al tratamiento de la inamacin. 3) Espondilitis y sacroiletis asociada a HLA-B27, que evoluciona de forma independiente de la enfermedad. MANIFESTACIONES HEMATOLGICAS. Anemia hemoltica Coombs positiva o por dficit de hierro, folato o B12 en el Crohn; leucocitosis y trombocitosis. FERTILIDAD, EMBARAZO Y LACTANCIA. Generalmente no hay una disminucin de la fertilidad; sin embargo, entre un 30 y un 50% de las pacientes tienen un brote durante el embarazo, pero se puede utilizar esteroides y sulfasalazina. No se recomienda utilizar durante el embarazo ni metronidazol ni inmunosupresores (MIR 00-01F, 12). de colitis ulcerosa, colitis e ileocolitis de Crohn. Existen preparados en supositorios o enemas para el tratamiento de las formas distales. Sirven para el tratamiento de mantenimiento de la colitis ulcerosa, una vez ha remitido el brote agudo. Al menos en dos situaciones son tiles para el tratamiento de mantenimiento del Crohn: en pacientes en los que han sido tiles en el brote y para prevenir las recidivas postoperatorias. La ecacia de la sulfasalazina y de los aminosalicilatos es la misma, pero estos ltimos, al no llevar sulfapiridina, tienen menos efectos secundarios. 2) Corticoides. En las formas leves-moderadas se utilizan por va oral, y en las formas severas, por va intravenosa. Existen preparados para uso tpico en afectaciones distales aisladas. Actualmente existen nuevos preparados como el dipropionato de beclometasona o la budesonida, disponibles en preparados para tratamiento oral o tpico, que parecen tener menos efectos secundarios. Una vez conseguida la remisin, el empleo de corticoides no garantiza evitar recadas o un mejor pronstico (MIR 00-01, 8). Tabla 10. Tratamiento de la colitis ulcerosa.
5ASA Proctitis supositorios Colitis izqda enemas Pancolitis oral (con frecuencia necesita aadir esteroides orales)
5ASA
ESTEROIDES i.v. (despus oral) CICLOSPORINA i.v. (2 eleccin) CIRUGA (3 eleccin)
AZA CIRUGA
Corticoides
Azatioprina
CIRUGA
3) Antibiticos. Se utiliza sobre todo el metronidazol. En la colitis ulcerosa, se utilizan en las formas severas con el n de mejorar el pronstico en caso de perforacin. En la enfermedad de Crohn, el metronidazol es til cuando hay afectacin de colon, y sobre todo cuando hay afectacin perianal. Actualmente se estn utilizando tambin otros antibiticos, como el ciprooxacino. 4) Inmunosupresores. Se utilizan la mercaptopurina, la azatioprina y el metotrexate en pacientes con brotes refractarios o en el tratamiento de mantenimiento cuando fracasan los aminosalicilatos. La ciclosporina se utiliza por va intravenosa en brotes severos que no responden a esteroides (MIR 02-03, 6; MIR 01-02, 5; MIR 98-99F, 7).
16.5. Tratamiento.
1) Sulfasalazina y aminosalicilatos (mesalamina, olsalazina y balsalacida). Estos frmacos son tiles para el tratamiento de los brotes
TRATAMIENTO QUIRRGICO. En la colitis ulcerosa, la escisin de colon y recto es curativa, puesto que quita todo posible asiento de enfermedad. Necesitan ciruga una cuarta parte de los pacientes. Est indicada la ciruga urgente cuando haya perforacin o las complicaciones no respondan al tratamiento mdico: megacolon txico que no cede con antibiticos + corticoides I.V., hemorragia intratable o brote incontrolable. En estos casos se realiza una colectoma total con ileostoma, dejando un mun rectal cerrado (MIR 95-96, 74).
Pg. 37
MANUAL CTO 5 Ed.
Cuando se va a realizar una ciruga programada, para asegurar que la ciruga es curativa, se debe quitar todo posible asiento de enfermedad. La ciruga radical consiste en quitar el colon y el recto (proctocolectoma), en cuyo caso hay que construir un reservorio ileal que haga las funciones del recto y hacer anastomosis entre dicho reservorio y el ano (MIR 03-04, 185). En la enfermedad de Crohn se necesita ciruga con mucha ms frecuencia; aproximadamente el 70% de los pacientes con enfermedad de Crohn precisan algn tipo de ciruga a lo largo de su vida y es frecuente que requieran ciruga en ms de una ocasin. No podemos perder de vista que, en el Crohn, la ciruga no va a ser curativa, como ocurra con la colitis ulcerosa (MIR 95-96, 81). Por ello, hay que ser conservador en la indicacin y en la intervencin porque, de lo contrario, las resecciones generosas repetidas llevan indefectiblemente a un sndrome de intestino corto (MIR 94-95, 66). Se han desarrollado tcnicas conservadoras que se emplean para intentar evitar la reseccin; es el caso de las estenoplastias (o estricturoplastias), que se utilizan para estenosis cortas.
Figura 32. Tratamiento de la enfermedad de Crohn.
Figura 34. Estenoplastia.
Adems de las indicaciones programadas mencionadas para la colitis ulcerosa, estara indicada ciruga del Crohn en la obstruccin intestinal recurrente (intentar estenoplastia mejor que reseccin, si es posible), fstulas enteroenterales complicadas o enterocutneas, enfermedad perianal compleja que no se controla con tratamiento conservador (medidas higinicas + metronidazol) y puede necesitar colostoma o amputacin abdominoperineal, hemorragia intratable, enfermedad refractaria al tratamiento mdico o aparicin de cncer. Los abscesos abdominales se intentan drenar de forma percutnea, en un intento de ser conservador. En ocasiones es necesario hacer un abordaje quirrgico.
16.6. Otras formas de colitis.
La colitis microscpica o linfoctica y la colitis colgena son dos enfermedades de etiologa desconocida con inamacin de la mucosa colnica, pero sin ulceracin. Algunos autores consideran que los dos trastornos pertenecen al mismo espectro de enfermedad y se han descrito algunos casos de evolucin de una microscpica a colagenosa. El principal sntoma de ambas es la diarrea acuosa crnica. Es frecuente la prdida de peso inicialmente, pero tras unas semanas o meses luego se estabiliza. La diarrea con frecuencia es de intensidad uctuante. No suele haber sangrado. No hay esteatorrea. La microscpica se da igual en ambos sexos, pero la colgena es ms frecuente en mujeres. Se asocian a muchas otras enfermedades como: artritis, hipotiroidismo, hipertiroidismo, diabetes mellitus, hepatitis crnica activa, celaca y otras. Al hacer la colonoscopia, la mucosa suele tener un aspecto macroscpico normal. El diagnstico es histolgico. En la colitis microscpica hay un inltrado inamatorio mixto, agudo y crnico con neutrlos y clulas plasmticas, pero sin ulceraciones ni microabscesos. En la colgena adems hay un engrosamiento de la capa subepitelial de colgeno. No hay estudios que permitan concluir cul es el mejor tratamiento para estos pacientes. Se recomienda iniciarlo con antidiarreicos. Si no
Figura 33. Reservorios ileales.
Est indicada la ciruga programada cuando haya complicaciones del tratamiento mdico, retraso del crecimiento en los nios, complicaciones extraintestinales de difcil control (excepto colangitis y espondilitis), fallo del tratamiento mdico o aparicin de displasia o cncer (MIR 98-99, 47).
Pg. 38
Digestivo y Ciruga General
hay mejora, se pasa a antiinamatorios, comenzando con aminosalicilatos, y cambiando a esteroides si no hay mejora con aquellos. Aunque el pronstico es muy variable, en general es bueno y no hay evidencia de que predispongan a cncer. de sedimentacin elevada, sangre en heces o volumen de estas superior a 200 - 300 ml/da. Tabla 11. Criterios del Sndrome de Intestino Irritable (Roma II).
A. Dolor o malestar abdominal durante al menos 3 meses (no necesariamente consecutivos) en el transcurso del ltimo ao con 2 de las 3 caractersticas siguientes: - Alivio con la defecacin y/o - Inicio asociado a un cambio en la frecuencia defecatoria y/o - Aparicin asociada a un cambio en la consistencia de las heces. B. Apoyan el diagnstico de SII: - Alteracin de la frecuencia de las deposiciones (ms de 3 al da o menos de tres a la semana). - Alteracin de la forma de las heces (caprinas/duras o blandas/ lquidas). - Alteracin en la emisin de las heces (defecacin con esfuerzo, urgencia, sensacin de evacuacin incompleta). - Expulsin de moco. - Meteorismo o sensacin de distensin abdominal.
16.7. Sndrome del intestino irritable.
DEFINICIN. Es la enfermedad gastrointestinal ms frecuente. Se caracteriza por alteraciones del ritmo intestinal, estreimiento o diarrea, y dolor abdominal, en ausencia de anomalas estructurales detectables. Aunque inicialmente se pens que el trastorno se limitaba al colon, actualmente sabemos que en otros niveles del tubo digestivo pueden verse alteraciones similares. FISIOPATOLOGA. No se han demostrado alteraciones bioqumicas, microbiolgicas ni histolgicas. Estos pacientes pueden tener anomalas en la actividad motora y mioelctrica del intestino, aunque se desconoce su papel exacto, ya que no aparecen en todos los pacientes ni justican la totalidad del espectro clnico. Se detecta tambin una disminucin del umbral para la induccin de contracciones espsticas tras la distensin del recto. El dato ms habitual es la percepcin anormal de la actividad motora intestinal siolgica (hiperalgesia visceral) que se traduce clnicamente como dolor, meteorismo u otras sensaciones. CLNICA. Cursa con dolor abdominal, junto a estreimiento, diarrea o bien ambos en perodos alternantes. El cuadro comienza en adultos. El hallazgo clnico ms frecuente es la alteracin del ritmo intestinal. Generalmente alternan estreimiento con diarrea, predominando con el tiempo uno de los dos sntomas. El estreimiento puede volverse intratable. Suelen tener heces duras, de pequeo calibre y sensacin de evacuacin incompleta. La diarrea es de pequeo volumen (<200 ml), se agrava con el estrs emocional o la comida, no aparece por la noche y puede acompaarse de grandes cantidades de moco (MIR 03-04, 183). No existe malabsorcin, prdida de peso ni sangre, salvo que haya un proceso acompaante como hemorroides. El dolor abdominal es variable en intensidad y localizacin. Generalmente es episdico y no altera el sueo. Suele exacerbarse con el estrs emocional o las comidas y se alivia con la defecacin o al eliminar gases. Los pacientes con sndrome de intestino irritable suelen quejarse tambin de atulencia, meteorismo y un porcentaje importante de ellos aquejan sntomas de tracto gastrointestinal alto como nuseas, vmitos, dispepsia o pirosis. La exploracin fsica debe ser normal. Suelen presentar con frecuencia trastornos como ansiedad o depresin. DIAGNSTICO. La ausencia de caractersticas patognomnicas conducira a que el diagnstico fuese de exclusin. Para facilitar el diagnstico y disminuir la necesidad de mltiples y costosas exploraciones, se ha desarrollado en la actualidad un panel de criterios diagnsticos, que denen el sndrome de intestino irritable: (MIR 99-00F, 4) (ver tabla 11) (MIR 96-97, 84). A pesar de que la aplicacin de estos criterios orienta de forma able el diagnstico, hay que tener en cuenta la semejanza de algunos de los sntomas con los de enfermedades orgnicas. La aparicin en un anciano, la progresin del cuadro, la persistencia de la diarrea tras 48 horas de ayuno, y la presencia de diarrea nocturna o esteatorrea iran en contra del diagnstico de sndrome del intestino irritable. Se recomienda que todos los pacientes tengan un hemograma y estudio bioqumico completo, pruebas de funcin tiroidea, coprocultivo e investigacin de parsitos en heces. En mayores de 40 aos o en todos los pacientes en los que predomine la diarrea, debe realizarse rectosigmoidoscopia, y en ocasiones, enema opaco. Si predomina la diarrea, debe investigarse la existencia de un dcit de lactasa. En pacientes con dispepsia, se recomienda estudio radiolgico del tracto superior o esofagogastroduodenoscopia. En pacientes con dolor postprandial en hipocondrio derecho, es aconsejable una ecografa de la vescula biliar. Algunos datos de laboratorio que iran en contra del diagnstico de intestino irritable son: anemia, leucocitosis, velocidad
DIAGNSTICO DIFERENCIAL. Depende de las manifestaciones clnicas predominantes. Cuando hay dolor epigstrico o periumbilical, hay que investigar: enfermedad biliar, lcera pptica, isquemia intestinal, cncer de estmago o pncreas. Si el dolor abdominal es bajo: enfermedad diverticular, enfermedades inamatorias intestinales o cncer de colon. Con dolor postprandial, distensin, nuseas y vmitos, se har diagnstico diferencial con gastroparesia, obstruccin parcial o infeccin por Giardia. Si predomina la diarrea: dcit de lactasa, abuso de laxantes, enfermedad inamatoria intestinal, hipertiroidismo o diarrea infecciosa. Si predomina el estreimiento, investigar: frmacos, hipotiroidismo, hiperparatiroidismo, porria aguda intermitente o intoxicacin por plomo. TRATAMIENTO. Es fundamental una buena relacin mdico-enfermo. Se debe tranquilizar al paciente y explicarle en qu consiste su enfermedad: que los sntomas son de larga evolucin, pero no de riesgo vital, son paroxsticos y que, en general, mejoran con el tiempo. Si reconoce algn alimento que le exacerbe los sntomas, se le aconsejar que lo retire. Para el estreimiento, son tiles las dietas ricas en bras y los laxantes que aumentan el volumen de las heces. En pacientes con dolor abdominal de tipo clico, pueden ser tiles los agentes anticolinrgicos utilizados antes de las comidas y tambin los antidepresivos tipo amitriptilina o los ansiolticos durante las exacerbaciones. En los perodos de diarrea, se utilizarn de forma temporal antidiarreicos del tipo de la loperamida o el difenoxilato. En los casos severos, se estn empleando como analgsicos, el alosetron (antagonista de los receptores de la serotonina) y la fedotozina (un anlogo opioide kappa).
TEMA 17. ENFERMEDAD DIVERTICULAR.
Los divertculos verdaderos (es decir, que contienen todas las capas de la pared colnica) en el colon son raros; generalmente son congnitos, solitarios, localizados con ms frecuencia en el colon derecho y rara vez se inaman o perforan. El trmino diverticulosis describe la presencia de pseudodivertculos (formados por mucosa, submucosa y serosa). Se producen como consecuencia de la herniacin de la mucosa debido a la hiperpresin que soportan las reas ms dbiles de la pared. Este trastorno es muy frecuente, detectndose en hasta el 50% de las personas de ms de 50 aos. Es ms frecuente en pases industrializados, probablemente en relacin con las dietas pobres en bra. En el 95% de los casos se localizan en el sigma. Suelen ser asintomticos (MIR 99-00F, 7). En ocasiones pueden presentar dolor recurrente, pero casi siempre las caractersticas sugieren un sndrome del intestino irritable. El diagnstico se hace generalmente de forma casual, en un enema opaco o
Pg. 39
MANUAL CTO 5 Ed.
colonoscopia que se realiza por otra sospecha diagnstica; si se trata de investigar esta enfermedad, el enema opaco es la prueba de eleccin. Pueden complicarse con hemorragia o inamacin, hablndose entonces de enfermedad diverticular del colon. Si no hay complicaciones, no requieren ningn tratamiento, recomendndose nicamente una dieta rica en bra.
17.1. Diverticulitis aguda.
Se debe a la inamacin de un divertculo, y con frecuencia se complica, afectando por contigidad a la zona peridiverticular. Se produce por obstruccin de la luz del divertculo con un material colnico conocido como fecalito. La obstruccin facilita la proliferacin bacteriana y a su vez el fecalito diculta la irrigacin, por lo que el divertculo inamado es susceptible de perforacin. De hecho, para que exista diverticulitis es imprescindible que haya microperforacin (lo cual no debe confundirse con la perforacin libre a cavidad peritoneal, que condiciona una peritonitis grave). El proceso inamatorio vara desde un pequeo absceso intramural o periclico hasta una peritonitis generalizada. Es ms frecuente en varones y se produce sobre todo en sigma y en colon descendente.
CLNICA. Algunos ataques pueden ser mnimamente sintomticos y se resuelven espontneamente. El cuadro clnico tpico consiste en ebre, dolor en hipogastrio o en fosa ilaca izquierda y signos de irritacin peritoneal (apendicitis izquierda). Es frecuente tanto el estreimiento como la diarrea en la fase aguda, y en un 25% hay hemorragia, generalmente microscpica. En los estudios analticos nos encontramos leucocitosis con desviacin izquierda. Entre las complicaciones de la diverticulitis aguda se incluyen: perforacin libre con peritonitis, sepsis y shock; perforacin localizada con formacin de un absceso; fstulas a otros rganos (especialmente a la vejiga); estenosis con obstruccin del colon.
DIAGNSTICO. El diagnstico en la fase aguda es clnico. El enema opaco o la colonoscopia no se deben realizar en este momento, dado que tienen riesgo de perforacin. La prueba de imagen ms til en esta fase es la TC, que nos permite valorar engrosamientos de la pared o abscesos peridiverticulares (MIR 03-04, 177). Una vez resuelta la fase aguda, puede realizarse enema opaco que puede demostrar una fuga del bario, una zona estentica o la presencia de una masa inamatoria periclica. En los casos en los que estas zonas estenticas plantean dudas con un tumor, se har colonoscopia. TRATAMIENTO. El tratamiento consiste en reposo intestinal, lquidos intravenosos y antibiticos, cubriendo gramnegativos y anaerobios. En abscesos de ms de 5 cm se puede realizar puncin drenaje guiada por TC (MIR 02-03, 12). El tratamiento quirrgico de forma programada est indicado en caso de brotes repetidos en el anciano, y tras el primer brote en el paciente joven. El tratamiento de urgencia se reserva para el caso de estenosis, hemorragia no controlada, perforacin con peritonitis o sepsis (MIR 96-97F, 255). De forma clsica, la ciruga se realiza en dos tiempos: reseccin y colostoma (procedimiento de Hartmann) con posterior reconstruccin del trnsito. Actualmente, si la peritonitis est localizada y el paciente puede soportar la intervencin, se tiende a realizar reseccin y anastomosis primaria con lavado intraoperatorio antergrado del colon, para evitar la colostoma y la segunda intervencin.
17.2. Hemorragia diverticular.
Es la causa ms frecuente de hemorragia digestiva baja masiva. Ocurre sobre todo en mayores de 60 aos. En el 70% de los casos, el sangrado proviene de un divertculo del colon derecho que no est inamado (pudiendo ser el sangrado masivo). En la mayora de los casos, la hemorragia cesa espontneamente y no suele recurrir. En estos no se necesita tratamiento adicional. La utilizacin de vasopresina puede ayudar a detener el sangrado. En el 20% de los casos recurre y pueden necesitar ciruga o embolizacin arterial (MIR 01-02, 8).
17.3. Divertculos del intestino delgado.
Se localizan con ms frecuencia en duodeno y yeyuno. Suelen ser asintomticos y raramente provocan diverticulitis, hemorragia o perforacin. El divertculo duodenal suele ser nico y tiende a localizarse en la segunda porcin del duodeno, con lo que puede ser causa de colestasis. Los divertculos yeyunales suelen ser mltiples y pueden facilitar el sobrecrecimiento bacteriano.
TEMA 18. ABDOMEN AGUDO.
El trmino abdomen agudo se aplica a cualquier dolor abdominal de inicio repentino (aunque la evolucin clnica de los sntomas puede variar desde minutos a semanas) que presente signos de irritacin peritoneal, siendo imprescindibles ambos datos para su diagnstico (MIR 01-02, 251). Tambin se incluyen las agudizaciones de procesos crnicos como pancreatitis crnica, insuciencia vascular, etc. Con frecuencia, se utiliza errneamente como sinnimo de peritonitis o de afectacin que precisa intervencin quirrgica de urgencia. Lo ms importante en la valoracin del paciente con abdomen agudo es la historia clnica y la exploracin fsica. Las pruebas de laboratorio y las de imagen nos ayudan a conrmar o excluir posibles diagnsticos, pero nunca deben sustituir al juicio clnico. Todo ello nos ayudar a tomar la decisin quirrgica. Son muchsimos los cuadros (intra y extraabdominales) que pueden causar abdomen agudo, muchos de los cuales no precisan ciruga (neumona basal, infarto agudo de miocardio inferior, cetoacidosis diabtica, porria aguda intermitente, enfermedad inamatoria plvica, diverticulitis aguda, etc.) (MIR 01-02, 18). Por ello, la indicacin quirrgica en un abdomen agudo (la principal cuestin que resolver) vendr dada por el grado de sospecha que tenga-
Figura 35. Operacin de Hartmann.
Pg. 40
Digestivo y Ciruga General
mos de la causa y la situacin clnica del paciente. La buena situacin del enfermo permite la utilizacin de pruebas complementarias encaminadas a aclarar el cuadro. Si no nos ayudan y el cuadro persiste, se indicar laparotoma, as como en pacientes con signos de gravedad (MIR 01-02, 16). Dolor. El dolor repentino que despierta al paciente se relaciona con perforacin de vscera hueca o estrangulacin. Un inicio lento e insidioso sugiere inamacin del peritoneo visceral o un proceso localizado. La progresin de un dolor sordo, mal localizado hacia otro agudo, constante y mejor localizado, se relaciona con una progresin de la patologa y sugiere la necesidad de intervencin quirrgica (MIR 9495, 63). Vmitos. En los trastornos quirrgicos, el dolor suele preceder a los vmitos, mientras que en la patologa mdica ocurre lo contrario. Es un sntoma de enfermedades gastrointestinales altas como GEA, pancreatitis, Mallory-Weiss o sndrome de Boerhaave. En la estenosis pilrica se caracterizan por la ausencia de bilis. En oclusiones del intestino delgado distal y colon pueden ser fecaloideos. Estreimiento. Tras una intervencin abdominal, se produce un leo reejo por bras aferentes viscerales que estimulan los nervios esplcnicos (bras eferentes del SNA simptico). La constipacin, falta de eliminacin de gases y heces, es caracterstica de la obstruccin intestinal que muchas veces acompaa a los plastrones inamatorios intraabdominales. Diarrea. La diarrea lquida, profusa, es caracterstica de la GEA. La diarrea sanguinolenta orienta hacia EII, disentera bacilar o amebiana. se basa en el aislamiento de un nico germen en el lquido peritoneal, siendo el ms frecuente el E. coli (MIR 96-97, 94). El tratamiento se basa en medidas de sostn, junto con antibiticos sistmicos. La mortalidad alcanza un 20-30%.
19.2. Peritonitis secundaria.
Se produce por diseminacin bacteriana desde un rgano cubierto por peritoneo (vscera o de una fuente externa por lesin penetrante). La causa ms frecuente es la perforacin de vscera hueca. La perforacin por lcera gastroduodenal es qumica y estril durante las primeras 6-12h, excepto en pacientes con aclorhidria. La concentracin bacteriana aumenta a medida que la perforacin se produce de forma ms distal. La orina y bilis extravasadas no infectadas son ligeramente irritantes, pero muy txicas si estn contaminadas. La ms grave es la peritonitis fecaloidea (perforacin de colon), que conlleva una mortalidad que puede llegar al 50% (MIR 96-97, 6). La infeccin es habitualmente polimicrobiana, aerobia y anaerobia. Los grampositivos son caractersticos de la perforacin gstrica, mientras que los gramnegativos y anaerobios predominan en las de apndice, colon y recto. Los gramnegativos predominantes son E. coli, estreptococos, Proteus, Enterobacter y Klebsiella. Entre los anaerobios predomina el Bacteroides fragilis y los clostridios.
TEMA 19. PERITONITIS.
La peritonitis es la inamacin de las capas del peritoneo. Frecuentemente se utiliza de manera inadecuada el trmino abdomen agudo como sinnimo de peritonitis; la peritonitis es una causa ms de abdomen agudo, pero tiene algunos datos que le coneren cierta personalidad propia. El peritoneo recubre la cavidad abdominal, denominndose peritoneo visceral cuando envuelve los rganos abdominales. Es una membrana semipermeable equivalente a la supercie cutnea corporal, que participa en el intercambio de lquidos con el espacio extracelular a un ritmo de 500 ml/h. Normalmente existe un trasudado de unos 50 ml de lquido peritoneal libre con capacidad antibacteriana. Se produce liberacin de brina con la consiguiente formacin de abscesos. La circulacin del peritoneo ayuda a eliminar contaminantes. Slo el peritoneo diafragmtico tiene capacidad de absorcin por medio de lagunas que se conectan de forma directa con los linfticos. Los movimientos respiratorios dirigen el lquido hacia la regin subdiafragmtica para su absorcin. La peritonitis puede ser primaria (en caso de ascitis previa que se infecta espontneamente) o secundaria a un proceso inamatorio o perforativo abdominal. En ambas, la evolucin de la enfermedad es similar: contaminacin seguida de estimulacin del sistema defensivo va complemento y eliminacin del agente con resolucin, o fracaso para eliminarlo, lo que lleva a la formacin de un absceso, y posible diseminacin en el husped y muerte. Los factores que inuyen en la peritonitis dependen del germen (tamao del inculo bacteriano, virulencia y duracin), de la lesin inicial (en el caso de las secundarias), de factores defensivos del husped (inmunodepresin, desnutricin, uso de esteroides, shock, hipoxemia) y de factores locales (hematoma, tejido desvitalizado, presencia de cuerpo extrao).
CLNICA. Los signos abdominales como dolor, hipersensibilidad, defensa, rigidez, distensin, neumoperitoneo y disminucin del peristaltismo preceden a los sistmicos como ebre, taquicardia, sudoracin, deshidratacin, oliguria, y shock. Cuando ya est instaurado el cuadro de peritonitis, aparece el abdomen en tabla (los signos de irritacin peritoneal llevados al extremo). Ante un shock inexplicable, debemos sospechar una sepsis intraperitoneal grave. El retraso diagnstico es una de las causas ms importantes de mortalidad elevada por peritonitis. Debemos hacer diagnstico diferencial con la poliserositis paroxstica familiar (ebre mediterrnea familiar), que se caracteriza por brotes recurrentes de dolor abdominal, irritacin peritoneal, ebre mayor de 38 C y leucocitosis. Se debe a la deciencia del inhibidor del C5a, presente normalmente en el lquido peritoneal. La colchicina es ecaz para prevenir (no tratar) la enfermedad. De hecho, la respuesta favorable es una prueba diagnstica denitiva. La infusin intravenosa de metaraminol provoca dolor en las personas afectadas por esta enfermedad, pero no en las sanas. TRATAMIENTO. Inicialmente se realiza reposicin hidroelectroltica y antibiticos va parenteral, de forma emprica, hasta conocer el resultado de los cultivos. Se utilizan diversas combinaciones, que incluyen cefalosporina + metronidazol, clindamicina + aminoglucsido, imipenem o, en caso de sospechar enterococo, ampicilina + aminoglucsido + clindamicina (MIR 96-97, 211). El tratamiento quirrgico es urgente y consiste en eliminar el material infectado, corregir la causa (perforacin, apendicitis...), lavado de la cavidad y drenaje. Pueden ser necesarias reintervenciones, y deben evitarse las anastomosis por el riesgo elevado de dehiscencia. Entre las complicaciones, encontramos los abscesos residuales, infecciones de pared, eventraciones, fstulas y sepsis con fallo multiorgnico. La mortalidad por peritonitis generalizada alcanza el 40%.
19.3. Abscesos intraabdominales.
Los sitios ms frecuentes son los cuadrantes inferiores, seguidos del espacio plvico, subheptico y subdiafragmtico. La clnica se caracteriza por la ebre persistente (a veces el nico sntoma), taquicardia, dolor y masa (por tacto rectal en las plvicas). La localizacin subfrnica condiciona la aparicin de disnea, dolor torcico, hipo, atelectasia basal y derrame pleural. Los plvicos pueden producir diarrea o sntomas urinarios. Los datos de laboratorio son inespeccos, destacando una leucocitosis variable. Un frotis cervical con infeccin gonoccica es especco de absceso tuboovrico. La mejor
19.1. Peritonitis primaria.
La peritonitis primaria o espontnea se produce por invasin bacteriana va hematgena o linftica (MIR 98-99F, 19). Es rara y se encuentra un riesgo ms alto en paciente con cirrosis y ascitis. La clnica es similar a la de la peritonitis secundaria. El examen de liquido asctico revela una leucocitosis mayor de 500/mm3 o con ms de 250/mm3 polimorfonucleares. Apoya el diagnstico una LDH<225. El diagnstico etiolgico
Pg. 41
MANUAL CTO 5 Ed.
prueba diagnstica es la TC. El tratamiento consiste en el drenaje guiado por ECO o TC, si est localizado y no tiene restos slidos, o quirrgico, si este falla o no es posible por ser mltiple o contener restos slidos o material necrtico espeso. La falta de mejora al tercer da de tratamiento indica que el drenaje fue insuciente o que existe otra fuente de infeccin. signos de irritacin peritoneal (primero, la hipersensibilidad y el rebote o Blumberg; despus, los restantes). Cuando la invasin bacteriana se extiende a la pared del apndice (fase supurativa aguda), la serosa inamada del apndice entra en contacto con el peritoneo parietal, reejando un dolor somtico que se origina en el peritoneo y se percibe como el desplazamiento clsico del dolor a la fosa ilaca derecha (MIR 96-97, 100; MIR 97-98, 248). La progresin del edema, secrecin e infeccin lleva a una oclusin del ujo arterial (apendicitis gangrenosa). Finalmente, el incremento de la presin intraluminal provoca una perforacin de la pared. Los fecalitos se asocian ms frecuentemente con progresin hacia apendicitis gangrenosa.
19.4. Otras peritonitis.
Tuberculosa. Se presenta como infeccin primaria, sin otro foco activo, en el 0,5% de los nuevos casos. Suele afectar a mujeres jvenes de reas endmicas. Se debe a reactivacin de un foco peritoneal secundario a la diseminacin hematgena o a la rotura de un ganglio mesentrico afectado. Son caractersticos los mltiples tubrculos pequeos, duros, sobreelevados en peritoneo, epipln y mesenterio. Los sntomas suelen ser crnicos (dolor, ebre sudoracin nocturna, prdida de peso, ascitis). El lquido peritoneal se caracteriza por la presencia de linfocitos, concentracin de protenas >3 g/dl. Se debe evitar el tratamiento quirrgico, salvo en casos de obstruccin intestinal recidivante o clnica invalidante. Granulomatosa. El talco (silicato de magnesio), las pelusas de gasa y la celulosa de las telas quirrgicas producen una respuesta granulomatosa por hipersensibilidad retardada entre 2 y 6 semanas despus de una intervencin quirrgica. Puede producir dolor abdominal y sntomas por obstruccin debido a adherencias, que puede requerir intervencin. En el lquido extrado por puncin es caracterstico el patrn en Cruz de Malta. Tiene muy buena respuesta al tratamiento con corticoides y antiinamatorios, a veces tan espectacular como para ser diagnstica.
TEMA 20. APENDICITIS AGUDA.
La inamacin del apndice es la patologa quirrgica aguda del abdomen ms comn. Se presenta en todas las edades, siendo ms frecuente en el segundo y tercer decenios de la vida. Es relativamente rara en grupos de edad extrema, aunque ms complicada. Afecta por igual a ambos sexos, salvo en el perodo comprendido entre la pubertad y los 25 aos, en que es ms frecuente en varones. Globalmente se estima que el riesgo de padecer una apendicitis es del 7 %. En torno al 1 % de los pacientes ambulatorios que consultan por dolor abdominal presentan una apendicitis aguda (2,3 % en el caso de los nios). La mortalidad en los casos no complicados es del 0,3 %, pasando a 1-3 % en caso de perforacin y llegando al 5-15 % en los ancianos.
Figura 36. Apendicitis aguda flemonosa.
20.3. Diagnstico.
Analticamente, destaca la existencia de leucocitosis con neutrolia y desviacin izquierda, as como el aumento de protena C reactiva (sta ltima aumenta progresivamente con la inamacin). El diagnstico de la apendicitis aguda es clnico en el 80 % de los casos. En los casos dudosos (sobre todo nios, ancianos y mujeres en edad frtil), se recurre a tcnicas de imagen: TAC (mayor sensibilidad) o ecografa (preferible en nios y mujeres jvenes) (MIR 02-03, 8; MIR 98-99F, 12).
20.1. Anatoma.
El apndice se encuentra en el ciego, con la base donde convergen las tenias clicas, y recibe su irrigacin a travs de la arteria apendicular, rama de la arteria ileoclica que deriva de la arteria mesentrica superior.
20.4. Diagnstico diferencial.
Determinados padecimientos simulan con tal exactitud una apendicitis aguda que son causa de laparotoma en ocasiones. Detallamos a continuacin los cuadros que no se explican en otros captulos. Adenitis mesentrica: suele estar precedida de una infeccin de las vas respiratorias altas, el dolor es ms difuso y puede haber linfadenopata generalizada. El tratamiento es la observacin, ya que cede de forma espontnea. La infeccin por Yersinia (enterocoltica y pseudotuberculosis) produce adenitis mesentrica, iletis, colitis y apendicitis aguda. Gastroenteritis aguda: puede haber calambres abdominales. En la gastroenteritis por Salmonella, el dolor es intenso, con rebote, escalofros y ebre. En la gastroenteritis por ebre tifoidea puede perforarse el leon distal, lo que requiere de intervencin quirrgica inmediata. Apendicitis epiploica: se debe al infarto de algn apndice epiploico por defecto de riego por torsin. Enfermedad inamatoria plvica: el dolor y la hipersensibilidad son de localizacin plvica y el tacto rectal es imprescindible, ya que el dolor a la movilizacin del cuello produce intenso dolor. La rotura de un folculo de Graaf ocurre en la mitad del ciclo menstrual (mittelschmerz) y el dolor se produce por derrame de sangre y lquido folicular a la cavidad abdominal. El hematoma de la vaina de los rectos: se produce de forma espontnea o tras un esfuerzo (toser, estornudar, deporte). Es ms frecuente en pacientes anticoagulados y mujeres (especialmente embarazadas y purperas). Puede causar signos de irritacin peri-
20.2. Etiopatogenia y clnica.
Clsicamente se arma que la apendicitis aguda se debe a infeccin originada por un problema obstructivo. En el 60% de los casos, la causa principal de la obstruccin es la hiperplasia de folculos linfoides submucosos. En el 30-40%, se debe a un fecalito o apendicolito (raramente visible en la radiologa), y en el 4% restante es atribuible a cuerpos extraos. Excepcionalmente (1%) es la forma de presentacin de tumores apendiculares. Sin embargo, recientemente hay autores que arman que el evento inicial en la patogenia de la apendicitis es una ulceracin de la mucosa de causa viral o bacteriana (sobre todo ha sido implicada la Yersinia). La historia natural de la apendicitis comienza con la obstruccin de la luz, que provoca un acmulo de secrecin mucosa, distensin del apndice, compromiso del drenaje venoso y linftico y sobrecrecimiento bacteriano (apendicitis focal aguda). La inamacin y el aumento de la presin en la luz en esta etapa son percibidos por el paciente como dolor visceral mal localizado, que tiende a ser periumbilical o epigstrico; esto es debido a que el apndice y el intestino delgado tienen la misma inervacin. En este momento aparecen ya en la exploracin los
Pg. 42
Digestivo y Ciruga General
toneal y reproducir perfectamente un cuadro de apendicitis (en el lado derecho) o diverticulitis (en el lado izquierdo), sobre todo si se infecta. Ante la sospecha, se debe realizar ecografa de pared abdominal y drenaje percutneo. del sistema nervioso simptico. El tratamiento es aspiracin gstrica por sonda, hidratacin o nutricin intravenosa y correccin de trastornos hidroelectrolticos. Si no responde a este tratamiento conservador, debe replantearse el diagnstico y puede requerir intervencin quirrgica. 2) Obstructivo o mecnico. Ver el tema de obstruccin intestinal. 3) Espstico. Es una hiperactividad descoordinada del intestino que se observa en la intoxicacin por metales pesados, porria y uremia. Se debe tratar la enfermedad sistmica. 4) Ileo de la oclusin vascular. Movilidad descoordinada del intestino isqumico.
SITUACIONES ESPECIALES. Apendicitis en nios. El riesgo de perforacin es mucho ms alto en lactantes y nios, llegando al 30%. Es ms frecuente la ebre alta y los vmitos. (MIR 00-01F, 189). Apendicitis en ancianos. Ocurre como en los nios; riesgo muy alto de perforacin y sintomatologa inespecca. Debemos guiarnos por la ebre, leucocitosis y defensa abdominal. En ocasiones se presentan como un cuadro obstructivo indolente (MIR 03-04F, 189). Apendicitis en el embarazo. Es la urgencia quirrgica ms frecuente en embarazadas. La mayora se presenta en el segundo trimestre del embarazo. Es un diagnstico difcil, ya que sntomas como el dolor y las nuseas son tpicas del embarazo, y segn progresa ste, el apndice se localiza en una posicin ms alta y lateral.
TEMA 22. OBSTRUCCIN INTESTINAL.
DEFINICIN. Ocurre obstruccin intestinal cuando hay interferencia en la progresin normal del contenido intestinal. Se denomina obstruccin mecnica cuando existe una verdadera barrera fsica que obstruye la luz intestinal. La localizacin ms frecuente es el intestino delgado. Se dice que hay una obstruccin en asa cerrada cuando tenemos obstruccin de los extremos aferente y eferente de un asa intestinal. La estrangulacin ocurre cuando un asa obstruida presenta adems oclusin de la irrigacin. La obstruccin colnica usualmente se presenta menos dramticamente, con menos propensin a la estrangulacin, excepto en el vlvulo; se puede presentar distensin masiva cuando existe una vlvula ileocecal competente; entonces se produce una obstruccin en asa cerrada.
20.5. Complicaciones.
1) Perforacin: caracterizada por dolor ms intenso y ebre mayor de 38C. Puede llevar a una peritonitis. 2) Absceso apendicular: cuando la perforacin es localizada por adherencias del epipln y el efecto tapn del fecalito, se forma un absceso periapendicular localizado. 3) Peritonitis: si la contaminacin se extiende, difunde por gravedad hacia el fondo de saco de Douglas o por la gotiera clica derecha, produciendo una peritonitis difusa. Aumentan la hipersensibilidad y la rigidez abdominal, junto con leo adinmico y ebre elevada. Puede haber alivio del dolor por descompresin de la obstruccin. 4) Pileebitis: es la tromboebitis supurativa del sistema venoso portal. Se acompaa de ebre, escalofros, ictericia leve y, posteriormente, abscesos hepticos. La TC es el mejor medio para descubrir la trombosis y el gas en la vena porta.
22.1. Obstruccin en intestino delgado.
ETIOLOGA. La causa ms frecuente de obstruccin de ID son las adherencias, seguidas de hernias (primera causa en pacientes sin ciruga previa), tumores (intrnsecos y extrnsecos), intususcepcin, vlvulo, EII, estenosis y brosis qustica. Tiene una mortalidad del 10% (MIR 00-01F, 19). CLNICA. Se caracteriza por dolor abdominal, vmitos (fecaloideos, si es distal), distensin abdominal (mayor cuanto ms distal sea la obstruccin), hiperperistaltismo con ruidos metlicos. Debemos descartar que el enfermo tenga una hernia incarcerada. En la estrangulacin, la ebre se eleva, el dolor se hace intenso y continuo y encontramos rigidez muscular.
20.6. Tratamiento.
El tratamiento de eleccin es la apendicectoma, previa administracin de antibiticos de forma prolctica y reposicin hidroelectroltica. Los pacientes obesos y las mujeres en edad frtil con dudas diagnsticas se benecian de un abordaje laparoscpico. Cuando se diagnostica en fase de plastrn apendicular (masa palpable y ms de una semana de evolucin) se instaura tratamiento antibitico intravenoso y se demora la ciruga unos tres meses (apendicectoma de demora o de intervalo) (MIR 00-01, 19).
TEMA 21. LEOS.
Se conoce con este nombre genrico a la detencin del trnsito digestivo, independientemente de su causa (paraltica u obstructiva). Se maniesta por malestar abdominal, nuseas y vmitos, junto con distensin abdominal, y disminucin o ausencia de peristaltismo. La Rx de abdomen muestra asas de intestino delgado y grueso con gas abundante y dilatadas, pudiendo mostrar niveles hidroareos si se realiza en bipedestacin.
TIPOS. 1) Paraltico o adinmico. Es causado por una agresin en la cavidad abdominal o sus fronteras. La causa ms frecuente es la ciruga abdominal (leo reejo posquirrgico). Tras la ciruga, el intestino delgado es el primero en recuperar la movilidad a las 24 h, seguido del estmago (24-48h), mientras que el colon tarda entre tres y cinco das. Otras causas son las lesiones que afectan al retroperitoneo, lesiones torcicas (neumona basal, fractura costal), causas sistmicas (hipopotasemia, hiponatremia, hipomagnesemia, hipocalcemia, anemia aguda o septicemia), medicamentos (morna y derivados, anticoagulantes, fenotiacinas) y estados que producen una hiperactividad
Figura 37. Niveles hidroareos.
Pg. 43
MANUAL CTO 5 Ed.
Entre los datos de laboratorio existe hemoconcentracin, alteraciones hidroelectrolticas y la amilasa srica puede estar aumentada. La leucocitosis nos debe hacer sospechar estrangulacin. Son caractersticos los niveles hidroareos en la radiografa de abdomen en bipedestacin o la dilatacin de asas en decbito (MIR 98-99F, 16). El colon suele estar desprovisto de gas. Debemos buscar aire en la va biliar y clculos biliares opacos de forma sistemtica. En caso de no resolverse o aparecer signos de isquemia o perforacin (irritacin peritoneal, ebre, acidosis metablica), est indicada la intervencin quirrgica (MIR 02-03, 17). En tumores del colon derecho y transverso (proximal al ngulo esplnico), se acepta de forma generalizada la reseccin con anastomosis primaria. La excepcin sera el paciente muy grave o con peritonitis generalizada por perforacin, que requiere ileostoma con exteriorizacin del extremo proximal. En tumores del colon izquierdo existen diversas actitudes posibles: extirpacin y colostoma (Hartmann), reseccin y anastomosis primaria tras lavado intraoperatorio altergrado o derivacin proximal (colostoma o cecostoma) (MIR 98-99F, 17). Estn apareciendo nuevos enfoques como la ablacin de la neoplasia con lser, insercin de endoprtesis va endoscpica o dilataciones con globo, con el n de resolver la obstruccin y posteriormente preparar el colon para reseccin y anastomosis primaria.
TRATAMIENTO. El 90% de las obstrucciones de ID se resuelven con SNG y reposicin hidroelectroltica. Es necesaria la intervencin quirrgica cuando sospechamos estrangulacin, el dolor y la ebre aumentan, y si no resuelve en un plazo de 3-5 das. Si existen adherencias y el intestino es viable, basta con realizar una enterlisis. El intestino gangrenado no viable debe resecarse, al igual que los tumores, realizando una anastomosis primaria, salvo en caso de peritonitis difusa. Los cuerpos extraos deben extraerse mediante enterotoma.
22.3. Pseudoobstruccin intestinal.
Es un trastorno crnico en el que existen signos y sntomas de obstruccin sin lesin obstructiva. Puede asociarse a esclerodermia, mixedema, lupus eritematoso, amiloidosis, esclerosis sistmica, lesiones por irradiacin, abuso de frmacos (fenotiacinas), miopata o neuropata visceral. Los pacientes tienen episodios recurrentes de vmitos, dolor y distensin abdominal de forma caracterstica. El tratamiento es el de la enfermedad de base y de apoyo (MIR 98-99, 46). El sndrome de Ogilvie es la pseudoobstruccin aguda de colon, y ocurre en pacientes ancianos, encamados, con enfermedades crnicas o en traumatismos (fractura vertebral). La sintomatologa es intermitente, siendo caracterstica la distensin abdominal sin dolor en las fases tempranas, que tpicamente afecta al colon derecho y transverso. Son raros los niveles hidroareos en las radiografas. Hay un elevado riesgo de perforacin cuando el dimetro cecal es mayor de 12 cm. El tratamiento es la descompresin con enemas y tratamiento de apoyo. Cuando fracasan los enemas y presentan dilatacin masiva del colon, est indicada una colonoscopia descompresiva. En casos raros hay que practicar una reseccin si hay perforacin o cuando fracasa la colonoscopia por el riesgo de perforacin. Actualmente se est utilizando con xito la neostigmina en el tratamiento de la pseudoobstruccin intestinal aguda en estos pacientes, evitndose la colonoscopia descompresiva y la ciruga.
22.2. Obstruccin en intestino grueso.
ETIOLOGA Y FISIOPATOLOGA. La obstruccin del colon suele estar causada principalmente por cncer colorrectal (ms frecuente en recto y sigma); tambin la pueden causar vlvulos, diverticulitis, EII y colitis actnica o rdica. A medida que aumenta la presin intraluminal, se diculta el retorno venoso mesentrico, cesando por completo cuando esta presin se iguala a la presin sistlica. Primero se afecta el ujo de la mucosa intestinal, lo que produce edema de pared y trasudacin de lquido hacia la luz intestinal, aumentando por tanto el defecto de riego y la distensin. Las secreciones normales del intestino quedan secuestradas en el tramo obstruido, lo que produce deshidratacin con prdida de electrlitos, principalmente potasio. El lugar ms frecuente de perforacin es el ciego porque tiene un dimetro mayor, y segn la Ley de Laplace, soporta una mayor tensin de pared. Tambin se perfora el lugar de la tumoracin primaria por adelgazamiento y distorsin de las capas normales del intestino. El defecto de riego sanguneo produce una translocacin bacteriana hacia los vasos y linfticos mesentricos, lo que multiplica las posibilidades de complicacin sptica en el postoperatorio. Al producirse la obstruccin, el colon responde con un aumento inicial del peristaltismo en la zona proximal al stop, junto con una disminucin de la actividad del hemicolon derecho y del leon terminal, en un intento de vencer la obstruccin. Segn progresa la obstruccin, esta actividad decrece hasta cesar por completo. Tiene una mortalidad del 20%. CLNICA. Los sntomas de la obstruccin de colon son dolor y distensin abdominal, vmitos y estreimiento, con incapacidad para expulsar gases y heces (MIR 98-99F, 13). La obstruccin debida a cncer colorrectal suele instaurarse de forma lenta, mientras que la debida a un vlvulo se produce de forma sbita. La distensin clica es mayor si se produce en asa cerrada o si la vlvula ileocecal es competente, lo que aumenta el riesgo de isquemia y perforacin. La perforacin se produce con ms frecuencia en el ciego y en el mismo tumor. Puede acompaarse de deshidratacin, septicemia, alteracin de los ruidos intestinales con ruidos metlicos, masa abdominal palpable y peritonitis. La aparicin de hepatomegalia y ascitis en un paciente intervenido de cncer colorrectal, sugiere carcinomatosis y, por tanto, mal pronstico. En un paciente con obstruccin de intestino grueso en el que aparece ebre, taquicardia o signos de irritacin peritoneal, debemos sospechar estrangulacin o perforacin, lo que requiere laparotoma de urgencia. TRATAMIENTO. Igual que en las obstrucciones de intestino delgado, el tratamiento inicial consiste en la colocacin de SNG y reposicin hidroelectroltica. La mayora se resuelve en 24-48h.
TEMA 23. VLVULOS DE COLON. 23.1. Etiopatogenia.
Vlvulo es la torsin axial de un segmento intestinal alrededor de su mesenterio. La localizacin ms frecuente es el sigma, seguido del ciego, y la menos frecuente es el ngulo esplnico. Los factores relacionados con vlvulo incluyen una dieta rica en bra vegetal (pases pobres), encamamiento prolongado, sigma largo con mesosigma mvil, uso prolongado de laxantes, intervenciones abdominales previas, embarazo, enfermedad cardiovascular y megacolon (enfermedad de Chagas y enfermedad de Hirschprung).
23.2. Vlvulo de sigma.
Es la localizacin ms frecuente. La torsin se produce en sentido antihorario. Se maniesta por dolor abdominal y distensin. Cuando progresa hacia gangrena, aparece ebre, leucocitosis y expulsin de lquido fecal teido de sangre. En la radiografa de abdomen se aprecia importante dilatacin colnica con una imagen de asa en omega o en grano de caf (MIR 03-04, 197). Por lo general, no es necesario el enema opaco y est contraindicado ante la sospecha de gangrena. El tratamiento inicial es intentar la reduccin no quirrgica mediante colonoscopia y colocacin posterior de una sonda rectal durante dos o tres das. De esta forma, la tasa de xitos es del 70%. Sin embargo, debido al elevado ndice de recurrencia (30-50%), debe realizarse reseccin electiva con anastomosis primaria tan pronto como sea posible. Si no se logra la descompresin por medios no quirrgicos, debe intervenirse. En caso
Pg. 44
Digestivo y Ciruga General
de gangrena, se realiza reseccin del segmento no viable y colostoma terminal (Hartmann). Si todava no hay signos de gangrena, puede realizarse reseccin y anastomosis primaria. Si existe megacolon, debemos realizar una colectoma subtotal con anastomosis ileorrectal. Recientemente se ha introducido la mesosigmoidoplastia como tratamiento del vlvulo, lo que evita la reseccin y anastomosis. La simple detorsin quirrgica se acompaa de elevada recidiva, por lo que no es recomendable. La isquemia mesentrica no oclusiva (IMNO), arterial o venosa, es ocasionada por un ujo mesentrico bajo (la segunda causa ms frecuente) por bajo gasto cardaco o vasoespasmo en el contexto de una arteriosclerosis subyacente. Debemos sospecharla en ancianos con factores de riesgo como infarto agudo de miocardio, insuciencia cardaca congestiva, disrritmias, hipovolemia por quemaduras, sepsis, pancreatitis, shock hemorrgico, uso de alfaadrenrgicos o digital (sta produce una contraccin paradjica y sostenida de la musculatura lisa arterial y venosa mesentrica). Cada vez son menos frecuentes por el uso de vasodilatadores generalizados como los bloqueantes de canales del calcio y los nitratos. La IMA arterial por trombo (la tercera ms frecuente) se origina sobre la base de una arteriosclerosis, y por ello, el paciente presenta antecedentes de isquemia mesentrica crnica con dolor postprandial, prdida de peso, miedo a los alimentos y saciedad temprana. La IMA venosa se produce por trombosis (TVM) y est favorecida por la hipertensin portal, sepsis, cirrosis, estados de hipercoagulabilidad (como el dcit de antitrombina III, dcit de protena C y S, disbrinogenemia, plasmingeno anormal, PV, trombocitosis, enfermedad de clulas falciformes), perforacin de vscera, pancreatitis, esplenomegalia, cncer, enfermedad diverticular, traumatismos y uso de anticonceptivos orales. El estasis venoso favorece la salida de lquido a la luz intestinal, con la consiguiente hipovolemia y hemoconcentracin (que adems disminuye el ujo arterial) y edema de pared.
Figura 38. Vlvulo de sigma: imagen caracterstica en grano de caf.
23.3. Vlvulo de ciego.
Es la segunda localizacin ms frecuente. El cuadro clnico es el de una obstruccin de intestino delgado. Es tpico el dolor agudo clico (sntoma ms frecuente). Radiolgicamente encontramos un ciego ovoide muy dilatado en epigastrio o hipocondrio izquierdo. La descompresin no quirrgica es poco til, por lo que el tratamiento de eleccin es la ciruga. Cuando se presenta gangrena, es obligada la reseccin, realizando exresis del tejido gangrenado ms ileostoma proximal y fstula mucosa (de colon ascendente o transverso), sin realizar anastomosis. Si no existe gangrena, hay ms opciones teraputicas: a) cecopexia (jacin al parietoclico derecho), b) hemicolectoma derecha o, c) en pacientes extremadamente graves, cecostoma. Debemos distinguirlo de la bscula cecal, trastorno producido por un pliegue anteromedial del ciego, de tal forma que ste se mueve hacia delante y arriba. Debido a que no ocurre torsin axil, no hay compromiso vascular. Se conrma mediante enema con contraste.
MANIFESTACIONES CLNICAS. La caracterstica clnica precoz ms frecuente y signicativa es la severidad del dolor abdominal, desproporcionado a los escasos signos fsicos, as como la falta de respuesta a la analgesia con narcticos. El antecedente de evacuacin del intestino al iniciarse el dolor y una historia de patologa cardaca. Inicialmente el dolor es clico y localizado en epigastrio o mesogastrio; posteriormente continuo y generalizado. A menudo aparece hemorragia oculta en heces (prueba del guayaco positiva) o heces teidas de sangre. El abdomen no llega a distenderse hasta etapas nales. En las etapas iniciales, cuando debe hacerse el diagnstico, en la exploracin fsica no aparece rigidez abdominal, que aparece posteriormente con hipersensibilidad; los ruidos hidroareos, pese a que en los primeros momentos pueden estar aumentados, rpidamente disminuyen hasta desaparecer en el tpico silencio abdominal. El infarto intestinal produce un olor fecaloideo del aliento. La trombosis venosa mesentrica aguda (TVM) tiene la misma sintomatologa, incluso ms larvada, dolor desproporcionado a los datos fsicos, progresin lenta y sostenida de ms de 48 horas, lo que hace que se retrase el diagnstico y aumente la mortalidad. DIAGNSTICO. Es difcil llegar a un correcto diagnstico clnico, especialmente en oclusiones de un segmento corto de intestino, por lo que se requiere sospecharla ante cuadros de dolor abdominal en el contexto referido. Es caracterstica la elevacin del recuento leucocitario con predominio de formas inmaduras (desviacin izquierda), as como la elevacin de diferentes enzimas intracelulares (LDH) y amilasa sangunea. Existe elevacin del hematocrito y la hemoglobina (hemoconcentracin). Es frecuente la acidosis metablica con dcit de base en la gasometra. La radiologa muestra habitualmente asas de intestino delgado dilatadas e leo adinmico, engrosamiento de la pared del intestino. En casos avanzados, puede verse neumatosis de la pared intestinal y gas en la vena porta (signo ominoso)(ver gura 39). En manos expertas, el Eco-Doppler puede comprobar el ujo disminuido en lesiones proximales de la AMS o del tronco celaco. La sola sospecha de IMA es indicacin de arteriografa mesentrica, que es el estudio diagnstico denitivo, y deben realizarse proyecciones anteroposterior y lateral (para visualizar el origen del tronco celaco y de la AMS) (MIR 96-97F, 59). Es clsico el signo del menisco en el lugar de la oclusin. En la IMNO, revela mltiples reas de estrechamiento e irregularidad (signo de la ristra de salchichas). En la trombosis venosa mesentrica existe reujo del material de contraste hacia la aorta, y durante la fase venosa, hay un defecto o ausencia de llenado de la vena porta.
TEMA 24. ENFERMEDADES VASCULARES INTESTINALES. 24.1. Isquemia mesentrica aguda (IMA).
Es un cuadro grave de elevada mortalidad, en el que la sospecha diagnstica hay que establecerla con la clnica, en un paciente con enfermedades predisponentes (cardiopata). Es un cuadro clnico caracterizado por la afectacin del ujo arterial de la arteria mesentrica superior. Se produce entonces una isquemia de la mucosa intestinal que se inicia en las microvellosidades, alterando la absorcin, y posteriormente afecta a todas las capas del intestino hasta producir el infarto del intestino delgado y/o del colon derecho. La isquemia aguda arterial puede ser producida por un mbolo o por un trombo. En la IMA arterial emblica (la ms frecuente), ste se origina por lesiones valvulares o arritmias cardacas (desde trombos postinfarto del ventrculo izquierdo o brilacin auricular por estenosis mitral) y se localiza a 3-10 cm distal del origen de la arteria clica media (MIR 99-00, 173).
Pg. 45
MANUAL CTO 5 Ed.
mesentrica superior. En todos los casos, debe instaurarse tratamiento con heparina y anticoagulacin de por vida.
24.2. Isquemia mesentrica crnica o angina intestinal.
Es un trastorno poco frecuente en el que es importante el diagnstico precoz para prevenir el infarto. Es ms frecuente en mujeres y en fumadores. Se asocia a HTA, coronariopata o enfermedad vascular cerebral. Ocurre por arteriosclerosis de por lo menos 2 de las 3 principales arterias mesentricas. La mayora tienen afectados el tronco celaco y la arteria mesentrica superior. Se maniesta en circunstancias de elevada demanda de ujo sanguneo esplcnico, por lo que tambin recibe el nombre de angina intestinal.
Figura 39. Gas portal en un infarto mesentrico.
La prueba diagnstica ms adecuada en la TVM aguda es la TC, que demuestra un trombo en la vena mesentrica superior, junto con engrosamiento de la pared intestinal, neumatosis y mesenterio en tiras.
TRATAMIENTO. Inicialmente reposicin hidroelectroltica, correccin de la acidosis y administracin de antibiticos. La presencia de signos de peritonismo requiere exploracin quirrgica urgente. En la isquemia mesentrica oclusiva, tras la estabilizacin del paciente y administracin de heparina, se practicar revascularizacin mediante embolectoma o by-pass con injerto de dacron o vena safena, en caso de trombosis. Hay que asegurarse de la viabilidad intestinal. Si hay evidencia de infarto intestinal, se debe realizar una reseccin del intestino no viable (MIR 00-01, 18).
CLNICA, DIAGNSTICO Y TRATAMIENTO. Afecta generalmente a pacientes mayores. Se caracteriza por dolor sordo, clico, periumbilical o hipogstrico, que surge 15-30 minutos despus de las comidas y persiste varias horas. Es tan tpico el dolor postprandial que se considera patognomnico. El signo fsico ms frecuente es la importante prdida de peso por disminucin de la ingesta (miedo a la comida) (MIR 97-98, 116). En la mitad de los casos se ausculta un soplo abdominal sistlico. No suele haber anomalas bioqumicas, salvo las propias de la desnutricin. El mtodo diagnstico de eleccin es la arteriografa (MIR 96-97, 98). El nico tratamiento denitivo es la revascularizacin quirrgica mediante by-pass con injerto de dacron o vena safena, o endarterectoma. La TVM crnica es asintomtica o produce dolor abdominal vago y distensin. La TC es la prueba ms sensible. En la mayor parte de los casos, la circulacin colateral es suciente para el drenaje del intestino afectado.
24.3. Colitis isqumica.
Se caracteriza de forma bsica por la insuciencia circulatoria del colon. Puede ser oclusiva (por mbolos o trombos, por hipercoagulacin, HT portal o pancreatitis) o no oclusiva (debido a bajo ujo de cualquier origen, y vasoconstriccin enrgica por cocana, digital, anticonceptivos orales, descongestivos nasales y algunos AINEs). La regin ms frecuentemente localizada es el ngulo esplnico del colon (punto de Grifth), aunque est aumentando la incidencia en el colon derecho por casos de bajo gasto. No suele afectar al recto (MIR 95-96, 65). En la mayora de los pacientes no se identica la etiologa del cuadro. Es ms frecuente en varones ancianos con trastornos cardiovasculares, diabetes o insuciencia renal. Ocurre en ausencia de oclusin arterial mesentrica. A partir de las fases iniciales, si la isquemia progresa, puede evolucionar hacia ulceracin y posterior estenosis del segmento clico afectado. En algunos casos, si la isquemia se hace transmural, puede originar gangrena del segmento afecto. Es tpica la colitis isqumica tras la ciruga reconstructiva de la aorta abdominal, que afecta caractersticamente al colon sigmoide y aparece en el 5% de las reparaciones aneurismticas. Debemos sospecharla si en la arteriografa preoperatoria existe un llenado retrgrado de la arteria mesentrica inferior a partir de la arteria mesentrica superior.
Figura 40. Infarto mesentrico: intestino inviable.
En pacientes con isquemia no oclusiva (IMNO), no es preciso tratamiento quirrgico. Durante la arteriografa se inyectan vasodilatadores (papaverina) intraarteriales. No debe administrarse heparina sdica de forma simultnea, por su incompatibilidad qumica con la papaverina. Igualmente, hay que tratar de corregir los factores precipitantes. Requiere exploracin quirrgica si existen signos de isquemia o necrosis (hipersensibilidad y defensa), leucocitosis creciente, hemorragia gastrointestinal, neumoperitoneo o gas intramural. La TVM aguda se debe tratar quirrgicamente en caso de peritonitis. Puede ser necesaria la reseccin intestinal y se han descrito trombectomas si el trombo se halla localizado en la parte proximal de la vena
CLNICA. Es caracterstico el dolor moderado tipo clico, de inicio sbito, y que puede acompaarse de rectorragia o diarrea sanguinolenta. Es poco frecuente el vmito. Puede manifestarse de forma fulminante, o ms habitualmente de forma subaguda. Cuando progresa hacia la gangrena, el dolor se vuelve constante y aparecen sntomas de abdomen agudo. En casos crnicos pueden producirse estenosis segmentarias de colon, con el consiguiente riesgo de obstruccin. DIAGNSTICO. El diagnstico denitivo se realiza por colonoscopia. Rara vez se recurre al enema opaco, el cual revela el dato clsico de las impresiones digitales o estenosis en el segmento clico afectado. Est contraindicado
Pg. 46
Digestivo y Ciruga General
en pacientes con sospecha de gangrena. La arteriografa no es til y no demuestra anomalas vasculares, lo cual sugiere que se trata de una enfermedad de la microvascularizacin. casi estn aceptados como la primera opcin teraputica, reservando la ciruga para cuando no es posible su realizacin. Los procedimientos percutneos tambin tienen riesgo de necrosis heptica, formacin de abscesos y sepsis, que deben ser tenidos en cuenta.
TRATAMIENTO. En la colitis isqumica transitoria (la ms frecuente), los sntomas son leves y se controlan bien con medidas conservadoras (MIR 98-99, 49). En la colitis estenosante y gangrenosa est indicada la reseccin segmentaria, con o sin anastomosis, en funcin de la afectacin inamatoria y la peritonitis existente en el cuadro.
25.3. Angiodisplasia intestinal.
Las angiodisplasias o ectasias vasculares son una de las causas ms frecuentes de hemorragia digestiva baja, la ms frecuente despus de los 60 aos, en los casos de sangrado recurrente. En general, el sangrado suele ceder de forma espontnea y raramente es catastrco. Son lesiones de tipo degenerativo: con dilatacin, tortuosidad de vnulas y capilares, y en fases avanzadas, fstulas arteriovenosas que facilitan el sangrado. Se asocian con edad avanzada y dos tercios de ellas aparecen en personas de ms de 70 aos. Generalmente son mltiples, menores de 5 mm de dimetro y se localizan con ms frecuencia en ciego y colon derecho. En algunos casos se asocia a estenosis de la vlvula artica (MIR 99-00F, 255). El mtodo diagnstico de eleccin es la colonoscopia (MIR 96-97, 91), que permite adems electrocauterizacin, laserterapia o esclerosis de la lesin. La angiografa tambin puede localizar las lesiones muy bien y es til en casos de sangrado activo para administrar vasopresina intraarterial o embolizar el vaso. Si persistiera la hemorragia, o no fuera posible el tratamiento endoscpico, ya que las lesiones sangrantes fuesen grandes y mltiples, se indicara tratamiento quirrgico mediante hemicolectoma (generalmente derecha, que es su asiento ms frecuente). En ocasiones, ha sido til el tratamiento con estrgenos y progestgenos (MIR 99-00, 169).
TEMA 25. ANEURISMAS ARTERIAS ESPLCNICAS (VISCERALES). ANGIODISPLASIA.
Es una enfermedad vascular poco frecuente, pero grave por su alto riesgo de mortalidad. La ms frecuente es la de la arteria esplnica, seguida de la arteria heptica, AMS, tronco celaco, arterias gstricas y gastroepiploicas, siendo los menos frecuentes los de la AMI.
25.1. Aneurismas de la arteria esplnica.
La mayora se localizan en el tercio medial o distal de la arteria. Es ms frecuente en mujeres. La presencia de un aneurisma esplnico en una mujer en edad frtil es una situacin grave y potencialmente mortal, tanto para el feto como para la futura madre. Las causas son defectos de la tnica media, inuencia de cambios hormonales sobre las paredes arteriales que se producen durante el embarazo (es ms frecuente en multparas), aumento del ujo arterial esplnico (como en el embarazo, hipertensin portal, esplenomegalia), arteriosclerosis, inamaciones (pancreatitis, colecistitis, las vasculitis y los ADVP). La mayora son asintomticos y se descubren casualmente en una radiografa de abdomen como una calcicacin curvilnea o en anillo de sello en el hipocondrio izquierdo. La tcnica denitiva de diagnstico es la arteriografa. Cuando son sintomticos, producen dolor epigstrico o en el hipocondrio izquierdo. La rotura produce dolor intenso y shock hipovolmico. El fenmeno de la doble rotura consiste en que, primero se rompe hacia el saco epiploico, donde se contiene y se estabiliza, pero luego progresa saliendo a travs del hiato de Winslow hacia la cavidad peritoneal. Pueden romperse hacia el estmago, dando HDA, o stulizar haca la va biliar y causar hemobilia. Requieren tratamiento quirrgico slo los pacientes sintomticos, mujeres embarazadas y en edad frtil, los pseudoaneurismas de los procesos inamatorios y los asintomticos de ms de 2 cm.
TEMA 26. TUMORES DE INTESTINO DELGADO.
Son tumores poco frecuentes. Las lesiones benignas son mucho ms frecuentes que las malignas, pero cuando son sintomticos, la mayora son malignos.
26.1. Tumores benignos de intestino delgado.
Son tumores poco frecuentes y de difcil diagnstico por sus sntomas inespeccos y su inaccesible localizacin. El 75-90% de los tumores de intestino delgado son benignos, siendo los adenomas o plipos los ms frecuentes (ver poliposis intestinal). La lesin sintomtica ms frecuente del intestino delgado es el leiomioma. La indicacin ms frecuente de intervencin quirrgica de un leiomioma es la hemorragia. La intervencin est indicada cuando se descubren porque se hacen sintomticos o se complican: se presentan como obstruccin intestinal, hemorragia y dolor crnico recidivante. Los tumores benignos son la causa ms frecuente de intususcepcin en el adulto. Otros tumores benignos son los lipomas, bromas, neurobromas y hemangiomas.
25.2. Aneurisma de la arteria heptica.
Existe un aumento en la incidencia de estos aneurismas, debido al aumento de los procedimientos diagnsticos y teraputicos de las vas biliares, y al incremento en el uso de la TC (que hace que se diagnostiquen con ms frecuencia). Sus causas son los traumatismos sobre la arteria, aneurismas micticos en ADVP , arteriosclerosis, vasculitis (PAN), pancreatitis y colecistitis. La mayora son aneurismas falsos, solitarios y extrahepticos, localizados en la arteria heptica comn o en la heptica derecha. Son ms frecuentes en varones. La mayora son asintomticos. Los sintomticos producen dolor abdominal, hemorragia gastrointestinal o hemobilia e ictericia por compresin extrnseca. Puede palparse una tumoracin pulstil y auscultarse soplo. Los extrahepticos pueden producir shock hipovolmico por rotura hacia la cavidad abdominal. Los intrahepticos producen la trada clsica de clico biliar, hemobilia e ictericia obstructiva. El diagnstico de localizacin es la arteriografa. Por su alto riesgo de rotura, deben tratarse de forma enrgica (a diferencia de los de la esplnica). Se necesita conocer el ujo arterial heptico y su localizacin para el tratamiento correcto. Actualmente estn en auge los procedimientos de embolizacin percutnea por cateterismo o la oclusin percutnea por espirales, que
26.2. Tumores malignos de intestino delgado.
Las neoplasias malignas ms comunes son adenocarcinoma, tumor carcinoide, linfoma y leiomiosarcoma. El adenocarcinoma es el tumor maligno ms frecuente y suele localizarse en zona distal del duodeno y yeyuno proximal, excepto aquellos que surgen en el contexto de una enfermedad de Crohn, que se localizan en leon terminal. El tratamiento de estos tumores es fundamentalmente quirrgico, con reseccin amplia y linfadenectoma regional. Cuando el tumor es irresecable, puede realizarse una derivacin del segmento afectado para evitar el desarrollo de una obstruccin intestinal (MIR 96-97, 82). Los linfomas afectan con mayor frecuencia el leon y la mayora son tipo no Hodgkin de alto grado y localizados. Su incidencia es mayor en celacos. Existe una variedad difusa denominada linfoma mediterrneo, que en ocasiones puede presentar en sangre y en secreciones intestinales una Ig A anormal, con una cadena pesada alfa ms corta de lo normal y ausencia de la cadena ligera (enfermedad de Seligman o de las cadenas pesadas). Se requiere ciruga para establecer el diagnstico, mediante
Pg. 47
MANUAL CTO 5 Ed.
una reseccin intestinal. Se asociar radioterapia o quimioterapia tras la ciruga. Los leiomiosarcomas tienden a ulcerarse y sangrar. Las metstasis de otros tumores son raras, pero estn descritas hasta en el 50% de los pacientes que mueren por melanoma maligno. Otros tumores son los carcinomas de crvix, rin, mama y pulmn. Cursan como hemorragia u obstruccin, y deben ser resecados. Los tumores duodenales son comentados en el apartado de tumores periampulares y requieren duodenopancreatectoma ceflica (operacin de Whipple). Los tumores carcinoides se comentan en Endocrinologa. tirpado totalmente, no es preciso otro tratamiento (s un seguimiento estrecho). Si resulta un carcinoma inltrante del pedculo del plipo, deber tratarse como cncer (si bien puede ser suciente una colectoma ms econmica que las convencionales) (MIR 00-01, 9).
TEMA 27. POLIPOSIS Y CANCER HEREDITARIO DE COLON.
Los plipos de colon pueden ser simples o mltiples, ssiles o pedunculados, espordicos o formando parte de un sndrome heredado. Su importancia viene de que pueden sangrar y que algunos de ellos pueden malignizarse. Desde el punto de vista histolgico los plipos de colon pueden clasicarse en: 1) Plipos hiperplsicos, que representan una proliferacin normal de la mucosa intestinal, tendiendo a ser pequeos, menores de 5 mm, y asintomticos. Representan el 20% de todos los plipos de colon y la mayora de los plipos en recto y sigma distal. No son neoplsicos (MIR 00-01, 229). 2) Plipos inamatorios, se ven sobre todo en pacientes con colitis ulcerosa y tampoco son neoplsicos. 3) Plipos adenomatosos, que son los verdaderamente neoplsicos, ya que presentan cierto grado de displasia epitelial.
27.1. Plipos adenomatosos.
La prevalencia de adenomas colnicos aumenta con la edad apareciendo en el 30-40% de los individuos de ms de 60 aos. Son raros donde la incidencia de cncer colorrectal es baja. Desde el punto de vista histolgico se clasican en: Adenomas tubulares, que suponen el 60% de los casos y habitualmente son pequeos y pedunculados. Adenomas vellosos, que generalmente son ms grandes y ssiles suponiendo el 10%. Adenomas tubulovellosos, que suponen el 20-30% de los casos. Todos ellos pueden tener variables grados de displasia, desde leve hasta severa (siendo ms frecuente la displasia en los vellosos). Menos del 1% de los adenomas acaban evolucionando a un cncer colorrectal; sin embargo, est clara su relacin. Los factores que inuencian el potencial de malignizacin son: El tamao: con una relacin directa. Los tumores de ms de 2 cm, tienen un riesgo de casi el 50% de transformacin maligna. El tipo histolgico: teniendo ms riesgo los vellosos, menos riesgo los tubulares y un riesgo intermedio los tubulovellosos. El grado de displasia: que generalmente tambin se correlaciona con el tamao y con el tipo histolgico. La presencia de determinadas alteraciones citogenticas. Desde el punto de vista clnico, la mayora son asintomticos, y cuando dan clnica, lo ms frecuente es que den hemorragias. Los vellosos a veces dan diarrea acuosa e hipocaliemia. En cuanto al manejo, se recomienda hacer una polipectoma endoscpica y, si no es posible por ser muy grande, haber muchos o existe inltracin tras la polipectoma, se debe hacer reseccin del colon afectado o colectoma (MIR 00-01, 14;MIR 99-00, 158; MIR 95-96F, 127). Por tanto, los plipos de pequeo tamao (menores de 2-3 cm) se quitan por endoscopia, mientras que los de mayor tamao generalmente requieren extirpacin quirrgica. Si se trata de un adenoma velloso, habr que asegurarse de que la extirpacin es completa y no queda parte del plipo que pueda contener un carcinoma (esto es especialmente importante si hay signos de displasia). Cuando en el estudio anatomopatolgico de un plipo encontramos un carcinoma in situ (no pasa membrana basal) (MIR 03-04, 236) ex-
Figura 41. Plipo de colon (endoscopia).
27.2. Sndromes de poliposis.
27.2.1. Poliposis adenomatosas. Este trmino incluye actualmente a la poliposis colnica familiar, sndrome de Gardner, sndrome de Turcot y otras variantes, la aparicin de uno u otro sndrome depende del tipo de mutacin que exista en el cromosoma 5, siendo todos de transmisin Autosmica Dominante. Se tratan con colectoma prolctica (MIR 99-00, 161).
Tabla 12. Sndromes relacionados con plipos y cncer.
Sndromes de poliposis hereditarias. Poliposis adenomatosas. - Poliposis adenomatosa familiar. - Sndrome de Gardner. - Sndrome de Turcot. Poliposis hamartomatosas. - Sndrome de Peutz-Jeghers. - Poliposis juvenil. - Enfermedad de Cowden. - Neurobromatosis. Carcinoma hereditario de colon no asociado a poliposis. Tipo I ( sd. de Lynch tipo I ). Tipo II ( sd. de Lynch tipo II ). Sd. de Muir-Torre. Sndrome de poliposis no hereditarias. Sndrome de Cronkhite-Canada. Poliposis inamatoria. Poliposis linfoide benigna o maligna. Pneumatosis cystoides intestinalis.
POLIPOSIS COLNICA FAMILIAR. Es la forma ms frecuente de poliposis adenomatosa. Se caracteriza por la presencia de cientos o miles de plipos adenomatosos en colon
Pg. 48
Digestivo y Ciruga General
(MIR 97-98, 245). Los plipos son habitualmente menores de 1 cm de dimetro y pueden ser ssiles o pediculados. La alteracin gentica parece ser debida a mutaciones puntuales o microdeleciones del gen APC situado en el brazo largo del cromosoma 5. Histolgicamente pueden ser tubulares, tubulovellosos o vellosos. La media de edad de aparicin de los plipos es 25 aos, con el desarrollo de cncer de colon sobre los 40 aos (MIR 98-99F, 20; MIR 99-00, 166). La localizacin del cncer de colon en estos pacientes es la misma que para la forma espordica. Casi el 20% de los pacientes no tiene una historia familiar, sugiriendo una mutacin espontnea. Entre las manifestaciones extracolnicas, aparecen osteomas mandibulares y plipos en tracto gastrointestinal superior. En el fundus son habitualmente hiperplsicos. En antro, duodeno e incluso leon son adenomas. Existe riesgo de degeneracin de estos adenomas en adenocarcinomas, sobre todo a nivel periampular. Otra lesin extracolnica que puede verse es la hipertroa congnita del epitelio pigmentado de la retina, que consiste en la aparicin de lesiones ovoides pigmentadas que pueden verse uni o bilateralmente. El tratamiento es la ciruga, porque el riesgo de malignizacin es casi del 100% (MIR 99-00, 166). Actualmente, la proctocolectoma con reservorio ileal es el mejor tratamiento, una vez que se han detectado los plipos. En ocasiones se puede realizar colectoma y anastomosis ileorrectal, con lo que se consigue menos radicalidad, pero mayor calidad de vida. Con nes de screening, a todos los miembros potencialmente afectados debe realizrseles sigmoidoscopia, comenzando a los 12 aos. Si se encuentran plipos, debe repetirse cada dos aos y, si no hay plipos, cada tres hasta la edad de los 40. Si se encuentran plipos, se debe programar ciruga de forma individualizada, si es posible no antes de los 20 aos. Es til tambin el estudio del ojo para detectar hipertroa del epitelio pigmentario de la retina, ya que si esta alteracin aparece en el probando y no en sus descendientes, estos no tendrn poliposis colnica. El screening de familiares por marcadores genticos (anlisis del gen APC en leucocitos de sangre perifrica) est comenzando a realizarse de forma rutinaria.
SNDROME DE MUIR-TORRE. Es un cuadro raro que se trasmite por herencia AD. Hay menos de 100 plipos adenomatosos en el colon proximal con riesgo de cncer. Se asocia a alteraciones cutneas como tumores basocelulares, de clulas escamosas o sebceos. El tratamiento es la colectoma total. 27.2.2. Poliposis hamartomatosas. SNDROME DE PEUTZ-JEGHERS. Se trasmite con herencia AD y asocia pigmentacin mucocutnea y poliposis gastrointestinal. No se ha identicado el gen alterado. Durante la infancia de estos pacientes aparece pigmentacin melantica alrededor de la nariz, labios, mucosa bucal, manos y pies. Ocasionalmente aparecen pigmentaciones genitales y perianales. En la pubertad pueden desaparecer las pigmentaciones, excepto las de la mucosa oral. Los plipos pueden aparecer en estmago, intestino delgado y colon, siendo sobre todo frecuentes en intestino delgado y raramente se malignizan. Son hamartomas. Pueden ser mltiples y, cuando crecen, pueden dar lugar a hemorragia gastrointestinal aguda o crnica, obstruccin intestinal o intususcepcin. Se han descrito cnceres en duodeno, yeyuno, leon y colon. En un estudio, casi el 50% de los pacientes tuvieron cnceres intestinales o extraintestinales, con una media de edad de 50 aos al diagnstico. Tambin pueden aparecer plipos benignos en localizaciones extraintestinales incluyendo nariz, bronquios, vejiga, vescula biliar y conductos biliares. En el 5-12% de mujeres pueden aparecer quistes o tumores ovricos. En varones jvenes pueden aparecer tumores testiculares de clulas de Sertoli con signos de feminizacin. Otros tumores que pueden aparecer son: mama (a menudo bilateral), pncreas, colangiocarcinoma y cncer de vescula biliar. El screening del probando y de los familiares potencialmente afectados incluye colonoscopia, radiografa gastrointestinal, ecografa plvica en mujeres y examen testicular en varones. POLIPOSIS JUVENIL. Existen tres formas de poliposis juvenil familiar, todas ellas con herencia AD: la poliposis coli familiar juvenil (la existencia de plipos se limita al colon), la poliposis familiar del estmago y la poliposis juvenil generalizada. Los plipos son hamartomas cubiertos por un epitelio glandular normal. Se encuentran sobre todo a nivel rectal en nios, pudiendo ser nicos o mltiples. Al crecer pueden dar lugar a hemorragia, obstruccin o intususcepcin, sobre todo en nios. Hay un aumento de riesgo de cncer de colon, aunque no se sabe en qu grado. No hay riesgo de cncer gstrico. El screening se hace mediante colonoscopia de los miembros afectados, repitindola en aquellos en los que se hayan identicado plipos o se hayan resecado. Tambin se deben hacer radiografas de intestino delgado. La ciruga est indicada cuando son sintomticos o se sospecha degeneracin maligna. Se realiza colectoma. ENFERMEDAD DE COWDEN (SNDROME DE LOS HAMARTOMAS MLTIPLES). Se transmite con herencia AD. Se caracteriza por aparicin de lesiones mucocutneas, incluyendo tricolemomas faciales, queratosis acra y papilomas orales. En el 50% de los pacientes aparece enfermedad mamaria, que va desde enfermedad broqustica a cncer, con frecuencia bilateral. Un 15-20% de los pacientes tienen trastornos tiroideos como bocio multinodular y cncer. Pueden aparecer tambin lipomas cutneos, quistes ovricos, leiomiomas uterinos, trastornos esquelticos y plipos gastrointestinales. Estos plipos pueden ser hamartomatosos, juveniles, lipomatosos e inamatorios y no tienen riesgo de cncer. SNDROME DE CRONKHITE-CANADA. Similar a la poliposis juvenil generalizada que asocia alteraciones ectodrmicas: atroa ungueal, alopecia e hiperpigmentacin. NEUROFIBROMATOSIS. En la neurobromatosis tipo I o enfermedad de von Recklinghausen pueden aparecer neurobromas submucosos en el tracto gastrointestinal. Pueden dar lugar a dolor abdominal y sangrado. Se han descrito transformaciones a neurobrosarcomas.
POLIPOSIS COLNICA FAMILIAR ATENUADA Es una forma de poliposis colnica familiar con menos nmero de plipos, desarrollo algo ms tardo de los mismos y malignizacin a edades ms avanzadas. Su tratamiento es igualmente la colectoma prolctica. SNDROME DE GARDNER. Comparte todos los hallazgos de la poliposis colnica familiar. Los tratamientos mdico y quirrgico son iguales. La alteracin gentica se encuentra tambin en mutaciones a nivel del gen APC del cromosoma 5. La distincin entre los dos sndromes se hace en base a las manifestaciones extraintestinales: osteomas en crneo, mandbula y huesos largos; tumores desmoides; anormalidades dentales; quistes epidermoides y sebceos; lipomas; bromas; tumores de tiroides, glndulas suprarrenales, rbol biliar e hgado. Tambin puede aparecer hipertroa del epitelio pigmentario de la retina. Una complicacin importante es la bromatosis del mesenterio o tumores desmoides, que aparecen en 8-13%, dando lugar a obstruccin, perforacin, abscesos y oclusin de vasos y urteres. Esta complicacin puede necesitar ciruga, aunque la bromatosis se puede estimular despus de la laparotoma. Ocasionalmente ha habido regresin parcial de esta complicacin con sulindac, tamoxifeno o progesterona. SNDROME DE TURCOT. Asocia una poliposis adenomatosa hereditaria con la presencia de tumores malignos del SNC. En algunas familias, al menos se han detectado mutaciones a nivel del gen APC, tratndose probablemente de una variante de los sndromes anteriores. Una vez diagnosticado un paciente, se debe hacer screening a los familiares en riesgo mediante colonoscopia y TC o RM de la cabeza. OTRAS VARIANTES DE LA POLIPOSIS ADENOMATOSA FAMILIAR. El sndrome de los adenomas planos es muy raro, apareciendo menos de 100 plipos adenomatosos planos en colon proximal con aumento de riesgo de cncer de colon (sobre los 55 aos). El gen alterado est en el cromosoma 5.
Pg. 49
MANUAL CTO 5 Ed.
Figura 44. Ciruga del cncer de colon y recto.
Pg. 50
Digestivo y Ciruga General 27.3. Cncer colorrectal hereditario no asociado a poliposis.
Es la forma ms frecuente de cncer colorrectal hereditario, constituyendo un 5-10% de los cnceres colorrectales. que aproximadamente el 50% de los cnceres colorrectales estn al alcance del sigmoidoscopio.
SNDROME DE LYNCH. El cncer de colon se hereda de forma autosmica dominante y alta penetrancia. Debe haber tres o ms familiares con cncer colorrectal (uno de los cuales es un familiar de primer grado de los otros dos), uno o ms casos en la familia de cncer colorrectal antes de los 50 aos y afectar al menos a dos generaciones consecutivas. La edad de aparicin de los tumores es alrededor de los 40 aos, siendo la mayora de ellos, a diferencia de los sndromes de poliposis, proximales al ngulo esplnico del colon y a veces mltiples, sincrnicos o no. El sndrome de tipo I slo afecta al colon, mientras que en el sndrome de Lynch tipo II hay tambin riesgo de tumores en otras localizaciones (endometrio, estmago, vas urinarias...) (MIR 02-03, 15). El gen mutante aparece con ms frecuencia en los cromosomas 2 (gen hMSH2) y 3 (hMLH1), afectando a la reparacin del ADN; sin embargo, se han descrito otras mutaciones. Se recomienda a los familiares en primer grado de estos pacientes que se hagan colonoscopia peridica a partir de los 25 aos o a partir de una edad 5 aos ms joven que la del familiar ms joven afectado. A los familiares de los pacientes con sndrome de Lynch tipo II tambin deben realizrseles mamografas y exploraciones genitales peridicas. Tratamiento. Se debe hacer colectoma total cuando se detecta malignidad en el seguimiento, no de forma profilctica.
CLNICA. Los sntomas clnicos dependen en parte de la localizacin y del tamao del tumor. Los tumores del ciego y colon ascendente se presentan con ms frecuencia como sntomas derivados del sangrado (anemia microctica hipocroma) y es ms raro que den sntomas obstructivos. En el colon transverso ya es ms frecuente que den sntomas obstructivos, incluso perforacin, mientras que en los tumores de la unin rectosigmoidea con ms frecuencia dan hematoquecia o tenesmo. DIAGNSTICO. El test de hemorragias ocultas se usa como mtodo de cribado del cncer de colon en mayores de 50 aos sin otros factores de riesgo, as como la deteccin en heces de clulas malignas. Su positividad obliga a realizar colonoscopia completa (MIR 02-03, 19; MIR 01-02, 7). La colonoscopia es el mtodo de diagnstico ms sensible y siempre debe hacerse ante sospecha de un cncer de colon (MIR 00-01F, 20). Si se detecta un cncer de colon mediante una rectosigmoidoscopia, es obligado siempre hacer una colonoscopia completa, y si no se puede hacer antes de la ciruga, debe hacerse despus. Otros mtodos diagnsticos son la ultrasonografa endoscpica y el enema opaco. El nivel de antgeno carcinoembrionario (CEA) tiene ms inters pronstico que diagnstico.
TEMA 28. TUMORES MALIGNOS DEL INTESTINO GRUESO.
El cncer de intestino grueso (adenocarcinoma colorrectal) es el ms comn del tracto intestinal, y el tercero en frecuencia en la poblacin general. Otros tumores malignos incluyen carcinoma escamoso, linfomas, leiomiosarcomas, carcinoide maligno o sarcoma de Kaposi. Aqu vamos a referirnos exclusivamente al adenocarcinoma colorrectal.
EPIDEMIOLOGA. Existe una gran variabilidad geogrca en cuanto a la incidencia y prevalencia del adenocarcinoma colorrectal. Sin embargo, es uno de los tumores malignos ms frecuentes en el mundo Occidental. Es ms frecuente en varones y aparece sobre todo a partir de los 50 aos. ETIOLOGA. 1) Factores ambientales: parece que la dieta rica en grasas saturadas favorece su aparicin y que la alta ingesta calrica y la obesidad aumentan el riesgo. Los suplementos de calcio y la aspirina pueden disminuir el riesgo de cncer de colon. La bra, en cambio, no ha demostrado proteccin alguna (MIR 01-02, 7). 2) Edad: el riesgo empieza a aumentar a partir de los 40 aos y tiene un pico a los 75. 3) Enfermedades asociadas: colitis ulcerosa, enfermedad de Crohn, bacteriemia por Streptococcus bovis (se asocia, no es causa), ureterosigmoidostoma. (MIR 95-96, 149-IF). 4) Historia personal: cncer colorrectal, adenomas colorrectales, cncer de mama y del tracto genital. 5) Historia familiar: sndromes de poliposis familiar, cncer colorrectal hereditario no asociado a poliposis.
Los cnceres de colon espordicos suponen el 90%. Los sndromes de poliposis adenomatosa el 1% y el carcinoma hereditario de colon no asociado a poliposis del 5 al 10%.
Figura 42. Imagen en corazn de manzana tpica de un cncer de colon. PRONSTICO. El pronstico del cncer colorrectal se correlaciona con la extensin del tumor en la pared del colon, la afectacin de ganglios linfticos regionales y la existencia de metstasis. El estadiaje de la enfermedad segn la clasicacin de Dukes, la modicada de Astler y Coller o la TNM, es til para determinar el pronstico de la enfermedad, no para decidir la extensin de la reseccin.
Tabla 13. Clasificacin de Astler-Coller (Dukes modificado). A Mucosa-submucosa. B1 No ms all de muscular propia (ganglios -). B2 Ms all de muscular propia (ganglios -). B3 Invasin de rganos vecinos (ganglios -). C1 Limitado a pared de colon (hasta serosa)(ganglios +). C2 Transmural (pasa serosa)(ganglios +). C3 Invasin de rganos vecinos (ganglios +). D Metstasis. Adems de los parmetros que utiliza la clasicacin de Dukes, se han establecido otros factores pronsticos para el cncer colorrectal como son: la histologa pobremente diferenciada, la existencia de per-
LOCALIZACIN. El 75% de los cnceres colorrectales aparecen en colon descendente, sigma y recto. Sin embargo, en las ltimas dcadas se ha detectado una disminucin del nmero de cnceres de recto, aumentando la proporcin de los tumores ms proximales en el colon descendente. Se asume
Pg. 51
MANUAL CTO 5 Ed.
foracin, la existencia de invasin venosa, la elevacin preoperatoria del CEA por encima de 5 nanogramos/mililitro, y la existencia de aneuploida o determinadas deleciones cromosmicas en las clulas del tumor. Otras opciones quirrgicas son: - Reseccin primaria sin anastomosis (reseccin de Hartmann). - Reseccin primaria con anastomosis (cuando se utiliza, se emplea el lavado intraoperatorio del colon). A veces se realiza colostoma o ileostoma proximal temporal (para proteger la anastomosis). - Colectoma subtotal con ileosigmoidostoma o ileorrectostoma cuando exista una dilatacin muy importante del colon. 3) En caso de neoplasia de sigma perforada, el tratamiento ser similar al de cualquier perforacin de colon izquierdo (operacin de Hartmann). En caso de tumor no resecable por extensin local o, ms frecuentemente, por existir diseminacin tumoral, se considera la posibilidad de una operacin paliativa para prevenir la obstruccin intestinal (reseccin del segmento afectado o derivacin proximal al tumor). En caso de metstasis hepticas aisladas, algunos pacientes se pueden beneciar de la reseccin de stas, proporcionando un aumento en la supervivencia (20-40 % a los 5 aos) (MIR 03-04, 251). Estara indicado realizar metastasectoma (margen sano de 1 cm) si las metstasis son menos de 4 y bien localizadas, no hay enfermedad extraheptica y el estado general del enfermo es bueno.
Figura 43. Cncer de colon visto por endoscopia. TRATAMIENTO QUIRRGICO. En la ciruga con intencin curativa, el tipo de reseccin depende de la localizacin (ver gura 44). La piedra angular del tratamiento es la escisin del tumor primario con mrgenes adecuados de intestino (mnimo de 2 cm de tejido microscpicamente sano) y la inclusin de los ganglios linfticos de drenaje de la zona, realizando una reseccin segmentaria anatmica en funcin de la vascularizacin. Las opciones de reseccin dependen de la localizacin del tumor primario ms que del estadio en el que se encuentre (MIR 01-02, 17). El tratamiento de los tumores del recto distal es controvertido. Generalmente, las lesiones situadas a menos de 6 cm del margen anal requieren amputacin abdominoperineal (operacin de Miles) (MIR 95-96, 69). Las lesiones localizadas por encima de 8 cm del margen anal se tratan con reseccin anterior (reseccin y anastomosis primaria). En los tumores que se encuentren entre 6 y 8 cm del margen anal, el procedimiento de eleccin depender de la extensin del tumor y la exposicin que se pueda alcanzar en la pelvis, aunque la tendencia es hacia la reseccin anterior baja si es tcnicamente posible, a menudo con anastomosis coloanal.
El tratamiento de las lesiones obstructivas del colon es el siguiente: 1) Colon derecho y transverso: reseccin y anastomosis primaria. Es una situacin infrecuente, porque el cncer de colon derecho es raramente obstructivo. Se extirpa todo el colon proximal a la lesin, realizndose anastomosis entre leon terminal y colon distal a la lesin (hemicolectoma derecha o derecha ampliada) (MIR 95-96F, 134); por ejemplo, un carcinoma obstructivo del ngulo heptico del colon se trata con hemicolectoma derecha y anastomosis ileotransversa. 2) Colon izquierdo y recto: presenta varias opciones. La actitud inicial depende de las condiciones del enfermo, pero la tendencia actual es a intentar colocar endoprtesis (con gua radiolgica o endoscpica) que descomprimen el colon y permiten programar una ciruga reglada (con un mejor estadiaje preoperatorio y menor morbilidad). Clsicamente se considera que el enfermo en mala situacin clnica es candidato a una colostoma de descarga proximal a la lesin y que es preferible, por tanto, diferir o no realizar el tratamiento del tumor. Este panorama est cambiando con la aparicin de las prtesis.
TRATAMIENTO ADYUVANTE. Radioterapia. Se ha utilizado preoperatoriamente en lesiones rectales grandes inicialmente irresecables (no fuera del recto) con aparente aumento de supervivencia y mejor conservacin de la continencia (por limitar el gesto quirrgico). Postoperatoriamente disminuye el ndice de recidivas en tumores B2 y C (MIR 03-02, 196), pero no mejora la supervivencia. Quimioterapia. Existe mayor supervivencia tras la asociacin de 5-uorouracilo ms levamisol a partir del estadio B2, incluido, por lo que se acepta como tratamiento coadyuvante en estadios B2 y C. En la enfermedad diseminada puede utilizarse quimioterapia paliativa. El oxaliplatino y el irinotecn son nuevos quimioterpicos con los que se estn obteniendo resultados esperanzadores (MIR 01-02, 17). SEGUIMIENTO. Despus de la ciruga se recomienda realizar una colonoscopia al ao y posteriormente cada 2 3 aos (MIR 97-98F, 235; MIR 96-97, 95). Se recomienda la medicin cada 3 meses de los niveles de antgeno carcinoembrionario (ACE o CEA), que debi volver a valores normales tras la reseccin del tumor; su aumento puede ayudar a detectar recidivas tempranas (MIR 95-96F, 119). Deben realizarse TC o ecografa para la deteccin de metstasis hepticas metacrmicas.
TEMA 29.
PATOLOGA PERIANAL.
29.1. Recuerdo anatmico Proctologa.
El recto, porcin distal del intestino grueso, mide entre 12 y 15 cm, anatmicamente desde la 3 vrtebra sacra hasta el canal anal. Su tercio superior est cubierto por peritoneo en su parte anterior y a los lados; el tercio medio slo en la parte anterior; y el tercio inferior no tiene peritoneo. La reexin peritoneal se sita en el hombre a 7,5-8,5 cm del borde anal, y a 5-7 cm en la mujer. El conducto anal es la porcin terminal del intestino grueso. El conducto anal quirrgico se extiende del anillo anorrectal hasta el margen anal, unos 4 cm. El esfnter interno es el engrosamiento de la musculatura circular del intestino grueso. El esfnter externo, estriado, rodea en toda su longitud al conducto anal y tiene tres porciones: subcutnea, supercial y profunda. MECANISMO DEL ESFNTER ANAL . Podemos asimilarlo a tres asas en forma de V, de manera que dos tiran en un sentido y la otra en sentido contrario: Asa superior: porcin profunda de esfnter externo y msculo puborrectal.
Pg. 52
Digestivo y Ciruga General
Hemorroidales inferiores: a los lados de la arteria pudenda interna, para irrigar los msculos del esfnter anal. El drenaje venoso del tercio superior va al sistema portal, mientras que la porcin restante drena la circulacin sistmica (ilacos internos).
29.2. Tumores del canal anal.
Son ms frecuentes en mujeres. Suelen manifestarse por rectorragia, dolor y menos frecuentemente, prurito. Diseminacin linftica hacia ganglios hemorroidales superiores. (En tumores por encima de la lnea pectnea. Los tumores que estn entre la lnea pectnea y el canal anal pueden drenar en cualquier direccin: arriba, a ganglios hemorroidales superiores; lateral, a ganglios ilacos; abajo, a ganglios inguinales). Factores de riesgo: irritacin anal crnica: suras, fstulas, leucoplasia, homosexuales, condilomas. 1) Carcinoma de clulas escamosas. Los ms comunes (55%). Mayor tendencia a la ulceracin que el resto. Se encuentran distales a la lnea pectnea. 2) Carcinoma basaloide o cloacognico (35%). Proximales a la lnea dentada (en zona de transicin entre mucosa rectal y epitelioescamoso del ano). 3) Melanoma (1%). Tercera localizacin ms frecuente despus de la piel y los ojos. Mal pronstico por su extensin rpida. 4) Adenocarcinoma. Raro. Ms frecuente en pacientes con enfermedad de Crohn con fstulas anales crnicas.
Figura 45. Anatoma anorrectal.
Asa intermedia: porcin supercial de esfnter externo. Asa de la base: esfnter externo subcutneo. Durante la contraccin voluntaria del esfnter, las tres asas se contraen en direccin a su origen. La superior y la de la base llevan la pared posterior del ano hacia adelante, mientras el asa intermedia lleva el conducto anal hacia atrs, asegurando la continencia.
Cccix
M. elevador del ano Pubis
TRATAMIENTO. Epidermoide y basaloide. Escisin local o radioterapia en tumores que se diagnostican en etapa temprana, con similares resultados en trminos de curacin. En fases ms avanzadas, se instaura quimioterapia y radioterapia preoperatoriamente. El tumor residual se tratar mediante escisin local amplia o amputacin abdominoperineal, si hay evidencia de extensin. Melanoma. Es quimio y radiorresistente. La nica posibilidad curativa es la amputacin abdominoperineal. Adenocarcinoma. Amputacin abdominoperineal.
29.3. Tumores de ano.
Son tumores relativamente raros. Ms frecuentes en varones y pacientes ms jvenes que en los tumores del canal anal. La mayora son asintomticos, siendo el dolor y hemorragia las principales manifestaciones. 1) Carcinoma de clulas escamosas (70%). Ulceracin del borde anal. Toda ulceracin crnica en la regin anal que no cicatriza, debe considerarse un carcinoma hasta que no se demuestre lo contrario con biopsia. Tienen tendencia a la diseminacin hacia ganglios inguinales. El tratamiento consiste en la escisin local amplia o la radioterapia, con similares resultados. Se lleva a cabo una linfadenectoma inguinal cuando hay ganglios positivos. Excepcionalmente se realiza amputacin abdominoperineal. 2) Enfermedad de Bowen. Carcinoma epidermoide in situ. Requiere escisin local amplia. 3) Enfermedad de Paget. Neoplasia maligna de la porcin intradrmica de las glndulas apocrinas. Ms comn en mujeres. Se presenta como una placa eccematosa, al igual que en la enfermedad de Bowen. El sntoma ms frecuente es el prurito anal. Suelen asociarse con un cncer colorrectal subyacente. El tratamiento es similar al de los carcinomas epidermoides.
Ligamento anococcgeo Esfnter externo profundo Esfnter externo superficial Ano Esfnter externo subcutneo
Figura 46 Mecanismo de la continencia anal: visin lateral.
Otros conceptos importantes en relacin a la ciruga son los que hacen referencia al conducto anal quirrgico, revestido de mucosa por arriba, y por anodermis o piel modicada, por abajo. En la parte ms alta de esta anodermis estn las criptas, y entre ellas se forma la lnea pectnea o dentada. Arriba de esta lnea, numerosos repliegues verticales de mucosa son las columnas de Morgagni. Bajo la lnea dentada hay un epitelio transicional. VASCULARIZACIN ARTERIAL. Consta de tres sistemas: Hemorroidal superior: continuacin de arteria mesentrica inferior, por detrs del recto, hasta la parte ms alta del conducto anal. Hemorroidales medias: a los lados de las ilacas internas y entran en la porcin ms baja del recto por la regin arterolateral.
29.4. Abscesos anorrectales.
Pueden tener su origen en la infeccin de una cripta anal (criptitis), lo cual se facilita en pacientes diabticos, o en la infeccin de una fstula preexistente. Las localizaciones ms frecuentes son: perianal, isquiorrectal, interesnteriano y supraelevador. Los microorganismos ms frecuentemente aislados son: E. coli, Bacteroides spp, peptostreptococos, estreptococos, Clostridium spp, peptococos y estalococos. Suelen ser una mezcla de la ora fecal y cutnea.
Pg. 53
MANUAL CTO 5 Ed. 29.7. Hemorroides.
Dilatacin de los plexos venosos. Hemorroides externas: dilatacin de venas hemorroidales o rectales inferiores. Son las ms frecuentes. Hemorroides internas: dilatacin del plexo hemorroidal interno formado por venas rectales superior y media. Este plexo se encuentra en espacio submucoso por encima de las vlvulas de Morgagni. La manifestacin ms comn es la rectorragia y dolor (ms intenso cuando se trombosan).
Figura 47. Espacios perirrectales: localizaciones de los abscesos. TRATAMIENTO. Drenaje quirrgico siempre, dejando la herida abierta. Se deben asociar antibiticos slo en inmunodeprimidos, diabticos, cardipatas con prtesis valvulares y pacientes con sepsis. Los abscesos isquiorrectales y los perianales deben ser tratados mediante incisin en la piel perianal en la zona de mayor uctuacin. El absceso interesnteriano debe ser tratado con esnterotoma interna, la cual drena el absceso y destruye la cripta infectada. El absceso supraelevador debe ser drenado transanalmente en la pared rectal en la zona de mayor protrusin. El absceso en herradura (afecta a ambos lados) se drena por dos aberturas a sendos lados, o a travs del espacio anal posterior profundo.
Figura 48. Prolapso hemorroidal grado IV en crisis aguda. TRATAMIENTO. 1) Hemorroides externas. Baos de asiento, laxantes y anestsicos en pomada. Si estn trombosadas, el tratamiento es la hemorroidectoma (extirpacin del tejido trombosado) o la incisin y extraccin del cogulo (lo cual tiene un mayor riesgo de recurrencia de la trombosis). 2) Hemorroides internas. Se clasican en 4 grados, segn la intensidad del prolapso: - Grado I: permanece en recto. No pasa a travs del ano. Tratamiento: conservador. - Grado II: prolapso a travs del ano cuando el paciente puja, reducindose espontneamente. Tratamiento: conservador y en algunos casos, ligadura con banda de caucho o bien esclerosis. - Grado III: prolapso por el ano cuando puja, pero requiere restitucin manual hacia el conducto anal. Tratamiento: ligadura con banda de caucho. - Grado IV: prolapso persistente. Tratamiento: hemorroidectoma.
29.5. Fstula anal.
Trayecto inamatorio con un oricio externo en piel perianal, y otro interno en el conducto anal a nivel de la lnea dentada. Se originan en recto y llegan a piel. La mayora de los pacientes tienen un antecedente de absceso anorrectal, asociado a drenaje intermitente. El tipo ms frecuente es la fstula interesnteriana, seguida de la transesnteriana. Las fstulas de evolucin crnica pueden experimentar degeneracin maligna hacia adenocarcinoma. El tratamiento consiste en stulotoma ms drenaje. Rara vez es necesaria una stulectoma. La complicacin ms grave de la ciruga es la incontinencia anal.
29.6. Fisura anal.
Es un desgarro de la piel que reviste el conducto anal, es decir, desde la lnea pectnea o dentada hasta el borde anal. Se maniesta por intenso dolor lacerante durante y tras la defecacin, acompaado de ligera rectorragia. El dolor causa espasmo reejo del esfnter interno (hipertona), que condiciona mayor dolor y mala irrigacin de los bordes de la sura, lo cual impide su correcta cicatrizacin y comienza un crculo vicioso de herida - dolor - hipertona - isquemia - herida. A la exploracin se aprecia en ocasiones un plipo centinela y un esfnter anal hipertnico. La localizacin ms frecuente es la lnea media posterior. Otras localizaciones o suras rebeldes a tratamiento sugieren patologa asociada: Crohn, SIDA, slis, tuberculosis. El tratamiento es inicialmente conservador, con baos de asiento, laxantes, pomadas de nitratos o antagonistas del calcio y anestsicos locales. La ciruga se reserva para los casos crnicos, intentando romper el crculo patognico en la hipertona esnteriana. El tratamiento clsico es una esnterotoma interna lateral (est en desuso la dilatacin anal forzada, puesto que la rotura del esfnter es incontrolada). Actualmente se est generalizando el uso de toxina botulnica inyectada en el esfnter, en sustitucin de la ciruga.
29.8. lcera rectal solitaria.
Ulceracin crnica localizada en conducto anal. Con frecuencia no es solitaria. Est asociada en ms de la mitad de los casos con prolapso rectal. Se maniesta por hemorragia leve, expulsin de moco y dolor anal con la defecacin. En el tacto rectal se palpa una lesin dura y dolorosa. Es indispensable realizar una biopsia para el diagnstico diferencial con carcinoma anorrectal. El tratamiento consiste en la correccin del prolapso rectal, cuando ste est asociado, obtenindose buenos resultados. En el resto de casos se han intentado diversas tcnicas con malos resultados.
29.9. Prolapso rectal.
Descenso circunferencial del recto a travs del ano. Es ms frecuente en mujeres de 60-70 aos. Est asociado a diversos defectos anatmicos como distasis de los msculos elevadores del ano, fascia endoplvica
Pg. 54
Digestivo y Ciruga General
laxa y debilidad de la musculatura del esfnter anal. Los sntomas iniciales son malestar anorrectal y prolapso durante la defecacin. Dicultad para iniciar la defecacin y tenesmo. Puede haber incontinencia fecal y urinaria. Hay que realizar colonoscopia y enema opaco para descartar posibles patologas asociadas. Existen diversas tcnicas quirrgicas, con unos resultados muy variables. Enzimas de colestasis. Se utilizan sobre todo la fosfatasa alcalina, la 5nucleotidasa y la gammaglutamiltranspeptidasa (MIR 97-98, 254). La ms utilizada de ellas es la fosfatasa alcalina que, aunque aumenta en muchos tipos de hepatopatas, es fundamentalmente un marcador de colestasis intra y extraheptica. Hay que tener en cuenta que puede aumentar en otras situaciones distintas de hepatopatas. La 5-nucleotidasa se utiliza nicamente para conrmar que un nivel elevado de fosfatasa alcalina es de origen heptico, aunque ocasionalmente puede ser normal con una alteracin heptica y aumento de la fosfatasa alcalina. La gammaglutamiltranspeptidasa es un marcador muy sensible de enfermedad biliar, pero es muy poco especco, permite determinar el origen heptico de una elevacin de la fosfatasa alcalina (MIR 99-00F, 12). Por otra parte, es un enzima susceptible de ser inducido, por lo que frecuentemente est aumentado en pacientes con alcoholismo o con la toma de determinados frmacos que inducen los sistemas microsomales hepticos. Ecografa hepatobiliar. Es la primera exploracin a realizar ante un paciente con colestasis (MIR 96-97F, 12). Permite valorar con alta abilidad la existencia de dilatacin del rbol biliar o colelitiasis. La dilatacin biliar sugiere una colestasis extraheptica y la ausencia de dilatacin una intraheptica. A nivel heptico permite detectar lesiones hepticas focales o mltiples y permite guiar una biopsia hacia esas lesiones. Tomografa computerizada (TC). En general, permite denir mejor la anatoma de las estructuras y tiene una sensibilidad similar a la ecografa para detectar dilatacin de la va biliar, pero es ms cara. Determinadas lesiones pueden aparecer como una imagen lo sucientemente tpica como para poder realizar el diagnstico con este mtodo. Es ms til en el hgado que en la va biliar. Colangiografa. Puede realizarse mediante dos tcnicas. La colangiografa transparietoheptica consiste en la inyeccin percutnea de un contraste en el rbol biliar. Es til sobre todo cuando existe dilatacin de los conductos biliares intrahepticos y permite denir la anatoma y estudiar la causa de una obstruccin biliar proximal, as como establecer una derivacin biliar externa. Actualmente es poco empleada para el diagnstico y se utiliza ms como tratamiento de estenosis o fstulas o bien para colocar un catter de drenaje. La otra tcnica es la colangiopancreatografa retrgrada endoscpica.
TEMA 30. ESTUDIO DEL PACIENTE CON ENFERMEDAD HEPATOBILIAR. 30.1. Pruebas de funcin heptica.
Transaminasas. Se utilizan sobre todo la GOT o AST y la GPT o ALT. En general, son marcadores de citlisis, aunque no existe una correlacin absoluta ante la actividad enzimtica y el grado de lesin histolgica. La GOT es menos especca de enfermedad heptica, ya que puede verse tambin cuando existe lesin de otros tejidos como el corazn, el msculo esqueltico, rin o cerebro. En los individuos normales, los niveles de GOT y GPT son similares mientras, que en la mayora de las hepatopatas el cociente GOT/GPT es menor de 1. Una excepcin es la hepatopata alcohlica, en la que la GOT suele ser dos veces superior a la GPT. Tambin puede verse un mayor aumento de la GOT sobre la GPT en el hgado graso del embarazo, y a veces, en los hepatocarcinomas. Protenas sricas. Una disminucin de la albmina srica es un buen marcador de la severidad de una hepatopata crnica. En la mayora de las hepatopatas crnicas y en muchas de las agudas se observa un aumento policlonal de las gammaglobulinas, sin que tenga un valor diagnstico. El hgado sintetiza seis factores de la coagulacin, el I, el II, el V, el VII, el IX y el X. Todos son vitamina K dependientes, excepto el factor V. El alargamiento del tiempo de protrombina es un buen marcador de enfermedad heptica si no responde a la administracin parenteral de vitamina K. Adems, tanto en las hepatopatas agudas como crnicas es un marcador de mal pronstico. Amoniemia. La amoniemia est elevada en sangre en muchos pacientes con hepatopatas agudas y crnicas, sobre todo cuando hay una necrosis heptica masiva acompaada de encefalopata heptica (MIR 98-99F, 5). Sin embargo, no existe una correlacin directa entre los niveles de amoniemia y el grado de encefalopata. Alteraciones del metabolismo hidrocarbonado. Puede producirse tanto hiper como hipoglucemia. Esta ltima es especialmente peligrosa, sobre todo en las situaciones de fallo heptico agudo. La hipoglucemia puede ser debida a: disminucin de la gluconeognesis, disminucin de la sntesis heptica de glucgeno, resistencia heptica al glucagn, ingesta oral escasa e hiperinsulinemia secundaria a la presencia de shunts portosistmicos (MIR 96-97, 87). Bilirrubina. La mayor parte de la bilirrubina que se encuentra en sangre proviene del metabolismo del grupo hem de los hemates envejecidos. La bilirrubina que nos encontramos en sangre es una mezcla de bilirrubina indirecta (o no conjugada) y de bilirrubina directa (o conjugada). El aumento de bilirrubina indirecta es debido o bien a un trastorno de la conjugacin o un trastorno de la captacin o a un aumento de la produccin de bilirrubina. El aumento de bilirrubina directa (ms del 50% de la total) se debe a una alteracin en la secrecin de la clula heptica o a algn nivel de los conductos biliares. La bilirrubina directa es hidrosoluble, y por lo tanto, es la nica fraccin que aparecer en orina.
30.2. Estudio del paciente con colestasis.
Se dene la colestasis por la existencia de un bloqueo del ujo biliar que no permite, total o parcialmente, la llegada de bilis al duodeno. Se maniesta clnicamente por la presencia de ictericia, coluria, acolia y prurito. En la bioqumica se elevan las enzimas de colestasis, las sales biliares y la bilirrubina conjugada fundamentalmente. Si la obstruccin se halla en el parnquima heptico, se trata de una colestasis intraheptica, mientras que si se sita en el trayecto extraheptico de las vas biliares, la colestasis ser extraheptica.
Figura 49. Colangiopancreatografa retrgrada endoscpica (CPRE).
Consiste en canular la ampolla de Vater e inyectar un contraste que permite visualizar los conductos biliares y pancreticos. Esta tcnica es la aconsejada en el caso de que se sospeche una lesin ampular, pancretica o distal del coldoco (MIR 97-98F, 240). Adems permite realizar una esnterotoma y extraccin de clculos en el coldoco, tomar biopsias de la regin ampular as como muestras para estudio citolgico de los lquidos biliares y pancreticos (MIR 96-97, 101). Se puede hacer tambin dilatacin de lesiones estenticas y colocacin
Pg. 55
MANUAL CTO 5 Ed.
de prtesis para resolver problemas obstructivos de la va biliar. Como efecto secundario puede causar un aumento transitorio de amilasa (pancreatitis, habitualmente leve). Colangioresonancia magntica. Presenta una sensibilidad y especicidad para la patologa de la va biliar similar a la CPRE, no siendo cruenta. Por el contrario, no permite realizar maniobras teraputicas. La ecografa endoscpica es una tcnica de elevada rentabilidad en las zonas distales del coldoco. Biopsia heptica. Indicada cuando existe colestasis intraheptica y se sospechan hepatopatas difusas. Est contraindicada si existe dilatacin de la va biliar. Se utilizar para el diagnstico el siguiente algoritmo:
ICTERICIA
vida como consecuencia de la inmadurez del sistema de la glucuroniltransferasa.
31.1.4. Deficiencia hereditaria del sistema de la glucuroniltransferasa. Existen tres sndromes que exhiben este defecto y que probablemente son distintos grados del mismo trastorno. SNDROME DE GILBERT. Es la ms frecuente de las ictericias metablicas constitucionales. Su frecuencia oscila entre 5 y el 7% de la poblacin en algunas series. Hay muchos casos espordicos y en los familiares no est clara la herencia, aunque puede ser autosmica dominante con expresividad incompleta. El mecanismo por el que aumenta la bilirrubina en el sndrome de Gilbert es mltiple, siendo el defecto de la conjugacin lo ms importante, pero tambin existe un trastorno de la captacin y en un 50% de los pacientes puede haber cierto grado de hemlisis oculta asociada. Generalmente, se maniesta en la segunda dcada de la vida y se caracteriza por una ictericia uctuante que se exacerba tras ayuno prolongado, ciruga, ebre, infeccin, ejercicio excesivo, ingesta de alcohol y en general, cualquier estrs que surja sobre el organismo. La hiperbilirrubinemia no suele exceder de 5 mg/dl. La exploracin fsica, el resto de las pruebas de funcin heptica y la histologa heptica son normales (MIR 03-04, 178), aunque al microscopio electrnico se han encontrado a veces alteraciones mitocondriales en los pacientes con sndrome de Gilbert. Para distinguirlo de las anemias hemolticas, se pueden utilizar dos pruebas: una es la prueba del ayuno, que consiste en tener al paciente durante dos das con una dieta de 300 caloras; eso hace aumentar la bilirrubina en el Gilbert, pero no en las anemias hemolticas (MIR 9495, 62; MIR 00-01F, 4); y la segunda prueba es la inyeccin intravenosa de cido nicotnico, que hace lo mismo. Los barbitricos disminuyen la bilirrubina por induccin enzimtica del sistema de la glucuroniltransferasa, pero no est justicado darlos dado que es un trastorno benigno que no evoluciona a la cronicidad. SNDROME DE CRIGLER-NAJJAR TIPO I. Se caracteriza por una ausencia completa de la actividad de la glucuroniltransferasa. Es un trastorno raro que cursa con herencia autosmica recesiva. Tiene niveles de bilirrubina indirecta elevados, superiores a 20 mg/dl, siendo el resto de las pruebas hepticas y la histologa hepticas normales. La bilis de estos nios es incolora por ausencia total de bilirrubina. Estos nios suelen morir en el primer ao de vida por kernicterus, aunque algunos casos han sido trasplantados con xito. SNDROME DE CRIGLER-NAJJAR TIPO II. Se caracteriza por una deciencia parcial de la actividad de la glucuroniltransferasa con herencia autosmica dominante con expresividad variable. Los niveles de bilirrubina indirecta oscilan entre 6 y 20 mg/dl y la ictericia no suele aparecer hasta la adolescencia, siendo los trastornos neurolgicos raros. El resto de las pruebas de funcin heptica y la histologa heptica son normales. El fenobarbital es efectivo para bajar los niveles de bilirrubina, pero el trastorno no evoluciona a la cronicidad y es relativamente benigno. 31.1.5. Deficiencia adquirida de la glucuroniltransferasa. El sistema de la glucuroniltransferasa puede ser inhibido en determinadas situaciones, como es con la utilizacin de diferentes frmacos como el cloranfenicol, la novobiocina o la vitamina K. En lactantes alimentados al pecho materno ha aparecido ictericia como consecuencia de la inhibicin del sistema de la glucuroniltransferasa por una sustancia de la leche materna: el pregnano-3-beta-20-alfa-diol. El hipotiroidismo demora la maduracin normal de la glucuroniltransferasa, y en ste, la ictericia neonatal se prolonga por semanas o meses.
Ecografa abdominal Colelitiasis Coledocolitiasis
Dilatacin va biliar Extraheptica sin objetivarse la causa
Dilatacin exclusiva de la va biliar intraheptica (obstruccin proximal)
Normal Causa no mecnica
Colangio-RMN
CTPH
Coledocolitiasis
Tumor
Clculo expulsado?
CPRE + Colecistectoma electiva
TAC/CPRE
Colecistectoma electiva
Figura 50. Estudio del paciente con colestasis.
TEMA 31. ALTERACIONES DEL METABOLISMO DE LA BILIRRUBINA. 31.1. Trastornos que cursan con aumento de la bilirrubina no conjungada predominantemente.
31.1.1. Hiperproduccin de bilirrubina. sto ocurre en situaciones de aumento de destruccin de hemates, como son las anemias hemolticas, infartos tisulares o reabsorcin de hematomas. Tambin puede ser debido a destruccin de precursores de hemates en mdula sea en situaciones de aborto intramedular. Esta hiperbilirrubinemia no suele dar problemas, salvo en caso de neonatos, en los que si sube por encima de 20 mg/dl, puede dar lugar a un depsito en los ganglios basales, un cuadro conocido como kernicterus. Por otra parte, la hiperbilirrubinemia indirecta crnica puede dar lugar a la formacin de clculos pigmentarios en vescula biliar. 31.1.2. Alteraciones de la captacin heptica de bilirrubina. Esto puede ser debido a la utilizacin de determinados frmacos, como puede ser el cido avaspdico, novobiocina o con la utilizacin de determinados contrastes colecistogrcos. En el sndrome de Gilbert y, aunque no es el principal mecanismo por el que aumenta la bilirrubina, tambin puede verse una alteracin de la captacin heptica. 31.1.3. Alteraciones de la conjugacin heptica de la bilirrubina. ICTERICIA FISIOLGICA DEL RECIN NACIDO. Casi todos los nios tienen cierto grado de hiperbilirrubinemia a expensas de la fraccin no conjugada entre el segundo y el quinto da de
31.2. Trastornos que cursan con aumento de la bilirrubina directa e indirecta combinadas.
31.2.1. Defectos familiares de la funcin excretora heptica. SNDROME DE DUBIN-JOHNSON. Herencia autosmica recesiva. Funcionalmente hay un defecto en la excrecin biliar de bilirrubina conjugada, colorantes coleflicos, porrinas
Pg. 56
Digestivo y Ciruga General
y algunos pigmentos catablicos. La bilirrubina vara de 3 a 10 mg/dl y es predominantemente conjugada, aunque con mtodos ms exactos se ha visto que los pacientes homocigticos con este sndrome presentan como principal colorante la bilirrubina no conjugada. Esto se debe a que el pigmento, despus de ser conjugado es desconjugado en el canalculo hepatobiliar y reuye el plasma. La edad de presentacin es variable y clnicamente se maniesta por una discreta ictericia, crnica y uctuante, que puede desencadenarse por el estrs, infecciones, embarazo o contraceptivos orales. Los pacientes suelen estar asintomticos, aunque algunos se quejan de astenia y molestias abdominales vagas. El hgado puede estar aumentado de tamao, siendo doloroso a la palpacin en una cuarta parte de los casos. Las pruebas de funcin heptica son normales, salvo por el aumento de bilirrubina, siendo la fosfatasa alcalina normal. En los estudios colangiogrcos no se observan alteradas las vas biliares. Existe en estos pacientes un defecto en el transporte mximo teniendo la curva de eliminacin de bromosulftalena un segundo aumento a los 90 minutos. El hgado de estos pacientes es de color negro debido a la acumulacin de un pigmento marrn negruzco en los hepatocitos, sobre todo en la zona centrolobulillar, y que desaparece transitoriamente cuando estos pacientes tienen una hepatitis aguda. La arquitectura heptica es normal. Existe un trastorno en la excrecin de coproporrinas en orina. La cantidad total de coproporrinas eliminadas es normal, pero excretan sobre todo coproporrina I, a diferencia de lo que ocurre en sujetos normales, que excretan sobre todo coproporrina III. El pronstico es excelente y no requiere ningn tratamiento.
31.2.4. Defectos adquiridos en la funcin excretora heptica. Se incluyen en este grupo: la colestasis por drogas, la ictericia postoperatoria, que obedece a diversos mecanismos, y las hepatitis y cirrosis en general.
TEMA 32. HEPATITIS VRICAS. 32.1. Aspectos generales de las hepatitis agudas vricas.
La hepatitis aguda vrica es una enfermedad sistmica que afecta de forma preferente al hgado y que est causada por varios virus que tienen un especial tropismo heptico. La infeccin por estos virus tiene muchos rasgos comunes en cuanto a las manifestaciones clnicas a las que dan lugar, hallazgos histolgicos y tratamiento, que sern revisados en conjunto. Posteriormente revisaremos las particularidades de la infeccin causada por cada uno de los virus. El cuadro clnico tpico (que no es el ms frecuente) es similar para todos los virus, ocurriendo despus de un perodo de incubacin variable para cada uno de ellos. Comienza con una fase prodrmica que dura una o dos semanas que consiste en un cuadro con sntomas constitucionales, anorexia, nuseas, vmitos, astenia, artralgias, mialgias, dolor de cabeza y alteraciones en el olfato y en el gusto. Puede haber tambin ebre variable. Aparece posteriormente la fase de estado que dura entre dos y seis semanas y en la que suele aparecer ictericia evidente acompaada de hepatomegalia y en 10 a 25% de los casos esplenomegalia y adenopatas cervicales. La sintomatologa de la fase prodrmica suele mejorar durante la fase de estado. Posteriormente se sigue de una fase de recuperacin en la que van desapareciendo todos los sntomas y signos, que suele ser ms prolongada en la hepatitis B y C y menos en la A y en la E, aunque, en general, de las dos a doce semanas se ha resuelto en todos los casos que evolucionan a la curacin. En cuanto al cuadro bioqumico, se caracteriza por un aumento variable de las transaminasas que no se correlaciona con el grado de dao heptico y un aumento variable de la bilirrubina a expensas de las dos fracciones. Puede observarse neutropenia, linfopenia o linfocitosis incluso con linfocitos atpicos. Es ms frecuente, sin embargo, la hepatitis anictrica. A veces la hepatitis tiene un predominio de la colestasis; sto es ms frecuente en la hepatitis A. Otras veces sigue un curso clnico ms prolongado o recurre tras una mejora inicial; tambin es ms frecuente en la A y, a veces, en la C. Finalmente hay formas graves que cursan con complicaciones y formas fulminantes (encefalopata y disminucin del tiempo de protrombina por debajo del 40% en un hgado previamente sano) ms frecuentes con la hepatitis B (sobre todo sobreinfeccin D e infeccin B por mutantes precore) y con la E en embarazadas. El tratamiento es sintomtico.
SNDROME DE ROTOR. Es un trastorno que cursa con herencia autosmica recesiva. Existe un aumento de bilirrubina directa, pero en este trastorno no hay acmulo de pigmento en las clulas hepticas. La vescula biliar se ve habitualmente en la colecistografa y en la curva de eliminacin de bromosulftalena no existe el segundo pico de eliminacin a los 90 minutos, como ocurra en el Dubin-Johnson. De hecho, se considera que en el sndrome de Rotor lo que existe es un trastorno del almacenamiento heptico. Los pacientes con sndrome de Rotor tienen un aumento de la eliminacin urinaria de coproporrinas, pero el porcentaje de eliminacin de los coproismeros es igual que en individuos normales. 31.2.2. Colestasis benigna familiar recurrente. Es un trastorno raro caracterizado por brotes recurrentes de prurito e ictericia autolimitados. Durante el ataque, adems de subir la bilirrubina a expensas predominantemente de la fraccin conjugada, aumenta tambin la fosfatasa alcalina y la histologa heptica demuestra un patrn de colestasis. No se ha demostrado obstruccin mecnica en este trastorno. Intercrisis, los datos de funcin heptica y los datos histolgicos son completamente normales. Hay casos familiares y espordicos. El pronstico es bueno y no evoluciona a cirrosis. 31.2.3. Ictericia recurrente del embarazo. Es la segunda causa en frecuencia de ictericia en el embarazo tras las hepatitis vricas. Tambin se conoce como colestasis intraheptica del embarazo. Hace referencia a una colestasis intraheptica que aparece en algunas mujeres embarazadas. Suele ocurrir en el tercer trimestre del embarazo, aunque puede observarse desde la sptima semana de gestacin. Los hallazgos clnicos consisten en prurito e ictericia con aumento de la bilirrubina a expensas sobre todo de la fraccin directa, que no suele ser superior a 6 mg/dl. Aumentan tambin la fosfatasa alcalina y el colesterol srico, siendo otras pruebas de funcin heptica normales. Si se realiza estudio histolgico, se observan variables grados de colestasis. Todos los hallazgos clnicos y de laboratorio generalmente se normalizan en la primera-segunda semana despus del parto. Es un trastorno benigno que no suele requerir tratamiento, pudiendo utilizarse colestiramina o cido ursodesoxiclico para el prurito. Habitualmente recurre en embarazos posteriores, aunque no siempre lo hace.
32.2. Infeccin por VHA.
Virol oga. El virus de la hepatitis A (VHA) pertenece al gnero hepatovirus dentro de la familia Picornaviridae. Est formado por una cpside pequea y desnuda que contiene en su interior una molcula lineal de ARN de cadena sencilla. El perodo de incubacin es de unos 28 das. El individuo infectado comienza a eliminar el virus por heces de forma precoz, habindose detectado incluso al 7-10 da de la infeccin y siendo la mxima eliminacin en las heces aproximadamente hacia el da 25, es decir, unos das antes de que se manieste la clnica; una vez iniciada la clnica, la eliminacin del virus en heces permanece nicamente de 5 a 10 das, desapareciendo por tanto la infectividad. Los anticuerpos frente a VHA aparecen precozmente, detectndose ya al inicio de la clnica, cuando el individuo todava est eliminando el virus por heces. Al principio es una respuesta predominantemente de tipo IgM, que suele permanecer positivo durante unos 4 meses, aunque en algunos pacientes puede permanecer positivo ms de un ao. La respuesta de tipo IgG anti-VHA aparece tambin precozmente, aunque a ttulo ms bajo al inicio, pero persiste indenidamente, conriendo al individuo una inmunidad frente a la reinfeccin de por vida (MIR 96-97, 97).
Pg. 57
MANUAL CTO 5 Ed.
EPIDEMIOLOGA. La epidemiologa de la hepatitis A est condicionada por dos hechos: la transmisin por va fecal-oral casi exclusivamente y el desarrollo de inmunidad permanente tras la curacin de la enfermedad. La hepatitis A es una enfermedad extendida por todo el mundo, pero el grado de endemicidad que puede reconocerse por la prevalencia de los anticuerpos anti-VHA totales vara sustancialmente con el nivel socioeconmico. El contagio puede ocurrir de persona a persona, pues los individuos infectados eliminan gran cantidad de virus hacia el nal del perodo de incubacin y durante unos pocos das tras la aparicin de las manifestaciones clnicas. Tambin puede adquirirse la infeccin por ingesta de agua o de alimentos como verduras o mariscos contaminados, especialmente los moluscos bivalvos como ostras, almejas y mejillones. Estos animales ltran grandes cantidades de agua y pueden quedar contaminados y transmitir la infeccin si se consumen crudos o cocidos al vapor, pues el VHA se mantiene viable si no se somete a un procedimiento de coccin suciente. La transmisin de persona a persona por va percutnea es excepcional por la breve duracin del perodo de viremia, pero se ha descrito algn caso excepcional de hepatitis postransfusional y es posible que esta va intervenga en la adquisicin de la hepatitis A por los drogadictos. La poblacin ms expuesta a contraer la infeccin y con mucho la ms numerosa son los nios, a causa del menor desarrollo de sus hbitos higinicos y por ser susceptibles a la infeccin. En los pases desarrollados otro grupo importante de poblacin en riesgo son los adultos no inmunizados que viajan a lugares donde el grado de endemicidad es elevado, o el personal que trabaja en guarderas donde se atiende a nios pequeos. Tambin constituyen un grupo de riesgo elevado los homosexuales masculinos, particularmente los que realizan prcticas sexuales que impliquen contacto oral-anal. PARTICULARIDADES CLNICAS DE VHA. Aunque como hemos comentado previamente, la clnica de la hepatitis aguda vrica es similar con cualquiera de los virus, existen algunas peculiaridades especcas de cada uno de ellos. En la infeccin por VHA es muy frecuente la diarrea al nal del perodo de incubacin, sobre todo en nios. La mayora de las infecciones de VHA, sobre todo en nios, son subclnicas. Sin embargo, cuando la infeccin se produce en un adulto es ms probable que sea sintomtica. Ocasionalmente la hepatitis por VHA puede seguir un curso bifsico. Tambin de forma ocasional, puede dar lugar a cuadros de colestasis intensas y prolongadas, pero que al nal acaban resolvindose. En ocasiones, la infeccin por el VHA puede dar lugar a manifestaciones extrahepticas, aunque son menos frecuentes que con otros virus de la hepatitis. Estn descritos casos de artritis, rash, vasculitis cutnea, crioglobulinemia, anemia aplsica, sndrome de Guillain-Barr, meningoencefalitis y pancreatitis, entre otras. La infeccin no evoluciona a la cronicacin (MIR 97-98F, 230).
de infeccin pasada. La deteccin del VHA-Ag y del ARN-VHA no se utilizan en la prctica clnica.
PROFILAXIS. La prolaxis frente el VHA se basa en medidas higinicas generales y en la inmunoprolaxis. Las medidas higinicas generales deben ir encaminadas a mejorar higiene pblica, especialmente en los aspectos relacionados con la cloracin de las aguas y el tratamiento de los vertidos residuales. Tambin en este orden iran las medidas encaminadas al aislamiento entrico de las personas infectadas, teniendo en cuenta que la eliminacin fecal del virus es ms intensa al nal del perodo de incubacin. En cuanto a la inmunoprolaxis, se puede hacer de forma pasiva o activa con vacunas. La inmunoprolaxis pasiva se hace con inmunoglobulina srica inespecca, que puede utilizarse preexposicin o postexposicin. Con carcter de preexposicin, se podra utilizar en personas no inmunes que van a viajar a zonas de alta endemia, pero actualmente lo indicado en esta situacin es la vacuna. Con carcter postexposicin debe utilizarse antes de que transcurran dos semanas desde el posible contacto y se recomienda en contactos domsticos o ntimos del paciente. No es necesaria, sin embargo, para contactos casuales del paciente. Para la inmunoprolaxis activa se dispone de vacunas preparadas con cepas del VHA inactivadas con formalina. Aunque se ha demostrado proteccin despus de una sola dosis (90% en jvenes y 77% en adultos de ms de 40 aos a los 15 das), se recomienda administrar una segunda a los 6-12 meses de la primera, que aumenta la proteccin al 100%. La administracin es intramuscular en el deltoides. Se recomienda a personas que viajen o trabajen en pases endmicos, varones homosexuales, uso de drogas intravenosas, personas con hepatopata crnica, personas con riesgo ocupacional.
32.3. Infeccin por VHB.
VIROLOGA. El VHB pertenece al gnero Orthohepadnavirus, dentro de la familia Hepadnaviridae. El virin del VHB o partcula de Dane, tiene forma de una esfera de unos 42 nanmetros de dimetro. Presenta una cubierta de naturaleza lipoproteica que reviste a la nucleocpside. Dentro de dicha nucleocpside se encuentra el ADN, que es parcialmente de doble cadena. Esta cadena de ADN est unida de forma covalente a un enzima con actividad ADN polimerasa (ADN p). El genoma del VHB est formado por una molcula circular de ADN de doble hlice parcialmente incompleta. La cadena completa es la denominada L, y es la que se transcribe a ARN, mientras que la otra se denomina S. El genoma del VHB tiene cuatro regiones genticas principales. La regin S, subdividida actualmente en pre-S1, pre-S2 y S propiamente dicha, que codican la sntesis de las protenas de la cubierta del virus. La regin C controla la sntesis de las protenas estructurales de la nucleocpside: HBcAg y HBeAg. La regin P codica la sntesis de la enzima con actividad ADN polimerasa. Y la regin o gen X codica la sntesis de la protena X (HBx Ag). Este antgeno X es capaz de transactivar la transcripcin de genes virales y celulares. Tal transactivacin puede aumentar por ejemplo la replicacin del propio VHB o de otros virus como el VIH. A nivel celular, puede transactivar el gen del interfern gamma humano o los genes de los HLA de la clase I. Este antgeno tambin ha sido puesto en relacin con el desarrollo de carcinoma hepatocelular en pacientes con infeccin crnica por VHB. La envoltura del VHB est formada por tres tipos de protenas. La protena principal, que es el HBsAg, y que se forma cuando la traslacin empieza a nivel de la regin S. La protena mediana, que se forma cuando la traslacin empieza a nivel de la regin pre-S2, y que es la que se ha denominado como receptores de la albmina humana polimerizada; parece que la protena mediana podra ser ms inmunognica que la protena principal, que es la que llevan ahora las vacunas frente al VHB. Y la protena grande, que se forma cuando la traslacin empieza a nivel de la regin pre-S1; esta protena es la encargada de la entrada del virus en los hepatocitos. La envoltura del VHB podemos encontrarla en el plasma de los sujetos infectados formando parte del virus completo o en forma de
Figura 51. Evolucin natural de la hepatitis A. DIAGNSTICO. El diagnstico de infeccin aguda por VHA se hace mediante la deteccin en suero de la IgM anti-VHA. La deteccin de IgG anti-VHA es indicativo
Pg. 58
Digestivo y Ciruga General
partculas de 22 nanmetros que pueden ser esfricas o alargadas sin que recubran al resto de los componentes del virus. Se piensa que esto se debe a un exceso de sntesis de la envoltura viral, que es secretada al plasma. El gen C codica la sntesis de las protenas de la nucleocpside. Este gen tiene dos codones de iniciacin: uno a nivel de la regin precore, y otro a nivel de la regin core. Si la traslacin se inicia a nivel de la regin precore, el producto ser el HBeAg, que podemos encontrrnoslo en el suero de los pacientes infectados de forma aislada y que es un marcador cualitativo de replicacin viral. Cuando la traslacin se inicia a nivel de la regin del core, la protena resultante es el HBcAg que nos las podemos encontrar de forma aislada en el ncleo de los hepatocitos, pero nunca de forma aislada en el suero de los pacientes infectados; en el suero slo lo podemos encontrar formado parte de la partcula completa. El gen P codica la sntesis de la ADN polimerasa, que es el enzima encargado de la replicacin y reparacin del ADN VHB. los mismos marcadores que tiene una infeccin aguda por VHB puede tener una infeccin crnica por VHB en fase replicativa, a diferencia de que esta ltima generalmente no tendra IgM anti-HBc en niveles detectables, sino IgG. El HBeAg se detecta desde el comienzo de la enfermedad, apareciendo poco despus del HBsAg, marcando el estado de replicacin viral y habitualmente desapareciendo despus de que las transaminasas alcancen el nivel ms elevado, antes de la desaparicin del HBsAg, para aparecer posteriormente los anticuerpos anti-HBe, aunque pueden coexistir durante un corto perodo de tiempo. La persistencia del HBeAg ms de 8-10 semanas debe hacer sospechar tambin que la infeccin se va a cronicar. No es infrecuente que el anti-HBe desaparezca pasados unos aos desde la infeccin aguda.
Figura 52. Protenas del VHB.
En la infeccin por el VHB, el primer marcador que aparece es el HBsAg, que lo hace antes de que se eleven las transaminasas y permanece elevado durante toda la fase de sintomatologa clnica, desapareciendo durante la fase de convalecencia en los casos que evolucionan a la curacin. Si permanece en suero ms all de tres meses, es muy probable que la infeccin se cronique.
Figura 54. Evolucin serolgica del VHB.
El ADN-VHB es el marcador serolgico que informa ms directamente acerca de la actividad replicativa del VHB. Su positividad se asocia a inamacin heptica, aunque no existe correlacin con el grado de lesin en el hgado. Aparece en las primeras etapas de la hepatitis aguda, y en los casos de evolucin favorable desaparece del suero antes que el HBeAg, y por lo tanto tambin antes que el HBsAg. No es un marcador, sin embargo, que deba realizarse en los casos de hepatitis aguda y su valor est en la valoracin de las infecciones crnicas por VHB para conocer el estado de replicacin viral.
Figura 53. Evolucin natural de la infeccin por VHB.
Una vez que se negativiza el HBsAg aparecen los anticuerpos antiHBs, que permanecen de forma indenida y que son los anticuerpos protectores que evitan que el paciente se pueda reinfectar de nuevo (MIR 99-00, 168). Ocasionalmente, algunos pacientes (5%) que se curan de una hepatitis B aguda no desarrollan anti-HBs. Una o dos semanas despus de la aparicin del HBsAg aparecen los anticuerpos antiHBc; durante los primeros 6 meses despus de la infeccin aguda estos anticuerpos son predominantemente del tipo IgM y posteriormente son de tipo IgG, independientemente de que la infeccin evolucione a la curacin o evolucione a una infeccin crnica. La IgM antiHBc es un marcador imprescindible para hacer el diagnstico de infeccin aguda por VHB (MIR 97-98F, 237; MIR 95-96F, 124). sto es as por dos razones: la primera es porque puede existir un perodo ventana entre la desaparicin del HBsAg y la aparicin de su anticuerpo en el que el nico marcador positivo puede ser la IgM anti-HBc; la otra es porque
CEPAS MUTANTES. En los ltimos aos se han descubierto varias cepas mutantes del VHB. Las ms importantes son las mutantes precore y mutantes de escape. La cepa mutante precore (o cepa e-menos) ha surgido como consecuencia de una mutacin a nivel de la regin precore. Esta mutacin impide la expresin del HBeAg en el suero. Los pacientes infectados por esta cepa pueden tener infecciones crnicas por VHB que, aun estando en fase replicativa, y por lo tanto teniendo ADN-VHB en su suero, no tienen HBeAg, y sin embargo tienen su anticuerpo. Esta cepa puede coexistir con la cepa natural en un mismo individuo, puede surgir como una mutacin de aquella o puede infectar de manera primaria a un paciente. En algunos pases como Japn e Israel se ha descrito mayor riesgo de hepatitis fulminante. Por otra parte, da lugar a infecciones crnicas por VHB ms agresivas y que responden peor al interfern. Sin embargo, en algunos portadores asintomticos del VHB se ha demostrado que estn infectados por esta cepa. Las mutantes de escape presentan la mutacin a nivel de la regin que codica la sntesis del HBsAg y que escapan a la accin neutralizante de los anticuerpos inducidos por dicho antgeno de la cepa natural. Esta cepa mutante de escape se ha descrito sobre todo en dos situaciones: la primera, en individuos vacunados frente VHB, y la segunda, en sujetos sometidos a un trasplante heptico por una hepatopata terminal por virus B y que han sido tratados con anticuerpos anti HBs monoclonales de alta potencia.
Pg. 59
MANUAL CTO 5 Ed.
EPIDEMIOLOGA DEL VHB. El reservorio fundamental de la infeccin por VHB lo constituyen los sujetos infectados. Los mecanismos de transmisin son bsicamente tres. La transmisin percutnea o parenteral, que puede ser a travs de transfusiones de sangre, derivados sanguneos o contacto con material contaminado. Sin embargo, hoy da, la mayora de las transmisiones percutneas del VHB son inaparentes o inadvertidas. El segundo mecanismo importante de transmisin es a travs del contacto ntimo o transmisin sexual; es probablemente el mecanismo de transmisin en homosexuales masculinos, prostitutas y cnyuges de pacientes infectados por VHB. El tercer mecanismo es la transmisin perinatal de la madre infectada a su hijo. Este riesgo ocurre en mujeres que padecen una hepatitis B en el ltimo trimestre o en el puerperio y en los hijos de mujeres con infeccin crnica por VHB. El riesgo de transmisin es directamente proporcional a la presencia del HBeAg, siendo del 90%, si la madre es HBeAg positiva, mientras que si la madre es anti-HBe positiva, el riesgo es solamente del 10-15%. Es muy importante este mecanismo de transmisin, ya que el riesgo de cronicacin de la infeccin cuando se adquiere en este perodo neonatal es muy alto (90%). La transmisin ocurre sobre todo durante el parto. PARTICULARIDADES CLNICAS DE LA INFECCIN AGUDA POR VHB. Perodo de incubacin vara de 1 a 6 meses. Las manifestaciones clnicas de la hepatitis B no dieren de las que se observan en las hepatitis causadas por otros agentes etiolgicos, aunque la frecuencia de manifestaciones extrahepticas es mayor (poliartritis asimtrica, rash). El 1% aproximadamente de las hepatitis agudas por virus B acaban desarrollando una hepatitis fulminante (MIR 99-00F, 122).
Tabla 14. Manifestaciones extrahepticas en la infeccin aguda por VHB (MIR 99-00, 1).
Cutneas: Erupcin maculosa o urticariforme. Acrodermatitis papulosa infantil de Giannoti-Crosti. Reumatolgicas: Artralgias, Artritis. Polimialgia reumtica. Poliarteritis nudosa. Lesiones vasculticas. Crioglobulinemia. Renales: Glomerulonefritis (ms frecuentes en infecciones crnicas). Neurolgicas: Polineuritis. Guillain-Barr. Encefalitis. Hematolgicas: Linfocitosis. Anemia aplsica. Trombopenia. Agranulocitosis. Otras: Pancreatitis aguda, serositis, pericarditis y ascitis exudativa.
ltimas, un 1% desarrollan hepatitis fulminante con una alta mortalidad y un 99% se recuperan. Un 5 a 10% aproximadamente o menos de los casos de hepatitis aguda por VHB evolucionan a la cronicidad; de stas, el 70-90% acaban siendo portadores sanos del HBsAg y un 10-30% acaban desarrollando una cirrosis. Estos pacientes con hepatopatas crnicas por VHB tienen riesgo de desarrollar carcinoma hepatocelular, sobre todo si la infeccin comienza a edad temprana.
Figura 55. Evolucin natural del VHB. PROFILAXIS. Las medidas higinicas generales son aquellas que tratan de evitar que el VHB penetre en individuos susceptibles. Consisten en no compartir con un individuo infectado tiles de aseo personal; usar preservativos en relaciones sexuales con desconocidos o con personas que sepan que estn infectadas; evitar que estos pacientes donen sangre; y en el mbito hospitalario, utilizar material desechable. La inmunoprolaxis pasiva se hace con inmunoglobulina especca anti-VHB, que se debe administrar intramuscularmente en individuos susceptibles tras una exposicin al VHB (MIR 95-96F, 121); tambin a los recin nacidos de madres portadoras en las primeras 12 horas tras el nacimiento. La inmunoprolaxis activa se realiza actualmente con vacunas recombinantes que se administran en tres dosis a los 0, 1 y 6 meses por va intramuscular en el deltoides. La inmunoprolaxis activa con vacuna se puede hacer preexposicin a individuos susceptibles que tengan riesgo de contraer la infeccin o postexposicin a individuos susceptibles que hayan tenido contacto con el virus. En este ltimo caso se debe iniciar la vacunacin al mismo tiempo que la administracin de inmunoglobulina anti-VHB. En zonas de baja endemia se aconseja vacunacin general en la infancia. En ausencia de los factores conocidos que disminuyen la respuesta, el 95% de los adultos inmunocompetentes y el 99% de los nios alcanzan niveles protectores de anti-HBs tras tres dosis. Los pacientes con insuciencia renal crnica, los receptores de rganos, infeccin por VIH y los pacientes con quimioterapia antitumoral responden peor. Un 5% de los adultos inmunocompetentes no responden; en la no respuesta inuyen: la edad, masa corporal, tabaco y cierta determinacin gentica. Los anti-HBs coneren proteccin mientras sean detectables, pero su desaparicin tras la vacunacin no signica prdida de la proteccin, ya que parece que si estas personas se exponen al VHB tienen una respuesta anamnsica aumentando los anti-HBs. A los 5 aos, el 90% de los inmunocompetentes receptores de la vacuna tienen niveles detectables de anti-HBs. No se recomiendan las dosis de recuerdo de forma rutinaria, salvo en los que hayan perdido los anticuerpos anti-HBs inmunocomprometidos o en personas inmunocompetentes con riesgo alto de infeccin (MIR 96-97F, 11; MIR 95-96F, 136).
Infeccin crnica por VHB. Se asume en general que el riesgo de cronicidad de una infeccin por VHB es del 5 al 10%. Sin embargo, este porcentaje depende sobre todo de la edad, siendo de hasta el 90% en el caso de infecciones en nios al nacimiento y del 1-2% en jvenesadultos, apareciendo habitualmente despus de una hepatitis aguda inaparente. La infeccin crnica por VHB, que diagnosticamos cuando el antgeno de supercie permanece en suero por ms de 6 meses con anti Hbc Ig G, tiene dos fases: La primera fase es la denominada fase replicativa que presenta los marcadores vricos de replicacin como HBeAg y el ADN-VHB, ade-
DIAGNSTICO DE LA INFECCIN POR VHB. El diagnstico se establece en base al estudio de los marcadores serolgicos que hemos visto previamente. Es imprescindible la presencia de la IgM anti-HBc para hacer el diagnstico de infeccin aguda por VHB (MIR 99-00, 163). PRONSTICO. De todas las infecciones agudas por VHB, el 75% aproximadamente son infecciones subclnicas y un 25% son infecciones clnicas; de estas
Pg. 60
Digestivo y Ciruga General
ms del HBsAg. Estos pacientes suelen tener transaminasas elevadas que uctan entre 100 y 1000 unidades e histolgicamente suelen tener grados variables de hepatitis crnica activa. La segunda fase es la denominada fase no replicativa, en la que desaparecen del suero los marcadores de replicacin, es decir, el HBeAg y el ADN-VHB y aparecen los anticuerpos anti-HBe. En esta segunda fase, las transaminasas suelen ser normales y la histologa heptica puede ser de hepatitis crnica persistente o lo que se llama cambios mnimos (hepatocito esmerilado con su citoplasma lleno de HBsAg). La mayora de estos pacientes tienen el ADN integrado en el ADN de los hepatocitos y no muestran HBcAg en el ncleo ni formas episomales del ADN. el antecedente de transfusin slo explica un pequeo porcentaje de las infecciones por VHC. Otros grupos de riesgo son las personas con exposicin ocupacional a sangre o derivados, los hemodializados y los drogadictos por va intravenosa. Estos ltimos suponen el mayor porcentaje dentro de las personas de riesgo conocido (MIR 98-99F, 4). La transmisin sexual es rara aunque probablemente existe. Este mecanismo de transmisin parece ms importante en VIH positivos. Las infecciones en contactos familiares tambin son raras. La transmisin perinatal es rara, pero existe y ocurre sobre todo si la madre es VIH positiva o presenta alta viremia. Sin embargo, el grupo ms importante de pacientes infectados por VHC no tienen ningn factor de riesgo conocido y se desconoce el mecanismo de transmisin.
El paso de una fase a la otra se realiza mediante la denominada seroconversin anti-e o seroconversin HBe, que se caracteriza por un cuadro clnico parecido a la hepatitis aguda con ictericia y aumento de las transaminasas. Este proceso de paso de fase replicativa a no replicativa ocurre con una frecuencia aproximada del 10 al 15% por ao. El tratamiento de la infeccin crnica por VHB. Las hepatitis en fase replicativa se tratan con el objetivo de conseguir la inhibicin de la replicacin viral, lo que se demuestra cuando se negativizan el DNA y el Ag HBe. La desaparicin del Ag s HB ocurre nicamente en el 10% de los casos. El interfern alfa durante 16 semanas consigue una respuesta de seroconversin en el 40% de los casos (MIR 98-99, 51). Esta seroconversin puede acompaarse de una leve hepatitis aguda. Responden mejor los que tienen poco DNA en suero y los que tienen las transaminasas ms elevadas. La lamivudina administrada por va oral y durante un ao, es ecaz y tiene escasos efectos adversos. Est indicada en los casos de mutante precore, infeccin VIH concomitante, hepatopata descompensada y puede emplearse en algunos casos de fracaso o intolerancia al interfern. Adefovir dipivoxil es til en caso de resistencia a lamivudina. Tabla 15. Predictores de buena respuesta al IFN en la hepatitis crnica B.
PARTICULARIDADES CLNICAS POR LA INFECCIN VHC. El perodo de incubacin vara de 15 a 150 das (media 50 das). Las manifestaciones clnicas de la hepatitis aguda por VHC suelen ser ms leves que las producidas por otros virus hepatotropos. La mayora de los casos son asintomticos; slo un 25% de los pacientes con hepatitis postransfusional tienen ictericia. El riesgo de fallo heptico agudo o subagudo es raro. El aspecto ms alarmante de la infeccin por VHC es su alta tendencia a la cronicacin. Se han descrito muchos sndromes hepticos y extrahepticos con el VHC, habitualmente en la infeccin crnica. Entre ellos: crioglobulinemia tipo II, glomerulonefritis membranosa y membrano-proliferativa, sialoadenitis linfoctica focal, lceras corneales de Mooren, prpura trombopnica inmune, aplasia, porria hepatocutnea tarda, urticaria, eritema nodoso, liquen plano, malacoplaquia, eritema multiforme y panarteritis. DIAGNSTICO. Las primeras pruebas para detectar Ac anti-VHC eran poco sensibles, sobre todo para diagnosticar la infeccin precozmente (podan tardar 6 meses en positivizarse). Tampoco eran muy especcas con falsos positivos en pacientes con hepatopata alcohlica, trastornos autoinmunes e hipergammaglobulinemia. Actualmente disponemos de ELISAs de segunda y tercera generacin y radioinmunoensayos para conrmar con una sensibilidad y especicidad del 95% cuando se comparan con la deteccin del ARN-VHC mediante la PCR, que se considera el mejor mtodo diagnstico. Con estas nuevas pruebas podemos detectar Ac a las 6-8 semanas tras la exposicin y el ARN-VHC puede detectarse 1 2 semanas tras la exposicin (MIR 99-00, 160). Con la PCR podemos tambin cuanticar el ARN-VHC, cuyos niveles pueden uctuar en una misma persona, siendo en ocasiones indetectables cuando la replicacin vrica es muy baja. No est indicado realizar de manera rutinaria el ARN-VHC. Est indicado cuando: 1) las pruebas de conrmacin son indeterminadas y 2) para monitorizar la transmisin perinatal o la respuesta al tratamiento antiviral. Los Ac anti-VHC no son protectores y su presencia generalmente indica enfermedad. EVOLUCIN Y PRONSTICO. La infeccin por VHC se cronica en el 80% de los casos y un 20-35% desarrollarn cirrosis (MIR 99-00F, 13). Se calcula que el tiempo de evolucin a cirrosis es de unos 21 aos y para desarrollar un carcinoma hepatocelular 29 aos. Cuando la enfermedad se adquiere a edades ms jvenes, el perodo de evolucin a cirrosis y carcinoma hepatocelular es ms largo. Existe una fuerte asociacin entre el hepatocarcinoma y el VHC. No se conocen los mecanismos de hepatocarcinognesis. El VHC no se integra en la clula husped. Cuando aparece un hepatocarcinoma en una infeccin crnica por VHC, habitualmente lo hace sobre un hgado cirrtico, aunque puede hacerlo antes. El riesgo de cncer es mayor si el paciente es HBsAg positivo y si consume alcohol. Se recomienda screening con alfafetoprotena y ecografa cada 6-12 meses. TRATAMIENTO. En general, el tratamiento de las formas sintomticas es similar a otras formas de hepatitis. En algunos casos de infeccin aguda sintomtica, el interfern ha sido ecaz para eliminar la infeccin y evitar su evolucin a la cronicidad. Aunque no se pueden dar actualmente recomendaciones generales, dada su alta tendencia a la cronicacin, estara justicado considerar tratamiento con interfern en casos de viremia persistente
Niveles bajos de ADN-VHB. Niveles elevados de ALT. VIH negativo. Mujeres. Corta duracin de la enfermedad.
32.4. Infeccin por VHC.
El virus de la hepatitis C (VHC) es el responsable de la mayora de los casos de la que hace unos aos conocamos como hepatitis no A, no B. Es tambin el responsable de la mayor parte de las que considerbamos cirrosis criptogentica.
VIROLOGA. El VHC es un virus ARN que se clasica dentro del gnero Hepacavirus perteneciente a la familia Flaviviridae. Se distinguen 6 genotipos principales y ms de 80 subtipos. Estos genotipos condicionan una diferente severidad, una diferente respuesta al tratamiento e inuyen en la interaccin virus-sistema inmune del husped. Los genotipos ms frecuentes en nuestro medio son el 1a y el 1b. El genotipo 1b se asocia generalmente con una carga viral ms elevada medida por los niveles de ARN-VHC, produce una enfermedad ms agresiva y responde peor al tratamiento con interfern. En el extremo 5 del genoma se encuentran los genes que codican la sntesis de las denominadas protenas estructurales, que comprenden la protena de la nucleocpside y las protenas de la envoltura. En el extremo 3 se encuentran los genes que codican la sntesis de las protenas no estructurales, involucradas en la replicacin viral. EPIDEMIOLOGA POR LA INFECCIN VHC. La transmisin del VHC es esencialmente parenteral. La hepatitis C constituye el 90% de las hepatitis postransfusionales. Sin embargo,
Pg. 61
MANUAL CTO 5 Ed.
despus de la fase aguda. Pocos pacientes se beneciaran ya que la mayor parte de las infecciones agudas son asintomticas.
PROFILAXIS. El screening en los donantes ha eliminado casi la transmisin por transfusiones. Las medidas encaminadas a disminuir la transmisin del VIH (intercambio de jeringas, sexo seguro, etc.) probablemente tambin disminuirn la transmisin del VHC. A los pacientes con infeccin crnica se les debe recomendar que no consuman alcohol. No se recomienda hacer prolaxis postexposicin con Ig tras una exposicin accidental. Infeccin crnica por VHC. La hepatitis crnica por VHC se desarrolla en un 80% de los pacientes con infeccin aguda y en un 25% de ellos evolucionar a cirrosis heptica. El nivel de transaminasas no se correlaciona con la actividad histolgica de la enfermedad. Ocasionalmente el nivel de transaminasas puede ser normal durante perodos prolongados de tiempo y el paciente puede tener viremia e inamacin activa en la biopsia. La historia natural de la infeccin por virus C no se conoce todava bien. Aunque se han descrito casos de una rpida progresin con evolucin a fallo heptico en 1-2 aos, lo ms frecuente es que estos pacientes tengan un curso insidiosamente progresivo, permaneciendo clnicamente asintomticos muchos aos o incluso dcadas. En personas asintomticas, incluso con transaminasas normales, entre un tercio a un 50% tienen lesiones de hepatitis crnica en la biopsia heptica. La remisin espontnea en los pacientes con infeccin crnica por VHC es extremadamente rara. Los pacientes con infeccin crnica por VHC pueden presentar en su suero Ac antiLKM1 generalmente a ttulo ms bajo que los que se ven en la hepatitis crnica autoinmune tipo 2. Slo se tratan a los que tienen elevadas las transaminasas y hepatitis crnica al menos moderada en la biopsia. Se considera xito teraputico cuando se alcanza una respuesta teraputica sostenida: persiste la negatividad del RNA y la normalizacin de las transaminasas seis meses despus de nalizado el tratamiento. El tratamiento de eleccin es la combinacin de interfern pegilado ms ribavirina. Consigue respuestas entre el 30% y 40%. Los casos de mal pronstico (genotipo I o alta carga viral) (MIR 00-01F, 7), se tratan durante un ao y el resto seis meses. Si a los tres meses de iniciado el tratamiento no hay negativizacin del RNA, se suspende el tratamiento. Los pacientes que no respondieron a la monoterapia con interfern no se benecian de la combinada. S se benecian, los que tienen una recada despus de una respuesta inicial positiva al interfern. Ribavirina provoca anemia hemoltica e interfern (tres das a la semana) mltiples efectos adversos pero sobretodo astenia, depresin y alteraciones tiroideas. Recientemente se est empleando el interfern pegilado, que se administra una vez por semana y presenta similar ecacia con menos efectos adversos.
Figura 56. Coinfeccin VHB-VHD. EPIDEMIOLOGA. La infeccin por VHD sigue dos patrones epidemiolgicos. En pases mediterrneos, la infeccin es endmica entre los pacientes que tienen hepatitis B y parece que la enfermedad se transmite por contacto ntimo. En reas no endmicas, la infeccin est connada sobre todo en drogadictos que utilizan la va intravenosa y hemoflicos (MIR 01-02, 12). Aunque no se conoce bien la importancia, parece que el VHD puede transmitirse tambin por va sexual y perinatal (MIR 97-98F, 259). PARTICULARIDADES CLNICAS POR INFECCIN DE VHD. En la coinfeccin B y delta, parece que existe un discreto aumento del riesgo de hepatitis fulminante, sobre todo en drogadictos, con una mortalidad en series recientes de hasta el 5%. En cambio, la evolucin a la cronicidad es la misma que para la B sola. En la sobreinfeccin delta, la probabilidad de fallo heptico severo aumenta hasta un 20%, con alta mortalidad acompaante. La cronicacin en la sobreinfeccin es prcticamente del 100%. DIAGNSTICO. El diagnstico de la infeccin por VHD se hace en base al estudio de los marcadores del virus B y virus D, en la coinfeccin se encontrar el Ig M anti Hbc y en la sobreinfeccin el Ig G anti Hbc (MIR 97-98F, 239). Hay que tener en cuenta que el antgeno delta desaparece del suero precozmente y los anticuerpos antidelta pueden tardar en aparecer 30-40 das por lo que podra existir un perodo en los que los marcadores del virus delta, excepto el ARN, seran negativos. Sin embargo, con las nuevas tcnicas, a veces puede detectarse ya la IgM anti-D en la segunda semana; en un estudio reciente en el 50% de los pacientes llegaron a coexistir el HD-Ag y la IgM anti-D (MIR 02-03, 5). PROFILAXIS. La prolaxis se realiza vacunando a los individuos susceptibles frente al virus B. En pacientes infectados crnicamente por el VHB no existe ninguna forma de inmunoprolaxis frente al virus delta y la prevencin ira dirigida a evitar las exposiciones percutneas y a limitar el contacto ntimo con personas infectadas por el virus delta. INFECCIN CRNICA POR VHD. La infeccin crnica por VHD es ms severa que la infeccin crnica por VHB slo. Habitualmente tienen lesiones de hepatitis crnica activa con o sin cirrosis. Estos pacientes suelen presentar en su suero anticuerpos anti-LKM3. En cuanto al tratamiento, no se conoce bien cul es el mejor, aunque parece que el interfern en dosis altas y durante 12 meses inhibe la replicacin en el VHD y obtiene la mejora clnica en la mitad de los pacientes, pero la recada es la regla. En pacientes con hepatopata terminal por virus D, queda como recurso el trasplante heptico.
32.5. Infeccin por VHD.
VIROLOGA. El VHD es un virus defectivo que necesita de la colaboracin del VHB para ser infectante y patgeno. Est formado por un ARN unicatenario al que est asociado el antgeno delta y todo ello recubierto por el HBsAg del VHB. Aunque el VHD necesita de la colaboracin del VHB para ser infectante, sin embargo, puede existir replicacin intracelular del ARN del VHD sin el VHB. El VHD puede aparecer simultneamente con el VHB (coinfeccin B y delta) o infectar a una persona con una infeccin crnica por VHB (superinfeccin delta) (MIR 97-98, 5). Los marcadores de los que disponemos para el estudio de la infeccin por VHD son: HD-antgeno, ARN- VHD y los anticuerpos antiD. En la infeccin aguda podemos encontrarnos en el suero de los pacientes infectados el antgeno delta, pero solamente en la fase ms precoz y nunca nos los encontraremos en la infeccin crnica. El ARN-VHD nos lo podemos encontrar en el suero de los pacientes infectados siempre que haya replicacin tanto en infeccin aguda como en la crnica. Los anticuerpos antidelta se observan tanto en la infeccin aguda como en la crnica; en la infeccin aguda son a ttulo bajo y predominantemente de tipo IgM, y hay que tener en cuenta que pueden tardar en aparecer hasta 30 40 das desde que se desarrollan los sntomas. En la infeccin crnica, nos los vamos a encontrar a ttulo alto y son tanto de tipo IgM como de tipo IgG.
Pg. 62
Digestivo y Ciruga General
El pronstico del trasplante heptico es mejor que para la infeccin crnica por el virus B slo. La infeccin por virus D puede recurrir en el nuevo hgado sin la expresin del virus B. El virus de la hepatitis G (VHG) se detect en el plasma de un paciente con infeccin crnica por VHC. Existe una gran homologa entre el genoma del VHG y el VHGB-C, considerndose que puede tratarse de dos cepas del mismo virus. Aunque parece que s, no est denitivamente establecido que el VHG produzca hepatitis crnica.
TEMA 33. FRMACOS E HGADO.
Casi cualquier medicacin puede producir dao heptico. Los factores que favorecen la acumulacin de toxinas hepticas incluyen, alteraciones genticas, enzimas que permiten la acumulacin de metabolitos txicos, competicin con otros frmacos, y deplecin de substratos que son requeridos para detoxicar el metabolito.
33.1. Mecanismos de toxicidad.
Existen dos mecanismos generales: uno es la toxicidad directa, en la que la hepatitis ocurre con una regularidad predecible, es dependiente de dosis, y el perodo de latencia tras la exposicin es habitualmente corto, p.e. el paracetamol. El segundo tipo de lesin sera el de la idiosincrasia individual determinada genticamente, no dependiente de dosis, en el que algunas personas forman productos txicos al metabolizar el frmaco.
Figura 57. Superinfeccin VHB.
33.2. Factores de riesgo para dao heptico por drogas.
En el metabolismo de un frmaco intervienen una serie de variables que pueden modicar su capacidad hepatotxica; stas son: edad, sexo, dieta, embarazo, diabetes, enfermedades renales y hepticas.
32.6. Infeccin por VHE.
VIROLOGA. El virus de la hepatitis E es un virus ARN parecido al VHA, perteneciente al gnero hepexvirus dentro de la familia Caliciviridae. El virus se elimina por heces en la fase tarda del perodo de incubacin, que es de unas 5-6 semanas, apareciendo una respuesta de anticuerpos de forma muy temprana en el curso de la infeccin aguda. Se pueden observar tanto anticuerpos de tipo IgM como de tipo IgG antiVHE. Los Ac IgM caen rpidamente despus de la infeccin aguda, desapareciendo en pocas semanas. Los Ac de tipo IgG pueden persistir al menos durante 4 aos. EPIDEMIOLOGA. El mecanismo principal de transmisin es fecal-oral, parecindose al VHA. Aunque estn descritas epidemias probablemente por contaminacin del agua, existen tambin casos espordicos y aislados. Es rara, sin embargo, la transmisin de persona a persona, de personas infectadas a sus contactos ntimos. Afecta sobre todo a individuos jvenes. Los brotes epidmicos de hepatitis E se han dado en pases poco desarrollados. PARTICULARIDADES CLNICAS POR LA INFECCIN DE VHE. La infeccin por VHE ocurre sobre todo en jvenes-adultos, dando lugar a un cuadro de hepatitis colestsica. Quizs lo ms llamativo es el riesgo de hepatitis fulminante en 1-2% de los casos en general, pero que puede subir hasta el 20% en el caso de infeccin en mujeres embarazadas, sobre todo si estn en el tercer trimestre del embarazo, con una alta mortalidad. No evoluciona a la cronicidad. DIAGNSTICO. Aunque actualmente no estn disponibles en todos los laboratorios, existen mtodos serolgicos para el diagnstico de la infeccin por VHE. PROFILAXIS. La prevencin de la infeccin por VHE va encaminada al control sanitario de agua y alimentos, tal y como ocurre en el VHA.
33.3. Tipos de reacciones farmacolgicas.
Toxicidad heptica por paracetamol. Se produce una necrosis ms importante en la zona 3 del lobulillo, donde hay ms cantidad de enzimas que metabolizan la droga y la tensin de oxgeno es ms baja. Se ven tambin cambios grasos con poca inamacin. La necrosis heptica es dosis dependiente, producindose generalmente lesin cuando se consumen ms de 10 gramos, aunque la dosis es variable. El alcohol aumenta la toxicidad, habindose descrito un cuadro denominado sndrome alcohol-acetaminofn en el que algunos pacientes desarrollan fallo heptico severo con dosis bajas de paracetamol cuando se asocia a alcohol (MIR 98-99, 50). Tras la ingestin de paracetamol, a las pocas horas se producen nuseas, vmitos; posteriormente, se produce una mejora. Al tercer o cuarto da, el paciente presenta los sntomas de fallo heptico. El riesgo de necrosis heptica se correlaciona con los niveles sanguneos de paracetamol en las primeras 8 horas despus de la ingesta. El tratamiento con N-acetilcistena, sobre todo si se inicia dentro de las primeras 8 horas despus de la ingestin, es ecaz en la proteccin de la necrosis heptica por paracetamol en individuos que han tomado una dosis sucientemente alta. Incluso si se administra la N-acetilcistena despus de esas primeras 8 horas, es ecaz para disminuir la mortalidad del fallo heptico agudo si se produjese, aunque ya no tendra un efecto protector sobre la necrosis heptica (MIR 95-96F, 118). Hgado graso microvesicular. Este tipo de lesin anatomo-patolgica es la producida por el valproato sdico. Hasta un 40% de los pacientes que toman valproato pueden tener un ligero aumento de las transaminasas, que suelen normalizarse incluso sin suspender la droga. Sin embargo, en un pequeo porcentaje de los pacientes se produce una lesin heptica ms severa. Este tipo de lesiones es ms frecuente en nios, la mayora por debajo de 10 aos de edad. Es ms frecuente en varones y generalmente se presenta en los primeros dos meses de tratamiento y raramente despus de los 12 meses de tratamiento. Parece que la hepatotoxicidad estara producida por un metabolito del cido valproico. El mecanismo parece ser txico e idiosincrsico. Otros frmacos que pueden producir esta alteracin son: tetraciclinas, aspirina, zidovudina y didanosina. Esteatohepatitis no alcohlica (Fosfolipidosis). Aunque las lesiones de hgado graso se ven con ms frecuencia con el alcohol, la obesidad,
32.7. Infeccin por otros virus hepatotropos.
El virus de la hepatitis GB (VHGB) se aisl del suero de un cirujano con hepatitis aguda. Posteriormente se han descrito tres clases de partculas vricas dentro de este agente: GB-A, GB-B y GB-C.
Pg. 63
MANUAL CTO 5 Ed.
diabetes, esteroides, la amiodarona y algunos otros frmacos pueden producir este cuadro similar a una hepatitis alcohlica. La amiodarona y otros compuestos relacionados pueden causar fallo heptico severo de manera aguda o crnica, como parte de un sndrome multisistmico. Se produce una elevacin moderada de las transaminasas con lesiones histolgicas caractersticas de esteatohepatitis (cuerpos de Mallory, grasa macrovesicular y polimorfonucleares) que pueden evolucionar a cirrosis en pocos meses. Fibrosis heptica. Fibrosis se da en la mayora de los casos de toxicidad heptica producida por drogas, pero en algunos casos es el dato ms prominente. Generalmente es en la zona 3, excepto en el metotrexate, que se da en la zona 1. El metotrexate es el ejemplo tpico de brosis heptica por droga. Aparece esta complicacin despus de tratamiento durante largo tiempo. Una dosis acumulativa de ms de dos gramos es especialmente peligrosa. Con alcohol aumenta el riesgo. Las transaminasas normales no excluyen el desarrollo de brosis heptica y cirrosis. La biopsia heptica es la nica forma de establecer el diagnstico. En general, se considera que no est indicado hacer una biopsia heptica pretratamiento a menos que haya anormalidades hepticas o sospecha de alcoholismo. Muchos clnicos realizan una biopsia cuando se ha administrado una dosis total de 2.500 mg de metotrexate. La metildopa y la vitamina A pueden dar un cuadro parecido. Lesiones vasculares hepticas por frmacos. Se puede observar dilatacin sinusoidal a nivel de la zona 1 con anticonceptivos orales o con esteroides anabolizantes. Se puede observar peliosis heptica, que son cavidades llenas de sangre, y que se han descrito con anticonceptivos orales, con anabolizantes, con tamoxifeno, con danazol y otras drogas. Enfermedad venooclusiva heptica, sobre todo con alquilantes. Sndrome de Budd-Chiari con anticonceptivos orales. Hepatitis aguda. Es el cuadro producido, por ejemplo, por la isoniacida. Alteracin de las transaminasas en pacientes tratados con isoniacida ocurre hasta en el 20% de los casos dentro de las primeras semanas del tratamiento. En la mayora de los pacientes, sin retirar el tratamiento, las transaminasas vuelven a valores normales. Sin embargo, en un 1% de ellos pueden llegar a desarrollar un cuadro indistinguible de una hepatitis aguda vrica. Parece ser que el mecanismo de produccin de las lesiones es mixto por una reaccin txica y una reaccin idiosincrsica. La combinacin con determinados inductores enzimticos, como rifampicina o alcohol, aumenta el riesgo. El cuadro de hepatitis por isoniacida se ve con ms frecuencia en mujeres sobre los 50 aos. A los 2-3 meses de tratamiento se desarrollan sntomas inespeccos como anorexia, disminucin de peso y, posteriormente, ictericia y datos de lesin heptica. La hepatitis generalmente se resuelve rpidamente al retirar la droga, pero si se desarrolla ictericia, puede tener hasta un 10% de mortalidad. Durante el tratamiento con INH no est indicado realizar medidas de transaminasas peridicamente. La metildopa tambin puede producir un cuadro de hepatitis aguda. En el 5% de los que toman la droga, hay un aumento sintomtico de las transaminasas que se normaliza a pesar de continuar el tratamiento. Lo ms frecuente es una mujer postmenopusica que ha estado tomando metildopa durante 1 a 4 semanas. La reaccin aparece generalmente en los primeros 3 meses. Puede dar hepatitis crnica. El ketoconazol es otro frmaco que puede producir hepatitis aguda y se observa un aumento reversible de las transaminasas en el 5-10% de los pacientes que lo toman. Es ms frecuente en mujeres mayores, obesas, que han tomado la droga por lo menos durante 4 semanas y nunca menos de 10 das. La reaccin es idiosincrsica; puede dar hepatitis crnica. Hepatitis alrgica. Frmacos como la fenitona pueden causar una reaccin alrgica sistmica caracterizada por ebre, rash, linfadenopata, eosinolia y presencia de eosinlos o granulomas en la biopsia heptica. Se produce tanto citlisis como colestasis. Los mecanismos responsables de estas reacciones alrgicas y hepatotxicas son desconocidos, pero su lenta resolucin sugiere que el alrgeno permanece en la supercie de los hepatocitos por semanas o meses. Este sndrome de hepatitis por hipersensibilidad da lugar a un cuadro mononuclesico que puede confundirse con una enfermedad viral o una faringitis estreptoccica, de tal forma que el agente no se retire a pesar de signos de hepatitis y termine en una forma severa de sndrome de Stevens-Johnson. El tratamiento consiste en retirar la droga. Adems de la fenitona, otros frmacos que pueden dar este cuadro son: fenobarbital, carbamacepina, AINEs, sulfamidas, antitiroideos, dantrolene y amoxicilina-clavulnico (MIR 94-95, 74). Colestasis hepatocanalicular. En este caso, las reacciones son predominantemente colestsicas, aunque tambin hay fallo hepatocelular. Es el caso de la clorpromacina, con la que se desarrolla colestasis en aproximadamente el 1-2% de los que toman la droga, y generalmente en las primeras semanas de iniciado el tratamiento. El cuadro es tanto por toxicidad directa como por reaccin idiosincrsica. La eritromicina puede dar un cuadro similar; las reacciones hepticas por eritromicina suelen estar generalmente asociadas al estolato, pero tambin han sido involucrados el propionato y el etilsuccinato. El comienzo es 1-4 semanas despus de iniciar el tratamiento, generalmente con dolor en hipocondrio derecho, que suele ser severo, simulando una enfermedad biliar, ebre, prurito e ictericia. Puede haber eosinolia y linfocitos atpicos. Otros frmacos que pueden dar esta lesin son el cotrimoxazol, rifampicina, nafcilina, captopril y estrgenos. El estradiol y otros compuestos se ha demostrado que disminuyen el ujo biliar y la ATPasa Na+-K+, producen cambios en las uniones celulares y alteran la uidez de la membrana hepatocitaria. Hepatitis crnica. Puede producirse con metildopa, oxifenisatina, nitrofurantona, ketoconazol, paracetamol, trazodona, fenitona y otros compuestos. La metildopa puede producir una forma indolente de lesin heptica, parecida a una hepatitis crnica autoinmune con hipergammaglobulinemia y anticuerpos antinucleares. Cuando se hace el diagnstico, puede estar ya el paciente en fase cirrtica. Granulomatosis heptica. Una gran variedad de frmacos pueden producir granulomas no caseicantes en hgado, parecidos a los de la sarcoidosis. El cuadro clnico es similar al producido en otras formas de hepatitis granulomatosa: febrcula, fatiga crnica y raramente ictericia. Hepatitis isqumica. Cualquier frmaco que pueda producir una hipotensin severa puede secundariamente producir una hepatitis isqumica. Pero independientemente de este mecanismo, est descrito este tipo de lesin heptica con drogas tales como cocana, preparados de liberacin retardada de cido nicotnico y con metilendioxianfetamina (xtasis). Tumores hepticos. Adenomas. El riesgo relativo se incrementa 116 veces tras 5 aos de toma de anticonceptivos orales (AO) y 500 veces tras 7 aos. El 90% de los adenomas hepticos se correlacionan con consumos de AO durante al menos 1 ao. El tumor puede disminuir al suspender la medicacin y recurrir si se vuelve a administrar o en el embarazo. Los adenomas asociados con andrgenos son menos sintomticos y con menos tendencia a romperse. Los esteroides anabolizantes producen con ms frecuencia adenomas mltiples. Carcinoma hepatocelular. A diferencia de lo que es ms frecuente, los asociados a frmacos suelen aparecer sin lesiones de hepatitis o cirrosis subyacente. Ha sido descrito con la toma de andrgenos, sobre todo en casos de sndrome de Fanconi o anemia aplsica. La asociacin con AO es controvertida, pero se piensa que el riesgo relativo de hepatocarcinoma aumenta 7-20 veces en mujeres de 20-50 aos que han tomado AO durante ms de 8 aos.
33.4. Diagnstico, tratamiento y prevencin.
Uno de los aspectos ms importantes es establecer bien la cronologa entre la aparicin de la hepatopata y la administracin de un frmaco. Cuando un paciente se presenta con alteraciones hepticas, se debe hacer una historia de todos los frmacos que ha tomado en los tres meses previos y, dado que la hepatitis por frmacos puede ser fatal, se debe suspender todo frmaco potencialmente txico. El tratamiento de eleccin es retirar el frmaco y vigilar cuidadosamente para comprobar que existe mejora en unos das. Algunos frmacos como la amoxicilina-clavulnico o la fenitona pueden dar lugar a un sndrome que empeora durante varias semanas, a pesar de retirar el frmaco, y tarda varios meses en resolverse completamente. Si hay signos clnicos o de laboratorio de fallo heptico, se debe hospitalizar al paciente. El pronstico de pacientes con fallo heptico agudo por reacciones idiosincrsicas a drogas es malo con una mortalidad superior al 80%. Los esteroides se han utilizado en casos de hepatitis por hipersensibilidad, pero no est demostrada su ecacia.
Pg. 64
Digestivo y Ciruga General TEMA 34. HEPATITIS CRNICA.
Se considera una hepatitis crnica, en general, cuando la inamacin heptica persiste ms all de 6 meses. En nuestro medio, la causa ms frecuente son las hepatopatas vricas (B, C y D), y dentro de ellas, la infeccin crnica por VHC, pero tambin puede ser producida por drogas, alcohol, autoinmune; y en general, toda hepatopata que pueda evolucionar a cirrosis pasa por estadios histolgicos previos compatibles con hepatitis crnica. Hepatitis crnica es un diagnstico histolgico, y por lo tanto, siempre se precisa una biopsia. En este tema trataremos los aspectos anatomopatolgicos y las hepatitis autoinmunes.
34.3. Hepatitis autoinmune (HAI).
La HAI es una hepatopata necroinamatoria crnica de etiologa desconocida asociada a autoanticuerpos circulantes y elevacin de las gammaglobulinas. Los hallazgos histolgicos son caractersticos, pero no especcos. Aparece un inltrado inamatorio en el espacio porta, a expensas de clulas mononucleares, plasmticas. Se produce una afectacin de la membrana limitante e inamacin periportal. Excepto en las formas ms leves, hay grados variables de brosis, que puede llegar a formar puentes y terminar en cirrosis. En cuanto a la patogenia, se piensa que, en un paciente genticamente predispuesto, con la exposicin a un agente ambiental se desencadena un proceso autoinmune dirigido contra antgenos hepticos, dando lugar a un proceso necroinamatorio crnico que termina en brosis y cirrosis. Existe una asociacin con los HLA-B8, DR3 y DR52a. Respecto al factor desencadenante, se ha relacionado con el virus del sarampin, los virus de la hepatitis y el virus de Epstein-Barr. El tratamiento con interfern de las hepatitis crnicas vricas puede activar una hepatitis autoinmune latente. Tabla 16. Autoanticuerpos y clasificacin de la HAI. HAI tipo 1. Antinucleares (ANA). Anti-msculo liso (AML). HAI tipo 2. Anti-LKM 1. Anti-citosol heptico 1.
HAI tipo 3.
34.1. Clasificacin anatomopatolgica.
Hepatitis crnica persistente. En este caso, existe un inltrado de clulas mononucleares que se localiza y expande el espacio porta. La membrana limitante est conservada. Puede haber una mnima brosis periportal. Generalmente estos individuos estn asintomticos. Hepatitis crnica lobular. En este caso, adems de las lesiones vistas en la hepatitis crnica persistente, existen focos de necrosis e inamacin en el lbulo heptico, parecindose a lo que es una hepatitis aguda en resolucin. Hepatitis crnica activa. Es una lesin histolgica ms grave, en la que, adems del inltrado inamatorio, en el espacio porta existe tambin inamacin a nivel lobular con necrosis heptica lobular y periportal y grados variables de brosis. Puede variar desde leve a severa. El dato histolgico mnimo para hablar de una hepatitis crnica activa es la necrosis parcelar perifrica (necrosis de la membrana limitante) (MIR 03-04, 260). La aparicin de una necrosis heptica con puentes caracteriza una forma de hepatitis crnica activa progresiva y ms severa. Un 20-50% de los pacientes con hepatitis crnica activa tiene tambin cirrosis. Suelen presentar sntomas en grado variable, sobre todo astenia. Para valorar el grado de actividad histolgica de la enfermedad, se utiliza el ndice de Knodell, que valora la inamacin portal, la necrosis periportal, las necrosis lobulillares y la brosis.
Otros autoanticuerpos. Antireceptor de la asialoglicoprotena especca heptica. p-ANCA.
Anti-Ag soluble heptico (SLA). Antiprotenas de hgado y pncreas (LP). Clnicamente, la HAI es muy heterognea. Puede cursar de forma asintomtica, sospechndose al detectarse una elevacin de las transaminasas, o manifestarse de forma aguda y severa, o a veces incluso fulminante. A veces es clnicamente indistinguible de una hepatitis aguda vrica. Aunque generalmente se presenta con un patrn de citlisis predominante, ocasionalmente adopta un patrn de colestasis marcada. El diagnstico se hace en base a datos clnicos, la hipergammaglobulinemia, las alteraciones histolgicas, la exclusin de otras hepatopatas y la presencia de gran cantidad de autoanticuerpos en el suero de estos pacientes (MIR 01-02, 11). La asociacin con otras enfermedades autoinmunes tambin ayuda al diagnstico. Tabla 17. Enfermedades asociadas a la HAI. Tiroiditis autoinmune. Enfermedad de Graves. Colitis ulcerosa. Anemia hemoltica. PTI. Diabetes mellitus. Diabetes inspida. Enfermedad celaca. Polimiositis. Miastenia gravis. Fibrosis pulmonar. Pericarditis. Glomerulonefritis. Paniculitis. Sndrome hipereosinlo. Sndrome de Sjgren. Enf. mixta del tejido conectivo.
Figura 58. Hepatitis crnica: anatoma patolgica.
34.2. Clnica y diagnstico.
La mayora de los pacientes con hepatitis crnica estn asintomticos y se sospecha la enfermedad al detectarse una elevacin persistente de las transaminasas. Otras veces se diagnostica al hacer el seguimiento de una hepatitis aguda que no evoluciona a la resolucin. Ocasionalmente los pacientes se quejan de astenia, molestias en hipocondrio derecho o fatiga precoz con el ejercicio. Los datos de laboratorio son tambin inespeccos, salvo los dirigidos al estudio etiolgico (marcadores vricos, autoanticuerpos, etc.). Al nal, el diagnstico requiere una biopsia heptica, que adems puede aportar datos acerca de la etiologa.
El tratamiento de eleccin son los esteroides, utilizados solos o en dosis ms pequeas asociados a azatioprina, disminuyendo as los efectos secundarios y la frecuencia de recadas. No se deben utilizar pautas en das alternos. En estadios terminales, el trasplante heptico es una opcin. Como enfermedad que puede evolucionar a cirrosis, tiene riesgo de degenerar en hepatocarcinoma, aunque algunos de los casos que han desarrollado esta complicacin estaban infectados por VHC.
Pg. 65
MANUAL CTO 5 Ed. TEMA 35. HEPATOPATA ALCOHLICA.
El espectro de lesiones hepticas producidas por alcohol es muy variable. Est en relacin sobre todo con la cantidad diaria de alcohol consumido y el tiempo de consumo de alcohol. Por otra parte, existe una susceptibilidad individual que explica el porqu solamente un 15-20% de los alcohlicos desarrollan cirrosis. Las mujeres pueden tener dao heptico por alcohol con un consumo menor que los hombres. Se distinguen tres patrones anatomopatolgicos, que muchas veces coexisten: 1) Hgado graso alcohlico. Se produce por acumulacin de triglicridos en forma de grandes gotas de grasa en las clulas del parnquima heptico, sobre todo en las zonas centrolobulillares. Es la lesin heptica ms frecuentemente encontrada. El hgado es grande (hasta 6 kilos) y plido amarillento. El espectro clnico de la esteatosis heptica por alcohol vara desde hepatomegalia silente asintomtica (encontrada en la mayora de los casos) hasta fallo hepatocelular severo con colestasis e hipertensin portal, aunque esto ltimo no es frecuente. Otra complicacin rara de la esteatosis heptica es el sndrome de Zieve, que se caracteriza por esteatosis heptica, hiperlipidemia, anemia hemoltica, ictericia y dolor abdominal. Los pacientes con hgado graso alcohlico pueden morir sbitamente, probablemente por embolismos grasos al pulmn o cerebro, por hipoglucemia, por hipersensibilidad adrenrgica y/o retirada sbita de alcohol. En cuanto a los hallazgos del laboratorio, a veces nos podemos encontrar leucocitosis. Es frecuente la macrocitosis. En un 25% de los casos hay aumento de la bilirrubina, que no suele exceder 5 mg/dl. Suele haber un aumento leve de las transaminasas con GOT ms elevada que la GPT (MIR 03-04, 184; MIR 00-01, 15). Suele haber un aumento importante de la gammaglutamiltranspeptidasa. 2) Hepatitis alcohlica. Se caracteriza por degeneracin de las clulas hepticas, necrosis con inltrados neutroflicos agudos, a diferencia de la vrica, donde hay linfocitos y brosis pericelular, perisinusal y perivenular. Los cuerpos de Mallory o hialina alcohlica son muy sugestivos de hepatopata alcohlica (aunque no son especcos y adems pueden estar ausentes en ms del 50% de los casos). Son agregados de material amorfo, eosinoflico, perinuclear. Se pueden ver tambin en otras enfermedades como la deciencia de vitamina A, la deciencia de alfa-1 antitripsina, la enfermedad de Wilson, la cirrosis biliar primaria, las situaciones de colestasis prolongada, las resecciones masivas de intestino delgado, tratamiento prolongado con esteroides, diabetes mellitus, amiodarona y otras. Un dato de mal pronstico es el depsito de colgeno alrededor de la vena centrolobulillar y en las reas perisinusoidales, (necrosis hialina esclerosante) que tiene un alto riesgo de evolucin a cirrosis. Un nmero importante de pacientes con hepatitis alcohlica estn asintomticos y el cuadro se descubre al hacer una biopsia heptica (MIR 99-00, 156; MIR 96-97, 89). El otro extremo del espectro clnico estara en aquellos pacientes que desarrollan fallo heptico severo con ascitis, insuciencia renal y encefalopata que puede conducirles a la muerte. Lo ms frecuente es encontrar pacientes que presenten sntomas como anorexia, astenia, nuseas, debilidad, dolor abdominal vago, ictericia, prdida de peso y ebre. Muchos de estos pacientes pueden empeorar en los primeros das de ingresar en un hospital, a pesar de dejar el alcohol. En la exploracin fsica suelen presentar hepatomegalia dolorosa y signos de hipertensin portal. En cuanto al laboratorio, puede observarse anemia en el 50-60% de los pacientes, leucocitosis, ocasionalmente leucopenia y trombopenia; suele haber un aumento de las transaminasas, pero habitualmente menor de 500 unidades con GOT dos veces superior a la GPT (MIR 98-99F, 1), aumento de la gammaglutamiltranspeptidasa, de la fosfatasa alcalina, as como de la bilirrubina. Pueden encontrarse grados variables de disminucin de la albmina y alteraciones de la coagulacin en suero, sobre todo prolongacin del tiempo de protrombina. Otras de las alteraciones frecuentes en la hepatitis alcohlica son la presencia de hiponatremia, hipopotasemia, hipomagnesemia o hipofosfatemia. 3) Cirrosis alcohlica. Es el estadio nal de la enfermedad heptica por alcohol. Consiste en una amplia brosis que conecta los espacios porta y las venas centrales con formacin de ndulos de regeneracin. En estadios iniciales, la cirrosis alcohlica es invariablemente micronodular, pero cuando la enfermedad avanza, puede verse un patrn mixto micro y macronodular. Con frecuencia, se pueden encontrar lesiones de esteatosis y/o hepatitis alcohlica. Suele haber una hemosiderosis secundaria importante. En cuanto a las manifestaciones clnicas: un 10 a un 20% de los pacientes estn asintomticos y el resto presentarn una cirrosis descompensada con las complicaciones de toda hepatopata terminal. Los datos de laboratorio suelen ser menos pronunciados que en el caso de la hepatitis alcohlica y puede incluso tener todos los parmetros normales. Podemos encontrarnos, sin embargo, aumento de las transaminasas, disminucin del tiempo de protrombina, disminucin de la albmina, aumento de las gammaglobulinas de forma policlonal y pancitopenia por hiperesplenismo.
PRONSTICO Y TRATAMIENTO. En el caso de la esteatosis heptica, el tratamiento consiste en suspender el alcohol, administracin de vitaminas y una dieta adecuada; con este rgimen, habitualmente en una a seis semanas regresa la lesin. En el caso de la hepatitis alcohlica, los datos de mal pronstico son: una prolongacin del tiempo de protrombina de ms de 4 segundos a pesar del tratamiento con vitamina K; un aumento de la bilirrubina por encima de 5 mg/dl; un aumento de la creatinina a ms de 0,6 mg/dl los primeros 10 das de ingreso en el hospital, ascitis o encefalopata. El tratamiento consiste en la abstinencia absoluta de alcohol, reposo, administracin de vitaminas y dieta rica en protenas salvo que exista encefalopata. Es opcional la utilizacin de soluciones enriquecidas en aminocidos ramicados o propiltiouracilo. Los esteroides han demostrado ser tiles, pero solamente en los casos de hepatitis alcohlica severa. El tratamiento con colchicina puede ralentizar la progresin de la enfermedad y aumentar la supervivencia en pacientes con hepatopata alcohlica. En cuanto a la cirrosis alcohlica, el pronstico depende de si el paciente deja de beber o no. En el caso de las cirrosis compensadas, los pacientes que dejan de beber tienen una supervivencia de un 85% a los 5 aos, que baja al 60% a los 5 aos, si siguen consumiendo. En el caso de cirrosis complicadas, si el paciente deja de beber tiene una supervivencia del 50% a los 5 aos, y baja al 30% si contina bebiendo. El tratamiento consiste en abstinencia de alcohol y tratamiento de las complicaciones. La colchicina puede ser til. En situaciones de hepatopata terminal y si el paciente deja de beber, trasplante heptico.
TEMA 36. CIRROSIS.
La cirrosis es un proceso difuso caracterizado por brosis y conversin de la arquitectura normal del hgado en ndulos estructuralmente anormales. La cirrosis es la consecuencia morfolgica y va nal comn de diferentes trastornos.
ETIOLOGA. Ver tabla adjunta (MIR 97-98F, 20).
Tabla 18. Causas de cirrosis. Alcoholismo. Posthepatitis vrica: hepatitis B, C y D. Drogas (metotrexate). Enfermedades congnitas y metablicas: hemocromatosis, etc. Cirrosis biliar primaria y secundaria a obstruccin crnica. Fallo cardaco u obstruccin venosa: insuciencia cardaca congestiva, pericarditis crnica, obstruccin crnica de las venas hepticas. Otras: sarcoidosis, hepatitis crnica autoinmune, diabetes mellitus, by-pass yeyunoileales.
Pg. 66
Digestivo y Ciruga General
CLNICA. La clnica de los pacientes con cirrosis depende de si esta est compensada o descompensada y de la causa de la cirrosis. Los pacientes con cirrosis compensada pueden estar completamente asintomticos y no presentar ninguna alteracin analtica. Los pacientes con cirrosis descompensada pueden presentar alguna de las grandes complicaciones como hemorragia digestiva alta por varices, ictericia, ascitis, encefalopata, peritonitis bacteriana espontnea, sepsis o hepatocarcinoma. En cuanto a la exploracin fsica, pueden presentar un tinte ictrico, araas vasculares, eritema palmar; en los alcohlicos, es frecuente la contractura del Dupuytren, hipertroa parotdea, ginecomastia y distribucin feminoide del vello. Es frecuente encontrar hepatomegalia y puede aparecer esplenomegalia. En cuanto a los datos de laboratorio, dependen obviamente de lo avanzado de la enfermedad, pero podemos encontrarnos alteraciones de la bioqumica heptica como aumentos de las transaminasas, que no suelen ser muy elevados y con una GOT superior a GPT; los enzimas de colestasis suelen estar elevados en las cirrosis biliares. En el proteinograma en fases avanzadas suele verse una disminucin de la albmina con un aumento policlonal de las gammaglobulinas. Alteraciones de la coagulacin por disminucin de la sntesis de factores hepticos. Aumento de la actividad brinoltica. Signos de hiperesplenismo como trombopenia o leucopenia. Hipocolesterolemia en cirrosis no biliares e hipercolesterolemia en las biliares. Y las alteraciones de laboratorio dependientes de la causa etiolgica especca. TRATAMIENTO. No existe ningn tratamiento que modique claramente la historia natural de la cirrosis. El tratamiento va dirigido al de las complicaciones de sta. En general, el paciente con cirrosis no complicada no requiere ningn tratamiento, salvo en aquellos casos en los que la cirrosis resulte de una enfermedad que requiere un tratamiento especco como, por ejemplo, la enfermedad de Wilson. Hoy da, en todos los casos y en situacin terminal, es posible la realizacin de trasplante heptico si no hay una contraindicacin.
TEMA 37. COMPLICACIONES DE LA CIRROSIS.
Las tres principales complicaciones de la cirrosis heptica (hemorragia por varices, ascitis y encefalopata) estn relacionadas con la hipertensin portal, que se dene como un gradiente de presin venosa heptica mayor de 6 mmHg. En la cirrosis, la elevacin de la presin portal se debe a un aumento de la resistencia al ujo venoso portal a nivel presinusoidal, sinusoidal y postsinusoidal.
37.1. Patogenia de la hipertensin portal.
La presin en el sistema portal es el producto del ujo por la resistencia. En la cirrosis heptica (la causa ms frecuente de hipertensin portal) la presin portal aumenta porque lo hacen ambos componentes. El incremento del ujo sanguneo portal est condicionado por una intensa vasodilatacin sistmica y esplcnica que se debe a la presencia de sustancias vasodilatadoras como prostaglandinas, glucagn, xido ntrico y probablemente factor de necrosis tumoral. Estas sustancias vasodilatadoras se producen en el lecho esplcnico y se acumulan en la circulacin sistmica debido a un aumento en la produccin o a una disminucin en su metabolismo por un hgado enfermo. Cuando aparece la circulacin colateral, aumenta el nivel de sustancias vasodilatadoras en la circulacin sistmica. En la cirrosis heptica, la resistencia al ujo portal se produce sobre todo a nivel sinusoidal y presinusoidal (se puede encontrar catalogada como ambas). La resistencia al ujo tiene un componente jo condicionado por la distorsin de los vasos por los ndulos cirrticos y la brosis, y un componente variable debido a la accin de sustancias vasoactivas, sobre todo la endotelina-1.
Figura 59. Cirrosis heptica (laparoscopia). DIAGNSTICO. El diagnstico se hace en base al estudio de una biopsia heptica. El diagnstico etiolgico, muchas veces, se hace en base a estudios serolgicos o a la historia clnica, como es en el caso del alcoholismo. PRONSTICO. En la cirrosis compensada, la supervivencia a los 5 aos es del 90%, mientras que en la descompensada la supervivencia es del 10%.
Tabla 19. Valoracin funcional de la cirrosis. (MIR 99-00F, 251; MIR 95-96, 73; MIR 94-95, 73)
No existe
1a2
3a4
Ausente
Ligera
Moderada
1a2
2a3
>3
> 35
28 a 35
<28
> 50%
30-50%
<3 0 %
ESTADIO. A: 5-6 puntos; B: 7-9 puntos; C: >=10puntos.
Figura 60. Comunicaciones portosistmicas en la HTP .
Pg. 67
MANUAL CTO 5 Ed. 37.2. Consecuencias de la hipertensin portal.
Dependiendo del lugar de obstruccin, la HTP se clasica en preheptica o presinusoidal (trombosis de la porta), postheptica o postsinusoidal (sndrome de Budd-Chiari) (MIR 03-04, 181) o heptica (cirrosis) (MIR 98-99F, 255). Las colaterales portosistmicas tienen una alta resistencia, por lo que habitualmente todo el ujo esplcnico va a travs de la porta. Al aumentar el ujo portal y la resistencia a su paso, se incrementa el ujo a travs de las colaterales, que se maniestan como varicosidades en diferentes lugares, como son: parte inferior del esfago, recto, periumbilicales y alrededor del ovario. Ocasionalmente pueden formarse a nivel de intestino delgado, ciego y sitios de ostomas (varices ectpicas). Las que tienen ms relevancia clnica son las esofgicas. El riesgo de sangrado de las varices es mnimo cuando el gradiente de presin portosistmica es menor de 12 mmHg. Parece que la presin portal tiene un ritmo circadiano, siendo el gradiente de presin ms elevado despus de medianoche, disminuyendo signicativamente despus de las 9 AM y el ms bajo a las 7 PM. Esto podra explicar por qu la HDA por varices se produce con ms frecuencia en las primeras horas de la maana. MTODOS PARA EL MANEJO DE LA HDA POR VARICES. FRMACOS. 1) Agentes usados para el control de la hemorragia aguda: Terlipresina (glipresina). Es un derivado de la vasopresina con vida media ms larga, es ms ecaz y con menos efectos secundarios. Somatostatina. Disminuye el ujo esplcnico por una accin directa y selectiva sobre la bra muscular lisa de los vasos esplcnicos y a travs de una disminucin de los niveles de glucagn. No produce vasoconstriccin sistmica. Disminuye el riesgo de resangrado. Se utiliza en perfusin intravenosa continua. Es tan ecaz como la glipresina y la escleroterapia. Octretido. Es un anlogo de la somatostatina con vida media ms larga, pero de utilidad muy discutida, ya que parece ser poco ecaz en territorio esplcnico. Vasopresina. Produce constriccin arteriolar esplcnica y disminuye la presin portal. Sin embargo, tiene muchos efectos secundarios como isquemia arterial a nivel coronario, mesentrico, cerebral o de miembros; disminuye la excrecin de agua libre favoreciendo la sobrecarga de volumen, la hiponatremia y la ascitis. Todo sto hace que la vasopresina, asociada o no a la nitroglicerina, sea un frmaco actualmente en desuso (MIR 99-00, 110). Nitroglicerina. Se ha usado en combinacin con vasopresina para disminuir los efectos secundarios. La utilizacin transdrmica aumenta la ecacia de la vasopresina, pero no atena los efectos secundarios. La utilizacin en perfusin intravenosa continua aumenta la ecacia y disminuye los efectos secundarios de la vasopresina (MIR 95-96F, 126). 2) Frmacos para prevenir la HDA por varices. Betabloqueantes (propranolol y nadolol). Disminuyen la presin portal al disminuir el ujo sanguneo esplcnico. El bloqueo 1 reduce el gasto cardaco y causa vasoconstriccin esplcnica por activacin reeja de los receptores alfaadrenrgicos de la circulacin esplcnica. El bloqueo 2 induce vasoconstriccin esplcnica y sistmica. Si se consigue disminuir el gradiente de presin a menos de 12 mmHg, no habr sangrado y disminuir la mortalidad. Los pacientes con grandes varices son los que ms se benecian. Si no se mide la presin portal, se intentar dar la dosis necesaria para disminuir la frecuencia cardaca un 25% (MIR 99-00, 245). Otros agentes. Utilizando nitritos se mejora el efecto de los betabloqueantes. La administracin de espironolactona a pacientes con cirrosis sin ascitis, disminuye el gradiente de presin portal.
37.3. Varices esofgicas.
Deteccin de varices. El mtodo de eleccin es la endoscopia. La angiografa se utiliza antes de la ciruga de la HTP (shunt portosistmico), o cuando se sospecha una fstula entre el sistema arterial y el sistema portal. HDA por varices esofgicas. Es la causa de HDA ms frecuente en los cirrticos (MIR 00-01, 13). Un 10-15% de pacientes cirrticos desarrollan varices esofgicas anualmente. En la mayora de los cirrticos alcohlicos se desarrollan varices o gastropata de la hipertensin portal. En un subgrupo de pacientes, las varices pueden estabilizarse o regresar. sto generalmente ocurre en cirrticos alcohlicos que abandonan el alcohol, pero dicho abandono no puede garantizar dicho fenmeno. La incidencia de hemorragia depende de la severidad de la hepatopata y la mayora de los episodios ocurren en los dos primeros aos desde el descubrimiento de las varices. Actualmente, incluso con un manejo ptimo, un 25-50% de los pacientes pueden morir despus del primer episodio. Durante las primeras 6 semanas despus del sangrado inicial existe un aumento de riesgo de resangrado, sobre todo durante los primeros das. Entre los factores de riesgo para un sangrado inicial y recidivas, se encuentran: uso de alcohol, estadio de Child, varices grandes, puntos rojos, varices gstricas, cambios en la velocidad del ujo portal y persistencia o desarrollo de ascitis. De stas, las variables que ms inuyen en la aparicin de un primer episodio de HDA por varices son: estadio C de Child, varices grandes y varices con puntos rojos. Adems de la alta mortalidad de la hemorragia por varices, durante estos episodios empeora la funcin heptica y aumenta el riesgo de infecciones como sepsis o peritonitis bacteriana espontnea (MIR 02-03, 7).
Tratam iento Endoscpico. Escleroterapia. La inyeccin de sustancias esclerosantes dentro de la variz induce una reaccin inamatoria con posterior brosis y obliteracin. Las varices gstricas son ms difciles de tratar con este mtodo. Aunque generalmente es bien tolerado, se han descrito mltiples complicaciones: lceras que pueden sangrar, necrosis de la pared esofgica y gstrica, mediastinitis, estenosis esofgicas, derrames pleurales. Ligadura endoscpica de las varices. Es una tcnica introducida en los ltimos aos que es igual de ecaz que la escleroterapia, pero con menos efectos secundarios. En fase de sangrado agudo es difcil de emplear. Es el mtodo endoscpico de eleccin para prevenir la recidiva hemorrgica. TAPONAMIENTO CON BALN. Controla el sangrado al comprimir extrnsecamente las varices. La sonda de Sengstaken-Blakemore y la de Minesota tienen un baln esofgico y uno gstrico y un sistema de descompresin gstrica. La sonda de Linton slo tiene baln gstrico. En un 80% de los casos controlan el sangrado, pero la tasa de recidivas tras retirarlos es muy alta. Se mantienen 24 horas y, excepcionalmente, 48. Se utiliza slo cuando han fallado el tratamiento farmacolgico y endoscpico, ya que tiene muchas y graves complicaciones, como son: aspiracin pulmonar, ulceracin esofgica, rotura esofgica, obstruccin de la va area con asxia y otras. SHUNTS PORTOSISTMICOS TRANSYUGULARES INTRAHEPTICOS (TIPS). Consiste en la colocacin de una prtesis metlica autoexpandible entre la vena heptica y una rama intraheptica de la porta. Los TIPS
Figura 61. Visin endoscpica de varices esofgicas.
Pg. 68
Digestivo y Ciruga General
deben reducir el gradiente de presin a menos de 12 mmHg, con lo que disminuye el riesgo de hemorragia al 10%, pero con un riesgo de encefalopata leve del 25% a pesar de utilizar lactulosa. La principal indicacin de TIPS es la prevencin de HDA por varices en pacientes que estn esperando un trasplante heptico y en los que han fallado los tratamientos farmacolgicos y endoscpicos. No puede realizarse en pacientes con trombosis portal. No estn indicados en varices fndicas. Entre las complicaciones precoces de los TIPS estn: hemorragia intraabdominal por rotura heptica o de la porta, hemobilia, sepsis, trombosis de la porta, oclusin precoz o migracin del shunt, fallo cardaco y hemlisis. Las principales complicaciones tardas son la aparicin de encefalopata heptica y la oclusin del shunt (MIR 00-01, 20). Mesocava. LL con injerto en H de dacron o yugular interna. Indicado en nios, adultos con ascitis y bajo ujo por vena porta o sndrome de Budd-Chiari. til en futuros candidatos a trasplante. Esplenorrenal proximal (Linton) o central. Usada en casos de esplenomegalia con hiperesplenismo, consiste bsicamente en esplenectoma y anastomosis esplenorrenal.
Derivaciones selectivas. Derivacin esplenorrenal distal (Warren). Menor riesgo de encefalopata heptica. Se utiliza en ciruga electiva y futuros candidatos a trasplante heptico. La ascitis es contraindicacin (MIR 95-96, 82; MIR 95-96F, 129; MIR 95-96F, 135).
Figura 62. TIPS. PROCEDIMIENTOS QUIRRGICOS. Cuando fracasan las medidas no quirrgicas (frmacos, escleroterapia, TIPS), estamos en indicacin de ciruga. Las tcnicas pueden atacar directamente la manifestacin de la HTP, o disminuir el ujo venoso portal. As, podemos hablar de: 1) Tcnicas directas. Desconectan el sistema cigos del portal para que no llegue sangre a las varices desde el territorio portal. - Transeccin esofgica mecnica. Con seccin y sutura mecnica del esfago. Indicada ante hemorragia aguda en paciente que no puede aguantar una operacin de mayor envergadura (Sugiura o Shunt). - Sugiura. Se realiza por va torcica: transeccin esofgica + vagotoma + devascularizacin esofagogstrica + esplenectoma. Se utiliza en la trombosis masiva del sistema porta. 2) Tcnicas de derivacin o shunts portosistmicos. Derivan sangre del territorio portal hipertensivo al sistema general. Por tanto, se basan en anastomosis de una vena del territorio esplcnico a otra de la circulacin general. Tipos de shunts: - No selectivo. Descomprimen todo el sistema portal. Mayor riesgo de encefalopata. - Selectivos. Descomprimen slo las varices, mantienen el ujo portal al hgado (sigue la HTP).
Derivaciones no selectivas. Derivacin portocava trmino-lateral. Tcnica de eleccin como ltimo recurso en casos de sangrado intenso y duradero no controlable con otras medidas. Alta mortalidad postoperatoria (30%). Menor riesgo de resangrado que con escleroterapia. Alta incidencia de encefalopata. Derivacin portocava latero-lateral. De eleccin en ascitis de mal control mdico y en prolaxis secundaria de varices de alto riesgo. Por tanto, suele ser una ciruga electiva. La incidencia de encefalopata ha disminuido con la utilizacin de shunts calibrados.
ELECCIN DEL TRATAMIENTO. El mejor tratamiento de las varices esofgicas y sus complicaciones es, sin duda, el trasplante heptico. Sin embargo, ste no es posible en todos los casos. Hasta que llegue dicha opcin, el paciente ser manejado con otros tratamientos. 1) Profilaxis primaria. El procedimiento ms adecuado es el tratamiento con betabloqueantes (MIR 02-03, 20)para disminuir el gradiente de presin a menos de 12 mmHg o, si no se mide, para disminuir la frecuencia cardaca un 25% (MIR 99-00, 157). Esta estrategia reduce el riesgo de primera hemorragia y la mortalidad por hemorragia, existiendo una tendencia a reducir la mortalidad global. La ligadura endoscpica peridica es una alternativa eficaz si hay intolerancia o contraindicacin a los betabloqueantes. La profilaxis slo est indicada en caso de varices grandes. Si las varices son pequeas se debe adoptar una actitud expectante, con vigilancia endoscpica anual. 2) Tratamiento de la hemorragia aguda. El objetivo debe ser controlar la hemorragia aguda y prevenir el alto riesgo de resangrado que ocurre en los 5-7 das siguientes. El procedimiento de eleccin una vez estabilizado el paciente es la escleroterapia, junto con la administracin de somatostatina o glipresina, que se deber mantener durante 5 das para disminuir el riesgo de recidiva precoz. La ligadura de varices es igual de ecaz que la escleroterapia, pero este procedimiento es dicultoso en presencia de hemorragia activa. Si no se dispone de escleroterapia, se debe iniciar el tratamiento con somatostatina o glipresina. En el caso de fracaso teraputico, en funcin del grado de Child y la probabilidad de trasplante heptico se realizar ciruga (A) o TIPS (B-C). Si el fracaso es severo y pone en riesgo al paciente, se coloca una sonda de Sengstaken y posteriormente se realiza el tratamiento denitivo. En caso de varices gstricas aisladas, la esplenectoma es curativa. Si el paciente tiene ascitis, se debe hacer una paracentesis diagnstica para excluir peritonitis bacteriana espontnea. Si hay ascitis a tensin se debe hacer una paracentesis evacuadora y reponer volumen con albmina. Se debe administrar 400 mg/da de noroxacino para prevenir peritonitis bacteriana espontnea. 3) Prolaxis secundaria. De eleccin betabloqueantes + nitritos, y si no se toleran o estn contraindicados, se opta por la ligadura endoscpica de las varices. En caso de fracaso, debe optarse por colocar un TIPS y plantearse trasplante heptico. Si el grado funcional es el A de Child o si el trasplante est descartado, resulta ms rentable la ciruga derivativa (portocava laterolateral calibrado o esplenorrenal distal).
37.4. Gastropata de la hipertensin portal.
Esta lesin se caracteriza por la aparicin de una marcada ectasia vascular difusa de la mucosa gstrica que en la exploracin endoscpica aparece hipermica, con mltiples manchas rojas redondas. Pueden estar localizadas en cualquier parte del estmago, aunque suelen ser ms prominentes en el antro. Cuando las lesiones son graves, la mucosa gstrica tiene un aspecto de sanda. Esta lesin puede causar episodios de hemorragia digestiva que suelen ser menos graves que la hemorragia por varices o pueden causar una prdida crnica de sangre oculta, dando lugar a anemia ferropnica. El tratamiento con propranolol reduce la incidencia de hemorragias por esta lesin y la necesidad de transfusiones (MIR 97-98, 3).
Pg. 69
MANUAL CTO 5 Ed.
Hgado Vena porta Bazo
Vena cava inferior
Vena esplnica Vena mesentrica inferior
Rin
Sistema porto-cava normal
Anastomosis porto-cava trmino-lateral
Anastomosis porto-cava latero-lateral
Anastomosis esplenorenal distal (Warren)
Anastomosis meso-cava
Figura 63. Ciruga de la hipertensin portal.
37.5. Ascitis.
Ascitis es el acmulo patolgico de lquido en la cavidad peritoneal. La causa ms frecuente de ascitis es la cirrosis heptica. Por otra parte, la ascitis es la complicacin ms frecuente de dicha enfermedad. El sntoma ms frecuente que reeren los pacientes con ascitis es el aumento del permetro abdominal. Cuando existe ascitis a tensin, el paciente puede quejarse de dolor abdominal o de dicultad respiratoria por compresin diafragmtica. El diagnstico de ascitis puede hacerse mediante la exploracin fsica, por la presencia de matidez cambiante (si hay al menos 1,5 a 3 litros) u oleada asctica (indica unos 10 litros) (MIR 03-04, 191). Cuando hay dudas o para conrmar, el mejor mtodo de diagnstico es la ecografa abdominal, que puede poner de maniesto incluso cantidades tan pequeas como 100 mililitros de lquido asctico. En todo paciente con ascitis, se debe realizar una paracentesis para el estudio de la causa, si no existe una contraindicacin. El gradiente entre albmina srica y albmina en lquido asctico, que se calcula al restar de la albmina srica la albmina en el lquido asctico, es el parmetro ms til para iniciar el estudio de la causa de la ascitis. El gradiente de albmina srica-albmina de lquido asctico se correlaciona directamente con la hipertensin portal. Los pacientes con gradientes mayores o iguales de 1,1 g/dl tienen hipertensin portal; los pacientes con gradientes menores de 1,1 g/dl no tienen hipertensin portal. La seguridad diagnstica de esta determinacin es del 97%. Otros tests a realizar en lquido asctico son: el recuento leucocitario para excluir la posibilidad de infeccin del lquido asctico, la cantidad total de protenas en lquido asctico, que es til para diferenciar la peritonitis bacteriana espontnea de la secundaria y para valorar a aquellos pacientes que tienen alto riesgo de desarrollar peritonitis bacterianas espontnea (los que tienen protenas totales menores de 1 g/dl). Otros parmetros menos tiles son la medicin de la glucosa, LDH y amilasa. El estudio citolgico del lquido asctico en pacientes con hepatopata o hepatocarcinoma es habitualmente negativo.
concentracin plasmtica de renina, noradrenalina y ADH normales y una capacidad de excretar sodio y agua libre tambin normales. Sin embargo, conforme avanza la enfermedad heptica y la hipertensin portal se hace ms marcada, la retencin renal de sodio y agua no es capaz de corregir el trastorno hemodinmico. Otros factores que tambin inuyen en la aparicin de la ascitis en los pacientes cirrticos son la hipoalbuminemia con disminucin de la presin onctica, el exudado linftico a travs de la supercie heptica, probablemente una insensibilidad renal al pptido atrial natriurtico, que est aumentado en los pacientes con cirrosis y ascitis ,y una disminucin en la sntesis renal de prostaglandina E.
Patogenia de l a Ascitis de Origen Cirrtico. Aunque existen diversas teoras para tratar de explicar el origen de la ascitis, la ms reciente es la denominada teora de la vasodilatacin arterial perifrica. Esta teora sostiene que la hipertensin portal por la accin del glucagn, xido ntrico y prostaglandinas, produce una vasodilatacin de todo el rbol arterial, pero sobre todo a nivel esplcnico. sto da lugar a una disminucin del volumen sanguneo arterial efectivo (por aumento del continente), lo que ocasiona una disminucin de la presin arterial, estimulndose los sistemas renina-angiotensina-aldosterona, el sistema nervioso simptico y la secrecin de ADH. Estos sistemas producen por una parte vasoconstriccin y, por otra, aumento de la reabsorcin tubular de sodio y agua, lo cual conduce a una expansin del volumen intravascular. En los pacientes con una hipertensin portal moderada, el mantenimiento de la presin arterial sera fundamentalmente a expensas de la expansin del volumen circulante, lo cual, al rellenar el rbol vascular dilatado, suprimira los estmulos que estimulaban los sistemas anteriormente descritos. sto sera lo que ocurrira en los pacientes cirrticos sin ascitis, en los que existe una hipertensin portal moderada, un volumen plasmtico y un ndice cardaco altos, unas resistencias perifricas disminuidas, una
Tratam iento de l a Ascitis de Origen Cirrtico. Se debe monitorizar el peso, la ingesta y eliminacin de lquidos. El reposo en cama tericamente reduce las concentraciones plasmticas de renina, pero no se ha demostrado que dicho reposo promueva una diuresis ms rpida. Aunque habitualmente se recomienda una restriccin de lquidos, no existen datos que apoyen esta prctica. La mayora de los pacientes con cirrosis y ascitis que no son sometidos a una restriccin de lquidos tienen solamente una leve hiponatremia asintomtica. La restriccin de lquidos probablemente no es necesaria a menos que la concentracin de sodio disminuya a 120 milimoles por litro. Una dieta pobre en sodio es una medida til en el tratamiento de estos pacientes. Generalmente, es adecuada una dieta con 800 miligramos de sodio. Sin embargo, la dieta sola es ecaz en no ms del 15% de los pacientes. Es ms probable que la dieta sola sea ecaz si la eliminacin de sodio en orina es alta. La monitorizacin seriada del sodio en orina nos puede ayudar a determinar la dosis ltima del diurtico. La meta es conseguir un balance negativo de sodio y una prdida de peso de aproximadamente medio kilo al da en un paciente sin edemas perifricos. Si el paciente tiene edemas, puede tolerar una prdida de peso de hasta un kilo al da. En cuanto al tratamiento diurtico hay que tener en cuenta que la furosemida sola es menos ecaz que la espironolactona sola o que la combinacin de espironolactona y furosemida. El comienzo de la diuresis en pacientes tratados con espironolactona sola puede tardar hasta dos semanas en producirse. Aunque este es el tratamiento inicial de los casos leves o moderados (MIR 01-02, 9), la combinacin de espironolactona y furosemida es el rgimen ms efectivo para disminuir el tiempo de hospitalizacin. Se recomienda comenzar con 100 miligramos de espironolactona y 40 miligramos de furosemida, dados todos los comprimidos juntos por la maana. Si despus de unos 3 das no hay prdida de peso o aumento de la excrecin urinaria de sodio, se debe aumentar la dosis a 200 y 80 miligramos por da respectivamente. La mayora de los pacientes responden a este rgimen. Si es necesario, las dosis de medicacin se pueden aumentar a 400 miligramos de espironolactona y 160 miligramos de furosemida al da. Los inhibidores de las prostaglandinas pueden reducir la natriuresis y por lo tanto deben tratar de evitarse. En cuanto al tratamiento de la ascitis resistente a diurticos, existen varias posibilidades. Una de ellas es la paracentesis evacuadora; se puede incluso extraer todo el lquido asctico en una sola paracentesis. Despus de la paracentesis se debe expandir el volumen plasmtico con albmina o dextranos. Otro mtodo teraputico es el shunt peritoneovenoso de Le Veen; no ha demostrado prolongar la supervivencia, pero puede mejorar
Pg. 70
Digestivo y Ciruga General
la sintomatologa de los pacientes por reducir el volumen de lquido asctico. Tiene sin embargo, muchas complicaciones, como infeccin, aparicin de coagulacin intravascular diseminada, o trombosis del shunt. Recientemente se ha introducido tambin la colocacin de los TIPS para pacientes con ascitis resistentes a diurticos. Teniendo en cuenta que la supervivencia a un ao de los pacientes con ascitis resistente a diurticos es del 25% otra posibilidad teraputica para estos pacientes es el trasplante heptico, que curar la ascitis al reemplazar el hgado cirrtico por un hgado normal. emprica son las cefalosporinas de tercera generacin (MIR 97-98F, 190). El tratamiento se hace de 7 a 10 das, aunque en algunos trabajos los tratamientos de 5 das han sido ecaces (MIR 02-03, 13). Tambin ha demostrado ser ecaz la monitorizacin de los polimorfonucleares en lquido asctico con suspensin del tratamiento cuando estos disminuyen por debajo de 250. La admininistracin de albmina intravenosa previene el desarrollo de insuciencia renal. Por otra parte, estudios recientes han demostrado que noroxacino (400 mg al da) es til en la prolaxis primaria o secundaria de la peritonitis bacteriana espontnea en pacientes cirrticos con alto riesgo, como son aquellos que tienen hemorragia digestiva alta (en este caso 400 mg/12 h), los que tienen protenas en lquido asctico muy disminuidas (<1 g/dl) o los que han tenido un episodio previo de peritonitis bacteriana espontnea.
37.6. Peritonitis bacteriana espontnea.
Se puede denir la peritonitis bacteriana espontnea (PBE) como la infeccin de la ascitis preexistente en ausencia de una fuente intraabdominal obvia. Se han descrito mltiples defectos en los mecanismos de defensa antibacteriana en los cirrticos que explicaran la elevada incidencia de infecciones en estos pacientes. Entre estas alteraciones destacan los trastornos en la barrera intestinal, las alteraciones en la actividad del sistema reticuloendotelial, los trastornos en la inmunidad humoral tanto a nivel plasmtico como de lquido asctico, las alteraciones en la inmunidad celular y en el funcionalismo de los neutrlos y los factores yatrognicos. Se consideran factores de alto riesgo en un cirrtico para el desarrollo de peritonitis bacteriana espontnea: los pacientes con hemorragia digestiva, los hospitalizados con ascitis y niveles bajos de protenas totales en lquido asctico y aquellos con un episodio previo de peritonitis bacteriana espontnea. En cuanto a la bacteriologa, la mayora de las infecciones son producidas por gramnegativos, y de ellos, el ms frecuente es el E. coli (MIR 97-98, 170). De los grampositivos, el neumococo es el ms frecuente; los anaerobios son poco frecuentes, y cuando se cultivan, deben hacer pensar en peritonitis bacteriana secundaria.
37.7. Sndrome hepatorrenal.
El sndrome hepatorrenal es una grave complicacin de los pacientes con cirrosis y ascitis, que se caracteriza por oliguria, insuciencia renal progresiva y baja eliminacin de sodio en orina, en ausencia de otras causas especcas de insuciencia renal. No se conoce bien la patogenia y los riones de estos pacientes histolgicamente son normales y de hecho se han utilizado con xito en trasplantes. Se piensa que se debe a un disbalance entre factores vasodilatadores y vasoconstrictores renales. El xido ntrico puede intervenir tambin en la patogenia. El sodio en orina de estos pacientes es habitualmente menor de 10 mEq/l y el sedimento urinario es normal. Generalmente aparece sin factor desencadenante evidente, pero actualmente la peritonitis bacteriana espontnea y la hepatitis alcohlica son dos situaciones que en los enfermos con ascitis y grado funcional avanzado suponen un riesgo elevado de hepatorrenal. Otros factores involucrados son la hemorragia digestiva, las paracentesis evacuadoras o el tratamiento diurtico intempestivo. En relacin al tratamiento, lo primero es diferenciarlo de otros cuadros similares. Si un cirrtico con ascitis y las caractersticas previamente descritas tiene una FENa de menos del 1%, debemos plantearnos que se trate de: insuciencia renal prerrenal, sndrome hepatorrenal o una glomerulonefritis, aunque esta ltima posibilidad es rara en estos pacientes. La primera responder a la expansin del volumen circulante, y el sndrome hepatorrenal no. Actualmente la terlipresina y el empleo de TIPS parecen mejorar algunos casos seleccionados, no obstante el tratamiento denitivo es el trasplante heptico. Slo se recomienda dilisis si el paciente es candidato a trasplante heptico (MIR 96-97F, 16).
CLNICA. En cuanto a la clnica, lo ms frecuente es que los pacientes reeran dolor abdominal y ebre. Sin embargo, cada vez es ms frecuente el diagnstico de peritonitis bacteriana espontnea en pacientes con muy pocos sntomas abdominales o en los que slo se maniesta por un empeoramiento de la enfermedad heptica o la aparicin de encefalopata (MIR 98-99, 39). El diagnstico denitivo lo da el cultivo, pero hasta que se obtienen los resultados de dicha prueba necesitamos basarnos en otros parmetros para establecer el diagnstico de sospecha e iniciar el tratamiento emprico. Estas otras pruebas diagnsticas son: la medicin de leucocitos en lquido asctico, el nivel de lactato y el pH de lquido asctico o la diferencia entre pH arterial y el pH del lquido asctico. De stas, la ms til es la medicin de leucocitos en lquido asctico, si son mayores de 500 por mm3; o lo que es mejor, la medicin de los polimorfonucleares neutrlos, que establecen el diagnstico de sospecha y permiten el tratamiento cuando su nivel es superior a 250 por mm3 (MIR 94-95, 59; MIR 00-01F, 5). En cuanto a los cultivos, estudios recientes han demostrado que la sensibilidad es mucho ms alta cuando se inocula el lquido asctico directamente en frascos de hemocultivo. Siempre se debe descartar en estos pacientes la peritonitis bacteriana secundaria. Datos que apoyan esta ltima son: un nivel de leucocitos por encima de 10.000 por mm3, protenas en lquido asctico superior a 2,5 g/dl, LDH superior a 225, glucosa menor de 50 mg/dl o cuando en los cultivos hay mltiples patgenos, sobre todo si hay anaerobios. Existe una variante de la PBE, que es la bacterascitis monomicrobiana no neutroflica. Se dene como la aparicin de un cultivo positivo en lquido asctico con menos de 250 polimorfonucleares neutrlos por mm3. En este caso, las bacterias grampositivas no entricas, sobre todo estalococos, son los grmenes ms frecuentes. El 40% de estos casos evolucionan a una clara peritonitis espontnea, por tanto son tratados o seguidos estrechamente. TRATAMIENTO. El tratamiento de la peritonitis bacteriana espontnea debe iniciarse empricamente si la cifra de polimorfonucleares neutrlos de lquido asctico es superior a 250 mm3. Los frmacos ms utilizados de forma
37.8. Encefalopata heptica.
La encefalopata heptica es un trastorno funcional y reversible del sistema nervioso central que aparece en pacientes con enfermedades hepticas agudas o crnicas debido fundamentalmente a la incapacidad del hgado para metabolizar sustancias txicas cerebrales endgenas o exgenas, la mayora de las cuales proceden del intestino.
CLNICA. Se caracteriza por cambios en el estado mental que varan desde euforia o alteraciones del sueo hasta coma profundo en los estadios avanzados; y alteraciones neuromusculares que van desde incoordinacin o alteraciones en la escritura hasta posturas de descerebracin en los grados ms avanzados. De forma rara, se puede observar en algunos pacientes una paraparesia espstica o degeneracin hepatocerebral progresiva crnica, como variante de encefalopata heptica. PATOGENIA. Hay que tener en cuenta los factores predisponentes, los factores determinantes y los factores precipitantes. En cuanto a los factores predisponentes, se considera que son la insuciencia hepatocelular y los fenmenos de escape de la sangre intestinal por las colaterales. Los factores determinantes son aquellas sustancias que se piensa que intervienen en la produccin de la encefalopata. Entre ellas se especula con que tengan un papel, el amonaco, los mercaptanos, los fenoles, los cidos grasos de cadena corta, el aumento de aminocidos
Pg. 71
MANUAL CTO 5 Ed.
aromticos, el aumento de cido gamma-aminobutrico y de benzodiacepinas endgenas. Entre los factores precipitantes se encuentran la insuciencia renal espontnea o inducida por diurticos, el uso de sedantes, la hemorragia digestiva alta, la hipopotasemia, la alcalosis metablica, la sobreingesta proteica, el estreimiento, las infecciones y en general, cualquier proceso intercurrente que aparezca en un paciente con insuciencia heptica. Tabla 20. Grados de encefalopata heptica.
I II III IV
Euforia o depresin Letargia Gran confusin Coma
A veces S S No
Anormal Anormal Anormal Anormal
En este estadio, la inamacin permanece connada al espacio porta. Es en el que con ms frecuencia se ven granulomas. En el estadio II muchos espacios porta aparecen brticos y el inltrado inamatorio sale del espacio porta, afectando al parnquima heptico periportal. Los conductos biliares normales desaparecen y se ven conductos biliares tortuosos y atpicos. Los hepatocitos periportales aparecen vacuolados y rodeados por macrfagos espumosos. En el estadio III progresa la lesin, apareciendo septos brosos que conectan diversos espacios porta. El estadio IV es de cirrosis franca. Otros datos histolgicos de la CBP son la presencia de hialina intracelular en los hepatocitos periportales similar a la que se ve en la hepatopata alcohlica; y depsitos de cobre que se correlacionan con el nivel de bilirrubina srica.
DIAGNSTICO. Se hace en base a los datos clnicos y electroencefalogrcos y tras excluir otras enfermedades que puedan dar una sintomatologa parecida. Entre stas se incluyen las infecciones, las encefalopatas metablicas, los trastornos vasculares cerebrales o el alcoholismo. TRATAMIENTO. Consiste en corregir los factores precipitantes y facilitadores, prestando especial atencin a suspender los frmacos desencadenantes. Otras medidas son: disminuir las protenas de la dieta si el paciente puede comer, administracin de lactulosa o lactitol (cuyo metabolismo disminuye el pH intestinal y la produccin de amonio) y administracin de antibiticos que disminuyan la ora intestinal productora de amonio (entre ellos, se ha utilizado neomicina, paramomicina y metronidazol). En el caso de que el factor precipitante sea la administracin de benzodiacepinas, es til el tratamiento con umacenil; ocasionalmente este frmaco ha sido til sin que el paciente haya tomado benzodiacepinas. En el caso de encefalopata crnica, es til la restriccin de protenas en dieta, y la administracin de lactulosa y neomicina o paramomicina.
CLNICA. La astenia y prurito son los sntomas ms frecuentes al diagnstico. Entre el 48 y el 60% de las pacientes pueden estar asintomticas en el momento del diagnstico y la enfermedad se sospecha al detectarse alteraciones analticas, como un aumento de la fosfatasa alcalina, en estudios analticos realizados por otro motivo. Ocasionalmente la CBP se maniesta con alguna de las complicaciones de las hepatopatas avanzadas. Los hallazgos de la exploracin fsica dependen del estadio de la enfermedad. En las fases iniciales, es normal, y a medida que progresa la enfermedad, aparece hepatomegalia (70%), esplenomegalia (35%) y lesiones de rascado. En fases ms avanzadas aparece ictericia, xantomas o signos de descompensacin heptica. La presencia de anillo de Kayser-Fleischer es muy rara.
Tabla 21. Anormalidades de la inmunidad en la CBP . Inmunidad humoral: IgM (es caracterstica una incapacidad para pasar de Ac IgM a IgG despus de una inmunizacin). AMA + en el 90% de los casos. Son IgG frente a protenas mitocondriales. Tienen una especidad del 98%. Inmunidad celular: linfocitos T.
TEMA 38. COLESTASIS CRNICAS. 38.1. Cirrosis biliar primaria.
La cirrosis biliar primaria (CBP) es una hepatopata colestsica crnica y progresiva de causa desconocida que habitualmente afecta a mujeres de mediana edad entre 40-60 aos. La relacin mujer-varn es de 10 a 1. Parece que hay factores genticos que juegan un papel importante en el desarrollo de la enfermedad y existen casos familiares. Existe una asociacin dbil entre la CBP y el haplotipo HLA-DR8. En el 85% de los casos se asocia al menos a otra enfermedad autoinmune.
PRUEBAS DE LABORATORIO. Existe elevacin de la fosfatasa alcalina en todos los pacientes. Aumentan tambin otros enzimas de colestasis. Las transaminasas son normales o aumentan poco. La bilirrubina se eleva a medida que progresa la enfermedad y su nivel se correlaciona con el pronstico de la enfermedad. Puede haber un aumento muy importante de los lpidos, a veces con colesterol de ms de 1000 mg/dl y aparece en suero la lipoprotena X que se ve en situaciones de colestasis crnica. En el 70-80% de los casos se ve aumento de la IgM y en el 95% presencia de AMA-M2 (especicidad del 97%). El ttulo de AMA no se correlaciona con la severidad ni progresin de la enfermedad. DIAGNSTICO. La sospecha diagnstica se hace en base a datos clnicos y analticos. Si la fosfatasa alcalina y la IgM estn elevadas, junto a la positividad de los AMA, el diagnstico es probable y debe ser conrmado con una biopsia heptica que adems nos permite establecer el estadio. Se aconseja descartar obstruccin biliar extraheptica, dada la alta frecuencia de colelitiasis asociada. ENFERMEDADES ASOCIADAS. El sndrome seco es la alteracin ms frecuentemente asociada. Otras asociaciones son el sndrome de Sjgren, artritis reumatoide, sndrome CREST, esclerodermia o anemia perniciosa (MIR 99-00F, 8). En un 20% de los casos puede aparecer un hipotiroidismo y, con menos frecuencia, hipertiroidismo. Es frecuente la acidosis tubular renal por depsito de cobre en el rin. Se describi un aumento de riesgo de hepatocarcinoma y cncer de mama que no se ha conrmado en estudios ms recientes. PRONSTICO. El parmetro que mejor se correlaciona con el pronstico de la enfermedad es el nivel de bilirrubina; otros tiles son el nivel de albmina y la actividad del tiempo de protrombina.
PATOGENIA. Son frecuentes las anormalidades de la inmunidad humoral y celular. Hay una disminucin del nmero de linfocitos T circulantes, probablemente por secuestro dentro de los espacios porta. ANATOMA PATOLGICA. Histolgicamente la CBP se divide en 4 estadios evolutivos (MIR 96-97, 96). En el estadio I, colangitis destructiva no supurativa crnica, se observa una alteracin de las clulas epiteliales de los conductos biliares producida por linfocitos T CD8. Estos conductillos biliares necrticos se localizan en el centro de lesiones granulomatosas formadas por histiocitos, linfocitos, clulas plasmticas, eosinlos y a veces clulas gigantes.
Pg. 72
Digestivo y Ciruga General
TRATAMIENTO. Tiene dos aspectos: el tratamiento sintomtico y el especco de la enfermedad. El tratamiento sintomtico incluye la utilizacin de quelantes de las sales biliares para el prurito, la administracin de vitaminas liposolubles si son decientes y el manejo de las complicaciones de cualquier hepatopata terminal (MIR 02-03, 2). En el tratamiento especco de la enfermedad se han ensayado diversos frmacos como: ursodiol (cido ursodesoxiclico), colchicina, metotrexate, azatioprina o ciclosporina. Los corticoides y la D-penicilamina no son ecaces. Se considera que el ms ecaz puede ser el ursodiol, si se utiliza en fases iniciales de la enfermedad, presentando mejora clnica y bioqumica. La colchicina y el metotrexate tambin han demostrado alguna utilidad. En fase terminal o en situacin de complicaciones severas sin opcin teraputica, se recurre al trasplante heptico. La CBP puede recidivar tras el trasplante. HISTORIA NATURAL. La supervivencia desde el diagnstico es de 9 a 12 aos aproximadamente. Los pacientes que estn sintomticos al diagnstico tienen supervivencia ms corta. No hay correlacin entre la evolucin de la EICI y la de la CEP . Se sabe que algunos factores pueden afectar negativamente a la supervivencia como son: la edad, los niveles de bilirrubina srica y de hemoglobina, el grado histolgico y la presencia de esplenomegalia. TRATAMIENTO. En el manejo de los sntomas y complicaciones se incluye el tratamiento del prurito con colestiramina, colestipol u otras drogas. La monitorizacin de los niveles de vitaminas liposolubles y su tratamiento si existen deciencias. Antibiticos en los episodios de colangitis infecciosa. Dilatacin endoscpica o ciruga de las estenosis dominantes de los conductos biliares extrahepticos, aunque es deseable evitar la ciruga en pacientes que sean potenciales candidatos a trasplante. Otro problema es el aumento de incidencia de colangiocarcinoma en estos pacientes (9-15%). Los pacientes con colitis ulcerosa y CEP tienen tambin ms riesgo de cncer de colon que los que no tienen CEP . En cuanto al tratamiento de la enfermedad, se han ensayado muchos frmacos sin que ninguno haya demostrado una clara ecacia: la penicilamina, colchicina, azatioprina, ciclosporina, etc., no han sido ecaces. Los frmacos que se consideran actualmente ms tiles son el cido ursodesoxiclico y el metotrexate. En pacientes con enfermedad avanzada, el tratamiento de eleccin es el trasplante heptico.
38.2. Colangitis esclerosante primaria.
La colangitis esclerosante primaria (CEP) es una enfermedad colestsica crnica de etiologa desconocida, que se caracteriza por una inamacin progresiva, destruccin y brosis de los conductos biliares intrahepticos y extrahepticos. El 70% de los pacientes con CEP son varones y la media de edad al diagnstico es de 39 aos. En el 75% de los casos se asocia a enfermedad inamatoria intestinal, y de ellos, en el 87% de los casos a colitis ulcerosa y en el 13% a enfermedad de Crohn (MIR 00-01, 12). Sin embargo, puede aparecer asociada a otras enfermedades como brosis retroperitoneal o mediastnica, el pseudotumor orbitario, la tiroiditis de Riedel, el sndrome de Sjgren, y tambin aislada sin asociarse a ninguna otra enfermedad.
TEMA 39. ENFERMEDADES HEPTICAS DE CAUSA METABLICA Y CARDACA. 39.1. Hemocromatosis primaria.
Es un trastorno con herencia autosmica recesiva que da lugar a un acmulo progresivo de hierro en el organismo, especialmente en algunos rganos. Si no se trata, conduce a cirrosis heptica y otras alteraciones sistmicas. La causa de la sobrecarga de hierro no se conoce, pero est claro que existe un defecto gentico que produce un incremento en la absorcin intestinal de hierro, aunque existe una forma no gentica de hemocromatosis. El gen alterado se encuentra en el cromosoma 6. Existe una fuerte asociacin con determinados HLA, sobre todo el HLA A3 y tambin con el HLA B14 y B7. El 80% de los pacientes son homocigticos para la mutacin C282Y en el gen HFE, situado en el cromosoma 6 (MIR 02-03, 124).
DIAGNSTICO. Es obligatorio descartar causas de colangitis esclerosante secundaria, como son: colangitis bacteriana crnica en personas con estenosis de los conductos biliares o coledocolitiasis, lesiones isqumicas en los conductos biliares debido a tratamiento con oxuridina, colangiopata asociada a VIH, ciruga biliar previa, alteraciones congnitas del rbol biliar y tumores de los conductos biliares. Los datos de laboratorio reejan la colestasis crnica dependiendo del estadio de la enfermedad. En el 30% de los casos hay hipergammaglobulinemia y en el 40-50% hay aumento de la IgM. En el 65% de los casos aparecen p-ANCA y el HLA DRw52a. Casi nunca aparecen Ac antimitocondriales. El mtodo diagnstico de eleccin es la CPRE. Se caracteriza por estrechamientos y dilataciones multifocales, afectando generalmente tanto a conductos biliares extrahepticos como intrahepticos (87% de los casos ); en 11% de casos se afectan slo los intrahepticos y en un 2% de casos slo los extrahepticos. La vescula biliar y el cstico se afectan en el 15% de los pacientes. La biopsia slo da el diagnstico en el 30% de los casos. Su principal papel est en estadiar la enfermedad y ayudar a determinar el pronstico. El signo patognomnico de CEP (la lesin en piel de cebolla) se ve muy raramente en una biopsia heptica percutnea. Lo ms frecuente es encontrar una escasez de conductos biliares normales con brosis e inamacin inespeccos en los espacios porta. Por eso, el diagnstico se basa habitualmente en la colangiografa. El estudio histolgico se utiliza para conrmar y para establecer el estadio de la enfermedad. CLNICA. La mayora de los pacientes estn inicialmente asintomticos y se sospecha la enfermedad por las alteraciones bioqumicas, sobre todo alteracin de los enzimas de colestasis. Los sntomas como prurito, astenia, ictericia y prdida de peso indican generalmente que la enfermedad est avanzada. A veces, estos pacientes tienen episodios parecidos a una colangitis bacteriana con empeoramiento transitorio de la funcin heptica; suele durar de horas a das y se resuelve sin un tratamiento especco.
CLNICA. Los sntomas aparecen habitualmente en varones sobre los 50 aos y en mujeres, algo ms tarde, sobre los 60, probablemente debido a que las menstruaciones y los embarazos las protegen parcialmente. Hay casos, sin embargo, en los que la enfermedad aparece a edad mucho ms joven. La afectacin clnica se resume en la tabla adjunta. El cuadro clnico suele estar presidido por pigmentacin cutnea, diabetes, hepatopata, miocardiopata restrictiva y disfuncin sexual (MIR 95-96F, 116). DIAGNSTICO. Se establece la sospecha clnica midiendo los parmetros que nos informan acerca de la sobrecarga de hierro, como son el ndice de saturacin de la transferrina, o la ferritina srica, que estarn todos ellos muy aumentados (MIR 97-98F, 233). La prueba de la desferrioxamina consiste en la administracin intramuscular de desferrioxamina con un gran aumento de la excrecin de hierro en la orina en los pacientes con hemocromatosis. Si las pruebas anteriores son positivas, se debe realizar biopsia heptica con cuanticacin de hierro, que nos dar el diagnstico denitivo, si bien el diagnstico en ocasiones se podr hacer determinando la presencia de la mutacin en el gen HFE, siendo en estos casos necesaria la realizacin de la biopsia nicamente para valorar el grado de afectacin heptica, no para el diagnstico (MIR 99-00F, 10; MIR 97-98,91). Se debe hacer estudio a los familiares.
Pg. 73
MANUAL CTO 5 Ed.
Tabla 22. Manifestaciones clnicas de la hemocromatosis. Hgado: dolor sordo en hipocondrio derecho o epigastrio (con o sin hepatomegalia). Cirrosis. Hepatocarcinoma. Piel: pigmentacin bronceada (80%), sobre todo en reas expuestas al sol. Pncreas: diabetes mellitus (65%). Articulaciones: artropata (25-50%). Corazn: miocardiopata hemocromatsica (restrictiva). Es frecuente y de mal pronstico. Hipotlamo-hipsis: hipogonadismo hipogonadotropo con atroa testicular. Otras: letargia, disminucin nivel concentracin, hipotiroidismo.
NOTA: la clnica depende del deterioro funcional por acmulo de hierro en los mltiples rganos y tejidos.
todos los Wilson con afectacin cerebral y no est presente en todos los Wilson con afectacin heptica. Desaparece al instaurar el tratamiento quelante. Hay anillos de Kayser-Fleischer en otras enfermedades (cirrosis biliar primaria, hepatitis crnica activa). Puede asociarse a cataratas (sunower) por depsito de cobre en el cristalino.
TRATAMIENTO. Se hace con ebotomas repetidas extrayndose 500 mililitros una o dos veces a la semana. En pacientes que no toleren la sangra se puede utilizar desferrioxamina por va parenteral, aunque es mucho menos efectiva (MIR 98-99, 260). En situaciones de hepatopata terminal, trasplante heptico (MIR 95-96, 77). Es posible la rediva tras el trasplante.
39.2. Enfermedad de Wilson.
Es una enfermedad caracterizada por un trastorno hereditario en el metabolismo del cobre consistente en una disminucin de la incorporacin de dicho metal a la ceruloplasmina a nivel heptico y la consiguiente disminucin de su excrecin biliar. Ello conduce a una progresiva acumulacin de cobre en distintos rganos.
Figura 64. Anillo de Kayser-Fleischer.
2) Concentracin de ceruloplasmina srica, que est disminuida en el 95% de los Wilson. Sus niveles pueden falsearse en tratamiento con anticonceptivos orales y enfermedades inamatorias (se comporta como reactante de fase aguda). 3) Concentracin total de cobre srico. El cobre srico total est disminuido pero el cobre libre est aumentado. 4) Excrecin de cobre en orina en 24 horas, que est aumentada. 5) Biopsia heptica con medicin de concentracin heptica de cobre, que es lo que nos da el diagnstico denitivo. Adems nos permite establecer un diagnstico histolgico del grado de lesin heptica. 6) Estudios con cobre radiactivo. 7) La combinacin de gla tipo II de Alzheimer y clulas de Opalski se ha considerado como patognomnico de la EW.
CLNICA. Los sntomas aparecen entre los 5 y los 50 aos y pueden hacerlo de tres formas principales:
1) Presentacin como anormalidades neurolgicas, cuyo comienzo suele ser entonces a partir de los 20 aos, como un sndrome acintico rgido o movimientos involuntarios anormales (por lesin de ganglios basales: ncleo lenticular y, menos extensamente, caudado). Aparecen temblor, rigidez, distona, disartria, disfagia, parkinsonismo e inestabilidad en la marcha con ataxia. La disartria y la torpeza en las manos son los signos iniciales ms comunes. El temblor es muy caracterstico y puede ser constante, paroxstico o especco de determinadas situaciones motoras. 2) Una presentacin psiquitrica. Pueden ser signos precoces alteraciones profundas en el desarrollo escolar, personalidad y comportamiento, habindose descrito sntomas paranoides y esquizofreniformes. La clnica psiquitrica se puede presentar en un 20% de los casos como debut de la enfermedad y en ms del 50% de los pacientes con afectacin neurolgica. Si no se establece tratamiento para la EW, puede haber progresin a demencia, bien por las alteraciones anatomopatolgicas cerebrales o secundariamente a insuciencia heptica. 3) Presentacin como enfermedad heptica, que es la forma ms comn en la infancia. Puede presentarse como un episodio de hepatitis aguda autolimitada o como un cuadro de hepatitis aguda que progresa en semanas a fallo heptico severo, pudindose acompaar de anemia hemoltica Coombs negativa. Otras veces se presenta como un cuadro de hepatitis crnica activa o cirrosis, o una complicacin de esta. En cualquier caso, no se ha relacionado con la aparicin de hepatocarcinoma. 4) Otras formas ms raras de presentacin son anemia hemoltica o hiperesplenismo, enfermedad renal, anomalas esquelticas o como abortos recurrentes inexplicados o amenorrea.
NEUROIMAGEN. TC. La mayora de los pacientes neurolgicamente asintomticos tienen TC normal. Los hallazgos ms caractersticos son: atroa (en crtex, ncleo caudado, tronco enceflico y cerebelo) e hipodensidad del ncleo lenticular. RM. A los hallazgos de atroa vistos en el TC, la resonancia magntica permite demostrar lesiones hiperintensas en tlamo, putamen, ncleo dentado y tronco del encfalo en imgenes T2W. Raramente aparecen lesiones hipointensas en caudado y putamen. Todo ello puede dar la caracterstica imagen de cara de oso de panda a nivel mesenceflico. TRATAMIENTO. El sulfato de zinc disminuye la absorcin intestinal del cobre. La administracin de quelantes como la penicilamina, que es el tratamiento de eleccin, (y probablemente el trientine tambin) puede provocar un importante deterioro neurolgico debido a la movilizacin del cobre heptico, que aumenta de forma temporal la entrada de cobre al cerebro. El empeoramiento afecta a un 50% de los pacientes, y en el 25% el deterioro ser permanente. No se recomienda el uso de Zinc en esta situacin dado que logra un balance negativo de cobre excesivamente lento. Son efectos secundarios de la penicilamina la hipogeusia, anemia aplsica, nefritis por inmunocomplejos, lupus eritematoso sistmico, neuritis ptica, pngo, dermatomiositis, rash cutneo, trombocitopenia y sndrome miasteniforme. Este ltimo se produce porque el frmaco altera el receptor de acetilcolina, exponindolo a la accin del sistema inmune; hay anticuerpos antirreceptor, hiperplasia tmica y dcit en la transmisin neuromuscular; se inicia 4-10 meses tras iniciar
DIAGNSTICO. Podemos utilizar varios mtodos:
1) Anillo de Kayser-Fleischer. Es un acmulo de cobre en la membrana Descemet de la crnea (MIR 94-95, 42). En general, lo tienen
Pg. 74
Digestivo y Ciruga General
el tratamiento y persiste tras su retirada algn tiempo; hay respuesta a los frmacos habituales utilizados para tratar la miastenia gravis. Un nuevo frmaco est en desarrollo para el tratamiento de la EW con clnica neurolgica: es el tetratiomolibdato amnico. Cuando se administra con las comidas, bloquea la absorcin del cobre diettico. Entre las comidas, favorece la unin del cobre a la albmina, con lo que no puede entrar en la clula y deja de ser txico. La terapia dura 8 semanas y se sigue de un tratamiento con Zinc, metal que estimula la sntesis de metalotionena heptica que secuestra el cobre en el hepatocito. En situacin de hepatopata terminal, el trasplante heptico curar la hepatopata y el trastorno metablico. ebre. Puede progresar hacia perforacin clica y peritonitis, exacerbndose los sntomas antes descritos. Las amebas pueden invadir un segmento corto (ciego ms frecuente, seguido del sigma y transverso), produciendo estenosis o masas granulomatosas (amebomas). Pueden simular neoplasias y linfogranuloma venreo (de localizacin rectal). El diagnstico se realiza mediante enema de bario y colonoscopia, que muestra las tpicas lceras amebianas pequeas, de color blanco. La serologa resulta de elevada utilidad para el diagnstico. La distensin clica puede simular un megacolon. Est contraindicado el uso de corticoides, que agrava la colitis, y la colectoma total, que usualmente es mortal. La reseccin ante estenosis est indicada en pacientes tras el tratamiento mdico.
39.3. Cirrosis cardaca.
Es una complicacin rara de la insuciencia cardaca derecha severa y prolongada de cualquier causa. En la situacin aguda, se observan en el hgado zonas rojas alternando con zonas plidas (hgado en nuez moscada); cuando el cuadro progresa, se produce atroa y posteriormente brosis, sobre todo a nivel de la zona centrolobulillar, que luego se extiende al resto del lobulillo. Aparecen nalmente los ndulos de regeneracin, que suelen surgir desde la parte perifrica del lobulillo heptico. El cuadro clnico generalmente est dominado por el problema cardaco. Es difcil diferenciar a los pacientes que tienen una congestin heptica aguda de los que tienen ya una verdadera cirrosis cardaca. Es frecuente la presencia de esplenomegalia y de ascitis. La bilirrubina no suele aumentar mucho. Las transaminasas aumentan de forma moderada, pero pueden ser normales si el fallo cardaco est controlado (MIR 96-97, 85). El diagnstico de cirrosis cardaca se establece mediante biopsia heptica, aunque la mayora de las veces no est justicado hacerla. El pronstico depende del de la enfermedad cardaca y el tratamiento es el de esta.
AMEBIASIS HEPTICA Suele ser un absceso nico, en lbulo derecho con pus estril en pasta de anchoas y amebas en la pared. Se acompaa de ebre y leucocitosis. El tratamiento es metronidazol + iodoquinol + dehidroemetina. Si no responde en 72 h o hay riesgo de rotura: aspiracin. Si est infectado secundariamente: drenaje abierto.
TEMA 41. TUMORES HEPATOBILIARES. 41.1. Tumores hepticos benignos.
Adenoma hepatocelular. El adenoma hepatocelular es una lesin circunscrita, blanda y de color ms claro que el parnquima adyacente. Son ms frecuentes en mujeres y tienen una clara relacin con el consumo de anticonceptivos orales. Tambin se han asociado con la glucogenosis tipo 1. La clnica es variable, pudindose encontrar incidentalmente en una operacin por otra causa, presentarse como dolor abdominal inespecco o una masa palpable o como un shock hipovolmico como consecuencia de rotura del tumor. Para su diagnstico se utiliza la ecografa, TC, arteriografa heptica o gammagrafa. Son tumores muy vascularizados y son ms frecuentes en lbulo heptico derecho. Existe riesgo de malignizacin, sobre todo en los tumores ms grandes (ms de 6 centmetros), as como de hemorragia. El tratamiento consiste en suspender la toma de anticonceptivos orales (con lo que a veces disminuye el tamao). Debe plantearse la reseccin quirrgica ante el riesgo de rotura y malignizacin (MIR 01-02, 20). Hiperplasia nodular focal. Hamartoma no neoplsico, ms frecuente en mujeres. Es una masa nica, asintomtica y estable en su tamao. En la arteriografa ofrece un aspecto estrellado tpico. Es importante hacer diagnstico diferencial con adenomas, hepatocarcinomas bien diferenciados y con transformacin nodular parcial del hgado asociada a hipertensin portal. Si ha sido correctamente diagnosticada, no requiere tratamiento. Slo se extirpar cuando no se haya podido realizar un adecuado diagnstico. Hemangiomas. Son los tumores benignos hepticos ms frecuentes. Son ms frecuentes en mujeres y habitualmente son un hallazgo de un estudio diagnstico realizado por alguna otra razn. En la ecografa aparecen como imgenes hiperecognicas, generalmente fciles de diagnosticar, y cuando hay dudas, la prueba diagnstica de eleccin es la resonancia magntica. Generalmente no es necesario ningn tratamiento, salvo que sean muy grandes y den sntomas. En este caso, el tratamiento de eleccin es la ciruga.
TEMA 40. ABSCESOS HEPTICOS. 40.1. Absceso pigeno.
Son los abscesos ms frecuentes, seguidos de los amebianos. Se produce por va biliar (MIR 94-95, 65) (colangitis ascendente, lo ms frecuente), arterial (sepsis, lo 2 ms frecuente), portal venosa (por pileebitis causada por apendicitis o diverticulitis), extensin directa (desde infeccin intraperitoneal), traumatismo heptico, o criptogentica (sin foco primario) (MIR 94-95, 65). Los abscesos solitarios se asocian a diabetes y se localizan principalmente en el lado derecho. Lo ms frecuente es la presencia de ora mixta. En infeccin biliar, E. coli. En infeccin sistmica, S. aureus y Streptococcus haemolyticus (MIR 95-96F, 128). Clnicamente destaca ebre en agujas, escalofros, dolor en hipocondrio derecho, sudoracin, vmitos, anorexia. El 50% presenta hepatomegalia, el 30% ictericia, y el 20% ascitis. Analticamente destaca la leucocitosis (18.000-20.000/mm3), anemia, F.A. elevada, 40% hemocultivo +. Se conrma el diagnstico por ecografa y TC. El tratamiento se basa en antibioterapia de amplio espectro 2 semanas i.v. + 1 mes v.o. y drenaje percutneo (control ecogrco o TC). Se realizar drenaje quirrgico si son pocos y grandes, si existe un foco activo que requiere ciruga (colecistitis ensematosa), o si no es posible el drenaje percutneo.
41.2. Tumores benignos de la va biliar.
Quistes coledocianos. Los quistes coledocianos pueden ser de cinco tipos diferentes. El ms comn es el tipo I, que consiste en una dilatacin fusiforme del coldoco que se extiende hasta el conducto heptico comn, sin alcanzar los conductos hepticos propios. Clnicamente se presentan como una colangitis. Hasta un 20% pueden desarrollar una adenocarcinoma. El tratamiento consiste en la reseccin del quiste junto con una hepaticoyeyunostoma. Enfermedad de Caroli. Consiste en una dilatacin congnita de los conductos intrahepticos, que se asocia a clculos, estasis biliar, brosis heptica o nefroespongiosis. Lo ms frecuente es la afectacin heptica difusa. La clnica consiste en colangitis y sepsis por Gram negativos, que
40.2. Absceso amebiano.
Infeccin por protozoo: Entamoeba histolytica. El contagio puede ser indirecto (viajes) o directo (homosexuales). El trofozoto habita en el colon sin producir sntomas. La amebiasis intestinal se disemina a travs de la vena porta, produciendo amebiasis heptica (absceso heptico).
AMEBIASIS INTESTINAL Las amebas horadan el colon, produciendo lceras y colitis (disentera amebiana) con diarrea con moco y sangre, calambres abdominales y
Pg. 75
MANUAL CTO 5 Ed.
se presenta en la adolescencia o en adultos jvenes. A largo plazo puede producir complicaciones importantes como insuciencia heptica, amiloidosis o colangiocarcinomas. Se diagnostica por ECO, TC o colangiografa, que muestra la dilatacin junto con litiasis intraheptica. El tratamiento es la reseccin de la zona ms afectada del hgado, colocacin de tubos intrahepticos y antibioticoterapia, cuando es localizada. En la mayora de los casos est indicado el trasplante heptico. Sndrome de Mirizzi. Consiste en la obstruccin parcial o total del conducto heptico o coldoco por clculos localizados en el infundbulo vesicular o en el conducto cstico y la reaccin brosa que les rodea. La sintomatologa corresponde a una ictericia obstructiva. En casos avanzados puede producir una fstula colecistocoledociana. El tratamiento consiste en la colecistectoma o en una anastomosis biliodigestiva. La RM se considera ms sensible que la TC y es sobre todo til para distinguirlo de la hiperplasia adenomatosa y del hemangioma cavernoso. Tras la sospecha diagnstica debe hacerse puncin-biopsia bajo control de ecografa o TC, existiendo cierto riesgo de diseminacin asociado a la puncin (MIR 94-95, 72).
41.3. Tumores malignos del hgado y la va biliar.
41.3.1. Carcinoma hepatocelular (CHC). Es un tumor relativamente raro en nuestro medio, es ms frecuente en varones y el pico de incidencia est en la 5-6 dcada de la vida. ETIOLOGA. 1) Cirrosis. Subyace a la mayora de los CHC, pero no a todos, generalmente secundaria a infeccin por VHB o VHC. Es raro en la cirrosis secundaria a CBP, enfermedad de Wilson o hepatitis autoinmune. Por lo tanto, aunque existe una clara asociacin entre cirrosis y CHC, otros cofactores relacionados con la etiologa de aqulla intervienen en su desarrollo (MIR 01-02, 10). 2) Infeccin crnica por VHB. Est en relacin con el fenmeno de la integracin del ADN-VHB en el ADN de la clula husped y con mecanismos de transactivacin de oncogenes del husped por la protena Hbx o una protena derivada de la regin preS2/S. 3) Infeccin crnica por VHC. En Espaa, se considera el factor subyacente ms frecuentemente detectado en pacientes con CHC sobre hgados cirrticos. La coinfeccin con el VHB y el consumo de alcohol aumentan el riesgo de CHC asociado a VHC. 4) Hemocromatosis. El riesgo relativo de CHC en hgados cirrticos de pacientes con hemocromatosis es mayor de 200. Generalmente aparece sobre hgados cirrticos y raramente en estadios precirrticos. Parece surgir ms frecuentemente de focos hepticos sin hierro. 5) Otros trastornos metablicos. Glucogenosis tipo Y, tirosinemia, porrias, sobre todo porria hepatocutnea tarda, dcit de alfa-1antitripsina y enfermedad de Wilson (raro). 6) Alcohol. Es un factor favorecedor de CHC en cuanto que es un factor etiolgico de cirrosis heptica (el ms importante en Europa y EE.UU.), pero estudios epidemiolgicos no han conrmado un aumento de riesgo respecto al de otras hepatopatas. 7) Otros factores. La aatoxina B1 es una micotoxina que parece provocar una mutacin en el oncogn supresor p53. Algunas drogas, cloruro de vinilo y otros (MIR 99-00F, 9; MIR 94-95, 69). CLNICA Y DIAGNSTICO. Las formas de presentacin son mltiples, pero lo ms frecuente es que se presente como dolor abdominal o masa abdominal palpable. En un 20% aparece una diarrea crnica de mecanismo no claro. Puede dar lugar a mltiples fenmenos paraneoplsicos como eritrocitosis, hipercalcemia, hipoglucemia, hiperlipidemia, porfiria hepatocutnea, disfibrinogenemia, crioglobulinemia o ginecomastia. Se observa elevacin de la alfafetoprotena en 80% de los casos, pero no es especfica y es menos sensible que la ecografa en los programas de screening (MIR 03-04, 179). Otros marcadores propuestos no han ofrecido hasta ahora ventajas sobre la alfafetoprotena (MIR 97-98, 4; MIR 96-97F, 8). En la ecografa aparece como ndulo hipoecoico en hgados cirrticos no nodulares. En hgados nodulares pierde mucha especicidad. La sensibilidad del TC es del 56% debido a que los tumores pequeos son isodensos con el parnquima circundante. La imagen del TC helicoidal usando contraste intraarterial mejora la sensibilidad hasta el 87%, incluso para tumores de menos de 1 cm. La angiografa con lipiodol (inyeccin en arteria heptica) seguida a los 10-14 das de TC heptico tiene una sensibilidad del 93-97%.
PRONSTICO Y TRATAMIENTO. El pronstico no es bueno y los pacientes que se diagnostican con clnica habitualmente mueren en los primeros 6 meses si no se puede administrar ningn tratamiento. La trombosis portal tumoral es un signo de pronstico ominoso. El tratamiento curativo es la excisin quirrgica en pacientes que lo puedan tolerar (no cirrticos o Child A), aunque la alcoholizacin, la criociruga y la radiofrecuencia pueden ser curativas en tumores pequeos (menores de 3 cm) para pacientes no candidatos a reseccin. Los principales indicadores pronsticos del riesgo de una hepatectoma son la clasicacin de Child, cantidad de parnquima heptico resecado, aclaramiento del verde de indocianina y la edad del paciente. Las resecciones de tumores sobre hgados cirrticos conllevan elevado riesgo (MIR 94-95, 56). Se realiza trasplante heptico en tumores irresecables por la situacin funcional concomitante, menores de 5 cm de dimetro y sin extensin tumoral extraheptica. Tambin cuando hay un mximo de tres tumores, todos ellos inferiores a 3 cm (MIR 97-98, 243). Dentro de los tratamientos no quirrgicos (paliativos), la embolizacin con quimioterpicos intraarteriales, es la tcnica que proporciona mejores resultados con una disminucin del tamao del tumor y un ligero incremento de la supervivencia. La ligadura de la arteria heptica, por lo general, se acompaa de malos resultados. La radioterapia no es til en estos tumores y la quimioterapia sistmica es poco efectiva. Estado actual de tratamiento del hepatocarcinoma: 1) Trasplante heptico. Tumor menor de 5 cm (o tres tumores menores de 3 cm) sin evidencia de metstasis ni diseminacin ganglionar en un paciente no-candidato a ciruga resectiva por insuciencia heptica previsible (fundamentalmente Child B o C) (MIR 02-03, 18). 2) Candidatos a ciruga. Ndulos nicos, unilobares, resecables, sin enfermedad extraheptica, con buena reserva heptica y sin evidencia de trombosis portal (invasin vascular). El no cumplimiento de alguno de estos criterios contraindica la reseccin quirrgica. 3) Alcoholizacin con etanol percutneo intratumoral, radiofrecuencia y criociruga. Resultado similar a la ciruga en ndulos menores de 3-4 cm. 4) Embolizacin arterial. Tumores en estadios intermedios, encapsulados y con aporte arterial elevado. Puede ser paliativa o prequirrgica.
Hepatocarcinoma brolamelar. Es una variante morfolgica del carcinoma hepatocelular, aunque algunos trabajos deenden que no existe tal variedad y que es simplemente un hepatocarcinoma que aparece en un grupo de mejores factores pronsticos. Representa el 10% de los hepatocarcinomas y hasta el 40% de los que aparecen por debajo de los 45 aos. Aparece entre la 2 y 3 dcada (el 95% por debajo de los 25 aos). No se conoce ningn factor etiolgico asociado. El curso clnico es dolor abdominal, hepatomegalia palpable y sndrome constitucional. En slo el 10 % de los casos aumenta la alfa fetoprotena. Para el diagnstico se utilizan la ecografa, la TC y la biopsia heptica. Suelen demostrar una lesin nica, no encapsulada, pero bien diferenciada del resto del parnquima. El pronstico es mejor que en el hepatocarcinoma. Casi un 75% de tumores son resecables y con supervivencia hasta los 5 aos por encima del 80%. No suelen tener metstasis al diagnstico. Cuando el tumor no es resecable debe valorarse la posibilidad de trasplante heptico. Hepatoblastoma. Es un tumor que se ve sobre todo en nios por debajo de 4 aos de edad, con un predominio en varones y no se conoce un factor de riesgo asociado; se presenta habitualmente como hepatomegalia y puede tener manifestaciones sistmicas como pubertad precoz, hemihipertroa o cistationuria. Habitualmente existen niveles de alfafetoprotena muy elevados. Suelen ser tumores solitarios que son
Pg. 76
Digestivo y Ciruga General
resecables al diagnstico con supervivencia a los cinco aos superiores al 50%. es la prdida de peso y hemorragia digestiva alta, aunque tambin puede provocar un cuadro de obstruccin duodenal similar a la estenosis pilrica. En estos tumores es ms raro la ictericia. En el ampuloma suele existir sangre oculta en heces positiva y la ictericia predomina sobre la prdida ponderal (MIR 00-01, 16). El mejor mtodo diagnstico es la CPRE. La duodenopancreatectoma ceflica u operacin de Whipple es el tratamiento curativo de estos tumores, pero pocos son candidatos a ella por lo avanzado de la enfermedad. El pronstico es mejor cuando el origen no es pancretico.
41.3.2. Colangiocarcinomas. Se originan a partir de las clulas epiteliales de los conductos biliares intrahepticos (colangiocarcinoma intraheptico) o extrahepticos (colangiocarcinoma extraheptico). Son tumores esclerosantes (patrn inltrativo) bien diferenciados. COLANGIOCARCINOMA INTRAHEPTICO. Tumor poco frecuente que afecta ms frecuentemente a varones de edad avanzada. Est asociado a enfermedades que cursan con colestasis crnica: Anomalas congnitas ductales, como enfermedad de Caroli y quiste de coldoco. Atresia biliar. La intervencin de Kasai (hepatoportoenterostoma) no disminuye el riesgo. Colangitis esclerosante primaria y colitis ulcerosa. Infestacin por Clonorchis sinensis.
No presenta relacin con el virus de la hepatitis B, ni con cirrosis. La manifestacin clnica ms frecuente son los sntomas constitucionales e ictericia. No cursan con elevacin de la alfafetoprotena. La colangiografa y TC son las mejores tcnicas diagnsticas. El tratamiento de eleccin es la reseccin heptica, aunque raramente es posible. Es un tumor poco frecuente, representa slo un 5-10% de los cnceres primitivos hepticos. Aparece sobre los 65 aos. El pronstico es muy malo. En el 75% de los casos ha metastatizado en el momento del diagnstico. El diagnstico se hace de forma similar al hepatocarcinoma. No se aconseja trasplantar a estos pacientes, dado que prcticamente todos recurren. Como tratamiento paliativo actualmente se estn utilizando las endoprtesis biliares.
COLANGIOCARCINOMA HILIAR O TUMOR DE KLATSKIN. Es un colangiocarcinoma que aparece en el heptico comn, cerca de la bifurcacin, por lo que clnicamente suele ser ms precoz, hacindose diagnstico antes; a pesar de ello su pronstico es peor que el de los colangiocarcinomas extrahepticos. Aparece con ms frecuencia en la colitis ulcerosa. COLANGIOCARCINOMA EXTRAHEPTICO. Menos frecuente que el colangiocarcinoma intraheptico. Tambin relacionado con enfermedades que cursan con colestasis crnica. La clnica y diagnstico son similares al colangiocarcinoma intraheptico, salvo cuando es muy distal y acta como tumor periampular. El tratamiento consiste en la reseccin del tumor con reconstruccin bilioentrica (hepaticoyeyunostoma en Y-Roux). La radioterapia postoperatoria puede prolongar la supervivencia. En tumores irresecables se puede colocar prtesis por va endoscpica o percutnea, paliativamente. Los tumores del tercio distal se comentarn en los tumores periampulares. El pronstico es peor en los tumores del tercio proximal y mejor en los del tercio distal. 41.3.3. Angiosarcoma. Es un tumor maligno muy raro originado en las clulas del revestimiento endotelial de los sinusoides hepticos. Asociado al dixido de torio (Thorotrast) en ms del 50% de los casos, con un intervalo de latencia de 20 aos; tambin relacionado con uso de arsnico, cloruro de vinilo, esteroides anabolizantes y hemocromatosis. Es tpico que se manieste como sndrome constitucional, masa heptica, anemia microangioptica y trombopenia. Es prcticamente intratable. 41.3.4. Tumores periampulares. Se incluyen, por orden de frecuencia: tumor de cabeza de pncreas (se comentar aparte), ampuloma, coldoco distal y duodeno periampular. Son ms frecuentes en la sptima dcada. En pacientes ms jvenes ocurren especialmente en asociacin con poliposis colnica familiar. Caractersticamente se maniestan por ictericia obstructiva progresiva inicialmente indolora. En el carcinoma duodenal lo ms frecuente
Figura 65. Colangiocarcinoma en tercio medio de coldoco (CPRE). 41.3.5. Tumores metastsicos. Son los tumores malignos ms frecuentes del hgado (20 veces ms frecuentes que los tumores malignos primitivos). Puede metastatizar cualquier tumor, pero son ms frecuentes las metstasis de adenocarcinomas y carcinomas indiferenciados que los tumores de clulas escamosas. Los ms frecuentes son los tumores de aparato digestivo seguidos por pulmn, mamas, melanoma y afectacin por linfomas. Son raras las metstasis de tiroides y prstata (MIR 98-99F, 9). Cuando dan clnica lo ms frecuente es el dolor en el hipocondrio derecho. En el laboratorio, lo ms frecuente es el patrn denominado de colestasis disociada, sobre todo con el aumento de la fosfatasa alcalina. El diagnstico se realiza mediante pruebas de imagen y biopsia percutnea. El tratamiento es habitualmente slo paliativo, aunque en el caso del cncer colorrectal se puede tratar con intencin curativa en algunos casos (vase captulo 28).
TEMA 42. TRASPLANTE HEPTICO.
INDICACIONES. Son candidatos potenciales a trasplante heptico los nios o adultos que no ofrecen contraindicaciones y padecen una enfermedad heptica severa, irreversible y para la cual no existe tratamiento mdico o quirrgico. El momento de realizar el trasplante es de una importancia crtica y probablemente la mejor seleccin del momento del trasplante es lo que ms ha contribuido a la mejora del xito del trasplante heptico. Idealmente ha de hacerse en pacientes con una hepatopata terminal que estn experimentando o han experimentado alguna complicacin grave o descompensacin heptica, cuya calidad de vida se ha deteriorado a un nivel inaceptable o cuya enfermedad heptica resultar en dao irreversible al sistema nervioso central.
Pg. 77
MANUAL CTO 5 Ed.
En nios, la atresia de vas biliares es la indicacin ms frecuente; otras indicaciones son los trastornos genticos o heredados del metabolismo, brosis heptica congnita, etc. En adultos, en general, todas las causas de hepatopata terminal, como cirrosis etlica en abstinencia, viral, cirrosis biliar primaria, cirrosis biliar secundaria, colangitis esclerosante primaria, hepatitis fulminante, hemocromatosis, enfermedad de Caroli y hepatocarcinoma. El colangiocarcinoma no es indicacin de trasplante heptico por sus malos resultados (MIR 01-02, 19). De todos los trasplantes, es el ms difcil de realizar, ya que requiere una anastomosis arterial, tres venosas y una de conductos biliares. lo que produce obstruccin del endotelio sinusoidal y necrosis hemorrgica del hgado. Clnicamente encontramos aumento de las transaminasas, disminucin de protenas y encefalopata. No responde al tratamiento, slo al retrasplante. Agudo celular o reversible. Es el ms frecuente, hasta un 75%. Se produce entre el 4-14 da postoperatorio. Inmunolgicamente, cuando los CD4>CD8 es reversible con corticoides (hasta un 80%). En el otro 20%, los CD8>CD4 y se caracteriza por una ductopenia. La clnica y la analtica es inespecca y difcil de valorar. Debemos sospecharlo en los pacientes jvenes (menos de 30 aos) y cuando la indicacin de trasplante fue por fallo heptico fulminante. La biopsia heptica revela endotelitis, colangitis no destructiva o inltrado portal y arteritis. Crnico o ductopnico. O sndrome de la desaparicin de los conductos biliares. Se produce de forma tpica en la colangitis esclerosante que ha sido trasplantado. Es responsable de la prdida del 20% de los injertos. Existe un rechazo celular corticorresistentes que produce una dao ductal biliar (colestasis progresiva) con prdida de los conductos lobulares y septales. El nico tratamiento posible es el retrasplante.
CONTRAINDICACIONES. 1) Absolutas. Enfermedades sistmicas severas, enfermedades bacterianas o micosis extrahepticas incontroladas, enfermedad cardiopulmonar preexistente avanzada, anomalas congnitas mltiples severas incorregibles, tumor metastsico, adiccin a alcohol o drogas de forma activa (MIR 99-00F, 15). La infeccin VIH se consideraba contraindicacin, pero actualmente se est trasplantando a pacientes seropositivos con hepatopata por virus C en los que la enfermedad heptica limita el uso de la terapia antirretroviral. 2) Relativas. Edad superior a los 70 aos, infeccin por VHB altamente replicativa, trombosis de la porta, enfermedad renal preexistente no asociada a enfermedad heptica, sepsis biliar o intraheptica, hipoxia severa, ciruga hepatobiliar extensa previa y trastornos psiquitricos severos incontrolados. CONSIDERACIONES TCNICAS. Se necesita compatibilidad AB0 y compatibilidad de tamao, aunque no son imprescindibles en el caso de emergencia. No se necesita compatibilidad HLA. El hgado puede provenir de donante cadavrico (hgado completo o medio hgado, conocido ste como split) o de donante vivo (hemihgado derecho en el adulto). CURSO POSTOPERATORIO Y MANEJO. Tratamiento inmunosupresor. Se utiliza ciclosporina, prednisona, azatioprina. Si no se puede utilizar ciclosporina, se pueden utilizar anticuerpos monoclonales anticlulas T (OKT 3). Para el rechazo agudo se utilizan bolos de 6 metilprednisolona, y si falla este tratamiento, se utilizan OKT 3. Se puede utilizar tambin el FK-506 (Tacrolimus), que es parecido a la ciclosporina pero ms potente, aunque tambin es nefrotxico. COMPLICACIONES. Las causas del fracaso del trasplante varan a lo largo del tiempo. En los tres primeros meses se suelen deber a complicaciones quirrgicas de tipo tcnico intra o postoperatorias, o infecciones postoperatorias. Posteriormente, los fracasos se relacionan ms con infecciones por la inmunosupresin, rechazo o recidiva de la enfermedad primitiva. Complicaciones postoperatorias. Alteraciones hemodinmicas, disfuncin renal postalteracin hemodinmica, infecciones (que en el primer mes son ms frecuentemente bacterianas de la herida, infecciones de orina, infeccin de catteres, etc., y en el segundo mes secundarias a la inmunosupresin, apareciendo infecciones oportunistas como citomegalovirus, herpes, hongos, parsitos, etc.).
Complicaciones hepticas. Fallo primario del injerto, compromiso vascular, fallo de la anastomosis biliar (la ms frecuente) o rechazo. La hepatitis colestsica brosante es una forma aguda y de rpida evolucin de infeccin del injerto por un virus B que aparece en el 10 % de los trasplantados por hepatitis B. Rechazo del trasplante. Puede darse entre el 50-85% de los pacientes trasplantados, y representa el 10-15% de las prdida de injerto. Debemos tener en cuenta que existe una doble agresin inmunolgica: contra el epitelio biliar y el endotelio tanto venoso como arterial. Puede ser de tres tipos: Hiperagudo o fulminante. Mediado por el sistema ABO. Es poco frecuente. Se producen anticuerpos contra las clulas endoteliales,
PRONSTICO. 1) Supervivencia. Al ao es del 80 al 85% y a los 5 aos del 60-75%. Hay una fuerte correlacin entre la situacin previa del paciente y la supervivencia, por eso hoy da se tiende a trasplantar antes. 2) Recurrencia de la enfermedad primaria. La hepatitis crnica autoinmune, la colangitis esclerosante primaria, la enfermedad de Wilson y el dficit de alfa-1 antitripsina no recurren. En la cirrosis biliar primaria hay casos de recurrencia. El sndrome de Budd-Chiari puede recurrir si no se anticoagula al paciente. Los tumores recidivan con mayor frecuencia. En la hepatitis A trasplantada por fallo fulminante, suele haber una reinfeccin aguda, pero no suele plantear problemas. La hepatitis B fulminante generalmente no recurre. En la infeccin crnica por virus B la recurrencia es la regla con altos niveles de viremia, a veces sin dao heptico, pero algunos evolucionan rpidamente a una situacin terminal. sto se puede prevenir parcialmente con tratamiento antiviral adecuado. La infeccin crnica por virus C recurre prcticamente en el 100%, aunque su evolucin posterior est an insuficientemente aclarada. Cuando existe una infeccin crnica por VHB y VHD la recurrencia es menor que cuando existe infeccin slo por VHB.
TEMA 43. ENFERMEDADES DE LA VESCULA BILIAR Y CONDUCTOS BILIARES. 43.1. Litiasis biliar.
Los clculos biliares generalmente se forman en la vescula biliar, pero pueden hacerlo a cualquier nivel del tracto biliar. Los clculos se clasican por su composicin qumica y contienen habitualmente una cantidad variable de colesterol, bilirrubina, calcio y protenas. En nuestro medio, los clculos biliares ms frecuentes son los mixtos con predominio del colesterol que suponen ms del 75% de los casos. Los clculos pigmentarios se calcican con ms frecuencia. En general, entre el 25 y el 35% de los clculos estn calcicados.
COMPOSICIN DE LA BILIS. La bilis tiene cuatro constituyentes mayores: cidos biliares, fosfolpidos, colesterol y bilirrubina. Los cidos biliares son compuestos solubles en agua y sintetizados en el hgado desde el colesterol. Despus de la sntesis, son conjugados, excretndose a la bilis por transporte activo y almacenndose en vescula biliar. Despus de las comidas la colecistoquinina se libera de la mucosa del intestino delgado y estimula la vescula biliar, que se contrae y libera los cidos biliares conjugados en el intestino para facilitar la absorcin de grasa. Posteriormente se absorben casi en su totalidad por transporte activo en el leon.
Pg. 78
Digestivo y Ciruga General
DIAGNSTICO DE LA LITIASIS BILIAR. La ecografa es el mtodo ms usado. En las radiografas simples de abdomen se vern slo los clculos calcicados (MIR 98-99F, 15). TRATAMIENTO. En general, los pacientes asintomticos no se deben tratar. Sin embargo, se ha recomendado colecistectoma en algunas situaciones especiales (algunas controvertidas), aunque sean asintomticos: 1) Clculos mayores de 2.5 cm (se asocian con ms frecuencia a colecistitis aguda que los clculos pequeos). 2) Anomalas congnitas con clculo. 3) Los enfermos diabticos tienen mayor mortalidad por colecistitis (hasta un 20%), pero la mayora de los autores no recomiendan colecistectoma prolctica en diabticos. 4) Concomitantemente con ciruga de la obesidad, aunque est en discusin. 5) Anemia falciforme: la colecistitis puede precipitar crisis hemolticas graves. 6) Calcicacin vesicular (vescula de porcelana) por su alta asociacin el cncer de vescula, aunque esta asociacin se encuentre ahora en entredicho. TIPOS DE TRATAMIENTO. 1) Ciruga. Hoy da, el procedimiento de eleccin es la colecistectoma laparoscpica. Tiene una mortalidad casi nula y mnima morbilidad cuando se realiza de forma electiva, obteniendo mejores resultados que ningn otro tratamiento. 2) Tratamiento mdico con cidos biliares, utilizndose el cido ursodesoxiclico con o sin quenodesoxiclico. Seran candidatos a este tratamiento los pacientes asintomticos con clculos de colesterol no calcicados menores de 15 milmetros de dimetro y con vescula funcionante. El principal inconveniente es la recidiva de la enfermedad litisica en un plazo breve de tiempo, y el elevado coste/efectividad del tratamiento, comparado con la colecistectoma. Existen tambin agentes disolventes locales para clculos de colesterol que se inyectan percutneamente en la vescula biliar, como es el metil-terc-butil-ter (actualmente en desuso). 3) Litotricia biliar extracorprea. Puede aplicarse este tratamiento en pacientes con litiasis biliar no complicada que presentan clculos radiotransparentes de un tamao mximo de 20 milmetros y con una vescula biliar funcionante. Como principal complicacin presenta clico biliar y hasta un 5% necesitan una esnterotoma urgente. Existe una recidiva de un 10 a un 15%, por lo que se necesita tomar cidos biliares de forma prolongada posteriormente, lo cual hace que apenas se emplee.
Figura 66. Anatoma de las vas biliares. PATOGENIA DE LOS CLCULOS DE COLESTEROL. El desequilibrio entre la concentracin de colesterol y sales biliares ms fosfolpidos que tratan de mantenerlo en solucin es bsicamente lo que predispone a la formacin de clculos de colesterol. La bilis litognica es con ms frecuencia el resultado del aumento de la secrecin de colesterol. La secrecin biliar del colesterol aumenta con la edad y con otros factores. El riesgo de litiasis biliar no se correlaciona con el colesterol total srico, pero s se correlaciona con la disminucin del HDL colesterol y con el aumento de triglicridos. De hecho, el que haya altas concentraciones de protenas y lpidos en la bilis favorece la formacin de litiasis. El barro biliar se piensa que es el precursor de litiasis. El barro puede causar por s mismo dolor biliar y colecistitis aguda. FACTORES PREDISPONENTES DE CLCULOS DE COLESTEROL. Aproximadamente un 10% de los adultos tienen clculos biliares en nuestro medio. Aparecen con mayor frecuencia en el sexo femenino. Existe una serie de factores que favorecen la presencia de clculos de colesterol: 1) Determinadas zonas geogrcas como Chile o pases escandinavos. 2) Obesidad por incremento de la secrecin de colesterol (MIR 94-95, 71). 3) Prdida rpida de peso. Por aumento de la secrecin de colesterol y disminucin de cidos biliares. 4) Frmacos. Los estrgenos aumentan la secrecin de colesterol y probablemente disminuye la secrecin de cidos biliares. El clobrato incrementa la secrecin biliar de colesterol. 5) Enfermedad por reseccin ileal por disminucin de la absorcin de sales biliares (MIR 96-97F, 7). 6) La edad. Aumenta la secrecin de colesterol y disminuye el pool de cidos biliares. 7) La hipomotilidad de la vescula biliar.
Los diabticos no parece que tengan ms riesgo que la poblacin normal de litiasis biliar de colesterol.
43.2. Colecistitis aguda.
ETIOLOGA. El 90% de las colecistitis son litisicas. La incidencia es mayor en mujeres y el microorganismo ms frecuentemente implicado es E. coli. Sin embargo, hay casos de colecistitis aguda acalculosa (10%), ms frecuentes en varones, que puede verse en pacientes crticamente enfermos, en pacientes traumatizados, en grandes quemados, tras ciruga biliar, en pacientes con nutricin parenteral prolongada, tras circulacin extracorprea, en el SIDA (CMV, Salmonella, Cryptosporidium) y en nios con anormalidades del tracto biliar o con determinadas enfermedades sistmicas. Los grmenes ms frecuentemente aislados son Gram negativos como E. coli, Klebsiella y tambin estreptococo del grupo D, estalococos y Clostridium. Constituye un cuadro muy grave. La colecistitis ensematosa es una forma rara de colecistitis (1%) ms frecuente en pacientes varones y diabticos. Aproximadamente 30-50% son alitisicas. Se caracteriza por la presencia de gas en la luz y pared de la vescula, producido generalmente por Clostridium perfringens. Evoluciona como una sepsis rpidamente progresiva, con alta mortalidad. CLNICA. La clnica suele desencadenarse tras una ingesta abundante. En la mayora resulta de la impactacin de un clculo en el conducto cstico. El paciente aqueja dolor en hipocondrio derecho (primer y ms frecuente
FACTORES DE RIESGO PARA LA LITIASIS PIGMENTARIA. 1) Clculos pigmentarios negros. Cirrosis alcohlica, estados hemolticos, edad avanzada y nutricin parenteral. 2) Clculos marrones. Infecciones biliares de repeticin. CLNICA. La mayora (50%) no tienen sntomas. Cuando los hay son debidos a las complicaciones: clico biliar (que tiene un pico a media noche y corresponde anatomopatolgicamente con colecistitis crnica), colecistitis aguda, coledocolitiasis, colangitis y pancreatitis aguda.
Pg. 79
MANUAL CTO 5 Ed.
sntoma), que con frecuencia se irradia hacia escpula, nuseas, vmitos y ebre. La ebre puede estar ausente, sobre todo en pacientes mayores. En la exploracin, es caracterstica la hipersensibilidad en hipocondrio derecho con dolor que impide la inspiracin profunda (signo de Murphy positivo). No es habitual la ictericia, slo cuando se produce una colecistopancreatitis o sndrome de Mirizzi (compresin extrnseca del coldoco por vescula severamente inamada). Si el dolor se intensica de forma sbita, y la reaccin peritoneal aumenta junto con ebre mayor de 39C y leucocitosis, debe sospecharse una perforacin vesicular.
DIAGNSTICO. El diagnostico se sospecha por la clnica. La analtica suele demostrar leucocitosis. En las radiografas, en menos del 20% se visualiza un clculo radioopaco. La ecografa es la tcnica ms utilizada (da signos indirectos); sin embargo, la tcnica ms especca es la gammagrafa con HIDA (signos directos), salvo si hay colestasis asociada. TRATAMIENTO. El tratamiento consiste en aporte de lquidos intravenosos, analgsicos y antibiticos ajustados al antibiograma. El tratamiento denitivo de la colecistitis aguda es quirrgico, dado que existe un alto riesgo de recurrencia. Existe controversia sobre el momento ms adecuado para realizar la colecistectoma. Una de las actitudes ms aceptadas es el tratamiento conservador (que suele ser efectivo en 75% de los casos), enfriando la colecistitis y haciendo ciruga diferida (tras 4-6 semanas). Tras 48 horas de tratamiento conservador se reevala al paciente y, si la evolucin no es satisfactoria, se indica ciruga precoz. Otra opcin es la intervencin temprana (no ms de 72 h) para evitar complicaciones. Se reserva la colecistectoma urgente para aquellos pacientes graves o con colecistitis complicada (alitisica o ensematosa). Si el estado general del paciente es muy malo, se practica colecistostoma guiada por ecografa. COMPLICACIONES DE LA COLECISTITIS AGUDA. Empiema e hidrops vesicular, que necesitan un tratamiento quirrgico urgente. Perforacin, que puede ser: 1. Localizada. Progresan los sntomas y aparece ebre y masa palpable junto con absceso pericolecstico (es lo ms frecuente). 2. Libre con peritonitis biliar. 3. Hacia una vscera hueca (fstula colecistoentrica): duodeno (lo ms frecuente), estmago, o colon. Suelen ser asintomticos pero pueden producir leo biliar.
Figura 68. Patogenia del leo biliar.
Ocurre con mayor frecuencia en mujeres de 65-75 aos. El 50-75% reere antecedentes de patologa biliar. La mortalidad es elevada por la dicultad diagnstica y edad avanzada. El estudio radiogrco es diagnstico cuando revela la presencia de aire en la va biliar (aerobilia). Tambin se observa dilatacin de intestino delgado con niveles hidroareos y en menos del 20% se visualiza el clculo. El tratamiento de eleccin es la enterolitotoma (localizacin del clculo y extraccin). La colecistectoma concomitante estar determinada por el estado general del paciente y la dicultad del gesto quirrgico, pero son muchos los autores que la desaconsejan.
43.4. Colecistitis crnica.
Es la complicacin ms frecuente de la colelitiasis. El clico biliar es el sntoma ms caracterstico y es causado por la obstruccin transitoria del cstico por los clculos. Los pacientes presentan dolor abdominal intermitente en hipocondrio derecho y, con frecuencia, intolerancia a fritos o grasas, nuseas y vmitos. En fase aguda se trata con analgsicos y espasmolticos, siendo su tratamiento denitivo la colecistectoma programada.
43.3. leo biliar.
Cuadro de obstruccin mecnica intestinal por un clculo biliar grande impactado en leon terminal, que ha migrado desde la va biliar, por lo general a travs de una fstula bilioentrica (habitualmente de duodeno). Sin embargo, slo el 15-20% de los clculos migrados cursarn con obstruccin intestinal.
43.5. Colecistosis hiperplsicas.
Representa un grupo de anormalidades degenerativas de la vescula biliar caracterizadas por proliferacin de los tejidos normales y depsitos de lpidos en la pared de la vescula biliar. La adenomiomatosis y la colesterolosis son las formas ms comunes. Cuando son localizadas, pueden formarse plipos. No son precursores de carcinoma.
43.6. Coledocolitiasis.
El 10-15% de los pacientes con colelitiasis sintomtica tienen coledocolitiasis. La mayora son clculos migrados desde la vescula, aunque pueden formarse de novo, asociados a una obstruccin o infeccin de la va biliar. En este caso suelen ser de bilirrubinato clcico. Los clculos de coldoco pueden cursar asintomticos o producir clico biliar, ictericia obstructiva, colangitis ascendente o pancreatitis. Otra complicacin menos comn es la cirrosis biliar secundaria (MIR 97-98, 14). El mejor mtodo diagnstico es la colangiografa retrgrada endoscpica (CPRE), pues nos permite realizar una pancreatografa, extraccin de clculos y esnterotoma endoscpica. La colangiografa percutnea (CPTH) es una alternativa si la va biliar est muy dilatada y obstruida, aunque en la actualidad la colangiorresonancia magntica ofrece imgenes tan buenas como la CPRE, con la desventaja de que no ofrece posibilidad teraputica.
Figura 67. leo biliar: clculo en leon.
Pg. 80
Digestivo y Ciruga General
TRATAMIENTO. Inicialmente se instaura tratamiento mdico con antibioterapia y reposicin hidroelectroltica. Si evoluciona favorablemente, se suele realizar una CPRE con esnterotoma para la extraccin de las piedras del coldoco (MIR 03-04, 182). El tratamiento denitivo es quirrgico y consiste en colecistectoma con exploracin de la va biliar (por colangiografa intraoperatoria); ello est indicado si no se hizo CPRE, si hay sospecha de clculos en la va biliar si procede, cuadro colestsico o colangitis, antecedentes de pancreatitis biliar o se observa un coldoco dilatado. Si en la colangiografa se objetivan clculos en la va biliar, se realiza coledocotoma con extraccin de los mismos. Posteriormente se puede dejar un tubo de Kehr (en T) en el coldoco y a continuacin se realiza colangiografa de control, para asegurarnos que no quedan clculos residuales, o bien realizar un cierre primario del coldoco sin drenaje (coledocorraa). Cuando en la coledocotoma no podemos pasar el catter por la papila de Vater por haber un clculo impactado, se realiza una esnteroplastia (es el equivalente quirrgico de la esnterotoma). Cuando hay una marcada dilatacin del coldoco, es preferible realizar una derivacin biliar, ya sea una coledocoduodenostoma o una coledocoyeyunostoma en Y de Roux (MIR 95-96, 76). La esnterotoma endoscpica es una alternativa a la ciruga en pacientes ancianos y con alto riesgo quirrgico. Igualmente se utiliza en pacientes con coledocolitiasis tras una colecistectoma previa, y en casos de pancreatitis litisica grave con colestasis (MIR 00-01F, 21).
dolor continuo en hipocondrio derecho, nuseas y vmitos. Es frecuente la prdida de peso, ictericia y masa palpable. El diagnstico suele ser causal en la mayora de los casos tras una colecistectoma. El mtodo diagnstico ms estandarizado es la ecografa abdominal. El estudio de extensin suele realizarse mediante TC. El tratamiento es colecistectoma radical (colecistectoma ms linfadenectoma portal y hepatectoma del lecho vesicular) cuando est localizado. Sin embargo, la supervivencia es muy baja, ya que el 90% se diagnostican en estadios avanzados, salvo en el 10%, que se encuentran como hallazgo casual tras la colecistectoma y son tratados tempranamente.
43.9. Sndrome postcolecistectoma.
Denimos de esta forma al conjunto de pacientes que contina con sntomas despus de la colecistectoma. En conjunto, la colecistectoma es una intervencin con una elevada tasa de xitos. Sin embargo, un reducido grupo de pacientes persistir con sintomatologa debido a una alteracin de la va biliar extraheptica, incluyndose dentro del llamado sndrome postcolecistectoma. Hay que descartar siempre que los sntomas no tengan otro origen, pues la causa ms frecuente de clnica persistente tras colecistectoma es que exista un trastorno extrabiliar no detectado (esofagitis por reujo, lcera pptica, sndrome postgastrectoma, pancreatitis crnica o sndrome del colon irritable) (MIR 95-96, 75). El nico sntoma caracterstico es el clico biliar. El dolor suele ser episdico, en epigastrio e hipocondrio derecho, de caractersticas clicas, aunque tambin puede ser constante. Los ataques son autolimitados, de 24-48 horas de duracin, siendo comunes las nuseas y los vmitos. La exploracin fsica y los datos de laboratorio generalmente son normales. Una vez descartado el origen extrabiliar de los sntomas, el mejor mtodo diagnstico del sndrome postcolecistectoma es la CPRE. Se consideran como causas de este sndrome: 1) Coledocolitiasis residual. 2) Estenosis de la va biliar. 3) Estenosis y discinesia del esfnter de Oddi. 4) Sndrome del mun del conducto cstico. Existe controversia sobre la causa del dolor en este sndrome, siendo el mecanismo ms aceptado la formacin de clculos residuales en un mun excesivamente largo. La coledocolitiasis residual puede tratarse con esnterotoma endoscpica, obtenindose excelentes resultados. En caso de incapacidad para canular la ampolla de Vater o ante la presencia de clculos demasiado grandes (ms de 1 cm de dimetro), el tratamiento sera una esnteroplastia transduodenal. Las estenosis biliares pueden manejarse con reparacin quirrgica, dilatacin endoscpica o percutnea. El mun cstico demasiado largo con clculos en su interior requiere reseccin quirrgica. Ante una estenosis del esfnter de Oddi, est indicada una esfinterotoma endoscpica o quirrgica siempre que se haya demostrado por manometra una presin del esfnter mayor de lo normal. Cuando los estudios colangiogrcos y manomtricos sugieren una discinesia del esfnter de Oddi, puede probarse un tratamiento mdico inicial con nitratos o antagonistas de los canales del calcio, siendo los resultados variables. En pacientes que no respondan a este tratamiento, est indicado realizar esnterotoma endoscpica o quirrgica (esnteroplastia).
43.7. Colangitis.
Infeccin de la va biliar, por lo general, secundaria a coledocolitiasis, estenosis benigna postquirrgica y tumores de la va biliar y periampulares. Otras causas son la pancreatitis crnica, pseudoquiste pancretico, divertculo duodenal, quistes congnitos del coldoco o infeccin por parsitos. Con la aparicin del SIDA, han aparecido casos de colangitis por CMV o criptosporidios. La va de entrada de la infeccin ms frecuente es por va portal. Tambin puede haber infeccin ascendente desde el duodeno (ms frecuente en esnterotomizados o tras derivacin bilioentrica), va linftica o va sistmica a travs de la arteria heptica. Clnicamente se caracteriza por la trada de Charcot: ictericia, dolor en hipocondrio derecho, y ebre intermitente (MIR 98-99F, 10). Presentan leucocitosis y hemocultivos generalmente positivos, siendo el E. coli el microorganismo ms frecuentemente aislado. El anaerobio ms frecuentemente encontrado es el Bacteroides fragilis. En la mayora se consigue buen control con antibiticos y tratamiento de la causa obstructiva (generalmente por CPRE). En caso contrario, es precisa una descompresin quirrgica sin demora. Una forma ms grave, aunque menos frecuente, es la colangitis supurativa aguda o colangitis aguda txica, que se presenta casi exclusivamente en mayores de 70 aos, y se caracteriza por la pentada de Reynolds: trada de Charcot ms shock y obnubilacin. El tratamiento es descompresin urgente endoscpica o quirrgica ms antibiticos. En Oriente es comn la colangitis pigena recurrente, de causa bacteriana, que se presenta como ataques intermitentes de colangitis sin litiasis ni estenosis biliar. Otras colangitis orientales estn producidas por la infeccin por Clonorchis sinensis o por Ascaris lumbricoides. La primera se trata con praziquantel y la segunda con pamoato de pirantel.
43.8. Tumores de vescula biliar.
Tumores benignos. Los adenomas de vescula biliar son raros y habitualmente asintomticos. Se encuentran en ciruga realizada por otra razn y no son precancerosos. Los tumores benignos de conductos biliares extrahepticos son raros y generalmente permanecen indetectados a menos que haya una obstruccin biliar y colangitis. Incluyen papilomas, adenomas, bromas y tumores de clulas granulares. Carcinoma vesicular. Es ms frecuente en mujeres mayores de 65 aos. El 80% son adenocarcinomas. Presenta diseminacin linftica hacia hgado y ganglios y por contigidad. La relacin con colelitiasis y la vescula de porcelana est en entredicho, si bien clsicamente se ha armado su existencia. La clnica es muy parecida a la colelitiasis y colecistitis, con
TEMA 44. PANCREATITIS AGUDA. 44.1. Etiopatogenia.
La causa ms frecuente de pancreatitis aguda en nuestro medio es la litiasis biliar y, en segundo lugar, el alcohol. El 80% de las presuntamente idiopticas son por microlitiasis (MIR 03-04, 186 ). Numerosos frmacos pueden ser causantes de pancreatitis aguda (ver tabla 23). Independientemente de la etiologa, se produce una activacin intraacinar de la tripsina que, a su vez, activa a otros enzimas como la fosfolipasa A2 y la elastasa. Estos enzimas destruyen las membranas celulares, causan edema intrapancretico y en ocasiones necrosis de
Pg. 81
MANUAL CTO 5 Ed.
clulas acinares, necrosis grasa peripancretica e incluso hemorragia parenquimatosa. Las formas muy necrosantes pueden inducir fenmenos de SRIS en relacin con la intensidad de la inamacin leucocitaria ms que por el efecto sistmico de los enzimas pancreticos. CAUSAS DE PANCREATITIS AGUDA. 1) Causas obstructivas. a) Coledocolitiasis. b) Tumores pancreticos o ampulares. c) Parsitos o cuerpos extraos. d) Coledococele. e) Esfnter de Oddi hipertensivo. f) Obstruccin de asa duodenal. g) Divertculo duodenal periampular. 2) Toxinas y drogas. a) Toxinas. - Alcohol etlico. - Alcohol metlico. - Veneno de escorpin. - Insecticidas organofosforados. b) Drogas (ver tabla adjunta). 3) Causas metablicas. a) Hipertrigliceridemia. b) Hipercalcemia. 4) Trauma. a) Accidental. b) Yatrognico. - Postoperatorio (abdominal o no). - CPRE. 5) Hereditaria. 6) Infecciosa. a) Virus: parotiditis, VHA, VHB, Epstein-Barr, Coxsackie-B. b) Bacterias: Mycoplasma, Campylobacter. c) Parsitos. 7) Vascular. a) Isquemia-hipoperfusin (postciruga cardaca). b) Embolias, arteriosclerosis. c) Vasculitis: LES, PAN, HTA maligna. 8) Miscelnea. a) Ulcus pptico penetrante. b) E. de Crohn duodenal. c) Asociada al embarazo. d) Fibrosis qustica. 9) Idioptica. Tabla 23. Drogas causantes de pancreatitis aguda (asociacin definitiva).
Antibiticos. Tetraciclinas. Metronizadol. Nitrofurantona. Pentamidina. Sulfonamidas. Eritromicina. Diurticos. Furosemida. Tiacidas. Citotxicos. Azatioprina. 6 - Mercaptopurina. Citarabina. L - Asparraginasa. Antivirales. Didanosina. Zalcitabina.
de Grey-Turner) o en rea periumbilical (signo de Cullen). Puede haber shock en los casos ms graves. El diagnstico diferencial incluye, entre otros la lcera pptica con o sin perforacin, clico biliar, clico renal, colecistitis, colangitis e infarto y obstruccin del intestino delgado. Ocasionalmente puede presentarse con un cuadro sugestivo de abdomen agudo.
44.3. Diagnstico.
Valores de amilasa srica 3 veces o ms por encima del lmite superior de la normalidad en un paciente con dolor abdominal son diagnsticos, excepto en los casos de perforacin, infarto intestinal o afectacin de las glndulas salivares. No hay relacin entre sus niveles y la gravedad (MIR 00-01F, 23). Una amilasemia normal no descarta pancreatitis aguda. La amilasa se normaliza habitualmente a los 4-7 das del comienzo del dolor. Si contina elevada ms de 7 das, signica que puede haber una complicacin. La insuciencia renal en ausencia de pancreatitis puede aumentar la amilasa srica hasta 4-6 veces lo normal. La hipertrigliceridemia puede dar valores de amilasa falsamente normales en una pancreatitis aguda; en estos casos, al diluir el suero paradjicamente aumenta la amilasa. Existen otras causas de hiperamilasemia, como son: Enfermedades pancreticas. Pancreatitis aguda y crnica y sus complicaciones. Carcinoma de pncreas y traumatismo pancretico. Enfermedades no pancreticas. Insuciencia renal, enfermedades de las glndulas salivales, en algunos tumores (pulmn, esfago, mama y ovario), macroamilasemia, quemados, cetoacidosis diabtica, embarazo, trasplante renal, trauma cerebral o con la utilizacin de ciertas drogas como la morna. Otras enfermedades abdominales. Enfermedades biliares, perforacin de una lcera, obstruccin intestinal o infarto, rotura de embarazo ectpico, peritonitis, aneurisma artico, hepatopata crnica y en el postoperatorio de ciruga abdominal (MIR 96-97, 88). Otras enzimas tiles son: 1) Lipasa. Ms sensible y especca que la amilasa. Se eleva al mismo tiempo, pero persiste durante ms das. 2) Tripsina srica, que se considera ms sensible y especca que las anteriores y la elastasa. A pesar de su mayor sensibilidad y especicidad no aportan realmente ventajas respecto a la amilasa en el diagnstico de la pancreatitis aguda. 3) Tripsingeno en orina. Es bastante sensible (96%) y especco (92%). Analticamente, puede aparecer leucocitosis, hipocalcemia, aumento de la bilirrubina y fosfatasa alcalina e hipertransaminasemia.
44.2. Clnica.
Suele presentarse como dolor abdominal intenso a nivel de epigastrio e hipocondrio izquierdo con nuseas y vmitos (MIR 95-96F, 132). El dolor alcanza el mximo en minutos y dura varios das. Ocasionalmente es indolora. A la exploracin fsica el abdomen es doloroso, a veces distendido, con disminucin de los ruidos hidroareos. Pueden apreciarse ndulos eritematosos en la piel en casos de necrosis grasa. Raramente en la pancreatitis hemorrgica aparece una gran equimosis en los ancos (signo
Figura 69. Pancreatitis aguda: pncreas edematoso y aumentado de tamao.
Entre las tcnicas de imagen: las radiografas de trax y abdomen son tiles para excluir otros procesos. La ecografa abdominal detecta
Pg. 82
Digestivo y Ciruga General
alteraciones de vescula y vas biliares, determinando si la pancreatitis es de origen biliar, as como la presencia de complicaciones pancreticas. La TC visualiza mejor el pncreas y el espacio peripancretico (MIR 00-01F, 22). La ecografa y la TC permiten el diagnstico en aquellos casos con enzimas sricas normales o en rango no diagnstico, si se visualizan, como mnimo, cambios en la textura del pncreas compatibles con edema. La TC dinmica (con contraste i.v.) aporta datos muy vlidos sobre la gravedad y el pronstico. La presencia de reas de inamacin que no captan contraste sugiere necrosis. La TC dinmica permite cuanticar la extensin de la necrosis, dato relacionado con la gravedad del cuadro. Esta tcnica debe realizarse si: cumple 3 o ms criterios de Ransom, la evolucin clnica es mala o en situaciones de gravedad. Cuando hay importante necrosis y la evolucin no es buena, la TC permite guiar la puncin de las reas afectadas para obtener muestra microbiolgica. Tabla 24. Criterios de Ransom.
A. En el momento del ingreso Edad >55 a. Leucocitosis >16.000/mm3. Hiperglucemia >200 mg/dl. LDH >400 UI/l. GOT >250 UI/l. B. A las 48 horas Hto >10%. Dcit de lquidos >4 l. Calcio <8 mg/dl. PO2 <60 mmHg. del BUN >5 mg/dl. Albmina <3,2 g/dl.
Figura 70. Se observan dos pseudoquistes pancreticos grandes.
44.6. Complicaciones.
La mayora de los pacientes tienen pancreatitis leve, requiriendo menos de una semana de hospitalizacin. Sin embargo, pueden aparecer mltiples complicaciones, tempranas y tardas en la pancreatitis aguda, que hacen que el cuadro tenga una mortalidad del 10%. Pseudoquiste. Es la complicacin ms frecuente de la pancreatitis aguda, si bien su causa ms frecuente es la pancreatitis crnica. Son colecciones lquidas que aparecen en el 15% de los pacientes con pancreatitis agudas entre 1 y 4 semanas despus del comienzo de la enfermedad. No tienen cpsula. El 90% son por pancreatitis y el 10% por traumas. El 85% se localizan en el cuerpo y cola del pncreas y 15% en la cabeza. La forma habitual de presentacin es como dolor abdominal. Puede palparse una masa abdominal. En el 75% de los casos aparece hiperamilasemia. La TC es necesaria para el diagnstico y la ecografa se utiliza para seguimiento. Un 25-40% de los pseudoquistes se resuelven espontneamente (MIR 99-00, 172). Los pseudoquistes asintomticos que vayan disminuyendo de tamao en ecografas sucesivas deben vigilarse sin tratamiento. Un pseudoquiste de ms de 6 cm que persiste ms de seis semanas es poco probable que se resuelva espontneamente, por lo que debe operarse. Ello sucede con mayor frecuencia en la pancreatitis crnica. La intervencin quirrgica consistir en realizar un drenaje interno, variable segn la localizacin: cistogastrostoma, cistoduodenostoma, o cistoyeyunostoma en Y-Roux (esta opcin es la ms deseable). La escisin quirrgica se reserva para una minora de pseudoquistes localizados en cola de pncreas (MIR 98-99, 53; MIR 94-95, 70). Complicaciones de los pseudoquistes incluyen: compresin por la masa, dolor, rotura, hemorragia y absceso. La rotura de un pseudoquiste tiene una mortalidad del 14%, si no hay hemorragia, y del 60% si la hay, siendo estas dos las principales causas de mortalidad en el pseudoquiste pancretico. Algunos pseudoquistes que aumentan rpidamente de tamao o se infectan durante la observacin, pueden tratarse con drenaje externo percutneo. Esta tcnica presenta un elevado ndice de fstulas pancreticas, por lo que se recomienda slo en casos de mal estado general. Parece que el tratamiento de estas fstulas con somatostatina puede disminuir el dbito y acelerar su curacin.
44.4. Pronstico.
La mortalidad se cifra entre 3 y 12%. Es muy importante identicar de forma precoz a los pacientes con mal pronstico. Existen varias escalas para valorar el pronstico de una pancreatitis aguda. Las ms utilizadas actualmente son la de Ransom y el APACHE II (MIR 01-02, 14; MIR 9899F, 259). En la escala de Ransom, si el paciente tiene tres o ms factores de riesgo, la morbilidad y mortalidad son ms altas. La obesidad debe ser considerada tambin como un factor de mal pronstico. Las determinaciones de protena C reactiva, elastasa granuloctica y pptido de activacin del tripsingeno urinario parecen ser marcadores bioqumicos de carcter pronstico.
44.5. Tratamiento.
En caso de pancreatitis leve: dieta absoluta sin necesidad de sonda nasogstrica, salvo presencia de vmitos con leo, aporte de lquidos intravenosos y analgesia. El dolor desaparece en 2-4 das y entonces se reinicia la alimentacin. No est justicada la utilizacin de antibiticos si no hay evidencia de infeccin MIR 95-96F, 252). En las pancreatitis agudas graves litisicas (con coledocolitiasis o dilatacin de va biliar) mejoran la evolucin y el pronstico si se realiza una papilotoma endoscpica en las primeras 72 horas, siendo una indicacin absoluta cuando hay ictericia asociada. Se acepta la prolaxis antibitica en casos graves con necrosis (por riesgo alto de infeccin) (MIR 02-03, 4; MIR 98-99F, 6; MIR 96-97, 251). En aproximadamente el 50% de los casos de necrosis, sta puede infectarse de forma difusa en las 2 primeras semanas (emn), contribuyendo a una mayor severidad del cuadro. El diagnstico de la infeccin se realiza con puncin aspiracin dirigida por TC y realizando tincin de Gram y cultivo de la muestra. Si se conrma, la solucin es la necrosectoma quirrgica. En un 4% de los pacientes con pancreatitis aguda ocurre una infeccin con acmulo lquido de pus a las 4-6 semanas (absceso), visible en la TC. Factores de riesgo para desarrollo de un absceso son: pancreatitis severa, pancreatitis postoperatoria, alimentacin oral precoz, laparotoma precoz y mala utilizacin de antibiticos. Puede formarse tambin por infeccin de un pseudoquiste. La clnica consiste en ebre, leucocitosis, leo y deterioro del paciente. El tratamiento consiste en drenaje quirrgico, aunque en un 50% el drenaje no quirrgico bajo control de TC puede ser til (MIR 98-99, 43).
Pg. 83
MANUAL CTO 5 Ed.
Tabla 25. Complicaciones de la pancreatitis aguda.
Complicaciones locales. Necrosis pancretica infectada. Absceso pancretico. Pseudoquiste pancretico: - Rotura. - Hemorragia. - Infeccin. - Compresin. Ascitis pancretica. Ictericia obstructiva. Complicaciones sistmicas. Pulmonares: - Derrame pleural. - Atelectasias. - Neumonitis. - Distress respiratorio del adulto. Cardiovasculares: - Hipotensin. - Alteraciones inespeccas de ST y T. - Derrame pericrdico. - CID. Hemorragia gastrointestinal: - lcera pptica. - Gastritis erosiva. - Pancreatitis hemorrgica. - Trombosis de la vena porta con varices. Renales: - Oliguria. - Trombosis de arteria y vena renal. Metablicas: - Hiperglucemia. - Hipertrigliceridemia. - Hipocalcemia. - Encefalopata. - Retinopata de Purtscher. Sistema nervioso central. - Psicosis. - Embolismo graso. Necrosis grasa. - Subcutnea. - Hueso. - Otros (mediastino, pleura, SN).
aparezcan manifestaciones de maladigestin, que puede conducir, entre otras manifestaciones, a esteatorrea importante y dcit de B12 (40% en alcohlicos) (MIR 01-02, 13). Al afectarse los islotes pancreticos con el paso de los aos puede desarrollarse intolerancia a la glucosa y diabetes mellitus (MIR 02-03, 251), que tiene menos riesgo de cetoacidosis y ms de hipoglucemias. La trada tpica de calcicaciones pancreticas, esteatorrea y diabetes aparece slo en el 30% de los pacientes.
45.3. Diagnstico.
Los niveles de amilasa y lipasa son habitualmente normales. Puede haber aumento de la fosfatasa alcalina y de la bilirrubina por colestasis secundaria a inamacin crnica alrededor del coldoco.
Figura 71. Calcificaciones pancreticas.
Las calcicaciones pancreticas son muy habituales. El diagnstico se realiza fundamentalmente a travs de pruebas de imagen. La visualizacin de las calcicaciones es diagnstica: puede ser suciente con objetivarlas en Rx simple de abdomen (30%), y si no, recurrir a ecografa, o mejor an, por su gran sensibilidad, a la TC abdominal (MIR 03-04, 188; MIR 98-99, 40; MIR 97-98, 2; MIR 97-98, 18).
45.4. Complicaciones.
Las principales complicaciones de la pancreatitis crnica son: 1) Obstruccin del coldoco. Existe una obstruccin parcial transitoria del coldoco durante la pancreatitis aguda debido a la inamacin y edema pancretico, que cursa con elevacin de la bilirrubina en sangre, que resuelve al curar la pancreatitis. La estenosis del coldoco secundaria a la pancreatitis crnica es resultado de la brosis e inamacin repetida. Son estrecheces lisas y largas que afectan al coldoco intrapancretico. La elevacin de la fosfatasa alcalina es la alteracin del laboratorio ms frecuente. Puede presentar dolor abdominal e ictericia. Puede complicarse con una colangitis, e incluso llevar a una cirrosis biliar secundaria. Puede confundirse fcilmente con estenosis malignas. La TC es el mejor de estudio del pncreas y la colangiografa es la prueba denitiva para delimitar el rbol biliar. Est indicada la ciruga en los pacientes sintomticos, mediante una derivacin biliar de eleccin. 2) Obstruccin duodenal. La obstruccin duodenal ms comn es debida al cncer de cabeza de pncreas y es infrecuente en las pancreatitis crnicas. La obstruccin pilrica es casi generalizada en las situaciones de inamacin pancretica por emn o absceso, y es transitoria. Los pseudoquistes pancreticos tambin producen comprensin extrnseca principalmente del estmago. La obstruccin duodenal de la pancreatitis crnica produce de forma tpica vmitos y dolor abdominal superior y prdida de peso. Se diagnostica mediante un trnsito gastroduodenal, y el tratamiento consiste en reposo abdominal, SNG y NPT. Si la obstruccin persiste, es necesario realizar una gastroyeyunostoma. 3) Pseudoquiste pancretico. Ver el captulo previo.
TEMA 45. PANCREATITIS CRNICA.
Puede aparecer tras brotes repetidos de pancreatitis aguda o como consecuencia de dao crnico. No se conoce con certeza la siopatologa del trastorno. Se piensa que es debida a la precipitacin de protenas en los ductos o bien a dao directo del alcohol sobre el pncreas.
45.1. Etiologa.
La causa ms frecuente es el alcoholismo crnico, menos habituales son las hereditarias, tropicales, obstructivas, o el hiperparatiroidismo. Un 25% son idiopticas.
45.2. Clnica.
Los pacientes con pancreatitis crnica recidivante tienen sntomas idnticos a la pancreatitis aguda (MIR 00-01, 10). El dolor es el sntoma principal, con localizacin semejante a la de la pancreatitis aguda. El dolor puede desencadenarse con los alimentos, acabar por ser constante o ser tan severo que precise el uso frecuente de narcticos. El dolor disminuye a medida que evoluciona la enfermedad. Se necesita una prdida de ms del 90% de la funcin exocrina del pncreas para que
Pg. 84
Digestivo y Ciruga General
4) Fstulas pancreticas. Pueden ser hacia el mediastino o hacia la cavidad abdominal, produciendo ascitis y/o derrame pleural pancreticos. La patogenia se debe a una disrupcin del conducto pancretico principal durante el ataque de pancreatitis. Si la disrupcin es en la cara anterior del pncreas, se produce ascitis pancretica, sin peritonitis, ya que las enzimas pancreticas no estn activadas. La ascitis es indolora. Se presenta como aumento progresivo e indoloro del volumen abdominal. Es caracterstica la ascitis masiva, refractaria al tratamiento con diurticos. Suele ser un lquido claro y ambarino. Se diagnostica por la elevacin de la amilasa en el lquido asctico. Puede elevarse tambin la bilirrubina. Si la disrupcin se produce en la cara posterior, las secreciones se dirigen por el retroperitoneo hacia el mediastino, produciendo el derrame pleural pancretico, que no debe ser confundido con el derrame pleural izquierdo pequeo, que se produce frecuentemente en la pancreatitis aguda y que no necesita tratamiento. Tambin se elevan las cifras de amilasa en el lquido pleural. El tratamiento inicial es mdico, necesitando a veces, toracocentesis y paracentesis. Son tiles los anlogos de la somatostatina, como el octretide. Si el tratamiento mdico no es efectivo, est indicada la ciruga para localizar la fstula y realizar una Y de Roux. Existen tambin las fstulas a vsceras huecas, siendo la ms frecuente al colon transverso y ngulo esplnico del colon, estmago, duodeno y va biliar. La hemorragia es su sntoma ms frecuente. Suele asociarse a un absceso. El tratamiento es quirrgico. 5) Trombosis de la vena esplnica. Cualquier proceso benigno o maligno que afecta al pncreas puede producir una trombosis de la vena esplnica por afectacin de la ntima venosa o compresin extrnseca, lo que produce estasis sanguneo y trombosis. La causa ms frecuente es el cncer de pncreas, seguido de la pancreatitis crnica. Muchas veces es asintomtico. La consecuencia es una hipertensin portal izquierda con varices gstricas y esofgicas. La complicacin ms frecuente es la hemorragia digestiva. En un 36% aparece esplenomegalia y en un 26% dolor abdominal intermitente. El mejor mtodo diagnstico es la angiografa arterial en fase venosa. Es necesaria una TC para descartar neoplasia, y la endoscopia es til para diagnosticar y tratar las varices sangrantes. El tratamiento es la esplenectoma en los pacientes con trombosis de la vena esplnica sintomtica. 6) Otros. Pseudoaneurismas, necrosis grasa subcutnea, dolor seo, artritis, y aumento del riesgo del cncer de pncreas. por CPRE) (MIR 03-04, 190). No mejora la disfuncin pancretica endocrina y exocrina previa, pero alivia el dolor y retrasa el deterioro funcional progresivo. Esnteroplastia. Puede ser til en el oricio pancretico principal de aquellos pacientes en los que se encuentre el raro caso de obstruccin focal del oricioampular.Tambinestilenlospacientesconpancreatitis recidivante asociada a pncreas divisum. Sin embargo, los resultados son menos favorables en enfermos con pncreas divisum y pancreatitis crnica bien establecida. Por lo tanto, la esnteroplastianoesuna opcin muy vlida en el alivio del dolor en pacientes con pancreatitis crnica. Ciruga resectiva. En pancreatitis limitadas a un segmento (cabeza, cuerpo o cola), la pancreatectoma parcial puede aportar benecios. En pancreatitis extensas sin dilatacin del conducto pancretico, puede ser necesario una pancreatectoma subtotal (95% del parnquima) pero tiene elevado riesgo por la diabetes insulindependiente postoperatoria de difcil control. En caso de pancreatitis que afecta exclusivamente a la cabeza de pncreas sin dilatacin del conducto, est indicada una reseccin de la misma, con o sin duodenectoma (Whipple o Beger, respectivamente) (MIR 98-99F, 8; MIR 95-96, 72).
TEMA 46. TUMORES DEL PNCREAS EXOCRINO. 46.1. Neoplasias qusticas.
Suelen presentarse como dolor abdominal (lo ms frecuente), masa, ictericia, prdida de peso, dispepsia o hemorragia, dependiendo de la localizacin y el tamao. Debe hacerse el diagnstico diferencial con el pseudoquiste pancretico, lo que es difcil si no existe el antecedente de pancreatitis. La cuarta parte de las lesiones qusticas del pncreas son malignas, por lo cual, en ausencia de un diagnstico claro de pseudoquiste, est indicada la laparotoma exploradora. La ecografa muestra la naturaleza qustica de la masa en estudio, pero el mejor mtodo diagnstico es la TC. En general, todas las neoplasias qusticas pancreticas, salvo el microqustico, deben ser tratadas de forma agresiva por su potencial maligno mediante reseccin completa, ya que sta se acompaa de buenos resultados. BENIGNAS. Tumor qustico papilar intraductal. Es una entidad diagnosticada cada vez con ms frecuencia. Tambin llamado tumor slido, tumor papilar o neoplasia slida con epitelio papilar. Es ms frecuente en un promedio de edad de 65 aos y la mayora se localizan en la cabeza del pncreas. En un 30% de los casos es maligno, lo cual se evidencia por invasin de la cpsula. Puede invadir localmente, siendo menos frecuente la aparicin de metstasis. El tratamiento es la extirpacin quirrgica. La supervivencia global a los 5 aos est en torno al 60%.
45.5. Tratamiento.
Analgsicos en caso de dolor, aunque para el dolor intratable puede necesitarse ciruga (MIR 00-01, 11). Es til la administracin de preparaciones de enzimas pancreticos si hay esteatorrea. Las nuevas cpsulas con enzimas tienen una cubierta de proteccin frente al cido. Tambin pueden ser empleadas como analgesia ya que alivian el dolor al reducir de forma indirecta la secrecin pancretica. Deben evitarse los anticidos que lleven calcio y magnesio porque se unen a las grasas y empeoran su absorcin. Los pseudoquistes que aparecen en las agudizaciones de la pancreatitis crnica necesitan ciruga con mucha ms frecuencia por el riesgo de complicaciones.
TRATAMIENTO QUIRRGICO. El tratamiento de la pancreatitis crnica es bsicamente mdico. Las principales indicaciones de tratamiento quirrgico son: Dolor persistente e incontrolable con mrcos, frecuentemente relacionado con mal drenaje del Wirsung (por obstruccin o estenosis). Es la indicacin ms frecuente. Ictericia obstructiva. Imposibilidad para descartar un cncer subyacente. Complicaciones. Los objetivos primordiales de la ciruga de la pancreatitis crnica son aliviar el dolor y preservar la funcin endocrina y exocrina. Previamente a la ciruga debe realizarse una TC y CPRE. Las distintas tcnicas quirrgicas son: Pancreaticoyeyunostoma latero-lateral de Puestow o de Frey. Es de eleccin cuando hay un conducto de Wirsung dilatado de forma difusa (si la estenosis es corta y proximal, se preere colocar stent
Figura 72. Tumor qustico en cabeza de pncreas.
Pg. 85
MANUAL CTO 5 Ed.
Cistoadenoma seroso. Tambin llamado microqustico, suelen ser mltiples quistes pequeos de hasta 2 cm de dimetro, que al corte tienen aspecto de esponja, recubiertos de epitelio plano o cuboidal, con un caracterstico deposito intracelular de sustancia glucognica. La RX puede mostrar una aspecto estrellado. De forma caracterstica contienen un lquido claro y poco espeso. No tienen potencial maligno. El tratamiento es la extirpacin. Cistoadenoma mucinoso. Ms frecuente en mujeres, suelen ser lesiones multiloculares y papilares de aspecto tabicado por la presencia de excrecencias papilares vegetantes, recubiertas por clulas cilndricas y caliciformes. Suele localizarse en cuerpo y cola. La RX simple tiene aspecto de cscara de huevo. Contienen un liquido mucoide turbio de color marrn. Hasta un 80% contienen zonas o pueden evolucionar a cistoadenocarcinoma, por lo que deben ser extirpados. MALIGNAS. Cistoadenocarcinoma. Suele presentarse como un foco de malignidad dentro de un cistoadenoma mucinoso. Suelen ser tumores grandes de 20-30 cm que presentan metstasis en un 35% en el diagnstico. Deben extirparse, ya que presentan buena supervivencia a los 5 aos (MIR 99-00F , 22).
46.2. Carcinoma de pncreas.
Constituye el tumor periampular ms frecuente. Es el cncer ms letal que existe y su incidencia aumenta con la edad. La localizacin ms frecuente es la cabeza de pncreas y suele tener un tamao al diagnstico de unos 5 cm, mientras que los de cuerpo y cola suelen ser mayores. El tipo histolgico ms frecuente es el adenocarcinoma ductal (7590%). Produce extensin local a las estructuras vecinas y metstasis a ganglios linfticos e hgado. La mayora tiene metstasis al diagnostico, que son ms frecuentes en hgado, seguido de los ganglios linfticos regionales, peritoneo y pulmones (MIR 97-98F, 231). La etiologa se desconoce, pero existe estrecha relacin con el tabaquismo y la pancreatitis crnica. Se han descrito otros factores de riesgo como la diabetes mellitus y colecistectoma previa, pero su importancia est an por aclarar.
Figura 73. Carcinoma en cabeza de pncreas (flecha blanca) que contacta con el eje mesoportal (flecha amarilla). TRATAMIENTO. 1) Tumores resecables. Suponen el 10-20%. En estos casos, la ciruga es potencialmente curativa, pudindose realizar: Duodenopancreatectoma ceflica (operacin de Whipple). Es el tratamiento de eleccin para tumores de la cabeza del pncreas, ampulomas y tumores periampulares. Elevada morbilidad (hemorragia, fstula pancretica) (MIR 00-01F, 16; MIR 97-98, 19; MIR 95-96F, 120; MIR 95-96, 133). Pancreatectoma total. En carcinomas multicntricos. Deja importantes secuelas metablicas. Pancreatectoma distal. En tumores de cuerpo y cola. 2) Tumores irresecables. Cuando hay metstasis hepticas, ganglionares, implantes peritoneales o invasin vascular, el tratamiento es paliativo. Derivaciones quirrgicas. Hepaticoyeyunostoma (evita la ictericia) y gastroyeyunostoma (evita la obstruccin digestiva). Inltracin de nervios esplcnicos con alcohol 95%: alivio del dolor. Endoprtesis percutneas o endoscpicas paliativas.
3) Tratamiento coadyuvante. El empleo conjunto de radioterapia y quimioterapia permite disminuir el dolor y mejorar la supervivencia en algunos pacientes.
CLNICA. El signo ms frecuente y precoz es la prdida de peso. El sntoma ms frecuente es dolor epigstrico sordo, constante, con irradiacin a dorso, que se acenta en supino y mejora al exionar el tronco hacia adelante. Los de cabeza de pncreas presentan la trada clsica de prdida de peso, dolor abdominal e ictericia, faltando esta ltima en los de cuerpo y cola. En la exploracin, los pacientes pueden presentar una vescula palpable (signo de Courvoisier-Terrier positivo), signo que no existe en la colecistitis ni en la peritonitis (MIR 99-00F, 17). Puede aparecer tromboebitis migratoria recurrente (Trousseau). La obstruccin de la vena esplnica por el tumor puede producir esplenomegalia e hipertensin portal selectiva con varices gstricas y esofgicas. DIAGNSTICO. TC. Diagnostica la masa y hace el estudio de extensin. Es la prueba de eleccin. Estudio gastroduodenal. Permite detectar compresin, desplazamiento e invasin de estructuras vecinas (signo del 3 invertido) que tambin puede verse en las pancreatitis. Ecografa. Diagnostica lesiones mayores de 2 cm, determina el estado de la va biliar y la existencia de metstasis hepticas. Actualmente, la ecografa endoscpica puede detectar tumores de menos de 2 cm y es muy til para valorar resecabilidad. La ecografa por laparoscopia es til en el diagnstico de extensin. CPRE. Test sensible, pero poco especco. Puede verse el signo del doble conducto. Permite, adems, realizar citologa del jugo pancretico. Algunos lo consideran el mejor mtodo diagnstico del cncer de pncreas, ya que permite diferenciarlo de la pancreatitis crnica focal, pero otros estiman que la resonancia magntica cumple mejor esta tarea. Marcadores tumorales (sobre todo CA 19-9), que son poco sensibles e inespeccos, pero tienen valor pronstico y utilidad en el seguimiento.
Figura 74. Duodenopancreatectoma ceflica (operacin de Whipple).
Pg. 86
Digestivo y Ciruga General
PRONSTICO. La mayora fallecen antes del ao, y slo un 10-20% de los resecados (con intencin curativa) sobreviven a los 5 aos. De forma global sobreviven el 0,5% de los enfermos al cabo de 10 aos. FACTORES QUE AFECTAN LA CICATRIZACIN. 1) Factores locales. - Riego sanguneo. - Infeccin. - Tamao de la herida. - Mala tcnica: suturas a tensin, movilidad excesiva, espacios muertos, restos necrticos. - Aplicacin de medicamentos y sustancias qumicas en la herida. 2) Factores generales. - Edad, estado nutritivo, dcit de vitaminas (C, A) y oligoelementos (cobre, hierro, zinc). - Corticoides, citotxicos (la quimioterapia debera retrasarse por lo menos 4-7 das despus de la operacin), radiaciones ionizantes. - Diabetes (mayor riesgo en pacientes mal controlados), sepsis, uremia, shock, neoplasias preexistentes, insuciencia heptica.
Cicatrizacin patolgica. Cicatriz hipertrca. Surge por un desarrollo excesivo de miobroblastos, lo cual conlleva una tendencia a la retraccin y tiene importantes repercusiones funcionales. Suele diferenciarse del queloide en que no sobrepasa los lmites de la cicatriz. El tratamiento consiste en una Z-plastia. Queloide. Cicatriz exuberante por exceso de colgeno, que rebasa los lmites de la piel sana. Se considera un tumor benigno. Son ms frecuentes en regin preesternal y espalda y en sujetos de raza negra. Dada su gran tendencia a la recidiva tras ciruga, se intentan tratamientos conservadores mediante infiltracin intralesional de triamcinolona, presoterapia, lminas de silicona, colchicina oral, etc. Si la respuesta no es satisfactoria, se puede realizar extirpacin en bloque, aunque el riesgo de recidiva es alto. Cicatriz dolorosa. Dolor debido a la formacin de neuromas. Se tratan con inltracin de anestsicos locales y si no se resuelve, se puede practicar una simpatectoma. lceras cicatrizales rebeldes. Cuando la proliferacin del tejido conectivo estrangula la formacin de yemas vasculares, produciendo isquemia. En situaciones prolongadas puede llegar a producirse un carcinoma epidermoide cutneo, que en el caso de las cicatrices postquemadura recibe el nombre de lcera de Marjolin.
TEMA 47. CICATRIZACIN.
FISIOLOGA DE LA CICATRIZACIN. La reparacin de las heridas presenta una serie de cambios qumicos, morfolgicos y fsicos que resultan en la formacin del tejido cicatricial. 1) Fase inamatoria. Es la respuesta inicial a la lesin. La intensidad y duracin estn relacionados con el grado de contaminacin y dao tisular. Despus de una vasoconstriccin transitoria se produce una vasodilatacin, aumento de la permeabilidad capilar y migracin de clulas inamatorias. Esta respuesta inamatoria est mediada por la liberacin de cininas, histamina y prostaglandinas. 2) Epitelizacin. Comienza a las 24 horas de la lesin con migracin de clulas de la capa basal de la epidermis hacia la herida. 3) Fase celular o de neoformacin vascular. Inicio a las 48-72 horas. Clulas mesenquimales pluripotenciales de alrededor de los vasos migran hacia la herida y se transforman en broblastos. Factores liberados por plaquetas y macrfagos inducen la neovascularizacin. 4) Fase proliferativa y de sntesis de colgeno. Desde el 5 da hasta la 3 semana se produce una sntesis activa de colgeno y sustancia fundamental (proteoglucanos). Ocurre contraccin de la herida por el desarrollo de miobroblastos a partir de los broblastos. 5) Fase de remodelado. Predomina tras la 2-3 semana. Equilibrio entre la formacin de colgeno y su destruccin por la actividad de la colagenasa. Hay un incremento progresivo de la fuerza y resistencia de la cicatriz, aunque nunca llegar a alcanzar la capacidad del tejido no lesionado.
Todos estos procesos son inuidos en duracin y secuencia por la salud del paciente, estado nutricional e intervencin mdica. Lo ms novedoso: modulacin de la reparacin de las heridas con factores de crecimiento.
TIPO DE CICATRIZACIN. 1) Por primera intencin. Ocurre en aquellas heridas limpias en las que se produce una aproximacin inmediata con sutura. 2) Por segunda intencin. Hay una cicatrizacin espontnea. La epitelizacin se extiende unos milmetros sobre la herida abierta. 3) Por tercera intencin (cierre primario diferido). Ocurre cuando una herida se cierra despus de un perodo de cicatrizacin secundaria. TRATAMIENTO DE LAS HERIDAS. Cierre primario o por primera intencin. Sutura inmediata de la herida. En heridas con mnima contaminacin bacteriana, hemorragia controlable y sin tejido necrtico ni cuerpos extraos. Cierre por segunda intencin. No se sutura la herida y se deja que cicatrice espontneamente. Est indicado en: Heridas muy contaminadas. Cuando el tratamiento se ha demorado ms de 6-8 horas. Cuando hay trayectos muy irregulares. Mordeduras humanas y de animales con tratamiento antibitico (Amoxicilina-clavulnico).
En estos casos se debe realizar desbridamiento eliminando esfacelos y cuerpos extraos y, si procede, drenaje de colecciones purulentas. Se aade al tratamiento quirrgico, antibiticos y prolaxis antitetnica. Cierre por tercera intencin o sutura primaria diferida. En heridas que no se suturan inmediatamente por el riesgo de infeccin, dejando que cicatricen por segunda intencin durante 4-5 das. Si tras este tiempo se considera que el riesgo de infeccin ha disminuido, se procede a una escisin o Friedrich (extirpacin de 2 mm o ms de borde cutneo) y sutura (MIR 00-01, 17; MIR 96-97, 92; MIR 95-96, 259).
TEMA 48. COMPLICACIONES POSTOPERATORIAS GENERALES.
Directamente relacionado con las complicaciones en el paciente quirrgico est el denominado riesgo quirrgico, el cual se determina mediante una valoracin preoperatoria; adems, esta valoracin es determinante para descubrir una enfermedad coexistente que retrase o contraindique la operacin. Los antecedentes personales, una correcta anamnesis, y la exploracin fsica proporcionan los datos iniciales ms signicativos para identicar los factores de riesgo de una enfermedad coexistente. En cuanto al diagnstico de sta, la historia clnica es tres veces ms productiva que el examen fsico y 11 veces ms ecaz que las pruebas de laboratorio de rutina. Combinando los datos aportados por la historia clnica y el examen fsico, nos informan correctamente de la situacin preoperatoria del paciente en el 75-90% de los casos. Las pruebas de rutina (electrocardiograma, radiografa de trax) son sorprendentemente inecaces: slo son tiles para el diagnstico en el 5 % de los pacientes, y ayudan en el manejo en el 9 % de los casos. Con el conjunto de datos se sita al paciente en la clasicacin de riesgo ASA (American Society of Anesthesia), que va de I a V (en nmeros romanos); I es el paciente sin patologas de base y V es el paciente crtico en el que se espera el bito en las prximas horas.
Pg. 87
MANUAL CTO 5 Ed. 48.1. Fiebre.
Es una complicacin comn en el perodo postoperatorio. Sus causas pueden ser infecciosas o no infecciosas. El momento de aparicin de la ebre en relacin con la operacin nos ayuda a enfocar el diagnstico. 1) Perodo intraoperatorio o postoperatorio inmediato. Puede ser resultado de infeccin preexistente, manipulacin intraoperatoria de material purulento, reaccin transfusional, reacciones medicamentosas adversas o hipertermia maligna. 2) En las primeras 24 horas del perodo postoperatorio. La atelectasia es la causa ms frecuente, en ausencia de infeccin preexistente. 3) Entre las 24 h y 72 h del perodo postoperatorio. Usualmente atribuida a complicaciones respiratorias o ebitis en las venas utilizadas para la insercin de catteres. 4) Despus de las 72 h del perodo postoperatorio. La existencia de ebre despus del tercer da postoperatorio (p.o.) o ebre que persiste ms de dos das p.o. es sugestiva de una causa infecciosa (urinaria, de la herida quirrgica, absceso intraabdominal), o trombosis venosa profunda. Tpicamente, un absceso intraabdominal o la fuga de una anastomosis gastrointestinal se maniesta con ebre recurrente en agujas, a partir del 5 da postoperatorio, al igual que la infeccin de la herida quirrgica. territorios linfticos (regin inguinal, tras una amputacin abdominoperineal, o tras mastectoma radical). Adems de mediante una correcta tcnica quirrgica, la acumulacin linftica debe prevenirse mediante el uso de drenajes de succin cerrada. Los seromas pueden ser tratados con puncin aspiracin bajo condiciones estriles, pudiendo necesitarse repetidas aspiraciones. Si esto no es suciente, puede ser necesaria la colocacin de catteres de drenaje. La presencia de eritema o ebre es sugestivo de infeccin del seroma o de la herida.
Infeccin de herida. Segunda causa de infeccin en los servicios quirrgicos. La simple presencia de bacterias dentro de la herida no resulta inevitablemente en infeccin. La probabilidad de infeccin de herida y la causa de la infeccin depende del tipo de operacin realizada, llegando al 20% en ciruga del colon. La prolaxis antibitica se inicia en la induccin anestsica y no debe prolongarse en ningn caso ms all de 48 horas (lo habitual es que dure <24 horas). Habitualmente se usa la va parenteral, pero en el caso de ciruga digestiva se puede utilizar la va oral utilizando antibiticos que no se absorben en el tubo digestivo. El uso de antibiticos prolcticos sistmicos preoperatorios est indicado en ciruga limpia-contaminada y contaminada. En la ciruga sucia se dan antibiticos, pero no como prolaxis sino como tratamiento. La ciruga del intestino delgado distal y colon, as como de estructuras prximas que puedan implicar la apertura de los mismos (vejiga, prstata) requiere, adems, una preparacin mecnica del intestino que lo limpie por completo.
Tabla 26. Clasificacin de las cirugas en funcin del grado de contaminacin (MIR 98-99, 113; MIR 96-97F, 10).
No contacto con tubo resp., digestivo ni genitourinario No traumtico
Se abre tubo digestivo, respiratorio o genitourinario de forma controlada, sin salida de material
Salida de contenido del tubo digestivo, ciruga biliar con bilis infectada; ciruga genitourinaria con orina infectada
Salida de pus o heces
No profilaxis
S profilaxis
S profilaxis
Tratamiento antibitico
Figura 75. Diagnstico diferencial de la fiebre postoperatoria.
48.2. Complicaciones de la herida.
Hematomas. La formacin de un hematoma puede ocurrir en cualquier herida quirrgica. En el cuello, tras ciruga tiroidea o carotdea, hematomas grandes pueden causar compresin traqueal y comprometer la va area. El riesgo de formacin de hematoma parece estar incrementado en presencia de extensa diseccin subcutnea y de falta de aproximacin de los tejidos. En general, los hematomas signicativos reconocidos dentro de las 24-48 h despus de la intervencin deberan ser evacuados, en condiciones estriles, retirando unas pocas suturas cutneas; de lo contrario pueden causar dolor o infectarse. Los hematomas pequeos y estriles reconocidos tardamente en el perodo postoperatorio pueden ser manejados conservadoramente. Seromas. Los seromas o colecciones linfticas se desarrollan con mayor frecuencia en abordajes quirrgicos que incluyan diseccin en reas prximas a
GRMENES MS FRECUENTEMENTE INVOLUCRADOS. Heridas quirrgicas que no afecten al perin y operaciones en las que no estn involucrados el tracto biliar o gastrointestinal: Staphylococcus aureus o estreptococos. Heridas que afecten al perin u operaciones en las que tomen parte el tracto gastrointestinal o biliar: gramnegativos y anaerobios. Generalmente se produce por ora del mismo paciente, introducida durante la ciruga. CRONOLOGA DE LA INFECCIN. Precoz, 24-48 h: estreptococo del grupo A (fascitis necrotizante), Clostridium (gangrena gaseosa). A los 4-6 das postoperatorios: los ms frecuentes, estalococos (MIR 96-97, 7). Ms de 7 das postoperatorios: bacilos gramnegativos y otros anaerobios. CLNICA El incremento del dolor es ms precoz que el eritema o la ebre. La presentacin clnica es usualmente entre el 5 y el 10 da p.o., salvo que sea causada por anaerobios o estreptococos del grupo A. Los signos locales incluyen inamacin y eritema. Si progresa, se forman colecciones.
Pg. 88
Digestivo y Ciruga General
minuir las complicaciones respiratorias despus de una laparotoma del 30% al 10%. Neumona. Tercera causa ms frecuente de infeccin nosocomial en servicios de ciruga. Trombosis venosa profunda - tromboembolismo pulmonar. La embolia pulmonar se caracteriza por dolor sbito, taquipnea y disnea, no siendo siempre evidentes los signos de trombosis venosa profunda en miembros. (MIR 94-95, 2-NM). Lo fundamental es prevenir esta complicacin con el uso de heparinas de bajo peso molecular en perodo perioperatorio, medias elsticas y deambulacin precoz.
48.4. Complicaciones de la ciruga gastrointestinal.
FUGA ANASTOMTICA - FSTULA DIGESTIVA. El factor ms importante a tener en cuenta para la construccin de anastomosis gastrointestinales es asegurar un aporte sanguneo adecuado. Adems, hay que evitar la construccin de anastomosis en presencia de infeccin como pus, contaminacin fecal, o peritonitis difusa para eludir la dehiscencia por infeccin secundaria de la anastomosis. La apertura parcial de una anastomosis se llama fstula. Por ella se origina una fuga anastomtica que suele originar una coleccin infectada. La sepsis es la causa ms frecuente de muerte en paciente con fstulas gastrointestinales. El riesgo de dehiscencia anastomtica (DA) de las anastomosis esofgicas es alto. Se producen en los primeros 10 das de la ciruga y originan una mediastinitis (complicacin que es responsable de buena parte de la morbimortalidad de la ciruga esofgica). La DA de anastomosis de intestino delgado es infrecuente. Las anastomosis clicas estn ms predispuestas a la DA que las gstricas y que las de I. delgado. Cuanto ms distal sea la anastomosis en el colon, mayor ser el riesgo de fstula (siendo mximo en la reseccin anterior baja). Cuando se producen, se presentan entre el 7 y el 14 da de la operacin con caractersticas de absceso plvico o intraabdominal (MIR 99-00F, 16). El riesgo de las anastomosis clicas y rectales puede ser reducido por la preparacin preoperatoria con limpieza mecnica y prolaxis antibitica frente a enterobacterias y anaerobios, as como con el uso de estomas de proteccin (MIR 95-96, 155).
Indicacin quirrgica. 1) Si existe un absceso en el que las tcnicas de drenaje percutneo consiguen controlar la sepsis; 2) Tras 6-8 semanas de tratamiento conservador no se consigue el cierre de la fstula. La somatostatina (por disminuir la secrecin de lquidos al tubo digestivo) ha mostrado disminuir el tiempo requerido para el cierre de las fstulas pancreticas y enterocutneas, as como el dbito de las mismas, aunque no aumenta el porcentaje de las que cerrarn con medidas conservadoras.
Figura 76. Fascitis necrotizante tras safenectoma.
Figura 77. Fascitis necrotizante tras safenectoma: tratamiento. TRATAMIENTO. Apertura de la herida para drenar el material purulento y evaluar los tejidos afectados. Si la reaccin local es severa o se presentan signos sistmicos, es aconsejable la utilizacin de antibiticos por va sistmica. Dehiscencia de la herida. Es denida como la separacin de la fascia aproximada. Habitualmente est asociada a incisiones de laparotomas. Si afecta a todos los planos de la pared abdominal, se producir exposicin de vsceras (evisceracin), ocasionalmente tapada slo por la piel (evisceracin cubierta). Factores que perjudican la cicatrizacin: edad avanzada, obesidad, pobre estado nutricional, anemia, diabetes mellitus, enfermedad neoplsica, insuciencia renal o heptica, infeccin, hipoxia, uso de corticoesteroides o agentes quimioterpicos, deplecin de depsitos de vitamina C y dcit de zinc. CLNICA Y TRATAMIENTO. Usualmente se maniesta en forma de salida de un lquido seroso o serohemtico de la herida operatoria, entre el 5 y el 10 das postoperatorios. En la mayora de los casos hay que realizar una reparacin de la pared abdominal
TEMA 49. QUEMADURAS
Los mecanismos que ms a menudo originan lesiones por quemaduras son la llama y los lquidos calientes, siendo ms frecuente el primero en varones y el segundo en mujeres. La localizacin ms frecuente en ambos sexos es extremidad superior, y las patologas ms asociadas a las quemaduras son el alcoholismo y las enfermedades psiquitricas y neurolgicas. Actualmente se preere la clasicacin en quemaduras epidrmicas (primer grado), drmicas superciales (A) y profundas (B) (ambas de segundo grado) y subdrmicas superciales y profundas (ambas de tercer grado). Slo las drmicas superciales forman ictenas o ampollas y no las drmicas profundas, aun siendo de segundo grado. La mejor prueba para la diferenciacin clnica es la traccin del folculo piloso (afectado a partir de las drmicas profundas). Quemaduras elctricas . Presentan caractersticas especficas (puede haber afectacin muscular y sea con piel apenas lesionada), siendo consideradas como quemaduras muy graves por el curso im-
48.3. Complicaciones respiratorias.
Son la causa de muerte en el 25% de los pacientes quirrgicos y contribuye de una manera importante en otro 25%. Atelectasia. El colapso de los alveolos pulmonares es la complicacin ms comn tras procedimientos quirrgicos. Se maniesta en las primeras 24 h tras la intervencin, casi siempre con ebre. La medida inicial debera ser la prevencin. En el perodo postoperatorio una analgesia adecuada es necesaria para permitir inspiraciones profundas. El uso del espirmetro incentivador ha contribuido a dis-
Pg. 89
MANUAL CTO 5 Ed.
previsible de la electricidad. La gravedad depender de: Tipo de corriente. La corriente alterna (bajo voltaje y uso domstico) conlleva mayor riesgo de brilacin ventricular. Voltaje. El alto voltaje provoca lesiones graves y mutilantes. Amperaje. Resistencia de tejidos. La piel se comporta como un aislante, excepto cuando est mojada. Trayecto de la corriente. Mayor riesgo de lesin cardaca en aquellas quemaduras con eje longitudinal (mano-pie). Tabla 27. Clasificacin de las quemaduras en funcin de su profundidad.
Epidrmicas. Eritematosas. No flictenas. No exudativas. Dolorosas.
Cabeza
9%
18% 18% 9% 9%
Tronco (anterior)
Miembro superior
Drmicas (A o B). Eritematosas. Flictenas. Exudativas. Dolorosas.
Subdrmicas. Blanco-nacarado. No flictenas: escaras. No dolor ni sensibilidad tctil.
Tronco (posterior)
18% 18%
Genitales 1%
Palmas 1%
Miembro inferior
Figura 78. Regla de los nueves de Wallace.
La localizacin de la quemadura tambin juega un papel importante en el pronstico. Las quemaduras de la cara tienen importantes repercusiones estticas y funcionales (microstoma, retraccin de prpados); las quemaduras de las manos pueden dar retracciones invalidantes; las quemaduras del cuello pueden comprimir la va area por edema y las del trax pueden causar un trastorno pulmonar restrictivo al impedir la dinmica respiratoria.
Figura 79. Quemadura de 2 y 3er grado en mano. FACTORES DE GRAVEDAD-PRONSTICO. Los principales factores son la extensin y la edad. Quemado crtico. Menos de 14 aos y ms de 15% extensin. Ms de 60 aos y ms de 15% extensin. Menos de 60 aos y ms de 25% extensin. La supercie corporal quemada se puede calcular por la regla de los nueves de Wallace (ver gura) o sabiendo que la palma de la mano del paciente equivale a 1% de su supercie corporal (MIR 98-99F, 21). Son crticos, y slo en funcin de la profundidad, los quemados drmicos superciales superiores al 50%, los drmicos profundos superiores al 35%, y los subdrmicos superiores al 25%. Por tanto, afectan al pronstico vital del paciente slo las quemaduras a partir del 2 grado. Sndrome de inhalacin. La aspiracin de humos y de otras sustancias en combustin durante un incendio, muy especialmente si se produce en un lugar cerrado, puede originar un cuadro de extrema gravedad que cursa con edema pulmonar asociado y distress respiratorio del adulto. El paciente suele haber perdido la conciencia y estar desorientado, y puede presentar quemaduras panfaciales, vibrisas nasales quemadas, holln en fosas nasales, esputos carbonceos o ronquera. Se produce un edema pulmonar no cardiognico, de baja presin. En la fase aguda, la causa ms frecuente de muerte es la intoxicacin por monxido de carbono (el CO desplaza al oxgeno de la hemoglobina), y en la fase ms tarda suelen morir por neumona. Estos pacientes precisan de soporte ventilatorio mecnico.
TRATAMIENTO. 1) Tratamiento inmediato o de urgencia. La primera medida es el mantenimiento permeable de la va respiratoria y administracin de oxgeno, si fuera necesario. A continuacin, lo ms importante en grandes quemados es una correcta reposicin hidroelectroltica. La uidoterapia necesaria depender en gran medida de la extensin de la quemadura. Segn sto, se han creado diversas frmulas que calculan la cantidad de lquido necesario para mantener una diuresis mayor de 30 ml/h en adultos. Hay acuerdo general en que en las primeras 24 horas se deben administrar soluciones cristaloides (Ringer lactato). En las segundas 24 h se administran soluciones coloides (plasma generalmente), para mantener los lquidos administrados en el interior del espacio intravascular. La adecuacin de la uidoterapia se juzga con mediciones frecuentes de las constantes vitales, principalmente la diuresis. La necrosis tubular aguda es muy rara en pacientes que reciben una reposicin hdrica adecuada, con la posible excepcin de aquellos con lesiones musculares extensas (rabdomilisis por quemaduras elctricas). En estos casos es necesario un mayor aporte de lquidos y hay que forzar la diuresis con diurticos osmticos (manitol) y alcalinizar la orina con la administracin de bicarbonato. Por tanto, la oliguria durante el periodo postquemadura inmediato (primeras 48 h) indica generalmente una reposicin inadecuada, requiriendo un ritmo de infusin mayor. Otras medidas generales son monitorizacin de constantes vitales, sonda nasogstrica, prolaxis tromboemblica, proteccin gstrica con inhibidores de la bomba de protones, analgesia, descolonizacin nasointestinal y prolaxis antitetnica. No estn justicados antibiticos sistmicos prolcticos, aunque deben administrarse antes de realizar un desbridamiento quirrgico y cuando hay inhalacin de humos o quemadura por alto voltaje. Las quemaduras profundas circunferenciales de miembros y trax pueden producir un compromiso vascular y respiratorio. En estos casos es preciso un tratamiento quirrgico de urgencia, practicando una escarotoma. sta consiste en la incisin de la escara en toda su
Pg. 90
Digestivo y Ciruga General
profundidad, sin necesidad de anestesia, con lo que se alivia toda la presin de la zona. En algunas quemaduras, en especial las elctricas, puede no acompaarse de una recuperacin del ujo sanguneo, siendo necesario en estos casos una fasciotoma para evitar el sndrome compartimental muscular. 2) Cuidados locales de la quemadura. Desbridamiento y escisin en quemaduras profundas. Este es el pilar fundamental del tratamiento. La piel quemada debe ser quitada. Se elimina la piel no viable de forma progresiva. Se ha abandonado el desbridamiento enzimtico por aumento del riesgo de infeccin. Antibacterianos tpicos. Los ms utilizados son la sulfadiacina argntica y clorhexidina en crema. Injertos. Previenen las infecciones, preservan el tejido de granulacin, disminuyen las prdidas de agua por evaporacin, conservan la funcin articular y disminuyen el dolor: - Heteroinjertos y homoinjertos. Utilizados temporalmente en quemaduras extensas en las que no se puede disponer de suciente cantidad de injerto autlogo. - Autoinjertos. No necesaria la jacin con puntos. - Sustitutos sintticos de la piel. 3) Tratamiento quirrgico de las quemaduras. Precoz. El resultado esttico y funcional de las quemaduras subdrmicas mejora con la escisin tangencial precoz y cobertura inmediata mediante injertos laminares. Diferido. Tratamiento quirrgico de las secuelas estticas y funcionales. Plastias en Z, colgajos, reconstruccin de piel cicatricial con expansin tisular, etc. Hernia incoercible. Es una hernia que vuelve a salir inmediatamente despus de reducirse (MIR 98-99F, 23). Hernia deslizada o por deslizamiento. Aquellas en las que una porcin del saco herniario est formado por una pared de vscera (generalmente ciego o colon sigmoide). Constituyen un pequeo porcentaje de todas las hernias, aproximadamente un 3-6%.
50.1. Hernias inguinales.
Estadstica: 5/1 para los hombres. Aparecen en el 2-5% de la poblacin general. La regin inguinal es aquella zona de la pared abdominal anterior que se extiende por debajo de las espinas ilacas. Dada la complejidad anatmica de esta rea, recomendamos un repaso en el captulo de Anatoma, para una mejor comprensin del tratamiento quirrgico. A modo de breve resumen, recordaremos que el cordn espermtico sigue un trayecto oblicuo hacia abajo a travs del canal inguinal desde el anillo inguinal profundo (oricio a nivel de la fascia transversalis). El borde medial de este anillo interno est denido por la arteria epigstrica inferior (adyacente al ligamento de Hesselbach), que nace de la arteria ilaca externa. El cordn se encuentra por arriba del ligamento inguinal y anteriormente a la fascia transversalis. Sale a travs del anillo inguinal supercial o externo (oricio en la aponeurosis del oblicuo mayor). El conducto crural est delimitado por el ligamento inguinal, por arriba; ligamento lacunar o de Gimbernat, medialmente; ligamento pectneo o de Cooper, posteriormente; y lateralmente, por un septo aponeurtico que se extiende entre la pared anterior y posterior de la vaina femoral, apoyado sobre la vena femoral.
TEMA 50. PARED ABDOMINAL.
Las hernias se encuentran entre las patologas quirrgicas ms frecuentes. El trmino hernia podra denirse como una protrusin a travs de una debilidad u oricio anormal en una capa envolvente (en este caso, la pared abdominal). De este modo, para que ocurra una hernia debe existir un defecto en las estructuras de soporte a travs de las cuales pueda sobresalir un rgano o tejido contenido, pero no es necesario que se encuentre el rgano dentro de la debilidad en todo momento para que exista la hernia. Las hernias ms frecuentes son las inguinales, seguidas de las incisionales (tambin llamadas eventraciones, donde la debilidad parietal es causada por una ciruga previa).
TIPOS. La hernia femoral o crural depende para su desarrollo de un defecto en la fascia transversalis. Es una hernia de la regin inguinal, si bien no tiene relacin con el conducto inguinal. En este tipo de hernia hay un saco peritoneal que pasa bajo el ligamento inguinal hacia la regin femoral (acompaando a la vena femoral). Debido al cuello estrecho de estas hernias, el riesgo de incarceracin y estrangulacin es ms elevado que en cualquier otra hernia. Son ms frecuentes en mujeres que en varones. La hernia inguinal indirecta sale de la cavidad abdominal por el anillo profundo. Surge, por tanto, lateralmente a la arteria epigstrica y al ligamento de Hesselbach (por lo que tambin se conoce como oblicua externa). Acompaa a las estructuras del cordn inguinal por dentro de las bras del msculo cremster, pudiendo salir por el oricio externo hasta el escroto.
Tabla 28. Comparacin entre hernia inguinal directa e indirecta.
Orificio inguinal profundo
Pared posterior del conducto
Orificio inguinal superficial
Orificio inguinal superficial
Fcilmente
Raramente
Ms frecuente
Raramente
Figura 80. Complicaciones de la hernia.
Hay otra serie de trminos que hay que tener claros en este captulo: Hernia incarcerada. Es una hernia que no se puede reducir (no puede reintroducirse el contenido a su localizacin normal). Dolorosa y blanda. Hernia estrangulada. Es una hernia incarcerada que presenta compromiso vascular del contenido herniado. Dolorosa, a tensin y de coloracin violcea.
Lateral (oblicua externa)
Medial
Generalmente congnito
Debilidad en pared muscular-fascia transversalis
La hernia directa protruye a travs del suelo del canal inguinal a nivel del tringulo de Hesselbach, que est formado por la fascia transversalis reforzada por bras aponeurticas del msculo transverso del abdomen. As pues, estas hernias no pasan a travs del oricio profundo y no se localizan por dentro de las bras del cremster, sino por detrs. En raras
Pg. 91
MANUAL CTO 5 Ed.
ocasiones pueden entrar en escroto por el anillo supercial y detrs del cordn espermtico (MIR 96-97, 90). Dado que estas hernias surgen por una debilidad difusa de la fascia transversalis, en ausencia de un cuello herniario estrecho, el riesgo de incarceracin es muy bajo. aumento de la presin intraabdominal, alteraciones del metabolismo del colgeno y ciruga previa.
50.3. Diagnstico.
El examen fsico es el aspecto ms importante en el diagnstico. Una hernia puede ser un defecto asintomtico que se descubra de forma incidental. Suelen manifestarse inicialmente por dolor localizado que se agudiza con los cambios de posicin y con el esfuerzo fsico. Una hernia que no se identica inicialmente se pondr de maniesto pidindole al paciente que puje. Es importante diferenciar una hernia crural, pues en estos casos el abordaje ser diferente. Las hernias incarceradas se acompaan de dolor e imposibilidad para reducirlas. las hernias con estrangulacin suelen presentar signos de obstruccin intestinal si contienen vsceras digestivas. Se puede intentar la reduccin de una hernia incarcerada bajo sedacin suave, pero nunca una hernia estrangulada por el riesgo que conlleva reintroducir un segmento intestinal con compromiso vascular.
50.4. Tratamiento quirrgico.
La reparacin de las hernias inguinales est basada en la restauracin de la continuidad musculoaponeurtica de la capa profunda de la ingle (msculo transverso-fascia transversalis). Para ello, se han ideado diversas tcnicas. A modo de resumen, exponemos brevemente las ms utilizadas: Herniorraa (reparacin anatmica): correccin de la hernia mediante sutura, utilizando los propios tejidos del paciente para la reparacin. Son variantes de la tcnica original de Bassini. Hernioplastia (reparacin protsica): reparacin de la hernia con material sinttico. Actualmente se realizan con mayor frecuencia dados los excelentes resultados obtenidos. Cuando se opera a un paciente por una hernia complicada, siempre debe abrirse el saco herniario. En caso de estrangulacin, hay que establecer la viabilidad intestinal y, ante la duda, realizar una reseccin intestinal. Una masa slida palpable en una hernia de una lactante, puede ser un ovario normal. El ovario simplemente regresa a la cavidad abdominal antes de concluirse la intervencin. Sin embargo, ante una gnada anormal o con aspecto de testculo, debe realizarse una biopsia. El ndice de recidiva es de 2-3% aproximadamente, siendo ms frecuente en las hernias directas, y parece que menor cuando se utilizan reparaciones protsicas (aunque se pueden obtener resultados superponibles con reparaciones anatmicas en manos de cirujanos experimentados).
Figura 81. Hernia inguinal directa e indirecta.
Las hernias inguinales son ms frecuentes en hombres, excepto la crural, que es ms frecuente en mujeres. Sin embargo, la hernia inguinal ms comn en mujeres, al igual que en los varones, es la inguinal indirecta. Las hernias directas son ms frecuentes en pacientes de edad avanzada.
50.2. Patogenia.
Las hernias pueden deberse a anomalas congnitas o desarrollarse de forma secundaria en los adultos. Es probable que los factores congnitos sean los ms importantes de todos cuantos se asocian con las hernias inguinales. Diversas anomalas estructurales (arco crural muy alto, ausencia de refuerzo aponeurtico sobre la fascia transversalis, etc.) estn presentes en la mayor parte de las hernias observadas. En el sptimo a octavo mes de gestacin, el testculo desciende desde su localizacin retroperitoneal hasta el escroto, acompaado de un divertculo peritoneal llamado proceso vaginal que habitualmente se oblitera completamente y forma el ligamento vaginal. Las hernias indirectas (tambin llamadas oblicuas externas en la infancia) se asocian a diversos defectos de obliteracin del proceso vaginal (MIR 00-01F, 198). Otros factores se han relacionado con el desarrollo de hernias de la pared anterior del abdomen, como son los traumatismos externos,
COMPLICACIONES DE LA CIRUGA. El hematoma es la complicacin ms comn, junto con la infeccin de la herida y la retencin urinaria. Algunas complicaciones ms caractersticas son: Lesin de testculo y conducto deferente. La atroa testicular es una secuela de la orquitis isqumica producida por una plastia demasiado ajustada sobre el cordn espermtico. Lesin de vasos epigstricos y femorales. Los vasos femorales son los ms frecuentemente lesionados en las reparaciones quirrgicas de las hernias crurales. Lesin de nervios iliohipogstrico (abdominogenital mayor), ilioinguinal (abdominogenital menor) o genitocrural. La seccin del nervio ilioinguinal es lo ms usual, puesto que se encuentra en la supercie anterior del cordn espermtico. Por lo general, se quejan poco de la prdida de sensibilidad de la zona o del reejo cremastrico. Peor resulta la neuralgia abdominogenital o crural como consecuencia del englobamiento de nervios en los puntos de sutura. Provoca dolor, a veces acompaado de cortejo vegetativo. En aquellos casos de dolor persistente, se pueden tratar con bloqueo nervioso local. Si continuara, hay que reexplorar la herida eliminando el punto de sutura o extirpando el neuroma. Lesin de intestino o vejiga.
Pg. 92
Digestivo y Ciruga General 50.5. Otras hernias.
Hernia umbilical. Ms frecuente en mujeres. En nios menores de 4 aos, por lo general se resuelven espontneamente y son fcilmente reducibles (MIR 97-98F, 246). Hernia de Littr. En el interior del saco herniario se encuentra un divertculo de Meckel. Hernia de Richter. Herniacin de una porcin de la pared antimesentrica del intestino delgado. Hernia de Spiegel. En el punto de unin del borde lateral del recto abdominal con la lnea semilunar de Douglas. Surgen laterales e infraumbilicales. Hernia de Aymart. Contiene una apendicitis aguda. Hernia epigstrica. A travs de la lnea alba por encima del ombligo. Hernia obturatriz. Generalmente en mujeres mayores. Rara vez son palpables. Producen dolor que se extiende medialmente al muslo. Conrmacin diagnstica por TC. Hernia lumbar o dorsal. A travs del tringulo superior (Grynfeldt, ms frecuente) o inferior (Petit). cnulas venosas perifricas (evitando miembros lesionados, si es posible) y pasar rpidamente 2.000 ml de suero (Ringer lactato) en el adulto y 30 ml/Kg en el nio, comenzando la infusin de expansores de plasma y, en cuanto sea posible, sangre. Si, a pesar de ello la hipotensin persiste, debe descartarse la presencia de disfuncin miocrdica o taponamiento cardaco (MIR 00-01F, 90). 4) Disability (lesiones neurolgicas y viscerales no exanguinantes). En esta fase deben diagnosticarse y tratarse las lesiones torcicas y abdominales no tratadas hasta este momento; los accidentes con aceleracin-deceleracin son una causa frecuente de lesiones abdominales. Con respecto a las lesiones neurolgicas, el nivel de conciencia se valora mediante la escala de Glasgow (ver Neurociruga) y la exploracin pupilar y del fondo de ojo informa sobre la presencia de lesiones intracraneales. La disminucin del nivel de conciencia puede justicar la intubacin; ante la sospecha de hipertensin intracraneal debe iniciarse la hiperventilacin del paciente. Las lesiones oculares requieren atencin en esta fase. 5) Extremities (extremidades, pelvis y columna vertebral). Hasta que se descarte la presencia de fractura vertebral deben evitarse los movimientos de la columna cervical y manejar al paciente en tabla. Todo miembro con fractura o luxacin debe alinearse e inmovilizarse al menos de forma transitoria. Las fracturas con lesin vascular, las fracturas abiertas, las fracturas vertebrales con lesin neurolgica incompleta progresiva, los sndromes compartimentales y las luxaciones requieren tratamiento urgente. Otros puntos a tener en cuenta son: a. Ciertas lesiones musculoesquelticas (fracturas de pelvis y fmur) pueden ser causa de importantes prdidas hemticas. b. El tratamiento quirrgico precoz de las fracturas diasarias de fmur (y en general, de todas las fracturas de huesos largos y las inestables de pelvis y vertebrales) reduce la morbimortalidad de estos pacientes. c. En determinadas extremidades catastrcas la mejor alternativa es la amputacin precoz, especialmente en la extremidad inferior de pacientes de edad avanzada con asociacin de fracturas abiertas, lesin vascular y/o seccin neurolgica. d. Hay lesiones musculoesquelticas que pasan desapercibidas inicialmente con facilidad. Entre ellas destacan las fracturas de odontoides, luxaciones cervicales, luxaciones de hombro (sobre todo las posteriores), luxaciones radiocarpianas, lesiones de los dedos de las manos, fracturas y luxaciones de hombro o cadera asociadas a fracturas de hmero o fmur respectivamente, luxaciones de cadera, fracturas del cuello femoral, lesiones ligamentosas de la rodilla, fracturas de meseta tibial, fracturas de calcneo, aplastamientos vertebrales y fracturas de pedculos y apsis vertebrales. e. Hay que recalentar al enfermo mediante manta trmica y la infusin de sueros calentados, para evitar la trada de hipotermia, coagulopata y acidosis.
50.6. Tumor desmoide.
Los tumores desmoides son bromas benignos duros de origen musculoaponeurtico. Suelen encontrarse en la pared anterior del abdomen, aunque tambin pueden tener una localizacin extraabdominal. Son ms frecuentes en mujeres en edad procreativa, a menudo tras una gestacin reciente. Las causas son desconocidas, aunque se han relacionado con traumatismos externos y se han comunicado algunos desmoides que se originan en cicatrices de laparotoma. El componente hereditario tambin es evidente, pues es frecuente en pacientes con poliposis colnica familiar. Aunque histolgicamente son benignos, tienen un comportamiento local maligno por su gran tendencia a la invasin y recidiva tras ciruga. Pueden experimentar transformacin maligna en brosarcoma de bajo grado, pero nunca metastatizan. El tratamiento consiste en la excisin quirrgica amplia.
TEMA 51. MANEJO INICIAL DEL POLITRAUMATIZADO.
Se considera paciente politraumatizado a aquel que presenta dos o ms lesiones traumticas graves (perifricas o viscerales) que repercuten negativamente sobre una o varias de sus funciones vitales, amenazando su supervivencia. Los traumatismos son la causa ms frecuente de muerte en el grupo de 1 a 45 aos. La mayor parte de los politraumatizados son consecuencia de accidentes de trco. Las lesiones del paciente politraumatizado deben atenderse sucesivamente en funcin de la importancia que tengan en el contexto de cada caso; la sistemtica de priorizacin se recuerda con el acrnimo ABCDE (MIR 01-02, 94; MIR 00-01, 87; MIR 98-99, 99; MIR 98-99F, 108; MIR 97-98F, 245; MIR 96-97, 111; MIR 95-96, 63; MIR 95-96F, 257). 1) Airway (va area) + proteccin de columna cervical. Extraccin de cuerpos extraos y elevacin de la barbilla con traccin anterior de la mandbula. Puede ser til el empleo de una cnula de Guedel y, llegado el caso, la intubacin, que debe realizarse siempre teniendo en cuenta que el paciente puede tener un lesin vertebral cervical. 2) Breathing (respiracin). Si no hay ventilacin espontnea, puede emplearse un amb o intubar al paciente aportando oxgeno. Ante la presencia de distress respiratorio deben descartarse 1) neumotrax a tensin, 2) neumotrax abierto y 3) volet costal. El tratamiento de los primeros dos cuadros requiere drenaje urgente por toracostoma, en el segundo caso con cierre inmediato de la apertura. En el volet costal se intenta con mtodos externos que la parrilla costal aislada funcione adecuadamente. 3) Circulation (circulacin). Requiere el control de hemorragias tanto al exterior como intratorcicas, intraabdominales o retroperitoneales. La hipotensin en el politraumatizado es hipovolmica hasta que se demuestre lo contrario y su presencia requiere insertar al menos dos
TEMA 52. TRAUMATISMOS TORCICOS.
En el manejo de cualquier politraumatismo, la medida ms prioritaria es la resolucin de los problemas vitales, es decir, conservar la va area libre e identicar un posible neumotrax inestable o la lesin del rbol traqueobronquial. Para conservar la va area libre puede ser necesaria la realizacin de una traqueotoma urgente, a nivel del segundo o tercer anillo traqueal. El manejo de los neumotrax y lesiones traqueobronquiales se ver ms adelante.
52.1. Lesiones de pared torcica.
FRACTURA. Localizacin ms frecuente: el punto de impacto (a menudo lateral). DIAGNSTICO. Clnico (crepitacin sea, signo de la tecla, dolor a la palpacin) y radiolgico.
Pg. 93
MANUAL CTO 5 Ed.
MANEJO. Los aspectos fundamentales son tres: 1) Realizacin de sioterapia respiratoria. 2) Instauracin de una analgesia adecuada (analgsicos menores en caso de menos de tres fracturas. Si son ms de tres, analgsicos mayores. En ocasiones se realiza bloqueo intercostal o paravertebral). 3) Exclusin de lesin de vecindad, la cual es ms frecuente en los fracturas de 1 o 2 costillas (que indican traumatismo intenso y asocian lesiones vasculares) o de 9, 10 u 11 desplazadas (que pueden asociar lesiones de hgado o bazo). VOLET COSTAL. Se debe a una doble fractura en tres o ms niveles adyacentes. Esto ocasiona una porcin central otante en la pared torcica que oscila con la respiracin de un modo inverso o paradjico respecto al resto de la pared.
52.2. Lesiones del parnquima pulmonar.
CONTUSIN PULMONAR. Es una lesin cuya gravedad es muy variable y que puede no ser evidente en la radiografa de trax inicial. CLNICA. Se trata de un paciente con antecedentes de un trauma torcico reciente, que puede presentar disnea, taquipnea, hemoptisis y, en ocasiones, febrcula. Radiolgicamente, aparecen uno o ms inltrados alveolares. En la gasometra arterial existe hipoxemia. TRATAMIENTO. Actitud expectante. En caso de insuciencia respiratoria, se realizar ventilacin mecnica. Complicacin ms frecuente: sobreinfeccin, con el desarrollo de una neumona.
52.3. Lesiones diafragmticas.
Localizacin ms frecuente: hemidiafragma izquierdo. Mecanismo ms frecuente: accidente de automvil o lesin penetrante. Por hiperpresin abdominal en traumatismos de alta intensidad.
CLNICA. Si la lesin es pequea, puede pasar desapercibida, pero si se trata de un desgarro importante, el gradiente de presin que existe a travs del diafragma origina una herniacin de las vsceras abdominales al interior de la cavidad torcica, presentando el enfermo disnea y cianosis. DIAGNSTICO. Suele existir elevacin diafragmtica. A veces, nivel hidroareo en relacin con la vscera herniada. Puede pasar desapercibida fcilmente en la radiologa simple de trax y detectarse por TAC o lavado peritoneal. TRATAMIENTO. La primera medida es la colocacin de una sonda nasogstrica para evitar la broncoaspiracin. A continuacin, est indicada la reparacin quirrgica ms o menos urgente, en funcin de la clnica. Cuando se detecta precozmente se opera por laparotoma, mientras que si se detecta tardamente y pueden existir adherencias de vsceras abdominales con estructuras torcicas, se preere el abordaje por toracotoma.
Figura 82. Volet costal. TRATAMIENTO. El tratamiento del volet inicialmente es el mismo que el de las fracturas costales simples. En caso de evolucionar a insuciencia respiratoria, se realiza ventilacin mecnica con presin positiva (MIR 96-97F, 22; MIR 95-96, 243). FRACTURA DE ESTERNN. Se sospecha por dolor esternal a la palpacin. El diagnstico se obtiene por radiografa lateral. El tratamiento es igual al de las fracturas costales (reposo, analgesia y sioterapia). ENFISEMA SUBCUTNEO. Puede deberse a heridas penetrantes, rotura del rbol bronquial o esfago o maniobra de Valsalva. TRATAMIENTO. Resolucin espontnea en pocos das, que se puede acelerar respirando O2 al 100%. En caso de neumomediastino, si existe colapso venoso mediastnico, se realizar una incisin cutnea cervical para la expresin manual del aire. ASFIXIA TRAUMTICA. Se produce a partir de una gran fuerza que comprime el trax y la parte superior del abdomen (aplastamiento, buzos). El paciente presenta coloracin violcea en cabeza y parte superior del trax, petequias y hemorragias subconjuntivales. Un tercio de los pacientes sufren prdida de conocimiento. En ocasiones hay una prdida de visin, que ser permanente si se debe a hemorragia retiniana, o transitoria, si tan slo existe edema en la retina. No existe tratamiento especco. De los pacientes que sobreviven a las primeras horas, el 90% se recuperan por completo (MIR 97-98, 145).
52.4. Lesiones del rbol traqueobronquial.
Localizacin ms frecuente: bronquio principal derecho. En general es ms frecuente la localizacin intratorcica que la trquea cervical. Mecanismo ms frecuente: igual que en las lesiones diafragmticas.
CLNICA. Hemoptisis, ensema subcutneo y mediastnico y neumotrax (que ser mayor o menor, en funcin del grado de comunicacin con la cavidad pleural). EXPLORACIN. En ocasiones, signo de Hamman (sonido crujiente, sincrnico con el latido cardaco, que se debe a ensema mediastnico). DIAGNSTICO. Visualizacin de la fstula por broscopia. TRATAMIENTO. Si la broscopia indica un desgarro longitudinal y de escasa longitud, y el drenaje endotorcico consigue reexpandir el pulmn, el tratamiento es conservador. En caso contrario, se realizar toracotoma y cierre de la fstula precoz.
52.5. Neumotrax traumtico.
1) Neumotrax abierto. Consecuencia de una herida penetrante del trax. El aire entra en el trax con ms facilidad en la inspiracin que cuando sale
Pg. 94
Digestivo y Ciruga General
en la espiracin, lo cual origina un colapso progresivo del pulmn. En la inspiracin, el mediastino es empujado hacia el lado sano y en la espiracin, hacia el lesionado, producindose un bamboleo mediastnico que disminuye el retorno venoso y en consecuencia el gasto cardaco. La primera medida de urgencias consiste en restaurar la integridad de la pared torcica con cualquier material a mano. Posteriormente, en el mbito hospitalario, se proceder a la sutura de la herida y colocacin de drenaje endotorcico. 2) Neumotrax a tensin. La causa ms frecuente es una fractura costal con el extremo de la costilla fracturada lacerando la pleura visceral, y dejando pasar el aire al espacio pleural. Otras causas pueden ser la yatrogenia (ventilacin mecnica, colocacin de va central) o una herida penetrante. Sea cual sea el desencadenante, se instaura un mecanismo valvular por el que el aire pasa al espacio pleural, pero no puede salir, con la consecuente inestabilidad hemodinmica. del tabique interventricular, rotura de un vaso pericrdico o coronario con hemopericardio, y otras. Traumatismos menores (pelotazo) en un momento crtico del ciclo cardaco pueden ser causa de arritmia letal.
CLNICA. Puede existir dolor de caractersticas anginosas o sncope. A veces aparece un derrame pericrdico semanas o incluso meses despus del traumatismo. DIAGNSTICO. Elevacin del segmento ST en el ECG de forma difusa, aumento de CPK. La contusin miocrdica puede producir alteraciones electrocardiogrcas similares a las del infarto, as como trastornos del ritmo y de la conduccin. Adems, esta lesin puede producir alteraciones de la contractilidad miocrdica y defectos en la gammagrafa isotpica. MANEJO. Por regla general, evoluciona favorablemente. Se realizar ecocardiograma (para descartar lesin asociada), seriacin enzimtica y electrocardiogrca. HERIDA CARDACA. Suelen ser producidas por armas blancas o armas de fuego. El ventrculo derecho es la parte del corazn que ms frecuentemente se afecta en las heridas por arma blanca. Pueden ser mortales por hemopericardio o por hemorragia masiva, aunque a veces la propia compresin hace hemostasia o el oricio en el pericardio evita el taponamiento. DIAGNSTICO. Es imprescindible un diagnstico rpido, mediante sospecha clnica, apoyado a veces por el ecocardiograma. TRATAMIENTO. Sutura cardaca, posteriormente descartar lesiones asociadas valvulares o de los tabiques mediante estudios hemodinmicos. En el caso de taponamiento cardaco, la pericardiocentesis es de primera eleccin.
TRATAMIENTO. Drenaje urgente de la cavidad.
Figura 83. Neumotrax a tensin: colapso del pulmn derecho con desviacin del mediastino a la izquierda.
52.6. Hemotrax.
En general, las hemorragias persistentes son secundarias a la lesin de una arteria intercostal o de la arteria mamaria interna, mientras que la hemorragia procedente del parnquima pulmonar suele interrumpirse en pocos minutos, dada su baja presin.
TRATAMIENTO. Depende de la cuanta y velocidad del sangrado (MIR 02-03, 164). <350 ml. Actitud expectante. 350 - 1500 ml. Drenaje. >1500 ml de 100 ml/h. Es indicacin de toracotoma urgente.
Generalmente, la sangre en la cavidad pleural no se coagula, debido a la presencia de enzimas anticoagulantes, pero un pequeo porcentaje s se coagula, evolucionando en la 3 o 4 semana a brotrax cuyo tratamiento ser la decorticacin lo ms temprana posible. En ocasiones, se puede evitar la evolucin a brotrax mediante la instilacin de uroquinasa en la cavidad pleural.
52.7. Lesiones del corazn y grandes vasos.
CONTUSIN CARDACA. Mecanismo ms frecuente: traumatismo cerrado en cara anterior del trax. Suelen ser secundarios al impacto del volante del automvil contra el pecho. La lesin ms frecuente es una contusin miocrdica, aunque pueden producirse lesiones valvulares (sobre todo la vlvula artica seguida de la mitral), rotura de la pared de alguna cavidad cardaca o
LESIONES DE LOS GRANDES VASOS. Tienen alta mortalidad, aunque en ocasiones las vainas periarteriales pueden contener la hemorragia y dar lugar a un pseudoaneurisma, que se intervendr posteriormente. Deben sospecharse ante un ensanchamiento mediastnico en la radiografa de trax de todo traumatismo (MIR 98-99, 12). Los aneurismas traumticos casi siempre se deben a seccin de la aorta torcica a causa de un traumatismo torcico no penetrante. Casi todos ellos se deben a lesiones por deceleracin, como suele suceder en accidentes automovilsticos y en cadas desde una altura. La mayor parte de los aneurismas se producen en el istmo artico, inmediatamente debajo de la arteria subclavia izquierda, a nivel de la insercin del ligamento arterioso, ya que es donde se une la porcin mvil de la aorta ascendente con la ja de la descendente y se ejerce la mayor fuerza tangencial (MIR 98-99F, 63; MIR 96-97, 175). Cuando la ruptura se produce en la aorta ascendente y dentro del pericardio, el taponamiento cardaco y la muerte son la regla. Si la ruptura se produce en la aorta descendente y se conserva la adventicia intacta, la hemorragia puede contenerse por estructuras vecinas y formarse un pseudoaneurisma. Estos aneurismas traumticos tambin pueden ocurrir en otros segmentos de la aorta, como el abdominal. Una masa localizada suele ser el nico signo evidente. Conforme sta aumenta, hay dolor o parlisis por compresin de los nervios. Si la masa es pulstil, el diagnstico es prcticamente seguro a la exploracin fsica.
TEMA 53. TRAUMATISMOS ABDOMINALES. 53.1. Traumatismos penetrantes.
El intestino delgado es la estructura ms frecuentemente lesionada.
Pg. 95
MANUAL CTO 5 Ed.
53.1.1. Heridas por arma blanca. La mayora de los autores recomiendan un manejo selectivo (ver gura inferior). De esta manera, se reduce considerablemente el nmero de laparotomas exploradoras. La decisin clnica de realizar laparotoma exploradora est basada en la existencia de signos indicadores de lesin intraabdominal. Un nmero muy alto de los pacientes que sufren lesiones penetrantes de la pared abdominal van a presentar cualquiera de estos signos. Debe considerarse posible lesin de vscera abdominal en los pacientes con herida por arma punzocortante en el trax por debajo del 5 espacio intercostal (las excursiones diafragmticas hacen que vsceras abdominales se siten en el trax inferior durante la espiracin) y en el abdomen, en ambos casos mediales a la lnea axilar anterior (si son posteriores a esta lnea se consideran retroperitoneales).
Tabla 29. Indicaciones de laparotoma tras herida por arma blanca. Evidencia de penetracin en peritoneo. Shock inexplicado. Silencio abdominal persistente. Evisceracin. Evidencia de sangre en estmago, vejiga o recto. Evidencia radiolgica de lesin visceral: neumoperitoneo, desplazamiento de vsceras. La TC tiene una resolucin excelente para el bazo, hgado y algo menor para vsceras huecas. Evala correctamente el retroperitoneo, a diferencia del LPD. Sin embargo, los pacientes hemodinmicamente inestables no son candidatos a TC. El LPD ha sido probado como una herramienta til en el manejo de trauma abdominal cerrado, sobre todo cuando la ecografa rpida no est disponible. Est indicado en TCE, lesiones de mdula espinal, signos abdominales equvocos; muy utilizado (como la ecografa) en pacientes inestables hemodinmicamente con traumatismo abdominal cerrado. De forma general, est indicada una actitud conservadora en todo paciente que cumpla tres condiciones: Hemodinmicamente estable. Exploracin sin signos de irritacin peritoneal. Convenientemente evaluado con TC.
53.2.1. Lesiones especficas. BAZO. Es el rgano ms frecuentemente lesionado en traumatismos no penetrantes (MIR 96-97, 102). Clnicamente se observan signos generales de hemorragia y locales de irritacin peritoneal en el rea esplnica. En raros casos (menos de 5%), puede haber una rotura esplnica diferida (por un hematoma eventualmente contenido por la cpsula), manifestndose generalmente dentro de la primera semana despus del traumatismo. El diagnstico se establece por ecografa o TC. Si el paciente est hemodinmicamente inestable, la puncin-lavado peritoneal es indicacin de ciruga, sin ms dilacin (MIR 95-96F, 253). TRATAMIENTO. En ausencia de lesiones signicativas y de hemorragia persistente, puede tratarse de forma conservadora (esplenorraa), reservndose la esplenectoma para lesiones extensas del parnquima. En nios, es preferible el tratamiento conservador, siempre que sea posible.
En los que no tengan indicacin clnica de operacin, se realiza exploracin de la herida traumtica. Si se demuestra claramente que el nal del trayecto no penetra en la cavidad peritoneal, el tratamiento consiste en el de una herida externa. Si penetra en cavidad peritoneal, o el nal del tracto no se puede localizar, se puede realizar lavado peritoneal diagnstico (LPD), laparoscopia o seguir la evolucin. La TC puede ser de utilidad para lesiones de vsceras slidas. A los pacientes que sufren heridas laterales a la lnea axilar posterior no se les debe realizar LPD debido a que esta tcnica no valora heridas retroperitoneales.
53.1.2. Heridas por arma de fuego o asta de toro. Todas requieren laparotoma exploradora, sea evidente o no la perforacin, en pacientes sintomticos o asintomticos; se deben incluir aquellas del trax bajo, abdomen, espalda y ancos. Esto es debido a que se produce lesin en el 90% de los casos. Adems, trayectos extraperitoneales en una herida por arma de fuego pueden originar lesiones intraperitoneales por el efecto de onda expansiva (MIR 97-98, 10; MIR 95-96F, 131).
53.2. Traumatismos cerrados.
El bazo e hgado son los ms frecuentemente lesionados. En el diagnstico son muy tiles tanto la TC como la ecografa y el lavado peritoneal diagnstico (LPD), este ltimo cada vez ms desplazado por la ecografa.
Figura 85. Rotura esplnica (flecha blanca) con hemoperitoneo (flecha negra).
Figura 84. Algoritmo de manejo del traumatismo abdominal.
Pg. 96
Digestivo y Ciruga General
VSCERAS HUECAS. El tratamiento de las lesiones de esfago, estmago e intestino delgado es convencional y comporta pocas variaciones. Habitualmente consiste en el desbridamiento y sutura primaria, y a veces, en la reseccin segmentaria con reanastomosis. En cuanto a lesiones de colon, en los casos favorables se puede realizar una reparacin de la lesin o reseccin y anastomosis. Si hay mucha contaminacin, se hace reparacin o reseccin con colostoma proximal. PNCREAS. Son traumatismos raros. Es muy frecuente que se acompae de lesiones de rganos y vasos de la vecindad. La causa principal de mortalidad se debe a las lesiones vasculares asociadas. El tratamiento vendr determinado por la magnitud de la lesin. En las lesiones pequeas bastar con un drenaje adecuado. Cuando hay laceracin considerable, ser necesaria ciruga resectiva. HGADO. Existen diversas tcnicas segn el grado de lesin (drenaje simple, sutura directa de los vasos sangrantes, tcnicas hemostticas, desbridamiento con reseccin, lobectoma). Actualmente se realiza sobre todo el control de daos, limitndose en la primera ciruga a asegurar la hemostasia mediante la introduccin de compresas (package). La lesin heptica ms frecuente es el hematoma subcapsular sin hemorragia activa.
embolizacin por arteriografa. Excepcionalmente puede ser necesaria la ligadura quirrgica de la ilaca interna.
HEMATOMAS RETROPERITONEALES. La causa ms frecuente son las fracturas plvicas, en pacientes politraumatizados. Debe sospecharse en todo traumatismo con shock hipovolmico sin localizacin evidente de la hemorragia.
Flancos
Centrales-superiores
Cavidad plvica
Figura 87. reas para evaluar los hematomas retroperitoneales. CLNICA. Con frecuencia no se acompaan de signos de irritacin peritoneal. Las manifestaciones ms comunes son: Hematuria (80%). Dolor abdominal (60%). Shock hipovolmico (40%). Dorsalgia (25%). En la exploracin, en ocasiones puede apreciarse masa en los ancos y cambio de color de stos (signo de Grey-Turner). DIAGNSTICO. Son tiles la radiografa simple, urografa i.v. y cistografa retrgrada en pacientes hemodinmicamente estables con sospecha de lesin urinaria. Si el paciente est inestable y se descartan hemoperitoneo y fractura de pelvis, habr que valorar lesin de grandes vasos. La TC es la prueba de eleccin para evaluar los hematomas retroperitoneales. La arteriografa permite la localizacin y embolizacin de vasos sangrantes. TRATAMIENTO. Deber realizarse exploracin quirrgica siempre que sea por traumatismo penetrante. Las indicaciones quirrgicas en traumatismo cerrado estn en funcin de la localizacin de las lesiones. Hematomas centrales-superiores. Son siempre quirrgicos. La ms afectada es la vena cava inferior.
Figura 86. Hematoma heptico.
Hemobilia. Hemorragia arterial de las vas biliares, generalmente tras traumatismo. Se puede manifestar horas o das despus de la agresin, siendo caractersticos, la hemorragia digestiva alta (hematemesis o melenas), ictericia y dolor clico en hipocondrio derecho. El diagnstico se realiza con arteriografa selectiva de la arteria heptica, que nos permitir controlar el sangrado con embolizaciones si no cede espontneamente. En caso de persistir el sangrado, se realizar laparotoma y ligadura de la arteria heptica que irrigue el lbulo heptico lesionado (MIR 97-98, 10).
FRACTURA DE PELVIS. Todo politraumatizado debe ser sometido a radiografa de pelvis. El diagnstico clnico de la fractura es posible si la pelvis es inestable. En este caso est indicado colocar un jador externo. Cuando nos hallamos ante un paciente con traumatismo cerrado hemodinmicamente inestable y el sangrado torcico e intraperitoneal han sido descartados, nuestro siguiente foco de atencin ha de ser la pelvis. Una fractura de pelvis justica un sangrado masivo y un shock hipovolmico. Cuando se producen fracturas plvicas, un gran nmero se taponan con la jacin externa o espontneamente y, de lo contrario, se recurre a
Pg. 97
MANUAL CTO 5 Ed.
Hematomas en ancos. La indicacin quirrgica depender del grado de lesin y de los rganos afectados. Los riones son los ms frecuentemente lesionados. Habitualmente se puede manejar conservadoramente. Hematomas en cavidad plvica. Se lesionan generalmente las arterias ilacas internas o hipogstricas. No deben explorarse por el riesgo de sangrado masivo.
TEMA 54. TRAUMATISMOS DEL APARATO GENITOURINARIO.
Las lesiones del aparato genitourinario son frecuentes en los pacientes politraumatizados, as que, ante todo paciente con fracturas costales bajas, equimosis o masa en ancos, fracturas de las apsis transversas, fracturas de los cuerpos vertebrales y/o fracturas plvicas, deben sospecharse.
TRATAMIENTO. Las medidas teraputicas iniciales deben dirigirse a la estabilizacin hemodinmica y reanimacin completa del paciente, con tratamiento del shock, control de la hemorragia y la evaluacin de las lesiones concurrentes. El tratamiento quirrgico est indicado en: Todo paciente inestable (hemorragia retroperitoneal, lesin del pedculo renal, extravasacin urinaria). Los traumatismos renales por penetracin (salvo si se ha podido determinar el grado de la lesin y resulta ser una lesin menor del parnquima sin extravasacin urinaria). En el tratamiento de las complicaciones como el urinoma retroperitoneal o el absceso perirrenal, la hipertensin maligna que requiere reparacin vascular o nefrectoma, y en algunos casos de hidronefrosis.
54.2. Lesiones del urter.
Son raras, pero pueden ocurrir durante el curso de intervenciones quirrgicas plvicas, por heridas de balas, desaceleraciones rpidas en accidentes, en manipulaciones endoscpicas de clculos o en resecciones transuretrales. La ligadura del urter conduce a la aparicin de hidronefrosis con ebre, dolor en anco, nuseas, vmitos e leo, y si es bilateral, anuria. Si lo que ocurre es extravasacin, se forma un urinoma que secundariamente provoca estenosis y brosis reactiva junto con hidronefrosis; si se extravasa hacia la cavidad peritoneal, da lugar a una peritonitis aguda. En las pruebas de laboratorio, si hay una lesin por traumatismo externo, aparece hematuria microscpica en el 90% de los casos. El diagnstico se realiza mediante una urografa excretora o ureterografa retrgrada. En el perodo postoperatorio inmediato, la urografa es el mejor mtodo para descartar la lesin ureteral.
54.1. Lesiones del rin.
Son las lesiones ms frecuentes del aparato urinario, siendo el mecanismo ms frecuente (80-85%) el traumatismo contuso directo en el abdomen, anco o regin dorsal.
CLASIFICACIN PATOLGICA. Traumatismo renal menor (85%): engloba los grados I y II de la Asociacin Americana para la Ciruga del Trauma (AAST). Incluyen la contusin del parnquima (los ms frecuentes), el hematoma capsular y las laceraciones corticales superciales. Rara vez requieren exploracin quirrgica. Traumatismo renal mayor (15%): grados III, IV y V de la AAST. Laceraciones corticomedulares profundas que pueden afectar al sistema colector, con extravasacin de orina al espacio perirrenal. Se acompaa a menudo de hematomas retroperitoneales y perirrenales. Lesin vascular (1% de los traumatismos contusos): Grado V. CLNICA. La hematuria macro o microscpica despus de un traumatismo indica lesin del aparato urinario, aunque no aparece en todos los casos (por ejemplo, ante lesiones del pedculo vascular). El grado de hematuria no siempre se corresponde con el grado de la lesin. Otros sntomas y signos son el dolor abdominal o en un anco, equimosis en los ancos o cuadrantes superiores del abdomen, masa palpable secundaria a hematoma retroperitoneal o a urinoma y distensin abdominal. Las complicaciones inmediatas ms frecuentes son: hemorragia, extravasacin urinaria que secundariamente da lugar a un absceso y septicemia. Las complicaciones tardas ms importantes son: hipertensin, hidronefrosis, fstula arteriovenosa, formacin de clculos, y pielonefritis y la hemorragia tarda. DIAGNSTICO. Para determinar el grado de lesin renal y su funcin, es fundamental realizar una urografa excretora que establezca la presencia o ausencia de ambos riones, dena con claridad los contornos renales, los lmites corticales y delimite los sistemas colectores y los urteres. En el paciente politraumatizado puede aportar mayor informacin la realizacin de un TC. Si no se determina en su totalidad la extensin de la lesin, puede asociarse una nefrotomografa o una TC, que adems nos muestra el estado de los rganos vecinos. La arteriografa se indica cuando el rin no se observa bien en la urografa excretora. Las causas ms importantes que no permiten la adecuada observacin en la TC o UIV son: rotura total del pedculo, trombosis arterial, contusin intensa que causa espasmo vascular y la ausencia de rin. Los exmenes con istopos, en la evaluacin de urgencia, son menos sensibles que la arteriografa o la TC.
TRATAMIENTO. La primera medida es la derivacin urinaria mediante nefrostoma. Requieren tratamiento quirrgico inmediato. Lesin del tercio inferior del urter: el procedimiento de eleccin es la reimplantacin en la vejiga. La ureteroureterostoma primaria puede indicarse si hay un corte transversal del urter. Se usa transureteroureterostoma si hay urinoma extenso e infeccin plvica. Lesin del tercio medio y superior: ureteroureterostoma primaria o sustitucin ureteral.
Es frecuente dejar un catter de doble-J transanastomtico, que se retira despus de 3 a 4 semanas de cicatrizacin, con objeto de conservar el urter en una posicin adecuada con un calibre constante, impedir la extravasacin urinaria y conservar la desviacin urinaria.
54.3. Lesiones de la vejiga.
Frecuentemente se presentan debidas a fuerzas externas y asociadas a fracturas plvicas. La lesin yatrgena ocurre en cirugas plvicas, ginecolgicas, herniorraas y en intervenciones transuretrales. La rotura puede ser: Extraperitoneal: perforaciones por fragmentos de fracturas plvicas. Son las ms frecuentes. Intraperitoneal: golpes directos cuando la vejiga est llena. Clnicamente pueden manifestarse con dicultad para la miccin, hematuria macroscpica, dolor plvico o en hemiabdomen inferior, abdomen agudo (indica rotura intraperitoneal). Como complicacin tarda puede aparecer una incontinencia parcial en las lesiones que se extienden hasta el cuello vesical. Una cistografa demostrar una rotura vesical. La cistoscopia no est indicada porque la hemorragia y los cogulos impiden una buena visualizacin.
TRATAMIENTO. Las roturas extraperitoneales se tratan con cateterizacin uretral permanente y cistostoma suprapbica. Slo si persiste la extravasacin, es necesario el tratamiento quirrgico.
Pg. 98
Digestivo y Ciruga General
Las roturas intraperitoneales deben repararse por va transperitoneal (ciruga reparadora) debiendo dejar cistostoma suprapbica.
54.6. Lesiones de los testculos.
Para denir el dao, se realiza ultrasonografa. Si hay rotura, se trata quirrgicamente. En el resto de los casos, el tratamiento es conservador.
TEMA 55. LAPAROSCOPIA.
Dentro de las nuevas tecnologas de ciruga mnimamente invasiva que se popularizan en todas las especialidades quirrgicas, la laparoscopia es el abordaje alternativo a la ciruga abierta (laparotoma) en el abdomen. Este abordaje ha revolucionado la ciruga y hoy est universalmente reconocido como un avance fundamental en la ciruga, habindose demostrado en bastantes patologas sus evidentes benecios sobre los abordajes clsicos. El procedimiento consiste en la realizacin de las mismas tcnicas quirrgicas que se hacen en ciruga abierta mediante la realizacin de pequeas incisiones (entre 2 y 12 mm) en el abdomen, en nmero variable segn la tcnica, a travs de las cuales se introducen una cmara y el instrumental quirrgico especco; la cmara est conectada a una pantalla o monitor que constituye el campo visual del cirujano. La obtencin de una buen campo quirrgico se logra con la realizacin de un neumoperitoneo controlado (presin de 10-15 cm de agua), introduciendo CO2 en la cavidad abdominal. Ello permite buena visualizacin y manipulacin instrumental. En cirugas en las que se extirpa una pieza quirgica grande se hace necesaria una incisin especca para su extraccin (por ejemplo, esplenectoma o colectoma). Como norma habitual, se realiza con anestesia general, excepto la laparoscopia exclusivamente diagnstica, que puede ser realizada bajo anestesia local. Los benecios de la laparoscopia son actualmente bien reconocidos (Tabla 30), pero tambin presenta algunos inconvenientes y contraindicaciones (Tabla 31). Tabla 30. Ventajas del abordaje laparoscpico. Menor agresin quirrgica. Menor reaccin inamatoria. Menor inmunodepresin perioperatoria. Amplia visin del campo quirrgico (mejor que en ciruga abierta, sobre todo para pacientes obesos). En ocasiones, menor tiempo operatorio. Menor dolor postoperatorio menos atelectasia por ventilacin supercial antilgica . Menor leo paraltico y, en general, menos complicaciones postoperatorias. Menor morbilidad asociada a la herida quirrgica (seroma, infeccin, eventracin, evisceracin). Menos adherencias intraabdominales. Rpida recuperacin menor estancia hospitalaria . Mayor satisfaccin esttica.
Figura 88. Manejo de los traumatismos urolgicos.
54.4. Lesiones de la uretra.
Son poco frecuentes, ms frecuentes en varones y generalmente asociadas a fracturas plvicas y a contusiones directas. Se considera uretra posterior la porcin proximal al diafragma urogenital y anterior, la distal.
54.4.1. Lesiones de la uretra posterior (prosttica y membranosa). La uretra membranosa se lesiona con ms frecuencia. Los pacientes aquejan dolor abdominal bajo e incapacidad para la miccin. El signo ms importante es la presencia de sangre en el meato de la uretra (uretrorragia). En un tacto rectal puede revelarse la presencia de hematoma plvico y desplazamiento de la prstata hacia arriba La prueba diagnstica ms importante es la uretrografa. La cateterizacin o uretroscopia no deben realizarse porque conllevan un alto riesgo de producir hematoma e infeccin y dao ms amplio de los desgarros parciales de la uretra. Entre las complicaciones destacan estenosis, impotencia e incontinencia. Su tratamiento es la cistostoma, seguida de ciruga diferida. 54.4.2. Lesiones de la uretra anterior (pendular y bulbar). Generalmente hay antecedentes de cada o maniobras con instrumentacin. Se maniestan con hemorragia y dolor en el perin, pudiendo existir infeccin por extravasacin y estenosis tarda. No debe intentarse pasar catter uretral y debe evitarse la miccin hasta descartar la existencia de extravasacin. Se diagnostican mediante uretrografa retrgrada. TRATAMIENTO. Si hay laceracin, debe realizarse cistostoma suprapbica.
54.5. Lesiones del pene.
Durante las relaciones sexuales puede ocurrir rotura de la tnica albugnea (fractura de pene). Provoca dolor y hematoma y precisa de tratamiento quirrgico.
Dado que la laparoscopia no es sino un abordaje alternativo a la laparotoma, no deben de modicarse las indicaciones quirrgicas ni las tcnicas realizadas. De hecho, si la laparoscopia no puede o no debe proseguir por problemas anatmicos, tcnicos o por complicaciones intraoperatorias, se procede a una laparotoma (reconversin del procedimiento). Las aplicaciones actuales del abordaje laparoscpico son muchas y aumentan progresivamente a medida que se prueban nuevos procedimientos, existiendo situaciones en las que constituye el abordaje de primera eleccin (Tabla 32) (MIR 01-02, 18). Adems de las posibles complicaciones generales asociadas a cualquier procedimiento quirrgico (infecciones nosocomiales, infeccin de herida, hemorragia, complicaciones anastomticas, leo, etc.) aparecen algunas otras especcas del abordaje laparoscpico, aunque son generalmente infrecuentes: Dolor de hombro (es un dolor referido, por irritacin diafragmtica; cede en 2-3 das). Es algo ms frecuente que las dems.
Pg. 99
MANUAL CTO 5 Ed.
Ensema subcutneo (por difusin del neumoperitoneo). Embolia gaseosa (por introduccin de aire en un vaso venoso lesionado). Arritmias (por la alteracin del retorno venoso y la hiperpresin abdominal que afecta al pericardio). Acidosis respiratoria (por absorcin del CO2). Neumotrax (por lesin frnica). Tabla 31. Inconvenientes y contraindicaciones de la laparoscopia. Necesidad de tecnologa adecuada encarecimiento del procedimiento. Necesidad de un adiestramiento especco por parte del cirujano. En ocasiones, mayor tiempo operatorio. Peor retorno venoso por hiperpresin abdominal. Mayor riesgo de trombosis venosa profunda. Riesgo en estados de hipercoagulabilidad (contraindicacin relativa). Falsa sensacin de hemostasia correcta por hiperpresin intraabdominal. Riesgo en pacientes con coagulopata (contraindicacin relativa). Absorcin de CO2: hipercapnia. Riesgo en cardipatas severos y EPOC (contraindicacin relativa o absoluta, segn los casos). Riesgo de perforacin al entrar si hay asas dilatadas (contraindicacin relativa en casos de obstruccin intestinal). Dicultada por cirugas abdominales previas (contraindicacin relativa). Situacin de extrema urgencia (contraindicacin absoluta).
Tabla 32. Tcnicas laparoscpicas en la actualidad.
Tcnicas donde la laparoscopia es de primera eleccin: Colecistectoma. Fundoplicatura por RGE. Ligadura tubrica (salpingocleisis). Tcnica diagnstica (dolor abdominal crnico, evaluacin oncolgica preoperatoria, herida por arma blanca). Acalasia. Tcnicas donde la laparoscopia est ampliamente aceptada: Esplenectoma por patologa benigna. Colectoma por patologa benigna. Apendicectoma (obesos o mujeres en edad frtil). Adrenalectoma por tumor < 6-8 cm. Ciruga de la obesidad. Sutura de lcera duodenal perforada. Hernioplastia inguinal. Exploracin de la va biliar por coledocolitiasis. Histerectoma. Cirugas por incontinencia urinaria asociada a cistocele.
Pg. 100
Вам также может понравиться
- La Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masОт EverandLa Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masРейтинг: 5 из 5 звезд5/5 (1)
- Cirugia y GastroДокумент98 страницCirugia y GastrodramaganaОценок пока нет
- 5 - Semiologia Del EsofagoДокумент20 страниц5 - Semiologia Del Esofagoandre.233090Оценок пока нет
- Fisiopatologia Del EsofagoДокумент6 страницFisiopatologia Del EsofagoJudith PichardoОценок пока нет
- Clase 02 - Patologias EsofagicasДокумент52 страницыClase 02 - Patologias EsofagicasPedro NunesОценок пока нет
- Gastroenterologíca - EsófagoДокумент15 страницGastroenterologíca - EsófagopepeОценок пока нет
- Semio de Esogago clqx3 Clase 2Документ28 страницSemio de Esogago clqx3 Clase 2speedlokoОценок пока нет
- Tema 20. Enfermedades Del Esófago y de La Unión GastroesofágicaДокумент10 страницTema 20. Enfermedades Del Esófago y de La Unión GastroesofágicaAlmudena Gomez AscarizОценок пока нет
- R-Enfermedad Del EsofagoДокумент18 страницR-Enfermedad Del EsofagoBelbeth GomezОценок пока нет
- Disfagia ExpoДокумент6 страницDisfagia ExpoGina Ramirez RosaОценок пока нет
- Disfagia, Etiopatologenia, Clasificacion y ClinicaДокумент11 страницDisfagia, Etiopatologenia, Clasificacion y ClinicaRevmof Motricidad OrofacialОценок пока нет
- Patologia EsofagicaДокумент3 страницыPatologia EsofagicaKrysta HerreraОценок пока нет
- Síndrome EsofágicoДокумент15 страницSíndrome EsofágicoPedro José Vera Cárdenas100% (3)
- CAPÍTULO 40 - DisfagiaДокумент3 страницыCAPÍTULO 40 - Disfagiasuamy neptaly Mejia GaleanoОценок пока нет
- 8 Enfermedades EsofagicasДокумент12 страниц8 Enfermedades EsofagicasSamai HernándezОценок пока нет
- Patologia Del EsofagoДокумент32 страницыPatologia Del EsofagoLuis ZapataОценок пока нет
- Manejo Del Paciente Con DisfagiaДокумент11 страницManejo Del Paciente Con DisfagiaClaudia Pilar100% (1)
- Semiología de EsófagoДокумент15 страницSemiología de EsófagoAlexis Barrientos Quichua100% (1)
- DisfagiaДокумент32 страницыDisfagiaViry WazowskiОценок пока нет
- ESÓFAGOДокумент10 страницESÓFAGOrichard quisbertОценок пока нет
- ESOFAGITISДокумент5 страницESOFAGITISSilvia RualesОценок пока нет
- Patologia Del EsofagoДокумент10 страницPatologia Del EsofagoCaro GuevaraОценок пока нет
- Esofago PDFДокумент38 страницEsofago PDFLucia FloresОценок пока нет
- Tema 15 Fisio PDFДокумент16 страницTema 15 Fisio PDFlucisОценок пока нет
- Resumen Medicina Interna Pt. 1Документ212 страницResumen Medicina Interna Pt. 1Corina FloresОценок пока нет
- Esofago GastroДокумент44 страницыEsofago Gastrovictor javierОценок пока нет
- EsófagoДокумент14 страницEsófagoMaria del Mar Fernández RuedaОценок пока нет
- 1-Esofago PatologiasДокумент60 страниц1-Esofago PatologiasLucas RangelОценок пока нет
- Patologia Inflamatoria Congenita y Tumoral Del EsofagoДокумент10 страницPatologia Inflamatoria Congenita y Tumoral Del EsofagoErick OsorioОценок пока нет
- 1 4956713561792447295Документ11 страниц1 4956713561792447295Lesly AnquiseОценок пока нет
- Sexta ClaseДокумент5 страницSexta ClaseLuis Armando Santos AlvarezОценок пока нет
- Preguntas Disfagia-AcalasiaДокумент12 страницPreguntas Disfagia-AcalasiaStefania Plaza100% (1)
- Trastornos Motores de EsofagoДокумент4 страницыTrastornos Motores de EsofagomajoОценок пока нет
- Enfermedades Del Esófago - ApuntesДокумент15 страницEnfermedades Del Esófago - ApuntesShelby Patricia Roa NiñoОценок пока нет
- Fisiopatologia DigestivaДокумент37 страницFisiopatologia DigestivaMaydheli ColinaОценок пока нет
- Cuestionario de Sindrume EsofagisoДокумент3 страницыCuestionario de Sindrume EsofagisoWesley LopesОценок пока нет
- Informe Fisiopatología DigestivaДокумент37 страницInforme Fisiopatología DigestivaShipp 23Оценок пока нет
- Clase N°2 Fisiopatología IIДокумент20 страницClase N°2 Fisiopatología IIAlejandra Saldias HidalgoОценок пока нет
- Anato, Histo, Fisio Esofago PDFДокумент8 страницAnato, Histo, Fisio Esofago PDFMichelle ZambranoОценок пока нет
- Fisiopatología Del EsófagoДокумент6 страницFisiopatología Del EsófagoPieri Pretty HernadezОценок пока нет
- T1. Enfermedad Por Reflujo Gastroesofágico. Patología Inflamatoria Del EsófagoДокумент16 страницT1. Enfermedad Por Reflujo Gastroesofágico. Patología Inflamatoria Del EsófagodasОценок пока нет
- 10 Enfermedades Principales Del EsofagoДокумент4 страницы10 Enfermedades Principales Del EsofagoYorisbel De La CruzОценок пока нет
- Patología EsofágicaДокумент79 страницPatología Esofágicaskinhealthyandbeauthifull.21Оценок пока нет
- Disfagia - Esofagitis - Cáncer de EsófagoДокумент76 страницDisfagia - Esofagitis - Cáncer de EsófagoAlondra Avila RinconОценок пока нет
- APUNTES PQI - DigestivoДокумент101 страницаAPUNTES PQI - DigestivoBei PainkillerОценок пока нет
- Teorico Esofago 2017Документ23 страницыTeorico Esofago 2017Dietoterapia AdultoОценок пока нет
- Tema 19. Disfagia, Pirosis, Náuseas y Vómitos FINALДокумент6 страницTema 19. Disfagia, Pirosis, Náuseas y Vómitos FINALLuYsLuОценок пока нет
- Trastornos EstructuralesДокумент3 страницыTrastornos EstructuralesJose Luis Ferreiras colonОценок пока нет
- Admone AgudoДокумент15 страницAdmone AgudoShary RodasОценок пока нет
- Sindromes Digestivo Feldris DuvergeДокумент17 страницSindromes Digestivo Feldris DuvergeVictor GiraldezОценок пока нет
- Resumen IntususcepcionesДокумент4 страницыResumen IntususcepcionesSebastián TobaОценок пока нет
- 5 Disfagia y Trastornos Motores Del EstómagoДокумент29 страниц5 Disfagia y Trastornos Motores Del EstómagoNia CarPioОценок пока нет
- Transtornos EsofagicosДокумент9 страницTranstornos EsofagicosLisbeth Guerra MendozaОценок пока нет
- Esofago, IntestinoДокумент113 страницEsofago, IntestinoResidentes PediatriaОценок пока нет
- Síndrome EsofágicoДокумент4 страницыSíndrome Esofágicoagustin nunezОценок пока нет
- Patología EsofágicaДокумент22 страницыPatología EsofágicaJoselin GalvezОценок пока нет
- Cirugia EsofagoДокумент18 страницCirugia EsofagoCecilia AguirreОценок пока нет
- EsofagoДокумент8 страницEsofagoMaría Sol López MОценок пока нет
- Malformaciones Del EsofagoДокумент7 страницMalformaciones Del EsofagoLeandroCayaoОценок пока нет
- Esófago y Sus PatologíasДокумент8 страницEsófago y Sus PatologíasHeidy Romo MoreiraОценок пока нет
- Ginecologia CTOДокумент62 страницыGinecologia CTOXiang Chong100% (2)
- Epidemiologia y EstadisticaДокумент18 страницEpidemiologia y EstadisticaAlex Arfax Dè EspècheОценок пока нет
- Foto Depioderma GangrenosoДокумент54 страницыFoto Depioderma GangrenosoAdriana Mac Donnell100% (1)
- Cardiología CTOДокумент95 страницCardiología CTOEfren Penaflores100% (1)
- Inicio Republica ArgentinaДокумент463 страницыInicio Republica ArgentinaAlex Arfax Dè EspècheОценок пока нет
- AYURVEDAДокумент10 страницAYURVEDAAntia Olinda Morales PajueloОценок пока нет
- Acta de Capacitacion A Manipuladoras de AlimentosДокумент4 страницыActa de Capacitacion A Manipuladoras de Alimentosyulieynis mejiaОценок пока нет
- 622349965150182Документ5 страниц622349965150182sr GuilbiОценок пока нет
- Pentalogia de CantrellДокумент9 страницPentalogia de CantrellanyОценок пока нет
- Enfermedad Tromboembólica VenosaДокумент114 страницEnfermedad Tromboembólica VenosaIvanJiroveciiОценок пока нет
- Paludismo 2Документ28 страницPaludismo 2Danemi RoblesОценок пока нет
- 2° Rote Endocarditis - CardiologiaДокумент13 страниц2° Rote Endocarditis - CardiologiaAna Carla PintoОценок пока нет
- Segundo Parcial de Anatomia y FisiologiaДокумент2 страницыSegundo Parcial de Anatomia y FisiologiaJairo andres Canaviri grimaldiОценок пока нет
- UrianalisisДокумент91 страницаUrianalisisBata ShyliОценок пока нет
- Organizador VisualДокумент8 страницOrganizador VisualDome VizñayОценок пока нет
- Sistema CirculatorioДокумент6 страницSistema Circulatoriofelicitas gotikaОценок пока нет
- Hepatitis CДокумент4 страницыHepatitis CNoe PantaОценок пока нет
- HipoglucemiaДокумент9 страницHipoglucemiaDarwin HernandezОценок пока нет
- Tarea 4 Sandra L Pez Grupo 403024 385 PDFДокумент17 страницTarea 4 Sandra L Pez Grupo 403024 385 PDFPaula Andrea Alvarez SuarezОценок пока нет
- Matriz de Conducta Alimentaria y Respuesta SexualДокумент8 страницMatriz de Conducta Alimentaria y Respuesta Sexualkarol palacioОценок пока нет
- Ensayo AlzheimerДокумент4 страницыEnsayo AlzheimerMichelle CruzzОценок пока нет
- Capítulo 27 - Estado Mental Alterado - Emergencias DiabéticaДокумент50 страницCapítulo 27 - Estado Mental Alterado - Emergencias DiabéticaJose Ojeda torresОценок пока нет
- Psi Co Profil AxisДокумент18 страницPsi Co Profil AxisMharie Requena GuzmanОценок пока нет
- Ficha CC Miércls 21-6Документ2 страницыFicha CC Miércls 21-6Griselda Ccanihua AuccaОценок пока нет
- Fisiologia y Fisica BiológicaДокумент454 страницыFisiologia y Fisica BiológicaGuilherme de Souza Peixoto DuarteОценок пока нет
- Nefropatia Hipertensiva PDFДокумент5 страницNefropatia Hipertensiva PDFÁngel DavidОценок пока нет
- Resumen Ejecutivo Covid - 19Документ7 страницResumen Ejecutivo Covid - 19Jorge Luis Sanchez SanchezОценок пока нет
- 54-1-Alta Senal Bipalidal en T1 Por Depositos de ManganesoДокумент9 страниц54-1-Alta Senal Bipalidal en T1 Por Depositos de ManganesosusanalandinОценок пока нет
- Colecistectomía - Lecturio PDFДокумент10 страницColecistectomía - Lecturio PDFFrancisco LunaОценок пока нет
- Presentación Gratis Salud Profesional AzulДокумент30 страницPresentación Gratis Salud Profesional Azulsebastian aguilarОценок пока нет
- Gestión Del Cuidado en Paciente Drenaje Pleural 2Документ37 страницGestión Del Cuidado en Paciente Drenaje Pleural 2Melissa Rodriguez VillafanОценок пока нет
- Células MadreДокумент2 страницыCélulas Madrealu2591Оценок пока нет
- Mononucleosis InfecciosaДокумент16 страницMononucleosis InfecciosaSharon FloresОценок пока нет
- Protocolo Manejo VAD SEDARДокумент12 страницProtocolo Manejo VAD SEDARSonia M VenturaОценок пока нет
- Enfermedades Nutricionales Y Morbilidad (Guia Taller 7)Документ17 страницEnfermedades Nutricionales Y Morbilidad (Guia Taller 7)luis solisОценок пока нет