Академический Документы
Профессиональный Документы
Культура Документы
Proceso
Загружено:
Pizán Estrada Luis AlbertoАвторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Proceso
Загружено:
Pizán Estrada Luis AlbertoАвторское право:
Доступные форматы
INTRODUCCIN En este proceso de atencin de enfermera a pacientes diabticos podremos encontrar los antecedentes, clasificacin, complicaciones, tratamientos y acciones
de enfermera, con las que podremos brindar un mejor cuidado, tomando en cuenta las causas que lo originaron, para proporcionar un mejor control de la enfermedad.
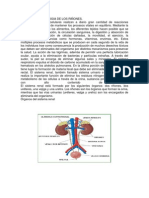
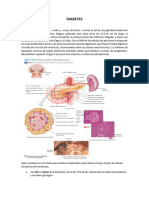
EL PANCREAS El pncreas es un rgano con dos funciones distintas. En primer lugar, el pncreas juega un importante papel en la digestin de los alimentos. Realiza su trabajo produciendo enzimas digestivas que se liberan en el conducto pancretico y despus en el intestino delgado.
El conducto pancretico generalmente se junta con el conducto de la bilis justo antes de introducirse en el duodeno por la ampolla de Vater. La segunda funcin del pncreas consiste en producir hormonas que van a parar a la sangre. Las hormonas liberadas, insulina y glucagn, juegan papeles clave en la regulacin de los niveles de azcar en la sangre.
ANATOMIA Y FISIOLOGIA
El pncreas es un rgano aplanado, localizado hacia atrs ligeramente abajo del estmago. Pncreas. Se puede clasificar como glndula endocrina y glndula exocrina. El pncreas del adulto consiste en una cabeza, un cuello y una cola. La proporcin endocrina del pncreas, consiste en un milln de acumulos de clulas que se denominan islotes pancreticos o islotes de langerhas. Hay tres tipos de clulas que se encuentran en estos agrupamientos.
1.- Clula alfa, las cuales secretan la hormona glucagn, que aumenta la concentracin de azcar en la sangre.
2.-Clulas beta, las cuales secretan la hormona insulina que disminuye la concentracin de azcar en la sangre.
3.-Clulas delta, las cuales secretan la hormona inhibidora del crecimiento somatostatina, esta hormona inhibe la secrecin de la insulina y el glucagn.
Los islotes estn infiltrados por capilares sanguneos y rodeados de agrupamientos de clulas que reciben el nombre de acinos, que forman la parte exocrina de la glndula.
El glucagn y la insulina son las secreciones endocrinas del pncreas y se relacionan con la regulacin de concentracin de azcar en la sangre.
Glucagn. El producto de las clulas alfa es el glucagn, una hormona cuya principal actividad fisiolgica es aumentar la concentracin de azcar en la sangre. El glucagn logra esto por medio de la aceleracin de la conversin glucgeno en el hgado hacia glucosa (glucogenolisis) y de la conversin en el hgado de otros nutrientes, tales como aminocidos, gliserol y cido lctico.
El hgado entonces libera la glucosa hacia la sangre y aumenta las concentraciones de azcar sangunea. La secrecin del glucagn, esta directamente controlada por las concentraciones de azcar en la sangre por medio de un sistema de retroalimentacin negativa. Cuando las concentraciones de azcar en la sangre disminuyen por debajo de los valores normales los elementos sensibles qumicamente en las clulas alfa de los islotes estimulan a la clula para secreten glucagn. Cuando la azcar de la sangre aumenta, las clulas ya no se estimulan y se suspende la produccin. Si por alguna razn el instrumento de retroalimentacin falla y las clulas alfa secretan glucagn continuamente, pueden aparecer hiperglucemia. El ejercicio y las comidas (con alto contenido proteico absoluto) aumentan las concentraciones de aminocidos en la sangre pueden hacer que se provoque un aumento en la secrecin de glucagn.
Insulina. Las clulas beta de los islotes producen la hormona insulina, la cual acta para disminuir las concentraciones de glucosa en la sangre. Su principal accin fisiopatolgica, es opuesta a la del glucagn. Esta se presenta de varias maneras: Acelera el transporte de glucosa desde la sangre hacia las clulas, en especial las fibras del msculo esqueltico. La glucosa que entra hacia las clulas depende de la presencia de receptores en la superficie de las clulas blanco, tambin aceleran la conversin de glucosa a glucgeno, tambin disminuye la glucogenolisis y la gluconeogenesis, estimula la conversin de glucosa o de otros nutrientes o de cidos (lipognesis) y ayuda a estimular la sntesis de protenas.
DEFINICIN Y ETIOLOGA La diabetes es un conjunto heterogneo de alteraciones, caracterizadas por la elevacin de la concentracin de glucosa en la sangre, o hiperglucemia. Normalmente, en la sangre circula cierta cantidad de glucosa, la cual se forma en el hgado a partir de los alimentos ingeridos. La insulina, hormona producida por el pncreas, controla la concentracin de glucosa en la sangre al regular su produccin y almacenamiento. En la diabetes se reduce la capacidad del cuerpo para responder a la insulina, o el pncreas deja de producirla. Lo anterior conduce a la hiperglucemia, que puede resultar en complicaciones metablicas graves, como la cetaocidosis diabtica y el sndrome hiperosmolar o cetronico (hyperglycemic hyperosmolar nonketotic, HHNK). La hiperglucemia de larga duracin es una de las causas de complicaciones macrovasculares crnicas (padecimientos renales y de los ojos) hay complicaciones neuroptias (enfermedades de los nervios). La diabetes tambin esta relacionada con una mayor presencia de enfermedades macrovaculares, entre otras, infarto al miocardio, apopleja y vasculopata perifrica.
S porque el resultado es muy parecido. Mientras que las clulas estn faltas de su energa principal, es decir, de glucosa, la sangre tiene unos niveles de glucosa por encima de lo normal. NO porque el origen del trastorno es diferente. Se distinguen principalmente dos entidades: - diabetes Tipo 1 - diabetes Tipo 2 Para diagnosticar la diabetes
Diabetes. 126 mg % o ms en ayunas. Ms de 200 mg. % en cualquier momento. Intolerancia a la glucosa. De 110 a 125 mg. % en ayunas. De 140 a 200 mg. % a las 2 horas de tomar 75 gr. de glucosa. Normal. Menos de 110 mg. % en ayunas. Menos de 140 mg. % a las 2 horas de tomar 75 gr. de glucosa. Publicado por Enfermeros Q3 en 12:54 Reacciones: PREVALENCIA
En el mundo Occidental la prevalencia de Diabetes Mellitus se estima que oscila entre el 2 y el 6% de la poblacin, segn los distintos estudios (diferencias en mtodos de diagnstico empleados, rangos de edad en poblacin estudiada...). Se estima que un 50% de los casos permanecen sin diagnosticar: por cada persona con diabetes conocida existe una con diabetes desconocida. En Espaa los estudios de prevalencia presentan un importante problema de variabilidad y comparacin, con lo cual slo se puede tener una estimacin que oscilara entre el 5% y el 18% en poblacin general, a raz de los resultados publicados en los ltimos aos (aunque tradicionalmente se ha definido una prevalencia del 6%), con una proporcin entre DM conocida y desconocida que oscila entre 1:3 y 2:3. La prevalencia de la DM1 se estima en 0,2 % de la poblacin (5-10% de las personas con diabetes). La prevalencia total de la DM2 se estima en un 6% de la poblacin (90-95% de las personas con diabetes), aumentando la prevalencia de forma significativa en relacin a la edad alcanza cifras entre el 10-15 % en la poblacin mayor de 65 aos, y el 20 % si consideramos slo a los mayores de 80 aos. FACTORES DE RIESGO An hoy en da existen muchos interrogantes por resolver en el rea de estudio de la diabetes. La lnea de investigacin de mayor inters cientfico trata de encontrar respuesta principalmente a dos cuestiones: qu provoca la diabetes y cmo se desencadena. Por otro lado, y una vez conocida la causa, se podr encontrar la forma de curarla?. ste es el gran reto. Conforme se avanza en el conocimiento de las causas, se pone de manifiesto que son varios los factores que la originan y que se comporta y evoluciona de diferente manera segn los casos, por lo que los cientficos han comenzado a hablar de la existencia de varias diabetes. DIABETES TIPO 1 En la diabetes Tipo 1 parece probado que las clulas beta pancreticas (las responsables de la fabricacin de insulina) presentan una importante inflamacin, lo que lleva al sistema inmunitario a crear un tipo de anticuerpos que se encargan de
destruir estas clulas. Los citados anticuerpos pueden encontrarse en la sangre incluso aos antes de que se declare abiertamente la diabetes. PREDISPOSICIN GENTICA Segn los estudios realizados hasta el momento, existe adems una estrecha relacin entre algunos genes, los que codifican la compatibilidad entre los tejidos. Es una asociacin de alto riesgo tener un patrn gentico determinado junto con unos anticuerpos determinados. FACTORES AMBIENTALES En los distintos pases se registra una incidencia diferente de diabetes Tipo 1 en funcin de la raza, el clima, la alimentacin, la latitud geogrfica, lo que hace sospechar que pueden existir factores ambientales no identificados que actan como predisponentes.
DIABETES TIPO 2 RESISTENCIA A LA INSULINA En la Diabetes Tipo 2, por el contrario, se ha constatado que todos los individuos, en mayor o menor grado, presentan una resistencia a la insulina. Se debe destacar que, a pesar de que la insulino-resistencia es comn en todos los casos, por s misma no es suficiente para desarrollar una diabetes Tipo2, ya que se precisa de la existencia de otros elementos, que pueden ser muy variables (ambientales y genticos) y que amplifican o modulan. Se dan casos, por ejemplo, de personas obesas que, an teniendo resistencia a la insulina, no desarrollan una diabetes. HERENCIA FAMILIAR En la Diabetes Tipo 2 se reconoce una base gentica importante y, en muchos casos, con un patrn hereditario dominante. Gran parte de los estudios han demostrado que estos genes estaran implicados tanto en un defecto parcial de las clulas beta pancreticas que producen insulina de mala
calidad, como en un defecto de los receptores de insulina situados en todas las clulas y tejidos del cuerpo. FACTORES AMBIENTALES La obesidad (especialmente con una distribucin abdominal de la grasa), la disminucin de la actividad muscular, el envejecimiento de la poblacin y otros factores relacionados con el estilo de vida y la alimentacin, estn ntimamente relacionados con la diabetes Tipo 2 y con su evolucin natural. TCNICAS DIAGNSTICAS Diagnstico Se basa en la medicin nica o continua (hasta 2 veces) de la concentracin de glucosa en plasma. La Organizacin Mundial de la Salud (OMS) estableci los siguientes criterios en 1999 para establecer con precisin el diagnstico: Sntomas clsicos de la enfermedad (Poliuria, Polidipsia, Polifagia y Perdida de peso inexplicable) ms una toma sangunea casual o al azar con cifras mayores o iguales de 200mg/dl (11.1 mmol/L) Medicin de glucosa en plasma en ayunas mayor o igual a 126mg/dl (7.0 mmol/L). Ayuno se define como no haber ingerido alimentos en al menos 8 horas. La prueba de tolerancia a la glucosa oral (curva de tolerancia a la glucosa). La medicin en plasma se hace dos horas posteriores a la ingesta de 75g de glucosa en 30ml de agua; la prueba es positiva con cifras mayores o iguales a 200 mg/dl. Existen exmenes de laboratorio para monitorizar los rganos afectados en la diabetes mellitus (mediante control del nivel de glucosa, funcin renal, dislipidemia, etc.). Adems de un examen mdico adecuado, el laboratorio brinda actualmente exmenes como los siguientes: Exmenes de laboratorio de rutina de seguimiento y para monitorizar complicaciones en rganos blancos. -Determinacin de microalbuminuria en orina de 24 h -Hemoglobina glucosilada -Perfil de lpidos -Creatininemia, uremia, electrolitos plasmticos
Revisiones por especialistas que tambin ayudan a evitar complicaciones: -Revisin anual por oftalmologa, preferentemente revisin de fondo de ojo con pupila dilatada. -Revisin por cardiologa, con monitorizacin de la presin arterial, perfil de lpidos y de ser necesario prueba de esfuerzo. -Revisin del plan de alimentacin por experto en nutricin. -Revisin por podologa por onicomicosis, tia, uas encarnadas (onicocriptosis) Hemoglobina glicosilada Este examen sencillo ofrece un resultado muy valioso en cuanto al control del paciente con diabetes. Su principio bsico es el siguiente: la hemoglobina es una protena que se encuentra dentro de los glbulos rojos de la sangre y de lo que se ocupa es del transporte de oxgeno, el cual lo toma a nivel pulmonar y por esta va la lleva al resto del cuerpo pulmones hacia todas las clulas del organismo. Pero esta afinidad no es precisamente nada ms con el oxgeno. La glucosa se une tambin a ella sin la accin de insulina. La misma fisiopatologa de la diabetes nos indica que la glucosa se encontrar en niveles muy elevados en sangre, por la deficiencia de insulina o por la incapacidad de esta para poderla llevar a las clulas (resistencia a la insulina). Esa glucosa en exceso entra a los glbulos rojos y se une con molculas de hemoglobina, glucosilndola. En sentido de proporcin, a mayor glucosa, mayor hemoglobina glicosilada. Aunque la hemoglobina glicosilada tiene varias fracciones (HbA1a, HbA1b, y Hb1Ac) la ms estable, la que tiene una unin con la glucosa ms especfica es la fraccin HbA1c.
El tiempo de vida de los glbulos rojos es aproximadamente de 120 das. Esta medicin expresa el nivel de azcar en promedio de 2 a 3 meses atrs, por lo que es un parmetro aceptable para seguir el control de un paciente. Por este motivo se recomienda solicitar dicho examen tres o cuatro veces al ao. Esto es sumamente til en el control de los pacientes, debido a que usualmente estos mejoran su dieta en los das previos al control de la glicemia, falseando los resultados. El valor de la hemoglobina glicosilada es una herramienta eficaz para ver el control
metablico en los ltimos meses. Unidades de los exmenes de glucosa en la sangre Las unidades de los resultados de exmenes de glucosa en la sangre pueden presentarse en mmol/l o en mg/dl, dependiendo del pas donde se ejecuten. La frmula para la conversin de glucosa en la sangre de mmol/l a mg/dl: Y (en mg/dl) = 17.5*X (en mmol/l) + 3.75 o bien de mg/dl a mmol/l: X (en mmol/l) = [ Y (en mg/dl) 3.75] / 17.5 MANIFESTACIONES CLINICAS Perdida de peso. (en ocasiones voluntaria). Debilidad y fatiga. Visin borrosa. La vulvovaginitis y el prurito. Glucosuria. Cetonuria. (presencia de cuerpos cetnicos en orina). Elevacin de la glucemia en mas de una ocasin por encima de 120 mg/dl, ya sea sangre venosa o capilar. Hemoglobina glicosilada. Poliuria. Polidipsia. Polifagia. Hipertensin e insuficiencia renal. Evidencias de patologa perifrica de las extremidades inferiores. Predisposicin a las infecciones. Impotencia en el varn. Neurpata principalmente en manos, pies, piernas y cabeza. Falta de sensibilidad al fro y al calor. Sensacin de hormigueo y adormecimiento de los miembros. Embarazos complicados. Trastornos cardiovasculares. (la posibilidad de sufrir cardiopata isqumica y accidentes vasculocerebrales).
TRATAMIENTO Objetivos de tratamiento Los cuatro componentes del tratamiento (dieta, actividad fsica, tratamiento farmacolgico; autoanlisis) deben individualizarse y adaptarse a las caractersticas de cada paciente. Los objetivos de control individuales se determinaran en funcin de una escala de estratificacin de riesgos.
Los objetivos sern pactados con el paciente y/o familiares, adaptndose a los deseos, expectativas y circunstancias individuales, sin perder de vista como meta unos niveles de: DIETA: Manejando su Dieta Diabtica La insulina ayuda a regular el nivel de azcar o glucosa en la sangre. Una persona con diabetes no produce, o produce muy pocas cantidades de insulina para el cuerpo. El saber cuidarse en tal condicin ayuda a prevenir complicaciones debidas a la diabetes. Esto puede incluir pobre circulacin de sangre, entrar en coma, o hasta la prdida de las piernas (la amputacin). El cuidado de la condicin diabtica incluye comer ciertos alimentos, particularmente las comidas altas en carbohidratos, o almidones, regularmente y en cantidades adecuadas. Esto previene que el nivel de azcar en la sangre se ponga muy baja (hipoglucemia) o muy alta (hiperglucemia). Ambas condiciones (hipoglucemia o hiperglucemia) pueden ser peligrosas. Una clave para el buen cuidado de la condicin diabtica es comer a la misma hora (regularmente), especialmente si el individuo usa insulina. Si usted usa insulina y no come regularmente estar tomando un riesgo de hipoglucemia. Esto puede causar mareos y puede complicarse con desmayos y hasta entrar en coma.
Adems de comer a horas fijas, es importante comer la cantidad adecuada de carbohidratos. Si no come suficiente, tendr sntomas de hipoglucemia. Si come demasiados carbohidratos tendr sntomas de hiperglucemia. Estos sntomas se parecen a los de hipoglucemia, o sea, incluyen mareos, desmayos, y en extremo, coma . No es difcil planificar un plan de comidas de buen sabor, que sea apetecible, y favorable a su condicin. Primero, averige la cantidad de carbohidratos que debe comer en cada comida, y para las meriendas asegrese de saber y cumplir con las horas en que debe comer. No se olvide aadir especias como ajo en polvo, pimiento, culantro (cilantro), o pique (chile) para darle su sabor favorito a estas comidas. Recurdese, usted puede planificar su plan de alimentacin para que esta sea nutritiva y deliciosa! Toda sobrealimentacin es perjudicial. Son nocivas las preocupaciones, la escasez de movimiento o una actividad corporal extenuante. Cualquier rgimen diettico para la diabetes debe ser prescrito por el medico. En la alimentacin, es muy peligrosa la presencia de productos a base de hidratos de carbono (azcares y sustancias farinceas). En lugar del azcar pueden emplearse edulcorantes sintticos (sacarina). Un defecto en el aporte calrico es preferible a un exceso, especialmente si el diabtico es obeso. El azcar, pasteles, golosinas, comidas dulces, miel, jaleas, mermeladas, patatas, harina, smola, vino dulce ni licores. Se recomienda la sal especial de rgimen en lugar de la sal comn.
Cunto est permitido? Slo estn permitidas las cantidades de hidratos de carbono determinadas por el medico. En la comida deben evitarse las salsas, la harina y las sustancias grasas. Son muy beneficiosas las sustancias alimenticias con rico poder vitamnico (B1 y C). En lugar de grasa animal se recomienda aceite vegetal (aceite de oliva) para cocinar dieta mediterrnea -. Lo normal 250 gr. de hidratos de carbono, 60 gr. de grasa y 80 gr. de protenas. Lo que puede ser por ejemplo: Hidratos de carbono: 200 gr. de pan blanco o integral; 200 gr. de patata cocida. Protenas:100 gr. de carne o 200 gr. de pescado ; 30 gr. de queso y un huevo. Grasas: 60 gr. de mantequilla o de grasa de origen vegetal. Que hacer con las bebidas? Estn permitidas: el agua mineral, caf, t, vino puro natural, champn seco, cerveza de rgimen, coak y whisky depurados (cuanto ms secos mejor). Algunos Consejos Comer diariamente ensalada, especialmente lechuga y pepinos frescos, con vinagre y verduras frescas. Otros alimentos permitidos son la calabaza, pomelos, setas recientes, esprragos, tomates, judas verdes, berros, puerros, col, espinacas y
acelgas. EJERCICIO FSICO El papel positivo del ejercicio sobre la diabetes se conoce desde hace muchos aos. Actualmente se recomienda la prctica deportiva regular a las personas diabticas porque junto con la propuesta alimentaria y el tratamiento farmacolgico, es uno de los puntos importantes de su tratamiento.
Cualquier prctica deportiva debe efectuarse de forma regular y controlada, as se puede mantener un buen estado fsico y psquico. Al mismo tiempo se consigue un mejor control de la glucemia y una mejor calidad de vida. El ejercicio ser un acto agradable y una prctica segura para la persona con diabetes, si se adoptan medidas correspondientes.
Durante la prctica del ejercicio se produce un aumento del consumo del combustible por parte del msculo. En los primeros treinta minutos el msculo consume la glucosa de sus depsitos de glucgeno (glucosa almacenada). Una vez agotados dichos depsitos, pasa a consumir glucosa de la sangre. A continuacin se establece un suministro continuo desde el hgado, que tambin produce glucosa, hasta la sangre y de la sangre al msculo. Si el ejercicio se prolonga, se obtiene combustible de las grasas. Frente a un ejercicio prolongado el organismo disminuye la secrecin de insulina. Dicho fenmeno facilita la produccin heptica de glucosa; es decir, el aporte de glucosa del hgado a la sangre y la utilizacin de este azcar por el msculo. Las personas con diabetes tambin tienen que adaptarse reduciendo la dosis de insulina para conseguir el mismo efecto.
TIPOS DE EJERCICIOS Y MEDIDAS A TOMAR: EJERCICIOS DE LARGA DURACIN(ms de dos horas)maratn, montaismo, natacin, ciclismo...El consumo de glucosa es superior que la produccin de hormonas hiperglucemiantes (catecolaminas, cortisol), por lo tanto predomina el efecto hipoglucemiante - Disminuir la insulina retardada. - Disminuir la insulina rpida. - Disminuir la insulina retardada antes de ir a dormir (1/3 parte, la noche que sigue a la prctica deportiva). - Ingerir suplementos de hidratos de carbono durante el ejercicio: Lquidos en una maratn. Pueden ser slidos, como pltano o galletas, en actividades que no requieren tanto esfuerzo.Cada suplemento tiene que contener aproximadamente de
10 a 20 gr de carbono y consumirlo cada 30-45 minutos. Ejercicios de larga duracin(60-90 min.): deportes de equipo; ftbol, bsquet, hockey, rugby... Control de la glucemia antes del partido. Ingerir un suplemento de 15-20 gr de hidratos de carbono si existe glucemia baja. Control de la glucemia a la mitad del partido. Control de la glucemia al finalizar el partido. No es necesario modificar previamente la dosis de insulina Ejercicios con sesiones de larga duracin pero con actividad irregular e intermitente: - Disminuir la dosis matinal de insulina retardada - Disminuir la insulina rpida antes de desayunar. - No se inyectar ms insulina hasta finalizar la actividad. - Es aconsejable hacer pequeos suplementos (cada 2h) mejor que una comida copiosa. - Autocontrol de la glucemia cada 2 horas para prevenir hipoglucemia y hacer las medias correctoras, si es el caso. EJERCICIOS DE CORTA DURACIN: culturismo, pruebas de velocidad... El consumo de glucosa es menor que la produccin de hormonas hiperglucemiantes (catecolaminas, cortisol), por lo tanto predomina el efecto hiperglucemiante. Ejercicios breves, con mucho esfuerzo: Especialidades de atletismo, pruebas de velocidad de natacin, deportes de lucha... No hace falta ninguna medida en especial, aparte de los controles de glucemia antes y despus del ejercicio. Es probable que la glucemia aumente ms al finalizar la actividad. BENEFICIOS DEL EJERCICIO: Puede ayudar a mejorar el control de la diabetes (si est correctamente pautado) porque produce un descenso del nivel de glucosa en la sangre (debido al aumento de la utilizacin del msculo en movimiento) Provoca una reduccin de la dosis de insulina, si la prctica deportiva es regular. Favorece la prdida de peso, debido al consumo de grasas por parte del msculo en
actividad. Reduce la incidencia de enfermedades cardiovasculares. Mejora la elasticidad muscular (agilidad). LIMITACIONES Frente a las siguientes situaciones hay que pedir consejos especficos al equipo sanitario para poder gozar de la prctica deportiva: Enfermedades cardiovasculares (infarto, angor) Lesiones del sistema nervioso (neuropata) Lesiones en los riones (nefropata) Diabetes descontrolada Si no se tienen en cuenta las medidas de: dieta-ejercicio-insulina, adaptando los hidratos de carbono y/o la reduccin de la insulina segn la actividad propuesta. ANTIDIABTICOS ORALES. Biguanidas. Como la metformina. Aumentan la sensibilidad de los tejidos perifricos a la insulina, actuando como normoglucemiante Sulfonilureas. Como la clorpropamida y glibenclamida. Reducen la glucemia intensificando la secrecin de insulina. En ocasiones se utilizan en combinacin con Metformina. Glinidinas. Como la repaglinida y nateglinida. Estimulan la secrecin de insulina. Inhibidores de -glucosidasa. Como la acarbosa. Reducen el ndice de digestin de los polisacridos en el intestino delgado proximal, disminuyendo principalmente los niveles de glucosa postpandrial. Tiazolidinadionas. Como la pioglitazona. Incrementan la sensibilidad del msculo, la grasa y el hgado a la insulina. Agonistas del pptido-1 semejante a glucagn (GLP-1). Como la exenatida. El GLP-1 es un pptido de origen natural producido por las clulas L del intestino delgado, potencia la secrecin de insulina estimulada por la glucosa. Agonistas de amilina. Como la pramlintida. Retarda el vaciamiento gstrico, inhibe la produccin de glucagn de una manera dependiente de la glucosa. Inhibidores de la dipeptil peptidasa 4. Como la sitagliptina. Intensifican los efectos de GLP-1.
INSULINA La insulina es un frmaco empleado tanto en los pacientes con Diabetes Mellitus tipo 1 (DM 1), como en aquellos con Diabetes Mellitus tipo 2 (DM 2) con deterioro de las clulas beta y progresin de su enfermedad1 Actualmente disponemos en el mercado de una gran variedad de especialidades con insulina. Todas ellas son de origen ADN recombinante y tienen una concentracin de 100 unidades/ml. Se pueden establecer tres clasificaciones distintas de insulinas: - Segn la estructura: insulina humana y anlogos de insulina humana. - Segn la farmacocintica: insulinas de accin rpida, intermedia, prolongada y mezclas de insulina rpida e intermedia. - Segn los dispositivos de administracin: viales, plumas precargadas, cartuchos y bombas de insulina. 1- SEGN LA ESTRUCTURA - Insulinas HUMANAS: tienen la misma estructura que la humana. Las variaciones en la cintica se obtienen por cristalizacin con sulfato de zinc o sulfato de protamina y originan 3 tipos diferentes de insulinas y combinaciones entre ellas: - Accin rpida: regular (tambin denominada normal o soluble). - Accin intermedia: NPH o isofnica, e insulina zinc cristalizada en un 70%. - Accin prolongada: insulina zinc cristalizada en un 90%. - Mezclas de insulina: mezcla de insulina rpida (regular) e insulina intermedia (NPH) en distintas proporciones. - ANLOGOS de insulina humana: son variaciones de la insulina humana en la que se ha modificado algn aminocido o las secuencias de ellos. Comparada con las insulinas humanas, los anlogos de accin rpida se absorben con ms facilidad, por lo que tienen un inicio de accin ms rpido, y los
anlogos de accin prolongada se caracterizan por un pico de accin ms plano o menos pronunciado. Se pueden diferenciar: - Accin rpida: aspart y lispro. - Accin intermedia: lispro-protamina. - Accin prolongada: glargina y detemir. - Mezclas de insulina: mezcla de insulina rpida e intermedia: aspart/aspart-protamina y lispro/lispro-protamina en diferentes proporciones.
2- SEGN LA FARMACOCINTICA. Segn las caractersticas farmacocinticas se pueden diferenciar estrictamente 3 tipos de insulinas: rpida, intermedia y prolongada, aunque en la prctica clnica estos dos ltimos tipos tienen usos similares. Tambin existen comercializadas diversas especialidades que contienen mezclas de insulina de accin rpida con insulina de accin intermedia en diferentes proporciones. Los parmetros que definen la cintica de las insulinas son el inicio, el pico y la duracin de accin. Es muy importante tenerlos en cuenta a la hora de planificar un rgimen de insulina. Los tiempos se consideran a partir del momento de inyeccin. - El inicio de accin se refiere al comienzo del efecto de la insulina. - El efecto o pico mximo es el tiempo que tarda en alcanzar la mxima concentracin o mximo efecto. - La duracin de accin es el periodo de tiempo en el que se mantiene el efecto de la insulina. Existe una gran variabilidad en los parmetros citados anteriormente; una misma dosis administrada a diferentes pacientes o a un mismo paciente en distintos
momentos puede producir efectos muy diversos. Como se observa en la tabla 2, los datos de estos parmetros tienen intervalos muy amplios y existen grandes discrepancias en funcin de las fuentes de consulta, por lo que dichos valores son slo una orientacin. Esta variabilidad inter e intraindividual hace que sea necesaria la monitorizacin de glucemias plasmticas, as como el posterior ajuste de dosis individualizada. La monitorizacin se debe intensificar al inicio o tras un cambio de tratamiento, en situaciones en las que se pueda producir una alteracin de las glucemias plasmticas por modificaciones en los hbitos de vida como realizacin de ejercicio fsico, cambios dietticos, viajes, o bien por aparicin de enfermedades. Varios son los factores que influyen en la absorcin de la insulina: la temperatura corporal (a mayor temperatura mayor absorcin), lugar de inyeccin (abdomen > hombro), dosis de insulina (a mayor dosis menor absorcin), actividad fsica... Las diferencias en la farmacocintica de las distintas insulinas determinan los regmenes de administracin, la posologa y los usos teraputicos.
Segn la farmacocintica se pueden diferenciar los siguientes tipos de insulina: 1- Las insulinas de accin rpida se emplean fundamentalmente en bolos para controlar las hiperglucemias postprandiales por su rpido inicio y corta duracin de accin. Se administran en relacin con las comidas, en regmenes fisiolgicos junto con insulinas intermedias o prolongadas. Segn la estructura se puede diferenciar la insulina humana (regular, soluble o normal) de los anlogos de insulina humana (lispro y aspart).
Inicio de accin Ocurre en la primera media hora tras la administracin. La insulina humana tiene un inicio de accin ms lento que los anlogos (aspart y lispro); por ello, se debe administrar media hora antes de las comidas, a diferencia de los anlogos que se pueden administrar junto a la comida.
Efecto mximo Se observa en las 3 horas posteriores a la administracin. En los anlogos de insulina humana se alcanza con anterioridad. Duracin Oscila entre 2 y 8 horas, por esto, las insulinas de accin rpida se administran varias veces al da. El inicio y pico mximo son parmetros muy importantes en las insulinas de accin rpida; en funcin de ellos, se deben programar las horas de la administracin de insulina respecto al horario de comidas, para hacer coincidir el pico mximo de accin con la hiperglucemia postprandial. Usos teraputicos - En los regmenes fisiolgicos , mbolos previos o durante las comidas para el control de las hiperglucemias postprandiales. - En bolos como suplementos en situaciones de hiperglucemia. - En los regmenes convencionales, en mezclas con insulinas de accin intermedia administradas dos veces al da. - En infusin continua mediante bombas de insulina (restringido para un grupo muy concreto de pacientes) 2- Las de accin intermedia generalmente actan como insulinas basales y se administran una o dos veces al da, combinadas con insulinas de accin rpida en las comidas o con antidiabticos orales. Se pueden diferenciar las humanas (NPH o isofnica e insulina zinc) y los anlogos de insulina humana (lispro-protamina). Inicio de accin Ocurre 1-2 horas tras la administracin. Efecto mximo Cambia mucho de unas especialidades a otras, pero oscila entre 2 y 15 horas. Duracin de accin
Es muy variable; entre 18 y 24 horas. Es importante destacar la gran variabilidad y discrepancias de los datos de estos parmetros entre las diferentes insulinas y marcas de este grupo. Usos teraputicos - En los regmenes fisiolgicos como insulinas basales. La administracin de insulina NPH dos veces al da proporciona 24 horas de cobertura. - En pacientes con DM 2 mal controlados con Antidiabticos Orales (ADOS), es efectiva la adiccin de NPH al acostarse. - En los regmenes fisiolgicos convencionales, en mezclas con insulinas de accin rpida administradas dos veces al da. - En regmenes no fisiolgicos, como insulinas basales administradas 1 o 2 veces al da en monoterapia 3- Las de accin prolongada se usan en las mismas situaciones que las insulinas de accin intermedia, como insulinas basales administradas 1 o 2 veces al da. Se diferencian en humana (insulina zinc cristalina) y anlogos de reciente comercializacin (glargina y detemir). Inicio de accin Entre 1 y 6 horas tras la administracin. Efecto mximo Vara mucho de unas especialidades a otras, con intervalos entre 2 y 20 horas. Las insulinas detemir y glargina se caracterizan por un efecto ms plano; pico de accin menos pronunciado. Duracin de accin Oscila entre 18-28 horas. Se suelen administrar dos veces al da, excepto insulina glargina, que es frecuente una administracin diaria. Al igual que con las insulinas intermedias, existe una gran variabilidad y discrepancia de los datos.
Usos teraputicos - En los regmenes fisiolgicos como insulinas basales. Insulina glargina y detemir se pueden administrar una vez al da, pero en la mayora de los estudios con insulina detemir se utiliz la pauta de dos veces al da7. - Como insulinas basales en pacientes en tratamiento con ADOS. La insulina glargina demostr ser ms eficaz cuando se administraba por la maana en vez de por la noche. - En regmenes no fisiolgicos, como insulinas basales administradas 1 o 2 veces al da en monoterapia.
4- Las mezclas son combinaciones de insulinas de accin rpida con insulinas de accin intermedia en diferentes proporciones (regular/ NPH, aspart/aspart-protamina y lispro/lispro-protamina). En un mismo dispositivo, y con 1 slo pinchazo, se administran los dos tipos de insulinas, por lo que se controlan tanto las glucemias basales como las prandiales. Se suelen administrar dos veces al da.
Inicio de accin Aparece en la primera media hora tras la administracin de la dosis. Las mezclas de anlogos de insulina tienen un inicio de accin ms rpido que las mezclas de insulina humana. Efecto mximo En general ocurre en las primeras 8 horas tras la inyeccin. Duracin de accin Es muy variable, oscila entre 14 y 24 horas. Usos teraputicos - En regmenes fisiolgicos convencionales las mezclas actan a la vez como insulina basal y prandial. La posologa ms habitual son dos administraciones diarias; previo al desayuno y a la cena.
3- SEGN LOS DISPOSITIVOS DE ADMINISTRACIN. Existen diversos dispositivos de administracin: viales, plumas con cartucho recambiable, plumas desechables, bombas para infusin continua... Las plumas permiten una administracin ms cmoda y requieren menos utillaje. Todas las insulinas, independientemente del tipo y del dispositivo de administracin son especialidades de aportacin reducida.
Viales Son los dispositivos tradicionales. El contenido se extrae con una aguja y jeringa desechable graduada para 100 unidades. Las ventajas de los mismos son la posibilidad de mezclar diferentes tipos de insulina en una misma administracin y el bajo coste. El inconveniente fundamental es el uso de jeringas para su administracin. Por otro lado, el paciente debe tener cierto manejo, estar familiarizado con la graduacin de las mismas y tener buena vista para evitar errores de dosificacin. Los nicos tipos de insulina que no tienen la presentacin de vial son la insulina lisproprotamina, insulina detemir, las mezclas de anlogos de insulina y mezclas de insulina regular/NPH en las proporciones 40%-60%
Plumas o Bolgrafos Facilitan la dosificacin y administracin. No se necesita el uso de jeringas. Presentan ventajas fundamentalmente en pacientes con limitaciones fsicas o aquellos que se pinchan muchas veces al da. Los diabticos estn ms satisfechos con estos dispositivos; sin embargo, no han demostrado mejorar el control glucmico en
comparacin con el uso de viales. Pueden presentarse como cartuchos recambiables o como plumas precargadas desechables. En los cartuchos recambiables, se reutiliza la estructura de la pluma y se cambia slo el cartucho. Todos contienen 300 unidades en 3 ml, excepto Humalog que tambin tiene presentacin de cartuchos de 150 unidades en 1,5 ml. Las plumas son de mejor calidad que las desechables (estructura metlica) y la graduacin va de unidad en unidad en todas ellas. Las plumas precargadas desechables son dispositivos que contienen 300 unidades en 3 ml y no se pueden reutilizar una vez terminado el contenido. La graduacin de las plumas puede ser de unidad en unidad, o de dos en dos unidades, dependiendo del modelo. La dosis mxima por inyeccin vara entre 30 y 100 unidades. Actualmente todas las insulinas tienen alguna presentacin en pluma o bolgrafo, excepto los dos tipos de insulina zinc. Existen importantes diferencias de precio entre los diversos modelos de plumas para un mismo tipo de insulina. Los modelos Pen, Innolet y Flexpen tienen un precio superior al modelo Novolet. Las ventajas que ofrecen son una mayor flexibilidad en la dosificacin ya que la graduacin va de unidad en unidad, a diferencia de Novolet que va de dos en dos, y por otro lado la graduacin se ve mejor (en el modelo Innolet , aparece en una rueda como un reloj). Debido al alto coste de dichos modelos, su utilizacin se debe restringir a los pacientes que se beneficien de dichas ventajas: DM 1 que requieren un ajuste muy estricto de dosis, y aquellos con dificultades de visin que sientan limitaciones con el uso de Novolet. Recientemente, el laboratorio Novo-Nordisk AS ha solicitado a la EMEA el cese de comercializacin del dispositivo Novolet. En caso de recibir la autorizacin de retirada, los pacientes que lo estuvieran utilizando se les cambiara de dispositivo, sin ser necesaria una modificacin del tipo de insulina.
Bombas de Insulina Son dispositivos externos que se programan para liberar insulina de accin rpida de
modo continuo durante las 24 horas, pudindose programar tambin bolos rpidos para controlar las hiperglucemias postprandiales. Minimizan el riesgo de hipoglucemias. En el mbito de Sacyl, las bombas de insulina se financian para pacientes con DM 1 en los que no se ha conseguido un control metablico ptimo con tratamiento intensivo con insulina subcutnea.
Para iniciar un tratamiento con bomba de insulina, el endocrino debe solicitar la autorizacin a un comit interdisciplinario del hospital, siempre que el paciente cumpla con unos requisitos establecidos y previo consentimiento informado del mismo. Para su utilizacin se requiere un adecuado entrenamiento y motivacin del usuario. Inyectores Jet Es un aparato que permite que la insulina penetre en la piel por presin, sin necesidad de usar agujas. Ofrecen ventajas en pacientes que no pueden usar inyecciones (agujas) por edad, fobias... Tienen un elevado coste y poca experiencia de uso. En Espaa no estn disponibles para uso habitual. Insulina inhalada Exubera ha sido aprobada recientemente por un panel consultivo de la FDA para el tratamiento de la diabetes en adultos sin problemas pulmonares conocidos. Acta como insulina de accin rpida. Muchos pacientes no consiguen un adecuado control glucmico con dicha insulina en monoterapia y necesitan la asociacin de insulinas de larga duracin o antidiabticos orales para asegurar unos niveles de glucosa en sangre estables, aunque con menos frecuencia o en dosis ms bajas, como se ha observado en los estudios realizados.
Recomendaciones de uso - La administracin de insulina se debe realizar en las condiciones ms aspticas posibles (lavado de manos previo a la inyeccin, limpieza de la zona de inyeccin segn se haya indicado...). - Se recomienda rotar y voltear el dispositivo (no agitar) antes de su administracin, con el fin de evitar las partculas en suspensin. Un estudio comprob que el adecuado movimiento de los bolgrafos de insulina NPH (inclinar y enrollar en las palmas de las manos las plumas 20 veces antes de la inyeccin de la insulina) reduce el nmero de episodios de hipoglucemias. - En el caso de viales, es conveniente visualizar el contenido previo a la inyeccin para confirmar la ausencia de precipitados. - Las zonas de administracin por va subcutnea (va ms frecuente) suelen ser muslos, abdomen y brazos, teniendo en cuenta siempre la rotacin de las zonas de inyeccin y el ngulo ptimo de insercin de la aguja. - Se recomienda la monitorizacin de los niveles de glucosa y la frecuencia se establecer en funcin de la evolucin del paciente. - Seguir todas las instrucciones especficas contenidas en la ficha tcnica para cada especialidad en concreto. COMPLICACIONES Independiente del tipo de diabetes mellitus, un mal nivel de azcar en la sangre conduce a las siguientes enfermedades. Bases son las modificaciones permanentes de las estructuras constructoras de protenas y el efecto negativo de los procesos de reparacin, p.ej.: la formacin desordenada de nuevos vasos sanguneos. Dao de los pequeos vasos sanguneos (microangiopata) Dao de los nervios perifricos (polineuropata) Pie diabtico: heridas difcilmente curables y la mala irrigacin sangunea de los pies, puede conducir a laceraciones y eventualmente a la amputacin de las extremidades inferiores. Dao de la retina (retinopata diabtica) Dao renal Desde la nefropata incipiente hasta la Insuficiencia renal crnica terminal. Hgado graso o Hepatitis de Hgado graso (Esteatosis heptica)
Dao de los vasos sanguneos grandes (macroangiopata): trastorno de las grandes Arterias. Esta enfermedad conduce a infartos, apoplejas y trastornos de la circulacin sangunea en las piernas. En presencia simultnea de polineuropata y a pesar de la circulacin sangunea crtica pueden no sentirse dolores. Cardiopata: Debido a que el elevado nivel de glucosa ataca el corazn ocasionando daos y enfermedades coronarias. Coma diabtico: Sus primeras causas son la Diabetes avanzada, Hiperglucemia y el sobrepeso. Dermopata diabtica: o Daos a la piel. Hipertensin Arterial: Debido a la cardiopata y problemas coronarios, consta que la hipertensin arterial y la diabetes son enfermedades hermanadas.
PLAN DE CUIDADOS AL ALTA Ensear al paciente la dieta a seguir, alimentos que debe tomar y cules no, nmero de comidas a realizar al da y su importancia Recomendaciones respecto a la realizacin de ejercicio fsico especfico y contnuo. Ensear cmo debe seguir un adecuado rgimen teraputico tanto con los antidiabticos orales como con el manejo de la insulina. Realizar una educacin para la salud en la que ensearemos al paciente a realizar la tcnica para medirse la glucemia e incorporando los consejos sobre su autoanlisis: cuidado de los pies, correcto secado, inspeccin de la piel por la presencia de lceras
o heridas. Hacer seguimiento de control cada 2 meses aproximadamente para comprobar que el paciente sigue las pautas anteriormente enseadas y que su diabetes est controlada.
CONCEPTO Nos referimos a pacientes que, a consecuencia de la diabetes, sufren infeccin, ulceracin y/o destruccin de los tejidos profundos como consecuencia de alteraciones neurolgicas y distintos grados de enfermedad vascular perifrica a nivel de las extremidades inferiores. Por tanto, es una complicacin subyacente de la diabetes que no necesariamente sufren todos los pacientes diabticos, si bien es cierto que esta enfermedad conlleva un mayor riesgo de presentar complicaciones de este tipo debido a los diferentes trastornos neuropticos y angiopticos caractersticos de la diabetes. FISIOPATOLOGA Los niveles altos de glucosa en la sangre causados por la diabetes provocan dos problemas que pueden daar los pies: Neuropata: es el dao a los nervios de las piernas y los pies. Cuando los nervios estn daados, es posible que el paciente no sienta dolor, calor ni fro. Cuando no tiene sensacin en estas reas, una llaga o cortadura de los pies puede empeorarse porque no sabe que la tiene. La falta de sensacin surge por el dao a los nervios, esto puede provocar una lesin grande o infeccin, pudiendo desencadenar una gangrena, que si no se trata, requerira una amputacin para salvar el resto de la extremidad. Los estudios de conduccin nerviosa se consideran el patrn de referencia para el diagnstico de la neuropata perifrica, pero es una tcnica que no est disponible para su uso generalizado. Patologa vascular: ocurre cuando no hay suficiente flujo de sangre en las piernas y los pies. La mala circulacin impide la curacin de las llagas o las infecciones. Este problema se llama enfermedad vascular perifrica. Cuando una persona tiene diabetes, fumar empeora los problemas de la circulacin. El pie se encuentra fro y ciantico. Con menos sangre, el pie no tiene suficiente oxgeno y nutrientes para sanar o defenderse de una infeccin. Como consecuencia los huesos y las articulaciones se debilitan y el pie se aplana. Esto crea nuevas reas de presin que pueden daar la piel.
PRUEBAS DIAGNSTICAS Exploracin clnica - Aspecto de la piel: son aspectos a evaluar: la sequedad (anhidrosis); la hiperqueratosis; las callosidades; las deformidades; las fisuras y grietas; las maceraciones interdigitales; el eczema y las dermatitis; la atrofia del tejido celular subcutneo; el color y tono cutneos; la ausencia de vello en el dorso del pie, y la turgencia de los plexos venosos dorsales. - Edema: localizacin, bilateralidad, grado, consistencia. - Onicopatas: onicomicosis, onicogrifosis, onicocriptosis. - Trastornos en la alineacin de los dedos: hallux valgus, varus, garra, martillo. - Trastornos estructurales: pie cavo, plano, pronado, supinado; la atrofia de la musculatura intrnseca (p.ej. la subluxacin metatarsofalngica). - Temperatura: asimetra de la temperatura plantar percibida con el dorso de la mano. Monofilamento En tres estudios prospectivos, el monofilamento identific a pacientes con alto riesgo de ulceracin, con una sensibilidad de 66% a 91% y una especificidad de 34% a 86%, un valor predictivo positivo de 18% a 39% y un valor predictivo negativo de 94% a 95% para predecir la evolucin a lcera. El test se realiza con el monofilamento presionando en cuatro puntos plantares de cada pie: primer dedo (falange distal), y base del primer, tercer y quinto metatarsiano El test se considera positivo cuando al menos hay un punto insensible. El monofilamento no se puede utilizar en ms de 10 pacientes sin un periodo de recuperacin de 24 h.
Uso del monofilamento.Procedimiento para la aplicacin del filamento:
1. Mostrar el filamento al paciente y tocarle con l en el brazo o la mano para demostrarle que no duele. 2. Realizar el test con el filamento en las reas indicadas en cada pie. 3. Aplicar el filamento perpendicularmente a la piel, empleando siempre movimientos uniformes. 4. Ejercer la presin suficiente para que el filamento se doble. 5. Retirarlo de la piel. No realizar movimientos rpidos. La aproximacin, el contacto con la piel y la retirada del filamento no debe durar ms de 1 segundo. 6. No permitir que el filamento se deslice sobre la piel ni hacer contactos reiterados sobre un lugar de test. 7. El paciente responder "s" si siente el filamento. Si no responde al contacto en un rea concreta del pie, continuar en otro sitio. Cuando se haya completado la secuencia, repetir las reas donde el paciente no haya indicado que siente el contacto del filamento. 8. Usar una secuencia aleatoria para aplicar el filamento, para evitar que el paciente imagine donde le va a tocar.
9. Indicar con un signo "-" las zonas en las que no ha respondido al contacto con el filamento.
Diapasn Es un mtodo simple y barato para medir la sensacin vibratoria, pero presenta problemas de fiabilidad. Es ms impreciso en la prediccin de lceras que el monofilamento. Puede ser una alternativa en caso de no disponer de este ltimo. Biotensimetro El biotensimetro supera las limitaciones de fiabilidad del diapasn al poder regular los diferentes umbrales vibratorios. Un umbral de vibracin mayor de 25V tiene una sensibilidad del 83%, una especificidad de 63%, un coeficiente de probabilidad positivo (CP+) de 2,2 (IC 95%: 1,8-2,5), y un coeficiente de probabilidad negativo (CP) de 0,27 (IC 95%: 0,14-0,48) para predecir lcera de pie a los cuatro aos (247). En nuestro medio no es una tcnica disponible de forma generalizada. PREVENCIN La gua NICE recomienda realizar el cribado, en base a un ensayo clnico sobre un programa de cribado y proteccin del pie diabtico realizado en 2001 pacientes ambulatorios con DM 2 que identific 192 pacientes de alto riesgo. stos fueron aleatorizados a recibir un programa de intervencin (visitas semanales al podlogo e higiene de mantenimiento, calzado protector y educacin sobre cuidado diario) frente a cuidados habituales. En el grupo intervencin se observ una tendencia no significativa a presentar menos lceras y amputaciones menores y reducciones significativas en amputaciones mayores a los dos aos. Los pacientes que tenan lceras evolucionaron a menos amputaciones. En estos estudios el cribado se realiza por podlogos y personal de enfermera entrenado, habitualmente en el contexto de equipos multidisciplinares o tambin en unidades especializadas de pie o de diabetes con programas estructurados.
En los estudios revisados se utilizaron los siguientes mtodos para identificar a los pacientes de alto riesgo: Inspeccin visual cuidadosa del pie para identificar deformidades, hiperqueratosis, calzado no adecuado o presencia de amputaciones previas. Evaluacin de la arteriopata: observacin de la coloracin de la piel, temperatura, presencia de pulsos, dolor al caminar, determinacin del ndice tobillo-brazo. Evaluacin de neuropata sensorial mediante el test de monofilamento. Prevencin de las lceras diabticas La prevencin de la ulceracin se basa sobre todo en la identificacin de los pacientes con riesgo de ulceracin y en la toma de las medidas oportunas. Los grupos de riesgo de ulceracin diabtica seran pacientes con: *Antecedentes de ulceracin previa *Neuropata perifrica *Enfermedad vascular isqumica *Retinopata o nefropata *Deformidades seas *Antecedentes de exceso de alcohol *Aislamiento social *Ancianos de ms de 70 aos A la hora de prevenir las lceras por pie diabtico, es crucial realizar un correcto examen del pie: *Exploracin de signos y sntomas de neuropata autonmica (sequedad, menos sudoracin) y motora (debilidad y atrofias musculares que origina dedos en garra) y ausencia de reflejos tendinosos.
*Exploracin de la sensibilidad profunda mediante diapasn graduado de RydelSeiffer y superficial mediante monofilamento. *Inspeccin del estado de la piel y de las uas. (hiperqueratosis, maceraciones, paroniquia, uas fngicas). *Exploracin vascular mediante el ndice tobillo-braquial, palpacin de pulsos, temperatura. *Sntomas de arteriopata. *Valoracin de deformidades del pie y puntos de hiperpresin (dedos en garra o martillo, hallux valgus, cabezas metatarsianas prominentes, pie de Charcot). REPERCUSIN EN LA VIDA DIARIA *Disminucin de la movilidad fsica. *Limitacin para realizar las AVD. *Tendencia al sedentarismo. *Aumento de peso. *Empeoramiento de las enfermedades cardiovasculares: P. A. y dislipemias. *Peor pronstico de las neuropatas e infecciones. Cmo es que la diabetes puede daar la piel? La diabetes puede daar la piel de dos maneras. 1. Cuando los niveles de glucosa en la sangre son altos, el cuerpo pierde lquido. Cuando hay menor cantidad de lquido en el cuerpo, la piel puede ponerse seca. La
piel seca puede dar comezn y, al rascarse, puede causarle dolor. La piel seca se puede partir. Cuando la piel se parte permite la entrada de microbios que causan infeccin. Si los niveles de glucosa en la sangre son altos, el exceso de glucosa alimenta los microbios y hace que la infeccin empeore. La piel de las piernas, de los pies, de los codos y de otras partes puede resecarse.Tomar lquidos contribuye a que la piel est hmeda y sana. 2. El dao a los nervios puede reducir la cantidad de sudor. El sudor ayuda a mantener la piel suave y hmeda. Una reduccin de la cantidad de sudor en las piernas y los pies puede resecar la piel. TRATAMIENTO La mayora de las lceras de pie aparecen en pacientes con neuropata e isquemia. Las intervenciones para tratarlas se basan fundamentalmente en un recubrimiento adecuado de la lesin, tratamiento de la infeccin y alivio de la presin. Las personas con diabetes que han tenido una lcera previa deben poner cuidado especial en la higiene y cuidado de los pies y en la utilizacin de un calzado adecuado. El gran reto consiste, adems, en prevenir las recurrencias, ya que su tasa en pacientes que han presentado una lcera es del 66% a los cinco aos. Se recomienda la clasificacin de lceras de Wagner. 1. Apsitos Los apsitos protegen las lceras de posibles traumas, absorben el exudado, y pueden mejorar la infeccin y promover la cicatrizacin de las lceras. Idealmente deberan ser estriles y no adherentes, con capacidad de absorber el exudado, no despegarse al caminar y permitir la inspeccin de la herida. Los hidrogeles, utilizados como desbridantes, han demostrado ser significativamente ms efectivos que la gasa o la atencin estndar en la cicatrizacin de las lceras del pie diabtico.
A pesar del uso generalizado de apsitos y de agentes tpicos que contienen plata para el tratamiento de las lceras del pie diabtico, una revisin no encontr ningn indicio que demostrara su eficacia. Los apsitos nuevos (hidrocoloides, apsitos de poliuretano, de alginato clcico, de carbn activado y de colgenos) no han demostrado ser superiores a los apsitos clsicos de gasa salina en las lceras venosas de las piernas pero no se dispone de estudios adecuados en lceras del pie diabtico. 2. Desbridamiento En las lceras neuroisqumicas, las guas recomiendan eliminar el tejido necrtico. En el caso de una isquemia grave, el desbridamiento debe realizarse con mucho cuidado, ya que es esencial no daar el tejido viable. Los hidrogeles, utilizados como desbridantes, son significativamente ms efectivos que la gasa o la atencin estndar en la cicatrizacin de las lceras del pie diabtico. Desbridamiento quirrgico y curas. Tcnica de la cura: No deben hacerse baos de pie con antispticos que maceran la piel. *Limpiar la herida con solucin fisiolgica y evitar los antispticos tpicos. *Debe mantenerse un ligero estado de humedad en el lecho de la lcera, evitando la misma en los bordes. *En las lesiones superficiales no infectadas y secas se utilizan apsitos o productos que generen ambiente hmedo, o en ltimo caso gasas humedecidas con solucin fisiolgica. *En caso de infeccin, la teraputica de eleccin ser el desbridamiento, drenaje y antibioterapia sistmica.
*No estn indicados los antibiticos locales. Los antispticos deben ser evitados debido a sus efectos secundarios citotxicos. Puede combinarse los tipos de tratamiento segn la lcera. *Deberemos hacer un seguimiento estrecho de la lesin. *El alivio de la presin plantar puede conseguirse con el reposo en cama y evitando apoyar en lo posible el pie. *No hay que apoyar el peso del cuerpo, pudiendo hacerse el reposo de la zona, estando en cama, con bastones, con sillas de ruedas, etc. *Son muy tiles los zapatos quirrgicos, las plantillas de descarga, las botas neuropticas o los yesos de contacto. 3. Frulas y dispositivos para aliviar la presin. Se ha encontrado que las frulas de descarga con contacto total eran ms eficaces en curar las lceras no infectadas que los vendajes tradicionales, sin diferencias en la incidencia de hospitalizaciones. Las frulas de contacto total parecen efectivas en tratar la ulceracin plantar. Pueden no ser bien toleradas. Requiere tcnicos entrenados para la realizacin de frulas seguras, adems de revisiones y cambios frecuentes, lo que limita su utilidad de vidrio. 4. Tratamiento antibitico de las lceras infectadas La mayora de las lceras crnicas del pie diabtico estn colonizadas por flora microbiolgica, que incluye aerobios (S.aureus, S.epidermidis, Staphylococcus spp, Enterococcus spp, Pseudomonas aeruginosa, Proteus mirabilis y otros), anaerobios (Bacteroides, Peptostreptococcus y Peptococcus) y hongos. La relacin entre colonizacin bacteriana y cicatrizacin de las lceras no est clara, y la mayora de lo publicado hace referencia a lceras venosas.
La resolucin de las lceras infectadas del pie diabtico requiere la consideracin de distintos aspectos clnicos, como optimizacin del control glucmico, ciruga (desbridamiento, drenaje o revascularizacin) y el tratamiento de infecciones asociadas de tejidos blandos u osteomielitis. Diagnstico de la infeccin En comparacin con la biopsia (prueba de referencia), ningn signo clnico de infeccin permite diagnosticar la infeccin con seguridad. Es de destacar el valor casi nulo de la presencia de exudado purulento para clasificar una lcera como infectada. El cultivo tiene un valor limitado en comparacin con la biopsia. Su sensibilidad es del 70% y la especificidad del 60% Efectividad del tratamiento antibitico (ATB) Antibiticos intravenosos (IV) No se encontraron estudios frente a placebo o frente a ATB orales o tpicos. Se encontraron ocho ECA que comparaban distintos ATB (imipenem/cilastatina, penicilinas asociadas a inhibidores de beta-lactamasas, cefalosporinas, linezolid, piperacilina/clindamicina, etc.), sin que exista evidencia slida de que ninguna pauta ATB sea superior a otra. En estos estudios, en general, a los pacientes se les ofrece desbridamiento y los apsitos estndares. Antibiticos orales Se encontraron cinco estudios, algunos de pequeo tamao, uno de amoxicilinaclavulnico frente a placebo, dos entre distintos ATB orales y dos frente a ATB tpicos. Existe insuficiente evidencia como para recomendar un ATB en particular, ya que no se observaron diferencias significativas entre los tratamientos activos ni frente a placebo.
Antibiticos y antispticos tpicos Se encontraron cinco estudios. No se observaron diferencias entre cadexmero yodado y el tratamiento con gentamicina tpica y enzimas, ni entre antispticos y eosina, ni entre azcar tpico vs. ATB sistmico. Los hidrogeles fueron ms eficaces en la curacin de las lceras en comparacin con las gasas irrigadas con clorhexidina. *Tratamiento Quirrgico: -Revascularizacin si procede -Amputacin a distintos niveles: -Extensa necrosis tisular -Fracaso de las alternativas teraputicas PLAN DE CUIDADOS Deterioro de la movilidad fsica. Alteracin del patrn del sueo. Hipertermia. Dficit de autocuidado en la higiene. Ansiedad. Trastorno de la imagen corporal. Dficit de conocimientos deterioro de la integridad tisular. Dolor. Objetivos: - Conseguir la curacin de la lcera o promover la instauracin de un tejido de granulacin sano. - Lograr mejora en los problemas relacionados. - Educar al paciente para favorecer la curacin de la lcera y prevenir la aparicin de nuevas lesiones. Intervenciones de enfermera:
Ayuda en la higiene corporal. Control de la glucemia y dieta. Control de las constantes vitales (T). Proteccin de extremidades/puntos de apoyo. Prevencin de cadas. Hemocultivos si fiebre. Cura de la lcera. Prevencin de nuevas lesiones. Control del dolor. Informacin sobre los cuidados de enfermera. Administracin del tratamiento mdico. Educacin para el autocuidado. EDUCACIN PARA EL AUTOCUIDADO Preguntas ms frecuentes sobre el cuidado de los pies Cmo afecta a mi cuerpo la diabetes? La diabetes hace que sus niveles de azcar en la sangre sean ms altos de lo normal. Con el tiempo, un alto nivel de azcar en la sangre puede daar los vasos sanguneos y los nervios de su cuerpo. El dao a los nervios significa que puede tener una sensacin de ardor o perder la sensibilidad en alguna parte del cuerpo: esto se denomina neuropata diabtica. El dao a los vasos sanguneos significa que quiz sus pies no estn recibiendo un buen suministro de sangre. Por qu debo preocuparme ms por mis pies? Con frecuencia, las personas con diabetes tienen problemas con sus pies. Parte del problema es que la prdida de sensibilidad en sus pies hace ms difcil que usted sepa si tiene una ampolla o llaga. Si no se tratan las pequeas llagas, stas pueden empeorar y convertirse en lceras: llagas profundas y graves. Si estas lceras se infectan, quiz sea necesario que vaya al hospital o, en casos muy graves, que le amputen, es decir que le corten un pie. Cmo puedo prevenir problemas con mis pies?
Mantenga su nivel de azcar en la sangre lo ms cerca posible del nivel normal. Adems, siga los consejos de los sanitarios sobre la alimentacin, el ejercicio y los medicamentos. Aqu encontrar otras formas de proteger sus pies: Lvese los pies todos los das con agua tibia. Toque el agua para asegurarse de que no est demasiado caliente. No remoje los pies. Seque los pies completamente, especialmente entre los dedos. Suavice la piel de sus pies aplicando una crema o locin a base de lanolina; en particular en los talones. Si la piel est agrietada, consulte a su mdico acerca de cmo tratarla. Mantenga sus pies secos ponindoles talco no medicinal antes de colocarse los zapatos, los calcetines o las medias Revsese los pies todos los das para ver si tiene alguna cortadura, lesin, ampolla, enrojecimiento, callosidad u otros problemas. Es especialmente importante revisarse los pies diariamente si tiene dao en los nervios o mala circulacin. Si no puede doblarse o levantar el pie para revisarlo, use un espejo. Si su vista no es buena, pida a otra persona que le revise los pies. Revsese los pies todos los das para ver si hay problemas. Si tiene la piel seca, ntese crema humectante despus de lavarse los pies y secarlos. No se ponga crema humectante entre los dedos de los pies. Use una piedra pmez o una lima de cartn para limar suavemente los callos y callosidades. Lmeselos despus de baarse o ducharse. Crtese las uas de los pies una vez por semana o cuando sea necesario. Crtese las uas cuando estn suaves despus del bao. Crtelas siguiendo el contorno del dedo y procure que no queden demasiado cortas. Lmese las uas con una lima de cartn. Siempre use zapatos o pantuflas para protegerse los pies de las lesiones. Siempre use calcetines o medias para evitar las ampollas. No use calcetines ni medias cortas que le queden demasiado apretadas debajo de las rodillas. Use zapatos que le calcen bien. Compre su calzado por la tarde, cuando los pies estn ms hinchados. Use los zapatos nuevos con cautela hasta que se suavicen. selos slo 1 2 horas al da en las primeras 1 a 2 semanas. Antes de ponerse los zapatos, toque el interior de los mismos y asegrese de que no tengan bordes cortantes u objetos que puedan lastimarle los pies.
Se puede mandar a hacer zapatos especiales que queden cmodos cuando los pies estn doloridos o cuando hayan cambiado de forma. Estos zapatos especiales ayudan a proteger sus pies. Es posible que Medicare y otros programas de seguro mdico cubran los zapatos especiales. Hable con el mdico para que le diga dnde y cmo Cada cunto tiempo debe el mdico revisarme mis pies?
Su mdico o enfermera debera revisar sus pies peridicamente, cuando usted vaya a consulta. Si usted tiene algn problema, como prdida de la sensibilidad, llagas o uas encarnadas, comunqueselo a su mdico de inmediato. Informe al mdico inmediatamente de cualquier problema que tenga en los pies. Pida al mdico que le revise los pies cada vez que acuda a una cita para controlar su diabetes. Asegrese de quitarse los zapatos y calcetines antes de que el mdico entre a la sala de exploracin para que no se le olvide revisarle los pies. Qutese los zapatos y calcetines para que el mdico le revise los pies. Pida al mdico que le revise para ver qu tan bien los nervios de los pies estn transmitiendo las sensaciones. Pida al mdico que le revise la circulacin de la sangre en las piernas y los pies. Pida al mdico que le muestre cmo debe cortarse las uas de los pies. Pregunte qu tipo de crema humectante debe usar para la piel de las piernas y los pies. Si no puede cortarse las uas de los pies usted mismo o si tiene algn problema de los pies, pida al mdico que le enve a un mdico especialista en pies. Este tipo de mdico se llama podiatra (podlogo).
En qu consisten los problemas comunes de los pies causados por la diabetes? Todas las personas pueden tener callos, ampollas y pie de atleta. Si usted tiene diabetes y sus niveles de glucosa en la sangre permanecen altos, estos problemas de los pies pueden causar infecciones.
Los callos y las callosidades son capas gruesas de piel que aparecen cuando hay demasiada friccin y presin en un solo punto. Los callos y las callosidades pueden infectarse.
Las ampollas pueden formarse cuando los zapatos ejercen presin en un solo punto. Cuando los zapatos no calzan bien o cuando se usan sin calcetines, se puede formar una ampolla. Las ampollas pueden infectarse.
Las uas encarnadas ocurren cuando la orilla de una ua se clava en la piel y crece. La piel puede ponerse roja e infectarse. Las uas se pueden encarnar cuando se cortan demasiado profundamente las esquinas de las uas de los pies. Si las orillas de las uas estn filosas, lmeselas con una lima de cartn. Las uas tambin se pueden encarnar cuando los zapatos estn muy apretados.
Los juanetes se forman cuando el dedo gordo del pie est inclinado hacia los otros dedos y, como resultado de eso, la seccin del hueso que est en la base del dedo gordo aumenta de tamao. Los juanetes pueden ponerse rojos, causarle dolor e infectarse. Los juanetes se pueden formar en uno o en ambos pies. Los zapatos con punta estrecha pueden causar juanetes. Los juanetes por lo general son ms frecuentes en algunas familias. Se pueden eliminar con ciruga. Las verrugas plantares son causadas por un virus. Las verrugas generalmente se forman en la planta del pie. Los dedos en martillo se forman cuando un msculo del pie se debilita. La debilidad puede ser causada por los nervios que han sido daados por la diabetes. El msculo dbil hace que los tendones del pie se vuelvan ms cortos y que los dedos se doblen hacia abajo. Tambin puede llegar a tener llagas en la planta del pie y arriba de los dedos. Los pies pueden cambiar de forma. Los dedos en martillo pueden hacer que sea difcil caminar y encontrar zapatos que calcen bien. Los dedos en martillo por lo
general son ms frecuentes en algunas familias. Los zapatos demasiado chicos tambin pueden causar los dedos en martillo. La piel seca y partida ocurre cuando los nervios en las piernas y los pies no reciben el mensaje de mantener la piel hmeda y suave. La piel seca puede partirse y permitir la entrada de microbios que causan infeccin. Si los niveles de glucosa en la sangre son altos, el exceso de glucosa alimenta los microbios y hace que la infeccin empeore. El pie de atleta es un hongo que hace que la piel se ponga roja y se parta. Da comezn. La piel partida entre los dedos permite que los microbios entren en la piel. Si los niveles de glucosa en la sangre son altos, el exceso de glucosa alimenta los microbios y hace que la infeccin empeore. La infeccin puede pasar a las uas de los pies volvindolas ms gruesas, amarillas y difciles de cortar. Todos estos problemas del pie pueden tratarse. Hable con el mdico inmediatamente si tiene algn problema de los pies. EDUCACIN PARA EL AUTOCUIDADO Preguntas ms frecuentes sobre el cuidado de los pies Cmo afecta a mi cuerpo la diabetes? La diabetes hace que sus niveles de azcar en la sangre sean ms altos de lo normal. Con el tiempo, un alto nivel de azcar en la sangre puede daar los vasos sanguneos y los nervios de su cuerpo. El dao a los nervios significa que puede tener una sensacin de ardor o perder la sensibilidad en alguna parte del cuerpo: esto se denomina neuropata diabtica. El dao a los vasos sanguneos significa que quiz sus pies no estn recibiendo un buen suministro de sangre. Por qu debo preocuparme ms por mis pies? Con frecuencia, las personas con diabetes tienen problemas con sus pies. Parte del problema es que la prdida de sensibilidad en sus pies hace ms difcil que usted sepa si tiene una ampolla o llaga. Si no se tratan las pequeas llagas, stas pueden empeorar y convertirse en lceras: llagas profundas y graves. Si estas lceras se infectan, quiz sea necesario que vaya al hospital o, en casos muy graves, que le amputen, es decir que le corten un pie.
Cmo puedo prevenir problemas con mis pies? Mantenga su nivel de azcar en la sangre lo ms cerca posible del nivel normal. Adems, siga los consejos de los sanitarios sobre la alimentacin, el ejercicio y los medicamentos. Aqu encontrar otras formas de proteger sus pies: Lvese los pies todos los das con agua tibia. Toque el agua para asegurarse de que no est demasiado caliente. No remoje los pies. Seque los pies completamente, especialmente entre los dedos. Suavice la piel de sus pies aplicando una crema o locin a base de lanolina; en particular en los talones. Si la piel est agrietada, consulte a su mdico acerca de cmo tratarla. Mantenga sus pies secos ponindoles talco no medicinal antes de colocarse los zapatos, los calcetines o las medias Revsese los pies todos los das para ver si tiene alguna cortadura, lesin, ampolla, enrojecimiento, callosidad u otros problemas. Es especialmente importante revisarse los pies diariamente si tiene dao en los nervios o mala circulacin. Si no puede doblarse o levantar el pie para revisarlo, use un espejo. Si su vista no es buena, pida a otra persona que le revise los pies. Revsese los pies todos los das para ver si hay problemas. Si tiene la piel seca, ntese crema humectante despus de lavarse los pies y secarlos. No se ponga crema humectante entre los dedos de los pies. Use una piedra pmez o una lima de cartn para limar suavemente los callos y callosidades. Lmeselos despus de baarse o ducharse. Crtese las uas de los pies una vez por semana o cuando sea necesario. Crtese las uas cuando estn suaves despus del bao. Crtelas siguiendo el contorno del dedo y procure que no queden demasiado cortas. Lmese las uas con una lima de cartn. Siempre use zapatos o pantuflas para protegerse los pies de las lesiones. Siempre use calcetines o medias para evitar las ampollas. No use calcetines ni medias cortas que le queden demasiado apretadas debajo de las rodillas. Use zapatos que le calcen bien. Compre su calzado por la tarde, cuando los pies estn ms hinchados. Use los zapatos nuevos con cautela hasta que se suavicen. selos slo 1 2 horas al da en las primeras 1 a 2 semanas. Antes de ponerse los zapatos, toque el interior de los mismos y asegrese de que no
tengan bordes cortantes u objetos que puedan lastimarle los pies. Se puede mandar a hacer zapatos especiales que queden cmodos cuando los pies estn doloridos o cuando hayan cambiado de forma. Estos zapatos especiales ayudan a proteger sus pies. Es posible que Medicare y otros programas de seguro mdico cubran los zapatos especiales. Hable con el mdico para que le diga dnde y cmo Cada cunto tiempo debe el mdico revisarme mis pies?
Su mdico o enfermera debera revisar sus pies peridicamente, cuando usted vaya a consulta. Si usted tiene algn problema, como prdida de la sensibilidad, llagas o uas encarnadas, comunqueselo a su mdico de inmediato. Informe al mdico inmediatamente de cualquier problema que tenga en los pies. Pida al mdico que le revise los pies cada vez que acuda a una cita para controlar su diabetes. Asegrese de quitarse los zapatos y calcetines antes de que el mdico entre a la sala de exploracin para que no se le olvide revisarle los pies. Qutese los zapatos y calcetines para que el mdico le revise los pies. Pida al mdico que le revise para ver qu tan bien los nervios de los pies estn transmitiendo las sensaciones. Pida al mdico que le revise la circulacin de la sangre en las piernas y los pies. Pida al mdico que le muestre cmo debe cortarse las uas de los pies. Pregunte qu tipo de crema humectante debe usar para la piel de las piernas y los pies. Si no puede cortarse las uas de los pies usted mismo o si tiene algn problema de los pies, pida al mdico que le enve a un mdico especialista en pies. Este tipo de mdico se llama podiatra (podlogo).
En qu consisten los problemas comunes de los pies causados por la diabetes? Todas las personas pueden tener callos, ampollas y pie de atleta. Si usted tiene diabetes y sus niveles de glucosa en la sangre permanecen altos, estos problemas de los pies pueden causar infecciones.
Los callos y las callosidades son capas gruesas de piel que aparecen cuando hay demasiada friccin y presin en un solo punto. Los callos y las callosidades pueden infectarse.
Las ampollas pueden formarse cuando los zapatos ejercen presin en un solo punto. Cuando los zapatos no calzan bien o cuando se usan sin calcetines, se puede formar una ampolla. Las ampollas pueden infectarse.
Las uas encarnadas ocurren cuando la orilla de una ua se clava en la piel y crece. La piel puede ponerse roja e infectarse. Las uas se pueden encarnar cuando se cortan demasiado profundamente las esquinas de las uas de los pies. Si las orillas de las uas estn filosas, lmeselas con una lima de cartn. Las uas tambin se pueden encarnar cuando los zapatos estn muy apretados.
Los juanetes se forman cuando el dedo gordo del pie est inclinado hacia los otros dedos y, como resultado de eso, la seccin del hueso que est en la base del dedo gordo aumenta de tamao. Los juanetes pueden ponerse rojos, causarle dolor e infectarse. Los juanetes se pueden formar en uno o en ambos pies. Los zapatos con punta estrecha pueden causar juanetes. Los juanetes por lo general son ms frecuentes en algunas familias. Se pueden eliminar con ciruga. Las verrugas plantares son causadas por un virus. Las verrugas generalmente se forman en la planta del pie. Los dedos en martillo se forman cuando un msculo del pie se debilita. La debilidad puede ser causada por los nervios que han sido daados por la diabetes. El msculo dbil hace que los tendones del pie se vuelvan ms cortos y que los dedos se doblen hacia abajo. Tambin puede llegar a tener llagas en la planta del pie y arriba de los dedos. Los pies pueden cambiar de forma. Los dedos en martillo pueden hacer que
sea difcil caminar y encontrar zapatos que calcen bien. Los dedos en martillo por lo general son ms frecuentes en algunas familias. Los zapatos demasiado chicos tambin pueden causar los dedos en martillo. La piel seca y partida ocurre cuando los nervios en las piernas y los pies no reciben el mensaje de mantener la piel hmeda y suave. La piel seca puede partirse y permitir la entrada de microbios que causan infeccin. Si los niveles de glucosa en la sangre son altos, el exceso de glucosa alimenta los microbios y hace que la infeccin empeore. El pie de atleta es un hongo que hace que la piel se ponga roja y se parta. Da comezn. La piel partida entre los dedos permite que los microbios entren en la piel. Si los niveles de glucosa en la sangre son altos, el exceso de glucosa alimenta los microbios y hace que la infeccin empeore. La infeccin puede pasar a las uas de los pies volvindolas ms gruesas, amarillas y difciles de cortar. Todos estos problemas del pie pueden tratarse. Hable con el mdico inmediatamente si tiene algn problema de los pies.
Вам также может понравиться
- Ensayo Importancia de La GlucosaДокумент3 страницыEnsayo Importancia de La GlucosaEliiceoAvila50% (2)
- Membrana celular: Doble capa y transporteДокумент2 страницыMembrana celular: Doble capa y transporteSARAIDY ROMERO MARLESОценок пока нет
- Tema 3.2. Los Glúcidos. Digestión y MetabolismoДокумент25 страницTema 3.2. Los Glúcidos. Digestión y Metabolismomrv3089Оценок пока нет
- Tema 10 Bioquimica IIДокумент4 страницыTema 10 Bioquimica IIYolanda Chaves GuerreroОценок пока нет
- Unidad3 Carbohidratos Bioquimica ClinicaДокумент10 страницUnidad3 Carbohidratos Bioquimica ClinicaJorge MontoyaОценок пока нет
- Alimentación Durante El EmbarazoДокумент6 страницAlimentación Durante El EmbarazoSebastian Cristobal100% (1)
- InflamaciónДокумент9 страницInflamaciónIGNACIO SALVADOR FERNANDEZ GIRONОценок пока нет
- Digestión, Absorción y Metabolismo de Los CarbohidratosДокумент51 страницаDigestión, Absorción y Metabolismo de Los CarbohidratosMeri Y Sami GómezОценок пока нет
- Clase1 Alimentación y NutricionДокумент38 страницClase1 Alimentación y NutricionGabriel CorralesОценок пока нет
- Relación del Trabajo Social con otras ciencias socialesДокумент19 страницRelación del Trabajo Social con otras ciencias socialesNelita PérezОценок пока нет
- GLUCOLISISДокумент5 страницGLUCOLISISLiriany CuevasОценок пока нет
- Ciencias Sociales Ciencias de La Vida y SaludДокумент44 страницыCiencias Sociales Ciencias de La Vida y Saludcabema751038Оценок пока нет
- BIOESTADÍSTICAДокумент13 страницBIOESTADÍSTICAAlex BukeleОценок пока нет
- 9° Economia de La SaludДокумент39 страниц9° Economia de La SaludMarco Aurelio Vargas Valderrama100% (1)
- TIMOДокумент4 страницыTIMOMaria Camila González100% (1)
- HipolipemiantesДокумент15 страницHipolipemiantesPaulyMartinezОценок пока нет
- Integración de Vías MetabólicasДокумент38 страницIntegración de Vías MetabólicasLuis TanchezОценок пока нет
- Ciclo CelularДокумент3 страницыCiclo CelularROSALINO RUIZ MARTINEZОценок пока нет
- Deficit de Piruvato CarboxilsaДокумент3 страницыDeficit de Piruvato CarboxilsaAndrea Stefanía CuevaОценок пока нет
- TSH TirotropinaДокумент10 страницTSH TirotropinaJUAN GONZALEZОценок пока нет
- Lipoproteínas GuíaДокумент23 страницыLipoproteínas GuíaYarara YararaОценок пока нет
- Glucólisis y GluconeogénesisДокумент3 страницыGlucólisis y GluconeogénesisDaniel IntriagoОценок пока нет
- Estrés MetabolicoДокумент8 страницEstrés MetabolicoRicardo GomezОценок пока нет
- FISIOLOGÍA Homeostasis y Regulación. Tejidos y Sistema Nervioso. Líquidos CorporalesДокумент7 страницFISIOLOGÍA Homeostasis y Regulación. Tejidos y Sistema Nervioso. Líquidos CorporalesANA PAOLA RIVERA GALANОценок пока нет
- Formacion Placa AteromatosaДокумент4 страницыFormacion Placa Ateromatosayuli aqОценок пока нет
- DISLIPIDEMIASДокумент38 страницDISLIPIDEMIASPaulina FustillosОценок пока нет
- Anatomia y Fisiologia de Los RiñonesДокумент17 страницAnatomia y Fisiologia de Los RiñonesArturo Merida RodriguezОценок пока нет
- Principales Vías Metabólicas de La GlucosaДокумент71 страницаPrincipales Vías Metabólicas de La GlucosaOscar Sosa80% (5)
- El Sistema de ComplementoДокумент22 страницыEl Sistema de ComplementoElianethDelAngel100% (1)
- Alimentacion Nutrientes Durante El EmbarazoДокумент14 страницAlimentacion Nutrientes Durante El EmbarazoAna Maria APОценок пока нет
- Anatomía, Fisiología de La Digestión y Absorción de Carbohidratos PDFДокумент4 страницыAnatomía, Fisiología de La Digestión y Absorción de Carbohidratos PDFEsauОценок пока нет
- Síntesis triglicéridos hígadoДокумент1 страницаSíntesis triglicéridos hígadoMelanyОценок пока нет
- Seminario 13 - Absorción Intestinal y Secreción GástricaДокумент6 страницSeminario 13 - Absorción Intestinal y Secreción GástricaMaríaCristinaVásquezОценок пока нет
- ColiformesДокумент22 страницыColiformesfiorella cipriano0% (1)
- La Enfermedad de Von GierkeДокумент10 страницLa Enfermedad de Von GierkeKaren AtensioОценок пока нет
- Protozoarios de La Sangre y Tejidos Del HombreДокумент9 страницProtozoarios de La Sangre y Tejidos Del Hombremariagus197275% (4)
- Salud PublicaДокумент7 страницSalud Publicacri6llallaguaОценок пока нет
- Estudio de La Función Hepática. Magnitudes BioquímicasДокумент25 страницEstudio de La Función Hepática. Magnitudes BioquímicasCarlosEnriqueVegaSanchezОценок пока нет
- Endocrino UNIDAD VIДокумент31 страницаEndocrino UNIDAD VIAna Arcienega100% (1)
- 17 - EritrocitosДокумент27 страниц17 - EritrocitosChristopher SampsonОценок пока нет
- Proyecto DesnutricionДокумент24 страницыProyecto Desnutricionloren osorioОценок пока нет
- DislipidemiasДокумент21 страницаDislipidemiasTeo Salazar VОценок пока нет
- Bioquimica, Ensayo Metabolismo de Carbohidratos.Документ5 страницBioquimica, Ensayo Metabolismo de Carbohidratos.DennisLandaetaОценок пока нет
- Enfermedad de KrabbeДокумент15 страницEnfermedad de KrabbeRicardo MembreñoОценок пока нет
- Enfermedades Infecto-Contagiosas PDFДокумент60 страницEnfermedades Infecto-Contagiosas PDFJoseОценок пока нет
- Importancia de Los ElectrolitosДокумент5 страницImportancia de Los ElectrolitosVictor Correa GarciaОценок пока нет
- Agua, electrolitos y nutriciónДокумент58 страницAgua, electrolitos y nutriciónSharon Cubas QuezadaОценок пока нет
- ProblemasNutriciónMéxicoДокумент5 страницProblemasNutriciónMéxicoCarlos AlbertoОценок пока нет
- Bases Moleculares Del Cáncer... Javier Rosas BahamondeДокумент9 страницBases Moleculares Del Cáncer... Javier Rosas BahamondeFernandoDuran22Оценок пока нет
- Cambios fisiológicos del embarazoДокумент3 страницыCambios fisiológicos del embarazoTefi zumbaОценок пока нет
- Hormesis PDFДокумент7 страницHormesis PDFTomás JordánОценок пока нет
- Acontecimientos CelularesДокумент7 страницAcontecimientos CelularesNico Blanco BarajasОценок пока нет
- Evaluación del estado nutricio con indicadores antropométricosДокумент50 страницEvaluación del estado nutricio con indicadores antropométricosKarina Marilú SarangoОценок пока нет
- Desnutricion Hospitalaria PDFДокумент12 страницDesnutricion Hospitalaria PDFCristina Correa SalazarОценок пока нет
- GLUCOGENÓLISISДокумент45 страницGLUCOGENÓLISISCarlos PlascenciaОценок пока нет
- La Practica Medica, Situacion Actual y PerspectivasДокумент11 страницLa Practica Medica, Situacion Actual y PerspectivasClaudia BerraondoОценок пока нет
- Estreñimiento Un CasoДокумент15 страницEstreñimiento Un CasoIvon RojasОценок пока нет
- Primer avance-Trastornos metabólicos asociados con la diabetes. Observaciones(1)Документ13 страницPrimer avance-Trastornos metabólicos asociados con la diabetes. Observaciones(1)u20210371Оценок пока нет
- diabetes, fracturas, quemaduras, canceresДокумент54 страницыdiabetes, fracturas, quemaduras, canceresGabriela RodriguezОценок пока нет
- Antecedentes DiabetesДокумент9 страницAntecedentes DiabetesIrving DumОценок пока нет
- Tarea 2Документ4 страницыTarea 2MoryОценок пока нет
- Cuestionario 200Документ11 страницCuestionario 200XОценок пока нет
- Parcial de 17 de Febrero EmbriologiaДокумент7 страницParcial de 17 de Febrero EmbriologiaCarlos Andres PontiОценок пока нет
- Anatomía de la nariz y cavidad nasalДокумент47 страницAnatomía de la nariz y cavidad nasalemilyОценок пока нет
- Histologia Glandulas Anexas Al DigestivoДокумент37 страницHistologia Glandulas Anexas Al DigestivoMARYORI GIULIANA CRUZ CABANAОценок пока нет
- 6-Enfermades Del Sistema Digestivo en Perros y GatosДокумент42 страницы6-Enfermades Del Sistema Digestivo en Perros y GatosJulian Rodriguez ChaconОценок пока нет
- Cuestionario 4 y 5 - Derivados MesodermalesДокумент6 страницCuestionario 4 y 5 - Derivados MesodermalesLucy Ascona100% (1)
- Previo de Absorción de Glucosa y PeristaltismoДокумент18 страницPrevio de Absorción de Glucosa y PeristaltismoDuran Ayala XimenaОценок пока нет
- Seminario Pancreatitis Dra LilibethДокумент49 страницSeminario Pancreatitis Dra LilibethDarlyn HernándezОценок пока нет
- Sistema Digestivo: Descripción y Funciones ClaveДокумент12 страницSistema Digestivo: Descripción y Funciones ClaveJosé Ricardo VázquezОценок пока нет
- Epitelios glandulares y sus funcionesДокумент17 страницEpitelios glandulares y sus funcionesNicolás RuizОценок пока нет
- Tarea3 Identificacion Dannahe 151009A 1141Документ11 страницTarea3 Identificacion Dannahe 151009A 1141Dannahe Nicole Araujo CuentasОценок пока нет
- Estomago. Intestino Delgado y GruesoДокумент9 страницEstomago. Intestino Delgado y GruesoDouglas Soslan Reyes FiffeОценок пока нет
- Preparaciones Microscopicas en ColeccionesДокумент34 страницыPreparaciones Microscopicas en ColeccionesMaicol Andres MedinaОценок пока нет
- PANCREATITISДокумент22 страницыPANCREATITISRocio Ordinola LunaОценок пока нет
- Tesis DoctoralДокумент253 страницыTesis DoctoralVictor Ivan Reyes RuizОценок пока нет
- PancreatitisДокумент30 страницPancreatitisJuan TorresОценок пока нет
- GastroenterologíaДокумент5 страницGastroenterologíaJean Carlos HerbasОценок пока нет
- Los efectos del alcoholismo en la adolescenciaДокумент14 страницLos efectos del alcoholismo en la adolescenciagabriela espinoza0% (1)
- Embriología del páncreas: yemas, desarrollo y anomalíasДокумент30 страницEmbriología del páncreas: yemas, desarrollo y anomalíasSebastian ManriqueОценок пока нет
- Abordaje Del Niño DiabeticoДокумент47 страницAbordaje Del Niño DiabeticoDiego AlvarezОценок пока нет
- Nutrientes SpirulinaДокумент16 страницNutrientes SpirulinaLeslie Araujo100% (1)
- Òrganos Del Aparato DigestivoДокумент2 страницыÒrganos Del Aparato DigestivoDECE UEM Febres Cordero100% (1)
- Atresia Duodenal y EstenosisДокумент33 страницыAtresia Duodenal y EstenosisDr. Javier Antonio Toledo LimónОценок пока нет
- Stiper Puntura 120703220745 Phpapp02Документ101 страницаStiper Puntura 120703220745 Phpapp02dracamilag91% (11)
- Sistema digestivo embriologíaДокумент6 страницSistema digestivo embriologíasandra acostaОценок пока нет
- Sistemas digestivo avesДокумент10 страницSistemas digestivo avesdaniel cedeñoОценок пока нет
- Envejecimiento Gatrointestinal - FisiologiaДокумент23 страницыEnvejecimiento Gatrointestinal - FisiologiaCarol LeivaОценок пока нет
- Evaluación Del Apgar Quirúrgico en La Predicción de Complicaciones y Muerte Perioperatoria - Análisis PDFДокумент10 страницEvaluación Del Apgar Quirúrgico en La Predicción de Complicaciones y Muerte Perioperatoria - Análisis PDFDiego Alexis Castillo RamosОценок пока нет
- Puzzle AnatomíaДокумент15 страницPuzzle AnatomíaJoselito GarciaОценок пока нет