Академический Документы
Профессиональный Документы
Культура Документы
Aparato Urinario
Загружено:
Dariiana Benavides100%(1)100% нашли этот документ полезным (1 голос)
167 просмотров11 страницRESUMEN DEL APARATO URINARIO, DEL LIBRO HISTOLOGIA DE GENESER.
Оригинальное название
aparato urinario
Авторское право
© © All Rights Reserved
Доступные форматы
DOCX, PDF, TXT или читайте онлайн в Scribd
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документRESUMEN DEL APARATO URINARIO, DEL LIBRO HISTOLOGIA DE GENESER.
Авторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате DOCX, PDF, TXT или читайте онлайн в Scribd
100%(1)100% нашли этот документ полезным (1 голос)
167 просмотров11 страницAparato Urinario
Загружено:
Dariiana BenavidesRESUMEN DEL APARATO URINARIO, DEL LIBRO HISTOLOGIA DE GENESER.
Авторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате DOCX, PDF, TXT или читайте онлайн в Scribd
Вы находитесь на странице: 1из 11
UNIVERSIDAD JUAREZ
DEL ESTADO DE
DURANGO
FACULTAD DE CIENCIAS DE LA SALUD
HISTOLOGIA II
APARATO URINARIO
DR. MANRIQUEZ
17 DE MARZO DEL 2018
El aparato urinario humano comprende los dos riñones, los dos uréteres, la
vejiga urinaria y la uretra. Los riñones producen la orina, que es transportada por
la vejiga.
Los riñones separan la mayor parte de los productos de excreción metabólicos del
organismo y sustancias extrañas. Los riñones son de gran importancia en la
regulación del volumen del líquido extracelular y de la cantidad del agua del
organismo. Tienen una función endocrina, dado que secretan dos hormonas al
torrente sanguíneo, la eritropoyetina, que estimula la formación de eritrocitos en la
medula ósea y la renina, de importancia en la regulación de presión arterial.
El sistema filtrante está formado por glomérulos y, a través del proceso de filtración
glomerular, se produce un ultra filtrado del plasma sanguíneo. La composición del
ultra filtrado se modifica durante el pasaje a través del sistema tubular. El producto
final de estos procesos es la orina.
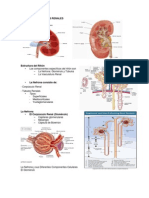
Riñones
Cada riñón pesa 150 gr y mide alrededor de 3x6x12 cm. El riñón está rodeado por
una capsula de tejido conectivo colágeno denso. Sobre el borde medial se
encuentra una incisura, el hilio renal conforma el tallo renal, que nace el hilio y se
continua hacia el interior del riñón en un espacio con forma de cuña, los senos
renales, en él se ramifica por la pelvis en 2-3 cálices mayores que, a su vez se
dividen en 8 cálices menores.
Después de cortar un riñón en sentido paralelo a la superficie se observa que el
parénquima está compuesto por una corteza y una medula. La corteza presenta un
aspecto rojo oscuro, granulado. Rodea por completo la medula y envía
prolongaciones, las columnas renales. La medula tiene casi el doble de espesor
de la corteza y se compone de estructuras más claras, las pirámides renales,
separadas por columnas renales. Los ápices o papilas renales se ubican cada una
en un cáliz menor, con forma de embudo. La orina abandona el riñón desde la punta
de la papila, que esta perforada por unos 250 orificios pequeños, esta zona
perforada se denomina área cribosa.
El riñón se divide en lóbulos, cada uno formado por una pirámide renal y la
sustancia cortical que la rodea. Desde la punta de la pirámide irradian delgadas
estriaciones paralelas de sustancia similar a la medular, los rayos medulares hacia
la corteza. Un lobulillo contiene un rayo medular con el tejido cortical circundante;
se denomina laberinto cortical.
La unidad funcional renal está conformada por el nefron y los tubos colectores
correspondientes, que representan el parénquima renal.
Nefron.
Cada nefron comienza en un extremo ciego, ensanchado, invaginado por un ovillo
capilar, por lo que se forma una pequeña estructura redondeada denominada
corpúsculo renal. Desde allí parte una porción tubular, que se puede dividir en
varios sectores. La primera porción se denomina túbulo proximal y presenta una
parte arrollada o pars convolulta y una parte recta, que se comunica con la pars
recta del túbulo distal a través del segmento delgado. Este continua con una parte
sinuosa, pars convoluta después de atravesar la región de la macula densa.
El corpúsculo renal y la parte contorneada de los túbulos proximal, el segmento
delgado y la parte recta del túbulo distal conforman en asa de Henle.
Los corpúsculos renales de los nefrones corticales se localizan en la parte externa
de la corteza. Los corpúsculos renales de los nefrones yuxtamedulares se
localizan en la parte profunda de la corteza, cerca de la médula.
Los nefrones se vacían en los tubos colectores que llegan al área cribosa de la
papila después de atravesar los rayos y las pirámides medulares.
Corpúsculo renal. Representa la primera porción ensanchada del nefron. Es
redondeada y mide unos 200 um. Los corpúsculos renales se encuentran solo en la
corteza. Cada corpúsculo se compone de un ovillo capilar o glomérulo, redondeado
por una capsula de dos capas, la capsula de Bowman. La capa externa de la
capsula, o capa parietal forma el límite exterior del corpúsculo renal. La capa
interna, o capa visceral, recubre exactamente los capilares del glomérulo. El
espacio entre las dos capas se denomina espacio urinario. En uno de los polos del
corpúsculo renal, el polo urinario, el espacio capsular se comunica con la luz del
túbulo proximal. Opuesto al polo urinario se encuentra el polo vascular, al que
ingresa una arteriola aferente y egresa una arteriola eferente. La arteriola aferente
se divide dentro del corpúsculo renal en unas cinco ramas, cada una de las cuales
forma un cumulo de asas capilares anastomosadas o lobulillo. Los capilares de
todos los lobulillos se unen en una arteriola eferente.
La capa parietal de la capsula de Bowman está compuesta por epitelio plano
simple, que descansa sobre una membrana basal de espesor muy variable.
La capa visceral se compone de una única capa de células epiteliales, cuya
ultraestructura muestra una conformación muy compleja.
Las células se denominan podocitos. El cuerpo celular emite largas
prolongaciones primarias que se dividen en prolongaciones secundarias y
terciarias. Estas prolongaciones emiten gran cantidad de pedículos o pedicelos.
La Lámina basal o glomerular separa los pedículos de los podocitos del endotelio
capilar localizado en la cara interna de la lámina basal. Se detectan tres capas, una
intermedia mas electrodensa, la lámina densa, rodeada por capas más claras,
denominadas lámina rara interna y lamina rara externa.
Las células endoteliales de los capilares glomerulares presentan un citoplasma
muy aplanado, en donde existen numerosas frenestaciones de unos 70nm de
diámetro, que se ven ocluidas por un diafragma.
Barrera de filtración glomerular. Separa la sangre de los capilares glomerulares
del espacio capsular, por lo que se compone de endotelio capilar, lámina basal y
ranuras de filtración. Al formar el ultrafiltrado, la barrera detiene los elementos
figurados de la sangre y moléculas de gran tamaño.
La importancia de la carga se demuestra al observar que las moléculas con carga
negativa pasan con mayor dificultad de lo esperado. Por el contrario, las moléculas
con carga positiva pasan con mayor facilidad, debido a la atracción electroestática.
La filtración glomerular total para ambos riñones es de alrededor de 125ml por
minuto, de los cuales 124 ml se reabsorben en los túbulos, por lo que se produce 1
ml de orina por minuto, es decir alrededor de 1500 mL por día.
La región mesangial, una zona de tallo, desde donde parten las asas capilares. La
microscopia electrónica ha confirmado la presencia de un tercer tipo celular
glomerular, la célula mesangial, incluida en la matriz mesangial extracelular.
Porción tubular del nefron. El nefron se compone de un corpúsculo renal y una
poción tubular.
Túbulo proximal. Está compuesto por dos porciones, la pars convoluta y la pars
recta, que conforman la primera parte del asa de Henle. La pars convoluta se
encuentra solo en la corteza, donde presenta numerosas sinuosidades y luego pasa
a la pars recta, que desciende en un rayo medular y luego se continúa en la medula
a diferentes profundidades.
La pared está formada por una única capa de células cilíndricas bajas, con
citoplasma muy eosinofilos y un núcleo central redondeado. Es características la
presencia de un ancho borde luminar de cepillo. Las células están relacionadas
mediante complejos de contacto yuxtaluminares, en los que se localiza zonulae
occludentes justo por debajo de la luz. Las fositas recubiertas las vacuolas, los
túbulos apicales densos y los lisosomas conforman, en conjunto el complejo
endocitico, muy activo en la absorción de proteínas. Mediante la filtración glomerular
se producen unos 180 ml de ultrafiltrado por día. Durante el pasaje por la porción
tubular del nefron y los tubos colectores se reabsorbe más del 99% del filtrado, que
en el caso del agua siempre tiene lugar por osmosis simple, mientras que las
sustancias sueltas son captadas por difusión facilitada, transporte activo o
endocitosis. En los tubulos terminales se reabsorbe alrededor del 70% del agua y
de los iones de sodio.
Solo se requieren bajos gradientes de concentración, dado que la membrana celular
apical del túbulo proximal es muy permeable para las moléculas de agua. Esto se
debe a la presencia de “canales de agua” que son proteínas de transporte de
membrana denominadas acuaporinas. En el túbulo proximal solo se encuentra la
acuaporina 1. Todas las proteínas se absorben por endocitosis en los túbulos
proximales, hay endocitosis mediada por un receptor, al menos para alguna de las
proteínas filtradas. El receptor de megalina se puede unir a varias sustancias, entre
ellas partículas lipoproteicas, ciertos fármacos, complejos vitamínicos con sus
transportadores plasmáticos y también albumina. También es denominado receptor
multiligando.
Segmento delgado. El asa de Henle consta de tres partes, la pars recta del túbulo
proximal, el segmento delgado y la pars recta del túbulo distal. En los nefrones
corticales con un segmento delgado corto, este se localiza en el segmento
descendente del asa de Henle. Los segmentos delgados largos de los nefrones
yuxtamedulares forman la curvatura del asa.
El segmento delgado está revestido por epitelio aplanado. Las células se mantienen
unidas por la zonulae occludentes yuxtaluminares.
Túbulo distal. Se compone de una pars recta, una macula densa y una pars
convoluta.
La pars recta representa la tercera parte del asa de Henle. Con microscopia
electrónica se observa que las interdigitaciones son numerosas y laterales y cerca
de la luz se encuentra la zonulae occludentes. En la superficie luminar se
encuentran escasa microvellocidades.
La macula densa es una placa celular alargada formada por células del túbulo
distal, que en la transición entre la pars recta y la pars convoluta está muy cerca de
la región mesangial extraglumerular.
La pars convoluta se extiende desde la macula hasta el comienzo del túbulo
colector. Sus células son cubicas y se mantienen unidas mediante la zonulae
occludentes. Carece de canales de agua y es casi impermeable para este
elemento.
Tubos colectores
En la parte externa de la medula no se reciben aferentes, mientras que los tubos
colectores de la porción interna de la medula se fusionan con otros colectores. De
este modo se forma la última porción, el conducto papilar, que recorre la papila y
desemboca formando el área cribosa.
Existen dos tipos celulares, de los cuales las células principales aparecen en el
mayor número y presentan citoplasma muy claro; entre ellas se encuentra una
menor cantidad de células intercalares, con citoplasma más oscuro.
La concentración de la orina tiene lugar en los tubos colectores, dado que allí la
permeabilidad al agua es muy elevada, como consecuencia de la presencia de
canales de agua compuestos por acuaporina 2. La cantidad de acuaporina 2
depende de la hormona antidiurética (ADH) hipofisaria, por lo que esta hormona
controla la permeabilidad del agua de los tubos colectores. Si hay concentración
elevada de ADH en la sangre de los tubos colectores son muy permeables al agua,
mientras que en ausencia son casi impermeables.
El péptido natriuretico auricular (ANP) también ofrece efecto regulador sobre la
eliminación de sodio en los tubos colectores corticales, dado que inhibe los canales
iónicos de sodio en la membrana luminar celular de las células principales, lo cual
causa mayor eliminación de sodio por la orina.
Aparato yuxtaglomerular.
Las células yuxtaglomerulares aparecen en la pared de las arteriolas aferentes
cuando esta se acerca al glomérulo. Su citoplasma presenta gránulos que contienen
la enzima renina o su precursor. Función secretora de proteínas.
Las células mesangiales extaglomerulares se continúan con las células
mesangiales intraglomerulares, a las que se asemejan.
La macula densa está en contacto con las células yuxtaglomerulares.
La función del aparato yuxtaglomerular es la producción y secreción de renina. Esta
enzima proteolítica escinde la proteína plasmática angiotensinogeno a
angiotensina I, que se transforma en angiotensina II, por acción de la enzima
converidora de angiotensina.
Irrigación sanguínea.
Arterias. Cada riñón recibe de la aorta una arteria renal, que se divide en el hilio en
cinco arterias segmentarias. En consecuencia si una arteria segmentaria queda
ocluida el segmento renal sufre necrosis con infarto hemorrágico. En el seno renal
las arterias segmentarias dan origen a las arterias interlobulares, que emiten
ramos hacia el parénquima renal de las columnas renales. Estas se ramifican para
dar origen a las arterias arciformes. Cada arteria arciforme emite arterias
interlobulillares durante su recorrido que ingresan en la corteza entre los rayos
medulares. Estas, emiten las arteriolas aferentes, que irrigan los corpúsculos
renales y dormán los glomérulos. Luego abren una red capilar peritubular que
irriga a los túbulos contorneados proximales y distales circundantes.
El recorrido venoso también es diferente en la corteza y en la medula. En la corteza
la mayoría de los capilares se vacían desde el plexo cortical directamente en las
venas interlobulillares, luego estas en las venas arciformes. Las venas
arciformes drenan en las venas interlobulares, que se unen para formar la vena
renal.
El drenaje venoso de la medula se produce a través de los vasos rectos
ascendentes.
Vías linfáticas.
En el riñón, las vías linfáticas acompañan el sistema arterial, dado que comienzan
como capilares linfáticos ciegos en el tejido conectivo que conecta las arterias
interlobulillares. También se encuentran vías linfáticas en la capsula y justo por
debajo de esta.
Inervación.
Provienen del plexo celiaco y son casi con exclusividad adrenérgicos, aunque el
nervio vago también contribuye con fibras colinérgicas. Salvo el aparato
yuxtaglomerular, ni los glomérulos ni los lóbulos reciben inervación alguna.
Vías urinarias.
La orina pasa desde el área cribosa de las papilas a los cálices menores y de allí
a los cálices mayores, la pelvis renal y, mediante el uréter, a la vejiga, desde
donde es eliminada por la uretra.
Características histológicas de las vías urinarias excretoras.
Son similares salvo en la uretra. La pared se compone de tres capas:
Túnica mucosa. La mucosa esta revestida por epitelio de transición, que solo
aparece en las vías urinarias excretoras y se suele denominar urotelio. Este, se
compone de varias capas celulares, de las cuales las basales son cubicas a
cilíndricas. El urotelio es muy poco permeable, por lo que la orina no sufre
modificaciones de importancia durante el pasaje por las vías urinarias excretoras.
La lámina propia está compuesta por tejido conectivo colágeno denso.
La mucosa está muy plegada en estado contraído, pero con la dilatación del órgano
desaparecen los pliegues.
Túnica muscular. Por lo general está compuesta de una capa longitudinal interna
y una capa externa de células musculares. La orina es transportada a través del
uréter a través del uréter por ondas peristálticas dirigidas hacia la vejiga.
En la zona del trígono vagal se suele describir un esfínter interno, el “musculo del
esfínter vesical”, una musculatura vesical lisa. Durante el vaciamiento vesical se
contraen las capas musculares de la pared vesical, por lo que se denominan en
conjunto “musculo detrusor vesical”.
Uretra.
La estructura de la uretra es diferente en el hombre y en la mujer.
Uretra femenina. Epitelio variable con predominio del epitelio plano estratificado.
Por lo general, cerca de la vejiga se observa un epitelio de transición y también en
algunas zonas epitelio cilíndrico seudoestratificado o estratificado. A menudo se
encuentran las glándulas de Littré.
La mucosa está rodeada por una capa longitudinal, en su mayor parte, de
musculatura lisa, que está rodeada por un esfínter de musculatura estriada, en el
diafragma urogenital, el musculo del esfínter uretral.
Uretra masculina. Anatómicamente está dividido en tres partes:
La porción prostática de la uretra que recorre la próstata, recibe la
desembocadura de los conductos excretores, además de que en su pared posterior
se encuentra el coliculo seminal. Y en la punta de este desemboca el utrículo
prostático. Los conductos eyaculadores desembocan a los lados de este. Esta
porción esta revestida por epitelio de transición y está muy vascularizada en su parte
profunda.
La porción membranosa de la uretra se extiende desde la próstata hasta el bulbo
del pene, por lo que atraviesa el diafragma urogenital. El revestimiento epitelial es
seudoestratificado o cilíndrico estratificado.
La porción esponjosa de la uretra recorre el pene rodeada por el cuerpo
esponjoso de la uretra. En el bulbo del pene se encuentra un ensanchamiento de la
luz, que luego se estrecha hasta el glande del pene, donde la luz vuelve a
ensancharse y forma la fosa navicular.
Cuestionario
1. ¿Cuáles son las dos hormonas que los riñones secretan hacia el torrente
sanguineo’
La eritropoyetina y la renina (importancia en la regulación de la presión arterial).
2. ¿por cuales estructuras son separadas laspiramides renales?
Por las columnas renales.
3. ¿desde que estructura la orina abandona el riñon?
Desde la punta de la papila.
4. ¿Qué son los rayos medulares?
Delgadas estriaciones paralelas de la sustancia similar a la medular irradiadas
desde cada base de pirámide hacia la medula.
5. ¿en donde se localizan los corpúsculos renales de los nefrones
yuxtamedulares?
En la parte profunda de la corteza, cerca de la medula.
6. ¿Qué estructuras del corpúsculo renal recubre la capa viceral de este?
los capilares de glomérulo.
7. ¿Cómo se le llama a la zona del tallo, desde donde parten las asas capilares
de los lobulillos?
Región mmesangial.
8. ¿Cuál es el promedio del ancho de las ranuras de filtración que se encuentran
entre los pediculos de los podocitos?
35nm
9. ¿Cuáles son los componentes de la lamina densa que es una capa de la
lamina basal glomerular del corpúsculo renal?
Un reticulado filamentoso de colágeno tipo IV y laminina.
10. Menciona los 3 componentes de la barrera de filtración glomerular de el
corpúsculo renal:
Endotelio capilar, lamina basal y ranuras de filtración.
11. ¿Cuál es el tamaño con el que las moléculas pueden pasar con total libertad
a través de la barrera de filtración glomerular?
Hasta 4nm.
12. ¿por cual motivo la albumina no puede pasar a través de la barrera de
filtración glomerular’
Por su carga negativa.
13. ¿Qué tipo de epitelio reviste la porción membranosa de la uretra?
Seudoestratificado o cilíndrico estratificado.
14. ¿Qué estructura desemboca en la punta del coliculo seminal?
Utrículo prostático.
15. ¿Qué es el utrículo prostático?
Un divertículo ciego que desemboca en la punta del coliculo seminal
16. ¿Por qué en la uretra femenina falta la túnica adventicia?
Porque la capa de tejido conectivo de la vagina actua como tal.
17. ¿Cuáles son los 3 tipos de epitelio en la uretra femenina?
Epitelio plano estratificado, epitelio de transición y epitelio cubio
seudoestratificado o estratificado.
18. ¿ de cuantas capas celulares es el urotelio en los calices?
2-3 capas celulares
19. ¿con que tipo de fibras contribuye el nervio vago a la inervación de los
riñones?
Fibras colinérgicas.
20. ¿Qué forma tiene el haz vascular en el que cada arteriola eferente
yuxtamedular se divide?
Forma de cola de caballo
21. ¿Cuál es el nombre de las arterias que irriga los corpúsculos renales?
Arteriolas aferentes.
22. ¿a nivel de que estructuras se da origen a las arterias arciformes?
De cada pirámide.
23. ¿Cuál es el nombre de la enzima que es la responsable de la transformación
de la angiotensina I en angiotensina II?
Enzima convertidora de angiotensina.
24.¿que efecto tiene el ANP (péptido natriuderetico auricular) en los tubos
renales colectores corticales?
Regulador sobre la eliminación del sodio.
15. ¿Cuál es la porción mas larga del nefron?
El túbulo proximal.
Вам также может понравиться
- AnatomíaДокумент66 страницAnatomíaMarìa Daniela ZambranoОценок пока нет
- Coagulación Para Todos: Medicina Para TodosОт EverandCoagulación Para Todos: Medicina Para TodosРейтинг: 4.5 из 5 звезд4.5/5 (3)
- histologia riñones puntosДокумент13 страницhistologia riñones puntosgabriela escobarОценок пока нет
- Anemia Para Todos: Medicina Para TodosОт EverandAnemia Para Todos: Medicina Para TodosРейтинг: 3 из 5 звезд3/5 (1)
- Aparato Urinario Marco TeòricoДокумент18 страницAparato Urinario Marco TeòricoAlxAgorОценок пока нет
- Sistema Urinario Histologia Uabp 1Документ7 страницSistema Urinario Histologia Uabp 1lua robertiОценок пока нет
- Tejido MuscularДокумент9 страницTejido MuscularDaniela HeLoОценок пока нет
- Formato Trabajo de Practicas y de TeoriaДокумент7 страницFormato Trabajo de Practicas y de TeoriaMARIA RENE MIRANDA VILLARROELОценок пока нет
- RiñonesДокумент4 страницыRiñoneskanousitaОценок пока нет
- Atencion de Enfermeria Al Paciente Renal Corregido ANATOMIA Y FISIOLOGIAДокумент100 страницAtencion de Enfermeria Al Paciente Renal Corregido ANATOMIA Y FISIOLOGIAJosé RamirezОценок пока нет
- Resumen Sistema UrinarioДокумент6 страницResumen Sistema UrinariogabrielledeluqОценок пока нет
- Resumen UrinarioДокумент5 страницResumen UrinarioValeria Belén SantanderОценок пока нет
- Tejido MuscularДокумент9 страницTejido MuscularAndrea HernandezОценок пока нет
- Material de Apoyo Al Estudio Del Aparato UrinarioДокумент19 страницMaterial de Apoyo Al Estudio Del Aparato UrinarioEsmeraldaОценок пока нет
- Histologia - Resumen de Aparato UrinarioДокумент11 страницHistologia - Resumen de Aparato UrinarioValeria MéndezОценок пока нет
- Cs. Biológicas - Sist. RenalДокумент59 страницCs. Biológicas - Sist. RenalAna belen GomezОценок пока нет
- Morfofisiologia Humana IIДокумент18 страницMorfofisiologia Humana IIDanna TorrellesОценок пока нет
- Histología Del RiñonДокумент6 страницHistología Del RiñonKarime LopezavilaОценок пока нет
- Tema 12 Ap RenalДокумент7 страницTema 12 Ap Renallaura.r.martinez1Оценок пока нет
- RIÑONESДокумент9 страницRIÑONESEstibaliz Carmona BerriosОценок пока нет
- Histofisiologia Del Sistema RenalДокумент6 страницHistofisiologia Del Sistema RenalGrecia VelizОценок пока нет
- Tarea 2 Primer Parcial UroanalisisДокумент8 страницTarea 2 Primer Parcial UroanalisisAmdres AlmonteОценок пока нет
- Histología Sistema UrinarioДокумент3 страницыHistología Sistema UrinarioManuel ArtilesОценок пока нет
- Apuntes Nefro (Principal)Документ120 страницApuntes Nefro (Principal)Crixalis 145Оценок пока нет
- Resumen Renal Histologia 2Документ6 страницResumen Renal Histologia 2Ernesto Jose Angulo CumareОценок пока нет
- Manual de exploración urinariaДокумент80 страницManual de exploración urinariacampsar50% (2)
- Elementos de La Función RenalДокумент8 страницElementos de La Función RenalFlorencia BarsiОценок пока нет
- Anatomia y Fisiologia Del RiñonДокумент70 страницAnatomia y Fisiologia Del RiñonNorberto GarciaОценок пока нет
- Histología de La NefronaДокумент3 страницыHistología de La NefronaLuis Alfredo Camacho ZambranoОценок пока нет
- Resumen NefronaДокумент7 страницResumen NefronaLaishaОценок пока нет
- Sistema RenalДокумент9 страницSistema Renalehtoledoc2127100% (2)
- RIÑÓNДокумент7 страницRIÑÓNParker GreenОценок пока нет
- Aparato Urinario 199910 DownloableДокумент8 страницAparato Urinario 199910 DownloableFrank FQОценок пока нет
- AparatoUrinario7págДокумент8 страницAparatoUrinario7págFrank FQОценок пока нет
- Tema 10. Aparato UrinarioДокумент14 страницTema 10. Aparato UrinarioanahitamarОценок пока нет
- Estructura de Los RiñonesДокумент16 страницEstructura de Los RiñonesKathy AmoradiosОценок пока нет
- Sistema UrinarioДокумент12 страницSistema UrinarioosmitsalazarОценок пока нет
- Histologia Del RiñonДокумент49 страницHistologia Del RiñonLuis AvalosОценок пока нет
- Anatomia RenalДокумент6 страницAnatomia RenalBrian CardenasОценок пока нет
- Cuestionario n12Документ4 страницыCuestionario n12Luciana Rivasplata CastroОценок пока нет
- Generalidades de Los RiñonesДокумент12 страницGeneralidades de Los RiñonesMariaAlexandraPinoОценок пока нет
- Estructura y función del sistema urinarioДокумент15 страницEstructura y función del sistema urinarioJulissa FloresОценок пока нет
- Sistema RenalДокумент9 страницSistema RenalMaferОценок пока нет
- La Mucosa Del Uréter Esta Revestido Por Un Epitelio de Transición Que Descansa Sobre La Lamina Propia de Tejido ConectivoДокумент3 страницыLa Mucosa Del Uréter Esta Revestido Por Un Epitelio de Transición Que Descansa Sobre La Lamina Propia de Tejido ConectivoYonger Leandro Guilarte DuranОценок пока нет
- Nefrectomia, Trabajo FinalДокумент15 страницNefrectomia, Trabajo FinalJose Lopez De [OssioОценок пока нет
- 11 Aparato Urinario - Apunte de CátedraДокумент9 страниц11 Aparato Urinario - Apunte de CátedraLuz OlivaОценок пока нет
- Sistema UrinarioДокумент5 страницSistema UrinarioIaraОценок пока нет
- ANATOMIAДокумент6 страницANATOMIAMontserrat ZaldoОценок пока нет
- Principal UroДокумент253 страницыPrincipal UroAriel GuerreroОценок пока нет
- Taller de Sistema UrinarioДокумент11 страницTaller de Sistema UrinarioCiro fernando Estrada DazsОценок пока нет
- _urinarioДокумент37 страниц_urinarioHilary PérezОценок пока нет
- Sistema Urinario-1Документ10 страницSistema Urinario-1Maria CejasОценок пока нет
- Anatomía Macroscópica y Microscópica Del RiñónДокумент7 страницAnatomía Macroscópica y Microscópica Del RiñónKarina Del Valle0% (1)
- Sistema UrinarioДокумент5 страницSistema UrinarioPaula ElvazОценок пока нет
- Anatomia y Fisiologia Renal para EnfermerasДокумент172 страницыAnatomia y Fisiologia Renal para EnfermerasMaria Camila Ramírez Gutiérrez100% (1)
- Histo Resumen UrinarioДокумент6 страницHisto Resumen UrinarioNOHELY JOLI AYALA YABARОценок пока нет
- Histologia - Sist Urinario RossДокумент5 страницHistologia - Sist Urinario RossCandela SosaОценок пока нет
- Resumen Renal Histologia 2Документ6 страницResumen Renal Histologia 2sarahyОценок пока нет
- Papel social del médicoДокумент10 страницPapel social del médicoDariiana BenavidesОценок пока нет
- Exposicio Cap 7 FisioДокумент18 страницExposicio Cap 7 FisioDariiana BenavidesОценок пока нет
- Trastornos Del Espectro AutistaДокумент33 страницыTrastornos Del Espectro AutistaDariiana Benavides100% (1)
- Areas QuirurgicasДокумент68 страницAreas QuirurgicasDariiana BenavidesОценок пока нет
- TRADUCCIÓNДокумент23 страницыTRADUCCIÓNDariiana BenavidesОценок пока нет
- Transtornos PsicobiologicosДокумент25 страницTranstornos PsicobiologicosDariiana Benavides100% (1)
- El Ojo IIДокумент24 страницыEl Ojo IIDariiana BenavidesОценок пока нет
- Cirugia para El Estudiante y El Medico General PDFДокумент827 страницCirugia para El Estudiante y El Medico General PDFAlan EduardoОценок пока нет
- Expansión de Repeticiones InestablesДокумент10 страницExpansión de Repeticiones InestablesDariiana BenavidesОценок пока нет
- Placenta y Membranas FinalДокумент32 страницыPlacenta y Membranas FinalDariiana BenavidesОценок пока нет
- Plenaria 7Документ2 страницыPlenaria 7Dariiana BenavidesОценок пока нет
- Tuberculosis PulmonarДокумент5 страницTuberculosis PulmonarDariiana BenavidesОценок пока нет
- El Sentido de La AudiciónДокумент8 страницEl Sentido de La AudiciónDariiana BenavidesОценок пока нет
- Teorías Del Origen de La VidaДокумент37 страницTeorías Del Origen de La VidaDariiana Benavides100% (1)
- Lactancia Materna ImpactoДокумент7 страницLactancia Materna ImpactoDariiana BenavidesОценок пока нет
- Piel HistoДокумент5 страницPiel HistoDariiana BenavidesОценок пока нет
- Disección Del RiñonДокумент13 страницDisección Del RiñonDanny Troya GomezОценок пока нет
- Fisiología RenalДокумент13 страницFisiología Renaljimmy_herp75% (4)
- DESEQUILIBRIO ELECTROLÍTICO Y ÁCIDO-BASE - MedicinaДокумент35 страницDESEQUILIBRIO ELECTROLÍTICO Y ÁCIDO-BASE - Medicinajosli garcia uzcateguiОценок пока нет
- DIURETICOSssДокумент17 страницDIURETICOSssPablo VallejoОценок пока нет
- FiltraciOn GlomerularДокумент62 страницыFiltraciOn GlomerularDANIEL ALEJANDROОценок пока нет
- Anatomía y funciones renalesДокумент9 страницAnatomía y funciones renalesOrlando BustillosОценок пока нет
- Informe de Laboratorio Diuréticos Pretell, Quezada, RamírezДокумент3 страницыInforme de Laboratorio Diuréticos Pretell, Quezada, RamírezJohann Pretell0% (2)
- Histologia - Sist Urinario RossДокумент5 страницHistologia - Sist Urinario RossCandela SosaОценок пока нет
- Histología Renal AMSДокумент23 страницыHistología Renal AMSAura María Salazar SolarteОценок пока нет
- Fluidoterapia Intravenosa Def PDFДокумент25 страницFluidoterapia Intravenosa Def PDFJose Antonio Menendez GallegoОценок пока нет
- Fisiopatología Lesión Renal AgudaДокумент105 страницFisiopatología Lesión Renal Agudakatherine Terezon100% (2)
- Practica RiñonДокумент4 страницыPractica Riñonmaricute851Оценок пока нет
- Free Preguntas FisioДокумент12 страницFree Preguntas FisioAlberto Jimenez DobladoОценок пока нет
- Histologia Del Sistema UrinarioДокумент86 страницHistologia Del Sistema UrinarioJosé BarretoОценок пока нет
- Sistema UrinarioДокумент32 страницыSistema Urinariofernanda tinajero100% (1)
- Sistema urinario humanoДокумент3 страницыSistema urinario humanoEduardo DannerОценок пока нет
- Aparato UrinarioДокумент34 страницыAparato UrinarioMirtha AtocheОценок пока нет
- Evidencia 2Документ7 страницEvidencia 2Paloma VargasОценок пока нет
- Mapa Conceptual Sodio Cloro AguaДокумент1 страницаMapa Conceptual Sodio Cloro AguaLesly Peinado TorresОценок пока нет
- Diuréticos: principales efectos y mecanismos de acciónДокумент8 страницDiuréticos: principales efectos y mecanismos de acciónSebastian DíazОценок пока нет
- DiuréticosДокумент43 страницыDiuréticosazmar3Оценок пока нет
- Transporte de Solutos y Agua en El Asa de HenleДокумент4 страницыTransporte de Solutos y Agua en El Asa de HenlePabloMrchОценок пока нет
- El Riñón - Presentación PDFДокумент13 страницEl Riñón - Presentación PDFLUZ MAYERLI VELANDIA MORALESОценок пока нет
- DiureticosДокумент8 страницDiureticoslucia mayaОценок пока нет
- Patologias RenalesДокумент98 страницPatologias RenalesDanya Vélez Rivera100% (1)
- Reabsorcion y SecrecionДокумент20 страницReabsorcion y SecrecionAsmr Dark MisteryОценок пока нет
- Formacion de La Orina - RiñonДокумент7 страницFormacion de La Orina - RiñonThaisha AlmeidaОценок пока нет
- A7 Fonseca Reyes FernandoДокумент4 страницыA7 Fonseca Reyes FernandoFernando Fonseca ReyesОценок пока нет
- Solemnes Fisiologia 12 y 3Документ15 страницSolemnes Fisiologia 12 y 3ignacia arteagaОценок пока нет
- Asa de HenleДокумент8 страницAsa de HenleJoseNeiserCastilloArrascueОценок пока нет