Академический Документы
Профессиональный Документы
Культура Документы
Traquiarritmias ENARM
Загружено:
Mario San Juan CarreñoОригинальное название
Авторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Traquiarritmias ENARM
Загружено:
Mario San Juan CarreñoАвторское право:
Доступные форматы
CARDIOLOGÍA
Trastornos
del
ritmo
II
Taquiarritmias
§ Los
mecanismos
arritmogénicos
son:
aumento
del
automatismo,
la
actividad
desencadenada
(pospotenciales)
y
la
reentrada
§ La
taquicardia
sinusal
se
caracteriza
por
FC
>100
lpm
con
eje
y
morfología
de
la
onda
P
normal
• Tratamiento:
• Tratar
las
causas
subyacentes
• β-bloqueadores
y
calcioantagonistas
para
control
de
la
FC
en
caso
de
taquicardia
sinusal
inapropiada
§ La
taquicardia
por
reentrada
intranodal
(TREIN)
es
una
taquicardia
regular,
de
complejos
QRS
estrechos
(<120ms)
con
frecuencia
ventricular
de
150-‐250
lpm,
donde
ondas
P
suelen
estar
ocultas
dentro
del
complejo
QRS
(intervalo
RP
<100ms),
o
en
su
porción
terminal
(pseudo-‐R´en
V1).
• Tratamiento:
• Paciente
estable:
• Maniobras
vagales
pueden
enlentecer
o
finalizar
esta
taquicardia
• Adenosina
6
mg
IV,
seguido
de
12
mg
IV,
si
no
hay
respuesta
• β-bloqueadores
o
calcioantagonistas
• Paciente
inestable*:
• Cardioversión
eléctrica
50-‐100
J
§ El
flutter
auricular
típico
es
el
resultado
de
un
circuito
de
macroreentrada
en
la
aurícula
derecha
(rotación
antihoraria),
y
se
caracteriza
por
ondas
negativas
en
“dientes
de
sierra”
en
las
derivaciones
inferiores
(DII,
DIII
y
aVF),
frecuencia
auricular
240-‐340
lpm
y
la
frecuencia
ventricular
tiene
una
relación
que
es
múltiplo
de
la
frecuencia
auricular
(75,
100,
150
lpm,
etc)
Dr José Luis Romero Ibarra
• Tratamiento:
• Estables:
• Control de frecuencia: β-‐bloqueadores, calcioantagonistas o digoxina
• Control del ritmo: Antiarritmicos clase IA y IC (ibutilida, flecainida y
propafenona) (en flutter atrial de reciente inicio y riesgo bajo de recurrencia)
• Anticoagulación a largo plazo (INR 2-‐3)
Inestables* o sin respuesta a tx médico:
• Cardioversión eléctrica 50-‐100 J (tratamiento más eficaz para revertir a ritmo
sinusal)
• Definitivo:
• Ablación por radiofrecuencia del istmo cavotricuspídeo (tasa de éxito >90%)
§ La fibrilación auricular (FA) se caracteriza por despolarizaciones auriculares desorganizadas y
una contracción auricular ineficaz. En el ECG hay ausencia de onda “p” (hay onda “f”) y el ritmo
ventricular es irregular (intervalo RR variable). La frecuencia auricular suele estar entre 400 y
700 lpm y se observa en el ECG como una línea basal ondulada.
§ Clasificación:
§ FA
aislada:
en
pacientes
sin
enfermedad
cardiopulmonar
§ FA
recurrente:
2
o
+
episodios
de
FA
§ FA
paroxística:
Remite
en
<7
días,
habitualmente
dura
<24
hr
§ FA
recurrente:
Contina
por
>7
días
y
revierte
con
cardioversión
eléctrica.
§ FA
permanente:
cuando
fracasa
la
cardioversión
eléctrica
o
farmacológica.
§ Se
asocia
con
edad
avanzada,
hipertensión,
valvulopatía,
insuficiencia
cardica
y
coronariopatía.
§ Tratamiento:
§ Estables:
§ Control
de
frecuencia:
β-‐bloqueadores,
calcioantagonistas
o
digoxina
§ Control
del
ritmo:
Antiarritmicos
clase
IA
y
IC
(ibutilida,
flecainida
y
propafenona).
En
FA
de
reciente
inicio
48
hr
y
riesgo
bajo
de
recurrencia.
§ Anticoagulación
a
largo
plazo
(INR
2-‐3).
Evaluar
riesgo
tromboembólico
(CHA2DS2-‐VASc
score)
vs
riesgo
hemorrágico
(HAS-‐BLEED
score):
para
FA
no
valvular
usar
el
índice
de
riesgo
CHA2DS2-‐VASc.
Si
es
≥2:
se
recomienda
anticoagulación
y
si
es
1
usar
anticoagulación
ó
aspirina,
y
si
es
0:
aspirina
325
mg
qd).
Se
considera
riesgo
hemorrágico
alto
si
HAS-‐BLEED
≥3.
Inestables*
o
sin
respuesta
a
tx
médico:
§ Cardioversión
eléctrica
120-‐200
J
§
§ Definitivo:
§ Ablación
con
catéter
con
aislamiento
de
vena
pulmonares
(tasa
de
éxito
≈70%)
Dr José Luis Romero Ibarra
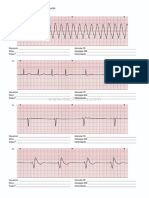
§ La taquicardia auricular tiene una morfología y eje de onda P diferente al ritmo sinusal, el
intervalo PR es normal o prolongado.
§ Tipos:
• TA bloqueada. En intoxicación digitálica y cardiopatas
• TA automática. En jovenes, es por foco automático
• TA multifocal. En neumópatas, suele tener FC 100-‐130 lpm, ondas P con 3 o +
morfología s diferentes y los intervalos P-‐P, P-‐R y R-‐R son variables:
• Tratamiento:
• Estables:
• Control
de
frecuencia:
β-‐bloqueadores,
calcioantagonistas
y
amiodarona
Inestables*:
• Cardioversión
eléctrica
100
J
Definitivo:
• Ablación
con
catéter
para
la
taquicardia
de
foco
automático
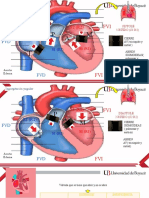
§ La
taquicardia
por
reentrada
aurículoventricular
se
caracteriza
por
un
circuito
de
reentrada
en
que
participa
el
nodo
AV
y
un
vía
accesoria
(haz
de
Kent).
(
Wolff-‐Parkinson-‐White)
§ a)
Ortodrómica
(95%):
Taquicardia
de
complejos
estrechos
que
utiliza
el
nodo
AV
como
rama
anterógrada
y
la
vía
accesoria
como
rama
retrógrada
§ b)
Antidrómica
(5%):
Taquicardia
de
complejos
anchos
que
utiliza
la
vía
accesoria
como
rama
anterógrada
y
el
nodo
AV
como
rama
retrógrada
Dr José Luis Romero Ibarra
• Tratamiento:
• Estables:
• QRS
≥120
ms:
Amiodarona,
sotalol,
procainamida
y
flecainida.
No
usar
Adenosina,
β-‐bloqueador,
Calcioantagonista
o
Digoxina
(ABCD)
(Riesgo
de
FV)
• Inestables*
o
sin
respuesta
a
tx
médico:
• Cardioversión
eléctrica
100
J
• Tx
de
mantenimiento:
• Pacientes
de
riesgo
bajo
y
asintomáticos:
Vigilancia
• Pacientes
de
riesgo
bajo
con
pocos
síntomas:
Propafenona,
Sotalol
o
Amiodarona
±
β-‐bloqueador
o
calcioantagonista
• Pacientes
de
riesgo
alto
o
sintomáticos:
Ablación
con
radiofrecuencia
(tasa
de
éxito
85-‐98%)
•
§ La
taquicardia
ventricular
se
define
como
3
o
+
complejos
QRS
de
origen
ventricular
con
FC
>100
lpm
.
La
TV
sostenida
dura
>30
s.
§ Los
criterios
de
Brugada
son
4:
• 1)
Ausencia
de
complejos
RS
en
las
derivaciones
precordiales
• 2)
Intervalo
QS
>100
ms
•
• 3)
Disociación
aurículoventricular
•
Dr José Luis Romero Ibarra
• 4) Criterio morfológico
•
§ Puede
haber
capturas
y
fusiones:
§
Captura
Fusión
§ Clínica:
palpitaciones,
disnea,
dolor
torácico,
síncope
y
muerte
súbita
§ Prevención
de
TV
y
muerte
súbita:
§ β-‐bloqueadores
§ Desfibrilador
automático
implantable
(pacientes
con
enfermedad
coronaria,
FEVI
<35%
y
TVMNS
o
TV
inducible)
§ Tratamiento:
§ Estable:
§ Amiodarona
150
mg
IV
en
100
cc
SS0.9%
p/10
min
y
continuar
con
infusión
1
mg/min
x
6
h
y
0.5
mg/min
x
18
hr
§ Inestable*:
§ Cardioversión
eléctrica
100
J
(TV
con
pulso)
§ Desfibrilación
eléctrica
200
J
(TV
sin
pulso)
• Taquicardia
helicoidal
o
torsades
de
pointes
es
una
taquicardia
ventricular
polimórfica
relacionada
con
la
prolongación
del
intervalo
QT
e
êMg++
(p.
ej:
amiodarona,
sotalol,
procainamida,
claritromicina,
quinolonas,
metadona,
cisaprida,
domperidona,
haloperidol,
voriconazol,
cloroquina
y
pentamidina)
§ Tratamiento:
§ Desfibrilación
eléctrica
200
J
+
1
g
MgSO4
IV
en
5
min
*Inestable:
alteraciones
de
alerta,
dolor
torácico,
hipotensión
y/o
signos
de
insuficiencia
cardiaca
aguda.
Dr José Luis Romero Ibarra
Dr José Luis Romero Ibarra
Вам также может понравиться
- Fisiologia UniventricularДокумент27 страницFisiologia UniventricularAdolfo Cardenas AguirreОценок пока нет
- Clase 30 - Valvulopatía MitralДокумент9 страницClase 30 - Valvulopatía MitralMaria Claudia Velasquez GarciaОценок пока нет
- PX Terminal y FamiliaДокумент30 страницPX Terminal y FamiliaBenjamin Fierro100% (1)
- Trastornos Motores EsofágicosДокумент5 страницTrastornos Motores EsofágicosPablo BosaОценок пока нет
- Resúmen CTO Digestivo y QX GeneralДокумент10 страницResúmen CTO Digestivo y QX GeneralJermaine Marlon RVОценок пока нет
- Dosis PediatricasДокумент11 страницDosis PediatricasCristian Rogel Castillo0% (1)
- Ficha Tecnica Desfibrilador Comen s8Документ6 страницFicha Tecnica Desfibrilador Comen s8DEPARTAMENTO TECNICOОценок пока нет
- Monitoreo Multimodal UcineuroqxДокумент29 страницMonitoreo Multimodal UcineuroqxjesusОценок пока нет
- Crisis Hipertensiva Maicol CortezДокумент38 страницCrisis Hipertensiva Maicol CortezMaicolCortezSandovalОценок пока нет
- Huszar Arritmias Booksmedicos - Org-Part 3Документ131 страницаHuszar Arritmias Booksmedicos - Org-Part 3Pablo Alfonso RodríguezОценок пока нет
- Familiograma AleДокумент3 страницыFamiliograma AleGrecia AlvarezОценок пока нет
- Manual de UrgenciasДокумент261 страницаManual de UrgenciasQaroo HiKari EnRiqz YaGamiОценок пока нет
- Ekg Patologico2Документ41 страницаEkg Patologico2Guillermo GutierrezОценок пока нет
- 3 Pai HasДокумент85 страниц3 Pai HasJefatura Clinica UMF7Оценок пока нет
- GPC 578 Antimicrobianos Aljarafe 2018 PDFДокумент555 страницGPC 578 Antimicrobianos Aljarafe 2018 PDFAlexka Silva CamachoОценок пока нет
- Acantosis NigricansДокумент9 страницAcantosis NigricansMario San Juan CarreñoОценок пока нет
- Protocolo de Codigo Ictus ExtrahospitalarioДокумент8 страницProtocolo de Codigo Ictus ExtrahospitalarioJoaquinManuelRodriguezAndreu100% (1)
- 01 - Protocolo de Evaluación PreanestésicaДокумент48 страниц01 - Protocolo de Evaluación PreanestésicaJonatan BracОценок пока нет
- 00 Anamnesis Medicina Interna V3Документ38 страниц00 Anamnesis Medicina Interna V3Pablo Jose Luces AlizaОценок пока нет
- Hemorragia Cerebral HipertensivaДокумент26 страницHemorragia Cerebral HipertensivaYuliana Rubi CastilloОценок пока нет
- DR Prieto 11vaДокумент30 страницDR Prieto 11vaOmar TorresОценок пока нет
- Valvulopatías ENARM PDFДокумент7 страницValvulopatías ENARM PDFbananascribdОценок пока нет
- Ada 2023 en EspañolДокумент298 страницAda 2023 en EspañolMelany Corporan DiloneОценок пока нет
- Resumen Infecciones Congenitas ENARMДокумент1 страницаResumen Infecciones Congenitas ENARMNatalia CvОценок пока нет
- Medicina Interna - Dr. PrietoДокумент224 страницыMedicina Interna - Dr. PrietoBenjamín Fernández50% (2)
- Referencias Bibliográfícas TesisДокумент5 страницReferencias Bibliográfícas TesisLionzordОценок пока нет
- Conacem Junio 2018Документ2 страницыConacem Junio 2018christine viviana medina martinez100% (1)
- Manifestaciones Cutáneas de Linfomas y LeucimiasДокумент66 страницManifestaciones Cutáneas de Linfomas y LeucimiasinnovaciondocenteОценок пока нет
- Repaso EUNACOM CardioДокумент9 страницRepaso EUNACOM CardioLuzma BertolottoОценок пока нет
- Neurocritico PDFДокумент10 страницNeurocritico PDFWhitney Calderón DíazОценок пока нет
- Toma de decisiones y principios éticos en la unidad de terapia intensivaОт EverandToma de decisiones y principios éticos en la unidad de terapia intensivaОценок пока нет
- Revista Chilena Enfermedades RespiratoriosДокумент59 страницRevista Chilena Enfermedades RespiratoriosByron SotoОценок пока нет
- Pediatria 1 ENARM 2020Документ25 страницPediatria 1 ENARM 2020Bonilla0% (1)
- Clasificación y Diagnóstico de La Diabetes - Estándares de Atención Médica en Diabetes - 2021 - Cuidado de La DiabetesДокумент27 страницClasificación y Diagnóstico de La Diabetes - Estándares de Atención Médica en Diabetes - 2021 - Cuidado de La Diabetesgabriel guanoluizaОценок пока нет
- Guia Enarm Puebla 2021Документ54 страницыGuia Enarm Puebla 2021Carlos MotaОценок пока нет
- Parcial UrgenciasДокумент17 страницParcial UrgenciasSofia RamirezОценок пока нет
- Mnemotecnias en NefrologíaДокумент3 страницыMnemotecnias en NefrologíaVico EdieОценок пока нет
- Sepsis2021 211027202126Документ17 страницSepsis2021 211027202126Natalia cardenasОценок пока нет
- Sepsis y Choque SépticoДокумент7 страницSepsis y Choque SépticoMarisol López Hernández100% (1)
- Definición, Clasificación, Etiología y Fisiopatología Del Shock en Adultos - UpToDateДокумент25 страницDefinición, Clasificación, Etiología y Fisiopatología Del Shock en Adultos - UpToDateNay Ortiz100% (1)
- Ecoe Especialidades 11Документ25 страницEcoe Especialidades 11Lenar AnthonyОценок пока нет
- UrgenciasinfectologicasДокумент66 страницUrgenciasinfectologicasPaula AlbarracínОценок пока нет
- Nvv19pntqmiqq9atijhi Signature Poli 170724230403Документ94 страницыNvv19pntqmiqq9atijhi Signature Poli 170724230403Diego Rosas CovarrubiasОценок пока нет
- Libro Casos Clinicos XXXVII Congreso SEMI XII Congreso SOMIVRAN PDFДокумент332 страницыLibro Casos Clinicos XXXVII Congreso SEMI XII Congreso SOMIVRAN PDFCarmen Chávez ColínОценок пока нет
- Dislipemias AmfДокумент12 страницDislipemias AmfMiguel RobresОценок пока нет
- Manual Formula Rio 2Документ33 страницыManual Formula Rio 2Boniek MolzamОценок пока нет
- Huszar Arritmias Booksmedicos - Org-Part 4Документ131 страницаHuszar Arritmias Booksmedicos - Org-Part 4Pablo Alfonso RodríguezОценок пока нет
- Consenso de Cardiologia PediatricaДокумент17 страницConsenso de Cardiologia Pediatricaapi-298931704Оценок пока нет
- Crisis Convulsivas FebrilesДокумент37 страницCrisis Convulsivas FebrilesEdwinOmarRosarioLeon100% (1)
- Melanoma y OtrosДокумент16 страницMelanoma y OtrosAnalí MeléndezОценок пока нет
- Casos Clínicos 1Документ4 страницыCasos Clínicos 1erika moralesОценок пока нет
- PublicationДокумент82 страницыPublicationAndrea Mercado BetanzoОценок пока нет
- Crisis HTA FisterraДокумент5 страницCrisis HTA FisterraLucia RosalesОценок пока нет
- Ideas Clave NeumoДокумент23 страницыIdeas Clave NeumoFroylan GalindoОценок пока нет
- Resumen Cardio EcoeДокумент97 страницResumen Cardio EcoeFrancisco SpОценок пока нет
- Gold 2020 Report PDFДокумент141 страницаGold 2020 Report PDFKaren100% (1)
- AsmaДокумент15 страницAsmaLe GoОценок пока нет
- Bayes de Luna (Cap 1 - 6)Документ43 страницыBayes de Luna (Cap 1 - 6)sarasaОценок пока нет
- Compilado Preguntas y Respuestas MedicinaДокумент32 страницыCompilado Preguntas y Respuestas Medicinajohnnyr27Оценок пока нет
- Guia Española Angina InestableДокумент13 страницGuia Española Angina InestableJorge Zambrano SanchezОценок пока нет
- 33 NeumoníaДокумент47 страниц33 NeumoníaJenn OZОценок пока нет
- Trastornos Del PotasioДокумент32 страницыTrastornos Del Potasiojrvg2007@gmail.comОценок пока нет
- Electrocardiograma PDFДокумент5 страницElectrocardiograma PDFSara MonrroyОценок пока нет
- Management of Pediatric Severe Traumatic Brain.8.en - EsДокумент11 страницManagement of Pediatric Severe Traumatic Brain.8.en - EsnadiaОценок пока нет
- Crisis Epileptica Irene OkДокумент39 страницCrisis Epileptica Irene OkOdilia Maritza Osorio RamirezОценок пока нет
- Programa ENARM UANL 2016Документ42 страницыPrograma ENARM UANL 2016Mario San Juan CarreñoОценок пока нет
- Apendice HДокумент1 страницаApendice HMario San Juan CarreñoОценок пока нет
- Apendice HДокумент1 страницаApendice HMario San Juan CarreñoОценок пока нет
- GRR SS-664-13 DX Y TX de Las Intox Opiaxceos y BenzodiacepinasДокумент16 страницGRR SS-664-13 DX Y TX de Las Intox Opiaxceos y BenzodiacepinasMario San Juan CarreñoОценок пока нет
- Alta Especialidad LeonДокумент1 страницаAlta Especialidad LeonMario San Juan CarreñoОценок пока нет
- Cto 6 HistologiaДокумент0 страницCto 6 HistologiaMario San Juan CarreñoОценок пока нет
- InternaДокумент21 страницаInternaAcem UneОценок пока нет
- HipopotasemiaДокумент10 страницHipopotasemiaConstanza Maria OvejeroОценок пока нет
- Semana 10-12 Pediatria (Dra Anali Lucas)Документ89 страницSemana 10-12 Pediatria (Dra Anali Lucas)Tony MartinezОценок пока нет
- CardiologiaДокумент161 страницаCardiologiaEmanuel PacoriОценок пока нет
- Pals Evaluacion 2Документ5 страницPals Evaluacion 2elizabeth.garmed95Оценок пока нет
- Infarto Agudo de MiocardioДокумент40 страницInfarto Agudo de MiocardioSamanta GomezОценок пока нет
- GPC Adecuacion de Hemodialsis Version Corta ExtensaДокумент57 страницGPC Adecuacion de Hemodialsis Version Corta ExtensaAngelaMorveliОценок пока нет
- Interpretación Del EkgДокумент25 страницInterpretación Del Ekgsolagne1403Оценок пока нет
- CCA y CCCДокумент38 страницCCA y CCCThiago VeríssimoОценок пока нет
- Curvas de Presión ArterialДокумент4 страницыCurvas de Presión ArterialNUTPYME SPAОценок пока нет
- Sindrome NefriticoДокумент8 страницSindrome NefriticoKaren K. Mendoza HernándezОценок пока нет
- Cardioversion y Desfibrilacion FinalДокумент15 страницCardioversion y Desfibrilacion FinalDavid Sandoval ChavezОценок пока нет
- Arritmias Seminario Dr. PedroДокумент32 страницыArritmias Seminario Dr. PedromerchristОценок пока нет
- Reanimación Cardiopulmona R en PediatríaДокумент69 страницReanimación Cardiopulmona R en PediatríaAndrea Torrico SiacaraОценок пока нет
- Acls AstritДокумент16 страницAcls AstritVERONICA PARI TOLAОценок пока нет
- Paciente Con Insuficiencia Renal Crónica Moderada y Descompensación Cardíaca SobreañadidaДокумент7 страницPaciente Con Insuficiencia Renal Crónica Moderada y Descompensación Cardíaca SobreañadidaNicolás TovarОценок пока нет
- AntiarritmicosДокумент50 страницAntiarritmicosAntonio Sánchez DehesaОценок пока нет
- Resumen - Estenosis AórticaДокумент4 страницыResumen - Estenosis AórticaRichard RosalesОценок пока нет
- Estratificacion Del Riesgo CardiovascularДокумент2 страницыEstratificacion Del Riesgo CardiovascularDelfina CastellaniОценок пока нет
- FfsdfsДокумент42 страницыFfsdfsFelipe MayGutiОценок пока нет
- 22-25. CardiomiopatíasДокумент2 страницы22-25. CardiomiopatíasPriromez PriromezОценок пока нет
- Test Cardio MirДокумент8 страницTest Cardio Mirroundeyes67Оценок пока нет
- Complicaciones Del Paciente Con Vasculopatia HipertensivaДокумент3 страницыComplicaciones Del Paciente Con Vasculopatia HipertensivaRoAn TorresОценок пока нет
- Resumen de TemasДокумент19 страницResumen de TemasCarlos Zehir Cárdenas RamírezОценок пока нет
- Nuevos Farmacos Antiarritmicos Tto Ptes ArritmiasvДокумент6 страницNuevos Farmacos Antiarritmicos Tto Ptes ArritmiasvIria MartinezОценок пока нет