Академический Документы
Профессиональный Документы
Культура Документы
Hipertension Pulmonar PDF
Загружено:
seba_garcia2003Оригинальное название
Авторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
Hipertension Pulmonar PDF
Загружено:
seba_garcia2003Авторское право:
Доступные форматы
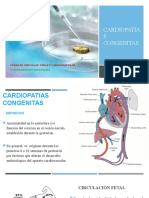
MODULO
PACIENTE CON Programa de Educación a Distancia
CARDIOPATÍA en Emergencias y Cuidados Críticos
HIPERTENSIÓN PULMONAR
CLAUDIA PEDRAZA- ALEJANDRA VECCHIO
HIPERTENSIÓN PULMONAR
Definición
S
e define como presión pulmonar media normal hasta 20 mmHg, dudosa o bordeline cuando se
encuentra una presión pulmonar media entre 21 y 25 mmHg y diagnóstico claro de hipertensión
pulmonar cuando se encuentra un valor de presión en la arteria pulmonar media superior a 25
mm Hg con una presión venocapilar pulmonar menor de 15 mmHg (1).
Clasificación (2,3)
1: Hipertensión arterial pulmonar (HAP)
1.1: HAP idiopática
1.2: Heredable
1.3: Inducida por drogas
1.4: Asociada a: -enfermedades del tejido conectivo
- HIV,
-hipertensión portal,
-Cardiopatias congénitas,
-esquitosomiasis,
-anemia hemolítica crónica
1.5: Hipertensión pulmonar persistente del recién nacido
1.6: Enfermedad veno - oclusiva pulmonar
SOCIEDAD ARGENTINA DE PEDIATRÍA
2
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
2: HP secundaria a enfermedad del corazón izquierdo:
-disfunción sistólica
-disfunción diastólica
-enfermedad valvular
3: HP debida a patología pulmonar y/o hipoxia
4: Hipertensión pulmonar tromboembólica crónica
5: HP por mecanismos multifactoriales no claros (desórdenes hematológicos, metabólicos)
HIPERTENSIÓN PULMONAR Y CARDIOPATÍAS CONGÉNITAS
Las Cardiopatias congénitas (CC) ocurren aproximadamente en 6 por 1000 nacidos vivos (4) y la mayoría
de ellos tienen riego de producir hipertensión pulmonar.
La HP puede tener funestas consecuencias, el grado de HP puede afectar de manera variable la
operabilidad y el pronóstico en las CC; por ejemplo los pacientes con corazón univentricular y cirugía
tipo Fontan pueden ser inoperables o sufrir efectos adversos debido al incremento en la resistencia
vascular pulmonar (RVP). Estos efectos son de menor magnitud en pacientes con fisiología biventricular
y buen funcionamiento de ambos ventrículos. Una presión media de la arteria pulmonar por encima
de 20 mmHg en pacientes biventriculares y de 15 mmHg en univentriculares es preocupante. Sin
embargo se debe tener en cuenta al momento de tomar una decisión que las RVP es el parámetro más
útil y más importante que el nivel absoluto de la presión en la AP. Por ejemplo, en un paciente con un
defecto grande a nivel ventricular o de las grandes arterias, las presiones en la circulación pulmonar y
sistémica se igualan, siendo la RVP el parámetro fisiológico que determina la operabilidad y el
pronóstico.
La RVP refleja la capacidad del lecho vascular pulmonar al flujo, lo que está determinado por el área
transversal del árbol vascular, que a su vez depende del número de vasos, del espesor y la reactividad
de las arterias y de las venas de la circulación pulmonar.
Una RVP mayor a 3 Unidades Wood es generalmente considerada elevada. En neonatos un gradiente
de SaO2 pre/postductal ≥ 5% o un gradiente de pO2 pre/postductal ≥ 15 son indicadores de
hipertensión pulmonar.
SOCIEDAD ARGENTINA DE PEDIATRÍA
3
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
En pacientes con un cortocircuito de izquierda a derecha a nivel ventricular o grandes vasos y alta
presión en arteria Pulmonar (AP) el reparo quirúrgico se realiza en general antes del año de vida,
comúnmente dentro de los primeros 6 meses de vida.
CLASIFICACION DE CARDIOPATIAS ASOCIADAS CON HTP
1. Cortocircuito izquierda-derecha (5)
- comunicación interventricular (CIV)
- persistencia de ductus arterioso (DAP)
- canal auriculo-ventricular (CAV)
- comunicación interauricular (CIA)
- anomalía total del retorno venoso pulmonar (ATRVP)
- anomalía parcial del retorno venoso pulmonar (APRVP)
2. Con hipertensión venosa pulmonar
- estenosis de las venas pulmonares
- cor triatriatum
- ATRVP obstructiva
- síndrome de corazón izquierdo hipoplásico (SCIH)
- atresia mitral, estenosis mitral o anillo supravalvular mitral
3. CC complejas con flujo sanguineo pulmonar aumentado y cianosis
- trasposición de los grandes vasos y comunicación interventricular (TGV y CIV)
- tronco arterioso
- atresia pulmonar con civ y colaterales
- algunas variantes de ventrículo único (VU) funcional: doble entrada de ventrículo izquierdo,
atresia tricuspídea con TGA, doble entrada de VD con corazón izquierdo hipoplásico.
Las lesiones cardiacas que tienen alto riesgo de desarrollar HP después de la cirugía son: (6)
Canal auriculo ventricular completo (CAVC)
Tronco arterioso
Anomalía total del retorno venoso pulmonar obstructiva
Transposición de las grandes arterias con comunicación interventricular(TGA + CIV)
SIndrome de corazón izquierdo hipoplásico (SCIH)
Comunicación interventricular no restrictiva (CIV)
SOCIEDAD ARGENTINA DE PEDIATRÍA
4
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
La HP aguda luego de una cirugía cardíaca ha sido asociada a una alta tasa de mortalidad. La mortalidad
al inicio de los 80 fue tan alta como del 71% pero mejoró significativamente con el uso de bloqueantes
α en el postoperatorio y con el monitoreo de la saturación venosa mixta. La incidencia de las crisis de
HP en el postoperatorio puede reducirse marcadamente si las operaciones se hacen a edad
temprana.(7)
El incremento en la presión de la AP inmediatamente después de la cirugía cardíaca ha sido atribuido
en parte a la derivación cardiopulmonar. El contacto de la sangre con la bomba de circulación
extracorpórea activa vías inflamatorias, causando una disfunción endotelial, reduciendo los niveles de
ON e incrementando los niveles de endotelina-1. En adición durante la derivación los pulmones reciben
perfusión inadecuada resultando en un daño pulmonar isquémico el cual se manifiesta como una
limitación de la oxigenación, disminución de la elasticidad pulmonar e incremento de la RVP y la
reactividad vascular pulmonar. La dilución y la ultrafiltración modificada pueden reducir los eventos de
HP después de la cirugía para cardiopatias congenitas, quizás en parte al causar una reducción en los
niveles de endotelina-1.
Las RVP aumentadas incrementan la post carga del ventrículo derecho, lo cual puede conducir a reducir
el volumen minuto cardíaco y llevar al paciente a un fallo de bomba global.
SOCIEDAD ARGENTINA DE PEDIATRÍA
5
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
MANIFESTACIONES CLINICAS
La presentación clínica de pacientes con CC e HTP depende de la lesión cardíaca específica, del tiempo
de evolución de la patología y de la fisiología consecuente.
En el periodo posnatal la resistencia vascular pulmonar esta elevada, limitando el flujo sanguíneo
pulmonar, por lo cual, las lesiones con cortocircuito izquierda-derecha y lesiones con VU común con
flujo sanguíneo pulmonar no restrictivo pueden no ser reconocidas en esta etapa.
La presión de la AP baja a un nivel menor de la mitad de la sistémica en los primeros días de vida, y
llega a niveles normales en las primeras 3 semanas de vida. Una vez que disminuyeron las RVP, el flujo
pulmonar aumenta y los pacientes desarrollan signos de flujo pulmonar aumentado y falla cardíaca
congestiva: taquipnea, taquicardia, transpiración excesiva, palidez, rechazo alimentario, piel pálida y/o
reticulada y mala perfusión. La obstrucción venosa pulmonar se manifiesta principalmente por
dificultad respiratoria y cianosis.
Crisis de Hipertensión Pulmonar
Es la elevación episódica de la resistencia vascular pulmonar a nivel sistémico o suprasistémico. Puede
disminuir el gasto cardíaco en pacientes con fisiología biventricular o producir hipoxemia extrema en
pacientes con fisiología univentricular. Puede ocurrir espontáneamente o en respuesta a estímulos
como aspiración traqueal, dolor o estrés. En ausencia de medición directa de la presión de la arteria
pulmonar, se puede identificar por:
- agitación
- palidez
- taquicardia
- aumento inexplicable de PAI
- hipotensión inexplicable
- desaturación
- acidosis metabólica
- ecocardiografía: medición del jet de regurgitación tricuspídea, del gradiente a traves del ductus,
valoración de la dilatación ventricular derecha, si existe.
SOCIEDAD ARGENTINA DE PEDIATRÍA
6
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
El Sindrome de Einsenmenger: se origina con el desarrollo de cambios vasculares irrevesibles que
conlleva a inversión del cortocircuito a través de las lesiones cardíacas, pasando a ser de derecha a
izquierda. Tienen cambios plexiformes y arteritis necrotizantes en el lecho vascular pulmonar. Se
presentan generalmente a partir de la adolescencia con disnea, cianosis, y signos de fallo cardíaco. La
progresión de la enfermedad lleva a disfunción ventricular derecha y muerte súbita debido a arritmias,
fracaso ventricular derecho refractario al tratamiento, hemoptisis (por infarto pulmonar o rotura de la
arteria pulmonar).
DIAGNÓSTICO
Para el diagnóstico de confirmación se utiliza:
ECOCARDIOGRAFÍA: permite estimar la presión arterial pulmonar deducida a partir de la insuficiencia
tricuspídea y detectar insuficiencia pulmonar, cortocircuitos y causas cardiológicas de HTP. Valora la
repercusión de la HTP (gravedad de la insuficiencia tricuspídea, dilatación de cavidades derechas,
función ventricular) y factores pronósticos.
CATETERISMO CARDÍACO: para confirmar el diagnóstico (medición directa de presión pulmonar),
valorar la gravedad del impacto hemodinámico, orientar el tipo de HTP (con gasto cardíaco normal o
reducido, una presión capilar pulmonar < 15 mmHg indica HTP precapilar y una PCP > 15mmHg indica
HTP poscapilar) y realizar prueba de vasoreactividad pulmonar.
Prueba de vasoreactividad pulmonar: valora la gravedad y la respuesta al tratamiento vasodilatador
con óxido nítrico inhalado o prostaciclina EV. Identifica a los pacientes suceptibles de responder a
vasodilatadores orales como los antagonistas de canales de calcio. En cardiopatías con HTP ayuda a
evaluar la posibilidad de cirugía, estando en general contraindicada en HTP areactiva y relación
resistencia vascular pulmonar/sistémica mayor de 1.
Desencadenantes de una crisis de hipertensión pulmonar:
Hipoxia
Acidosis
Hipotermia
Hipoglucemia
Dolor
Aspiración traqueal
SOCIEDAD ARGENTINA DE PEDIATRÍA
7
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
TRATAMIENTO
Objetivos:
-disminuir las resistencias vasculares pulmonares
-mantener una oxigenación adecuada
-mantener el gasto cardíaco
Terapia para disminuir las Resistencias Vasculares Pulmonares:
1) aumentar la paO2
2) aumentar el pH
3) minimizar presión intratorácica
CRISIS DE HTP AGUDA
1. Medidas generales
-Evitar los factores desencadenantes: fiebre, dolor, estrés, hipoxia.
-Sedación y analgesia: opiáceos y benzodiacepinas. Relajación muscular (8)
-Oxígeno y asistencia ventilatoria: conseguir normoxemia y normocapnia, evitando la acidosis con
parámetros lo menos agresivos posibles. PIM no excesiva en lo posible menor a 25 cm H2O
-Estabilidad térmica
- Mantener TA normal
- Expansión de la volemia
2. Vasodilatación pulmonar
- Alcalosis (pH arterial 7.4 - 7.5) (7)
SOCIEDAD ARGENTINA DE PEDIATRÍA
8
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
--Hiperventilación: es útil en el tratamiento inmediato de las crisis de HTP grave produciendo
una alcalinización rápida capaz de mejorar la perfusión pulmonar y disminuir la hipoxemia. La
hipocapnia mantenida puede producir disminución del flujo sanguíneo cerebral.
--Bicarbonato (0.5-1 mEq/kg/dosis): para mantener un pH de 7,5 normalizando la cifra de pCO2
evitando así los efectos sobre el flujo cerebral. En casos de crisis de HTP grave la administración de
bicarbonato suele requerir una hiperventilación moderada concomitante.
-Farmacos vasodilatadores.
--Óxido nítrico: (9) Terapia aceptada para el tratamiento de la hipertensión pulmonar en el post
operatorio cardiovascular. Tiene como ventaja la facilidad para ser administrado, tiene mínimos
efectos secundarios, como ventaja tiene la especificidad del lecho vascular pulmonar, disminuye los
shunt intrapulmonares, mejora el V/Q y la oxigenación arterial sistémica. Se utiliza en dosis entre 5-
20ppm. Por todo esto es el fármaco de elección en la hipertensión pulmonar aguda. Por vía inhalada
es el único vasodilatador pulmonar selectivo.
SOCIEDAD ARGENTINA DE PEDIATRÍA
9
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
Criterios para la administración de Óxido Nítrico:
Pacientes con catéter en arteria pulmonar: PAP media > 50% de la presión media sistémica
Algunos grupos lo indican en pacientes cuyas patologías tiene alto riesgo de desarrollar
hipertensión pulmonar en el post operatorio como por ejemplo el Tronco Arterioso, ATRVP,
etc.
En los casos de cirugía de by pass del ventrículo derecho (cirugía de Fontán) en el caso que no
tenga fenestra cuando el gradiente transpulmonar es mayor a 15 mmHg (gradiente entre AD y
AI), en los casos que se dejó fenestra se debe colocar óxido nítrico si el paciente tiene una SaO2
menor a 85% y/o un gradiente transpulmonar mayor a 10 mmHg.
Se debe comenzar con 20ppm y si se consigue la respuesta esperada se debe bajar la dosis hasta
obtener la menor dosis efectiva.
--Sildenafil: (inhibidor de la fosfodiesterasa) Se administra por VO a una dosis de 0,5-2
mg/kg/cada 6-8 hs. No hay suficiente evidencia para recomendarlo como terapia inicial en situación
aguda. Una única dosis de sildenafil a 0,4 mg/kg una hora antes de la retirada del óxido nítrico puede
prevenir el efecto rebote.
--Prostaciclina PGI2 (EPOPROSTENOL) se administra por vía endovenosa, la vida media es entre
20 y 25 minutos. Dosis de inicio 2-3 ng/kg/m en pauta ascendente según efecto y tolerancia (la dosis
suele oscilar entre 20 y 40 ng/kg/m). Precisa vía central. Los efectos adversos que se pueden presentar
son: infección del catéter, trombosis, rubor, náuseas y vómitos, diarrea, cefaleas, hipoxemia,
hipotensión, taquifilaxis, rebote.
--Adenosina: 0.05-0.1 IV inicialmente y máximo 50-150 mcg/kg/m EV
SOCIEDAD ARGENTINA DE PEDIATRÍA
10
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
--Prostaglandina E1 IV: 0,03-0,3 mcg/kg/m
--ECMO: reservada para casos refractarios.
TRATAMIENTO DE LA HTP CRONICA (10)
Medidas generales
-Oxigenoterapia: si es que requiere
-Hematocrito óptimo (el aumento de hematocrito mejora la oxigenación pero si es excesivo aumenta
la resistencia al flujo de sangre a traves de los pulmones). Por ello es necesario tratar la anemia y
realizar exanguinodilución en caso de policitemia sintomática con Hto mayor a 65%.
-Digoxina y diuréticos: (11) se utilizan como tratamiento de la insuficiencia cardíaca derecha. Evitar la
diuresis excesiva en la HTP grave con ventrículo derecho dependiente de precarga elevada.
-Anticoagulación: en adultos con HTP crónica, la anticoagulación aumenta la supervivencia, al
disminuir la incidencia de fenómenos trombóticos. En niños no se ha comprobado este efecto, pero
algunos autores recomiendan la warfarina manteniendo RIN entre 1,5-2,5 o Heparina de Bajo Peso
Molecular SC 0,5-1 mg/kg/d, particularmente en niños con insuficiencia cardíaca derecha grave.
-Limitar el ejercicio físico, evitar la exposición a las altitudes y fármacos con efectos adrenérgicos.
-Prevención de infecciones respiratorias.
Fármacos vasodilatadores
Indicados en el grupo 1, y contraindicados en la HTP secundaria a enfermedad de corazón izquierdo.
Antagonistas de calcio si la prueba de vasoreactividad es positiva y la respuesta es mantenida
y tolerada durante los primeros meses. Se produce tolerancia con el tiempo, precisando
asociación de otros fármacos.
Nifedipina: 0.25-0.5 mg/kg/8-12 hs VO ( máximo 30 mg dosis)
Diltiazem : 1.5-2 mg/kg/d cada 6-8 hs y aumentar a 3-6 mg/kg/d
SOCIEDAD ARGENTINA DE PEDIATRÍA
11
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
Sildenafil: (12) la dosis actualmente recomendada es 10 mg cada 8 hs en menores de 20kg y 20
mg cada 8 hs en los mayores de 20 kg
Antagonistas selectivos de receptores de endotelina
Bosentan VO: dosis inicial (1er mes): < 10 kg: 1-2 mg/kg 12 hs; 10-20 kg : 31,25 mg/24 hs; 20-
40: 62,50mg/24 hs; > 40kg: 125 mg/24 hs. Dosis de mantenimiento: < 10 kg: 2-4 mg/kg 12 hs;
10-20 kg : 31,25 mg/12 hs; 20-40: 62,50mg/12 hs; > 40kg: 125 mg/12 hs.
Sitaxentan: 100-500 mg 1-2 veces al día durante 12 semanas. Poca experiencia en niños.
Prostaciclina y análogos (13)
Epoprostenol (prostaciclina I2): indicada en los casos más graves. Es el único tratamiento que
ha demostrado aumento de la supervivencia. Precisa vía venosa central. Inicio: 2-3 ng/kg/m
en pauta ascendente y según tolerancia. En tratamiento crónico en niños puede necesitar 50-
80 ng/kg/m por tolerancia.
Iloprost inhalado: 6 mcg/kg/dosis cada 3 a 8 hs
Beraprost sódico vo: 1-2 mcg/kg/d en 3-4 dosis, poca experiencia en niños.
Teprostinil sódico: 1,25-10 ng/kg/m sc en infusión continua. Posible uso EV y en desarrollo la
administración nebulizada. Uso de entrada o conversión de EV a subcutáneo en niños que han
mejorado con epoprostenol y están estables. Produce dolor localizado en zona de inyección.
Otros tratamientos
Septostomía atrial: tratamiento paliativo para pacientes con HTP grave refractaria, fallo
cardíaco derecho refractario o síncopes recurrentes.
Trasplante pulmonar o cardiopulmonar: en HTP crónica grave refractaria.
BIBLIOGRAFIA
1. Hatano S, Strasser T. Primary Pulmonary Hypertension. Report on a WHO Meeting. Geneva: World
Health Organization; 1975. P 7-45.
2. Rich S, Rubin LJ, Abenhail L, et al. Executive summary from the World Symposium on Primary
Pulmonary Hypertension (Evian, France, September 6-10 1998). The World Health Organization
publication via the Internet. Aviableat: http//www.who.int/ncd/cvd/pph.html
3. Fishman AP. Clinical classification of pulmonary hypertension. Clin Chest Med.2001;22:385-391.
SOCIEDAD ARGENTINA DE PEDIATRÍA
12
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
4. Hoffman JL, Kaplan S. The incidence of congenital heart disease. J Am Coll Cardiol 2002;
39(12):1890-900
5.Weidman WH,Blount SG, Jr, DuShane JW, Gersony WM, Hayes CJ, Nadas AS. Clinical course in
ventricular septal defect. Circulation 1977;56(1 suppl):156-69.
6. Bando K, Turrentine MW, Sharp TG, Sekine Y, et al. Pulmonary hypertension after operations for
congenital heart disease: analysis of risk factors and management. J Thorac Cardiovasc Surg 1996;
112(6):1600-7
7. Gabriel F Diaz, Julio Sandoval, Augusto Sola. Hipertensión pulmonar en niños. Editorial Distribuna,
2011. Cap 10: 208-261.
8. Anthony C. Chang, Frank L. Hanley, Gil Wernovsky, David L. Wessel. Pediatric Cardiac Intensive
Care. 1998. Cap 32; 497-506
9. Ricardo Muñoz, Eduardo Da Cruz, Guillermo Palacio, Carlos Maroto. Cuidados críticos en
cardiopatías congénitas o adquiridas. Ed. Distribuna 2008. Cap 11; 121-129
10. Del Cerro MJ, Moreno A. Hipertension pulmonar en pediatría. Hipertension pulmonar en
cardiopatias congénitas. Libro de protocolos de la Sociedad Espanola de Cardiología Pediátrica y
Cardiopatías congénitas
11. Hervias, Mónica. Manual de anestesia para el manejo de pacientes con cardiopatia congénita.
Editorial Aymon, 2009.Cap 6 199-218
12. Sergio V Perrone. Estrategias terapéuticas en el tratamiento de la Hipertensión arterial pulmonar.
Insuficiencia cardiaca, Vol. 4, N°1, 2009.
13. Ian Adatia, Maurice Beghetti. Immediate postoperative care. Cardiol Young 2009; 19(E-Suppl. 1):
23–27
SOCIEDAD ARGENTINA DE PEDIATRÍA
13
COMITÉ DE EMERGENCIAS Y CUIDADOS CRÍTICOS. PROGRAMA E.C.CRI
Вам также может понравиться
- Cor Pulmonale, Hipertensión Pulmonar y Tumores CardiacosДокумент56 страницCor Pulmonale, Hipertensión Pulmonar y Tumores CardiacosMarvin M. Vargas AlayoОценок пока нет
- 3333revista 3 CardioДокумент13 страниц3333revista 3 CardioIvana Miract CoronelОценок пока нет
- Cor PulmonaleДокумент6 страницCor PulmonaleErdêly Hallot ErszêbettОценок пока нет
- Presion PulmonarДокумент3 страницыPresion PulmonarJR OvandithoОценок пока нет
- Cardiopatías Congénitas CianogenasДокумент75 страницCardiopatías Congénitas CianogenasCarlos MarínОценок пока нет
- 09 18 - Cardiopatías CongénitasДокумент156 страниц09 18 - Cardiopatías CongénitasuzigmОценок пока нет
- Cor PulmonaleДокумент5 страницCor PulmonaleMartina Burgoa SeoaneОценок пока нет
- Concepto Clasificacion Proceso DiagnosticoДокумент24 страницыConcepto Clasificacion Proceso DiagnosticoAdriana ChОценок пока нет
- GPC CardiopatiasДокумент6 страницGPC CardiopatiasMarcela RodriguezОценок пока нет
- Cardiopatías Congénitas Cianosantes y No CianosantesДокумент53 страницыCardiopatías Congénitas Cianosantes y No CianosantesMishell Tatiana CampoverdeОценок пока нет
- Cardiopatias CongenitasДокумент51 страницаCardiopatias Congenitascarlos y ashley selena mi unica familiaОценок пока нет
- Hipertensión PulmonarДокумент5 страницHipertensión PulmonarJoaquin JonasОценок пока нет
- Cardiopatías Congénitas: Guía CompletaДокумент62 страницыCardiopatías Congénitas: Guía CompletaEdgar Dayvi Vásquez BazánОценок пока нет
- PAE Definitivo Caso CCДокумент24 страницыPAE Definitivo Caso CCOwell IgorОценок пока нет
- PAE FinalДокумент30 страницPAE FinalOwell IgorОценок пока нет
- Insuficiencia Cardiaca Aguda y Cronica DescpДокумент4 страницыInsuficiencia Cardiaca Aguda y Cronica DescpVerónika AragónОценок пока нет
- Cardiopatías Congénitas AcianoticasДокумент39 страницCardiopatías Congénitas AcianoticasLysbeth BL100% (1)
- Cardiopatias Congenitas 2020Документ57 страницCardiopatias Congenitas 2020Percy Vara CelisОценок пока нет
- Hipertensión Pulmonar PresentacionДокумент39 страницHipertensión Pulmonar PresentacionSantiago Cruz MontesinosОценок пока нет
- Cardiopatias Congenitas AcianoticasДокумент48 страницCardiopatias Congenitas AcianoticasAlejandra PalaciosОценок пока нет
- Cor PulmonaleДокумент36 страницCor PulmonaleRolando Nehil Yurivilca ColonioОценок пока нет
- Hipertensión pulmonar y ventrículo derecho anestesiaДокумент3 страницыHipertensión pulmonar y ventrículo derecho anestesiaResidentes Anestesiología UdeC 2022Оценок пока нет
- Hiperflujo Pulmonar CCДокумент17 страницHiperflujo Pulmonar CCVelicza Franco100% (1)
- 18 - Gc-Un-G-35 Hipertension Pulmonar Del Recien NacidoДокумент7 страниц18 - Gc-Un-G-35 Hipertension Pulmonar Del Recien NacidojeniferОценок пока нет
- Cardiopatías CongénitasДокумент47 страницCardiopatías CongénitasEos EuniceОценок пока нет
- MQ2 - Tema 1.2Документ4 страницыMQ2 - Tema 1.2Maria Escarabajal FernándezОценок пока нет
- Hipertension Pulmonar Presentacion AcbДокумент24 страницыHipertension Pulmonar Presentacion AcbAlexis Fco Cerda BizamaОценок пока нет
- EPA Resumen 2Документ12 страницEPA Resumen 2xLarcXDОценок пока нет
- 10 Clase HTPДокумент29 страниц10 Clase HTPKaren VanessaОценок пока нет
- Conducto Arterioso PersitenteДокумент6 страницConducto Arterioso PersitentePaloma GalindoОценок пока нет
- Cardiopatía Tetralogía FallotДокумент4 страницыCardiopatía Tetralogía FallotJuan Carlos JimenezОценок пока нет
- Hap Otoño 21Документ51 страницаHap Otoño 21Marian CRОценок пока нет
- Edema Pulmonar AgudoДокумент9 страницEdema Pulmonar AgudoRicardo Andres Jaña BravoОценок пока нет
- Hipertension Pulmonar KevДокумент22 страницыHipertension Pulmonar KevKevin SolisОценок пока нет
- Insuficiencia Cardiaca Aguda1Документ43 страницыInsuficiencia Cardiaca Aguda1Axel BautistaОценок пока нет
- Fisiopatología de La Circulación PulmonarДокумент36 страницFisiopatología de La Circulación Pulmonarieborjfusaupekg67% (3)
- Hipertension Pulmonar..Документ2 страницыHipertension Pulmonar..ALMA RIVERA HERNANDEZОценок пока нет
- INSUFICIENCIA CARDIACA AGUDAДокумент21 страницаINSUFICIENCIA CARDIACA AGUDAmariana virguezОценок пока нет
- Tromboembolismo PULMONAR CX CVДокумент84 страницыTromboembolismo PULMONAR CX CVJesus William Arizapana MamaniОценок пока нет
- SX Vi Hipoplasico FinalДокумент31 страницаSX Vi Hipoplasico FinalAlejandro MotoliníaОценок пока нет
- Cardiopatías Congénitas 2020Документ50 страницCardiopatías Congénitas 2020Angy Ojeda100% (1)
- Clase Cardiopatia CongenitaДокумент17 страницClase Cardiopatia CongenitaSergio RiveraОценок пока нет
- Cardiopatias Congénitas AcianóticasДокумент21 страницаCardiopatias Congénitas Acianóticasjoha corralesОценок пока нет
- Cardiopatías Congénitas GuíaДокумент9 страницCardiopatías Congénitas GuíaDaniela LuceroОценок пока нет
- HIPERTENSIÓN ARTERIAL PULMONARДокумент21 страницаHIPERTENSIÓN ARTERIAL PULMONARAdamir salvatierraОценок пока нет
- Semiologia de La Hipertensic3b3n PulmonarДокумент53 страницыSemiologia de La Hipertensic3b3n PulmonarmilleralselmoОценок пока нет
- Embolia Pulmonar Clasificacion y Tratamiento de La Embolia Pulmonar PDFДокумент9 страницEmbolia Pulmonar Clasificacion y Tratamiento de La Embolia Pulmonar PDFCésarMarriagaОценок пока нет
- Comunicación InterauricularДокумент14 страницComunicación InterauricularLupita GutiérrezОценок пока нет
- HIPERTENSION PULMONAR: AVANCES EN DIAGNÓSTICO Y TRATAMIENTOДокумент5 страницHIPERTENSION PULMONAR: AVANCES EN DIAGNÓSTICO Y TRATAMIENTODavid Fernando Cujuy SuarezОценок пока нет
- Fisiopatologia PC4 PDFДокумент54 страницыFisiopatologia PC4 PDFDavid Ignacio Reyes FloresОценок пока нет
- Hipertension PulmonarДокумент27 страницHipertension PulmonarMarioAlbertoAlejandreTorresОценок пока нет
- Cardiopatias-Alumnos - 2015 (Imprimir) PDFДокумент89 страницCardiopatias-Alumnos - 2015 (Imprimir) PDFnadiaОценок пока нет
- Cardiopatias CongenitasДокумент48 страницCardiopatias CongenitasVerónica Ñacato Pincay0% (1)
- Tromboembolia PulmonarДокумент21 страницаTromboembolia PulmonarJuan Carlos Colque Apaza100% (1)
- Cardiopatias CongenitasДокумент24 страницыCardiopatias CongenitasYuli Huaranga AdvinculaОценок пока нет
- Cor Pulmonale. Concepto. Epidemiología. Etiopatogenia. Clasificación.Документ7 страницCor Pulmonale. Concepto. Epidemiología. Etiopatogenia. Clasificación.William Lema100% (1)
- Insuficiencia CardiacaДокумент10 страницInsuficiencia CardiacaBryanAlexanderArmasLivisacaОценок пока нет
- Cardiopatias CongénitasДокумент41 страницаCardiopatias Congénitaspaul alva100% (1)
- Cardiopatías Congénitas.Документ12 страницCardiopatías Congénitas.Cintia BonillaОценок пока нет
- Manual para la prevención de la enfermedad coronaria: Consejos para mejorar la calidad de vidaОт EverandManual para la prevención de la enfermedad coronaria: Consejos para mejorar la calidad de vidaОценок пока нет
- Anomalías venas pulmonaresДокумент18 страницAnomalías venas pulmonaresFranciscoJosuéViverosLópezОценок пока нет
- Nutricion GarrahanДокумент16 страницNutricion Garrahanseba_garcia2003Оценок пока нет
- Nutricion GarrahanДокумент16 страницNutricion Garrahanseba_garcia2003Оценок пока нет
- Trastornos del agua y la sal: hiponatremia, hipernatremia y diabetes insípidaДокумент36 страницTrastornos del agua y la sal: hiponatremia, hipernatremia y diabetes insípidaseba_garcia2003Оценок пока нет
- Nutricion GarrahanДокумент16 страницNutricion Garrahanseba_garcia2003Оценок пока нет
- Dialisis PeritonealДокумент30 страницDialisis Peritonealemma.aveldanoОценок пока нет
- ECCRI Hipertensión - PulmonarДокумент13 страницECCRI Hipertensión - Pulmonarseba_garcia2003Оценок пока нет
- Anomalías venas pulmonaresДокумент18 страницAnomalías venas pulmonaresFranciscoJosuéViverosLópezОценок пока нет
- Atención Inicial Paciente Quemado Pediatrico - SAPДокумент33 страницыAtención Inicial Paciente Quemado Pediatrico - SAPseba_garcia2003Оценок пока нет
- Tipos de Estudios Epidemiologicos PDFДокумент9 страницTipos de Estudios Epidemiologicos PDFLuis PerezОценок пока нет
- Julio04 PDFДокумент2 страницыJulio04 PDFseba_garcia2003Оценок пока нет
- Manual Usuario 754Документ43 страницыManual Usuario 754anayencyramos93% (15)
- Respirador LEISTUNG PR4 G PDFДокумент2 страницыRespirador LEISTUNG PR4 G PDFseba_garcia2003100% (1)
- Manual Usuario 754Документ43 страницыManual Usuario 754anayencyramos93% (15)
- Dialisis PeritonealДокумент30 страницDialisis Peritonealemma.aveldanoОценок пока нет
- Manejo Pediatrico Paciente QuemadoДокумент28 страницManejo Pediatrico Paciente Quemadoseba_garcia2003Оценок пока нет
- Helipuertos ArgentinaДокумент4 страницыHelipuertos Argentinaseba_garcia2003Оценок пока нет
- Actividades Residencia 2015Документ1 страницаActividades Residencia 2015seba_garcia2003Оценок пока нет
- 14 Soporte y Cuidados Paliativos en El Paciente PediatricoДокумент256 страниц14 Soporte y Cuidados Paliativos en El Paciente Pediatricoromeroclauale100% (1)
- Calendario Vacunación 2015 - Ministerio Salud ArgentinaДокумент1 страницаCalendario Vacunación 2015 - Ministerio Salud Argentinaseba_garcia2003Оценок пока нет
- Tipos de Estudios Epidemiologicos PDFДокумент9 страницTipos de Estudios Epidemiologicos PDFLuis PerezОценок пока нет
- Normas Nacionales de Vacunación Argentina 2003Документ190 страницNormas Nacionales de Vacunación Argentina 2003seba_garcia2003Оценок пока нет
- Reglamento de Residencias Decreto 2557 01Документ14 страницReglamento de Residencias Decreto 2557 01seba_garcia2003Оценок пока нет
- CUAL ES MadreTeresaДокумент1 страницаCUAL ES MadreTeresaseba_garcia2003Оценок пока нет
- Examen Único 2015 SaludДокумент4 страницыExamen Único 2015 Saludseba_garcia2003Оценок пока нет
- LEY 26529 Derechos de Los PacientesДокумент6 страницLEY 26529 Derechos de Los PacientesmatidixОценок пока нет
- Examen Residencia Buenos Aires '94Документ32 страницыExamen Residencia Buenos Aires '94seba_garcia2003Оценок пока нет
- Guia TuberculosisДокумент43 страницыGuia TuberculosisPao DuranОценок пока нет
- 0000000527cnt 2014 01 Calendario Vacunacion 2014 FinalДокумент1 страница0000000527cnt 2014 01 Calendario Vacunacion 2014 FinalJorge Quechol MontalvoОценок пока нет
- RPN Risk Priority NumberДокумент4 страницыRPN Risk Priority NumberX Cartone VillalonОценок пока нет
- Temas de RinologíaДокумент144 страницыTemas de RinologíaJosé Roberto Lema Balla. MD. MSC. PhDc. FACS. CIRUJANO PLÁSTICOОценок пока нет
- Sistema LimbicoДокумент37 страницSistema LimbicoJuliana Polo Islado100% (8)
- Sistema auditivo y vestibular: Estructura, funciones y dolorДокумент11 страницSistema auditivo y vestibular: Estructura, funciones y dolorStevens PiedraОценок пока нет
- Analisis de CasosДокумент6 страницAnalisis de Casosyohanna camargo100% (2)
- CASCIARI, Hernán - El Mejor Infarto de Mi VidaДокумент146 страницCASCIARI, Hernán - El Mejor Infarto de Mi VidaAmadeo Zanotti100% (1)
- Primeros AuxiliosДокумент26 страницPrimeros AuxiliosÁlvaro Tamayo Rojas100% (1)
- IdentificaciónДокумент16 страницIdentificaciónYadira EspinalОценок пока нет
- La célula: práctica de microscopía para el estudio de tejidos vegetalesДокумент6 страницLa célula: práctica de microscopía para el estudio de tejidos vegetalesMarilyn Marulanda BedoyaОценок пока нет
- Reporte Practica II - Diseccion de Una RataДокумент9 страницReporte Practica II - Diseccion de Una Rataraydoug24Оценок пока нет
- Modelo Citas de OrtodonciaДокумент1 страницаModelo Citas de OrtodonciaJavi ColoОценок пока нет
- Riesgos biológicos en laboratorio clínicoДокумент28 страницRiesgos biológicos en laboratorio clínicoStalin C'mОценок пока нет
- Informe Inicial y FinalДокумент3 страницыInforme Inicial y Finaljhoni caurОценок пока нет
- Historia Del ParacetamolДокумент1 страницаHistoria Del ParacetamolSaraa DavilaОценок пока нет
- Examen Mental PsquiaДокумент3 страницыExamen Mental Psquiadark quendoxОценок пока нет
- Sd. Coronario AgudoДокумент37 страницSd. Coronario AgudoChileVaperPerfilОценок пока нет
- Exploración Del Paciente en Oftalmología Cap 3Документ48 страницExploración Del Paciente en Oftalmología Cap 3Jonathan UquillasОценок пока нет
- Eva Fisio Te Rape UticaДокумент41 страницаEva Fisio Te Rape UticaWОценок пока нет
- Gimnasia Pasiva 1Документ4 страницыGimnasia Pasiva 1Soledad Chinchay NorabuenaОценок пока нет
- TDAH-Diagnóstico DiferencialДокумент7 страницTDAH-Diagnóstico DiferencialJuan Larbán VeraОценок пока нет
- Bases Neurofisiologicas de La Estimulacion Prenatal - Dr.l. MiДокумент3 страницыBases Neurofisiologicas de La Estimulacion Prenatal - Dr.l. MiPsicologo Juan Carlos Guillén50% (2)
- Pneumocystis JiroveciДокумент24 страницыPneumocystis JiroveciwavitoОценок пока нет
- Candidiasis 130223174605 Phpapp02Документ28 страницCandidiasis 130223174605 Phpapp02phaulzittoОценок пока нет
- Definición de ProstodonciaДокумент7 страницDefinición de Prostodonciacarlos100% (1)
- Derecho A Morir Reflexión 2012Документ6 страницDerecho A Morir Reflexión 2012Cuetlaxochitl AntonioОценок пока нет
- Ingles Tecnico I Silabo Facultad EstomatologiaДокумент3 страницыIngles Tecnico I Silabo Facultad EstomatologiaDiegoSanchezОценок пока нет
- El Informe Psicológico Ip PDFДокумент23 страницыEl Informe Psicológico Ip PDFAnonymous PWrmAKОценок пока нет
- El Entrenamiento de La Fuerza en Los JóvenesДокумент17 страницEl Entrenamiento de La Fuerza en Los Jóvenesluis gorsanОценок пока нет
- Liquidos Electrolitos en NeonatosДокумент6 страницLiquidos Electrolitos en NeonatosyurietibaduizaОценок пока нет
- Odontología ForenseДокумент32 страницыOdontología ForenseSarahi Andrade50% (2)