Академический Документы
Профессиональный Документы
Культура Документы
Artrites - Aula
Загружено:
Samea Pereira0 оценок0% нашли этот документ полезным (0 голосов)
300 просмотров10 страницO documento descreve as articulações, incluindo a membrana sinovial, cartilagem articular e líquido sinovial. Também discute processos inflamatórios das articulações e causas de artrite, além de fornecer uma classificação e abordagem diagnóstica para artrites.
Исходное описание:
Оригинальное название
Artrites - aula
Авторское право
© Attribution Non-Commercial (BY-NC)
Доступные форматы
DOC, PDF, TXT или читайте онлайн в Scribd
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документO documento descreve as articulações, incluindo a membrana sinovial, cartilagem articular e líquido sinovial. Também discute processos inflamatórios das articulações e causas de artrite, além de fornecer uma classificação e abordagem diagnóstica para artrites.
Авторское право:
Attribution Non-Commercial (BY-NC)
Доступные форматы
Скачайте в формате DOC, PDF, TXT или читайте онлайн в Scribd
0 оценок0% нашли этот документ полезным (0 голосов)
300 просмотров10 страницArtrites - Aula
Загружено:
Samea PereiraO documento descreve as articulações, incluindo a membrana sinovial, cartilagem articular e líquido sinovial. Também discute processos inflamatórios das articulações e causas de artrite, além de fornecer uma classificação e abordagem diagnóstica para artrites.
Авторское право:
Attribution Non-Commercial (BY-NC)
Доступные форматы
Скачайте в формате DOC, PDF, TXT или читайте онлайн в Scribd
Вы находитесь на странице: 1из 10
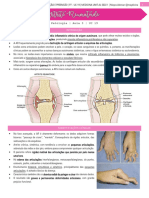
Artrites
Trata-se de qualquer processo inflamatório que atinge
as articulações.
Pode acometer isoladamente ou em conjunto: ossos,
cartilagem, cápsula articular, tecido sinovial, ligamentos
colaterais periarticulares e intra-articulares, líquido sinovial
e tecidos periarticulares.
Cápsula articular – composta de: 1º) camada externa
fibrosa, ligada ao periósteo ou pericôndrio, e; 2º) camada
interna, também chamada membrana sinovial, produtora
do líquido sinovial.
Funções da membrana sinovial: fagocitose, regulação
do conteúdo protéico e de hialuronato do fluido sinovial e
regeneração. A atividade fagocitária ou o rompimento de
membranas celulares e ou lisossomais – libera enzimas –
SINOVITE.
Uma distensão da articulação resulta em aumento
dos espaços intercelulares – perda da impermeabilidade
regular – aumento do conteúdo e composição de proteínas
provenientes do plasma, comum em TRAUMAS
ARTICULARES.
Uma membrana sinovial sadia tem a capacidade de
se estender e contrair, o que é denominado REDUNDÂNCIA,
propriedade que se perde em situações de inflamação e de
fibrose, resultando em enrijecimento.
Uma membrana sinovial lesada pode se regenerar
totalmente em aproximadamente 130 dias, em condições
normais e adequadas.
A lubrificação também é importante para o
funcionamento normal da articulação. A lubrificação é feita
pelo contato dela com ela mesma ou com outros tecidos.
Responsável por isso é o hialuronato, que se prende a
superfície da membrana sinovial, o que é de grande
importância porque a maior parte da resistência friccional
está na membrana sinovial e na cápsula articular fibrosa.
Provavelmente o hialuronato é produzido na membrana
sinovial.
O líquido sinovial é um dializado protéico do plasma
sangüíneo que apresenta propriedades importantes:
lubrificação, capacidade de suportar pressões, capacidade
de condução de calor, elasticidade e capacidade de semi-
solidificar-se no momento de impactos.
Cartilagem articular – composta de: 1º) camada basal
(calcificada, sobre o osso subcondral); 2º) intermediária
(com alto conteúdo de água, capaz de absorver o choque
mecânico), e; 3º) camada superficial (delgada camada de
colágeno).
A cartilagem é nutrida por capilares do leito sinovial e
por capilares da extremidade óssea componente. A matriz
da cartilagem é um complexo de fibras colagenosas e uma
substancia amorfa contendo proteoglicanas e
glicoproteínas.
Proteoglicanas consiste em uma proteína cercada de
cadeias de glicosaminoglicanas; dentre estas, as mais
importantes são: sulfato de condroitina e sulfato de
ceratina.
As fibras colagenosas da cartilagem articular
conferem a esta uma rigidez tensil (as puxadas) enquanto
as proteoglicanas conferem uma rigidez compressiva. O
colágeno predomina na superfície, enquanto proteoglicanas
mais profundamente.
Ao contrário da membrana sinovial, a cartilagem
articular é avascular, não possui vasos sanguíneos nem
linfáticos. No animal jovem estruturas epifisárias nutrem a
cartilagem, já nos adultos, isto depende da difusão do fluido
sinovial.
Não há nervos na cartilagem articular, apenas na
cápsula articular, ligamentos, músculos e osso subcondral,
para uma apreciação da dor e propriocepção.
A lubrificação entre cartilagens independe do
hialuronato, e sim por contato, fração glicoprotéica e,
conforme esta sai da superfície, depende da lubrificação
hidrostática, fluido que exsuda da cartilagem por poros
existentes na mesma.
A cartilagem tem pouca capacidade de absorver
choque, quem o faz são os ossos e os tecidos moles
periarticulares.
Processos inflamatórios das articulações:
A maioria das doenças articulares tem um grau de
sinovite (inflamação da sinóvia, membrana sinovial). A
sinovite resulta em efusão de fluido sinovial com distensão
da cápsula articular.
Uma articulação acometida por processo asséptico
apresenta sinovite aguda, com aumento de produção de
líquido sinovial com baixa concentração de ácido
hialurônico, e poderá ocorrer derrame de sangue ou
somente de soro, que são os responsáveis pelo
agravamento do quadro clínico e das modificações de
viscosidade. O aumento no conteúdo protéico aumenta a
pressão osmótica do fluido sinovial, agindo como uma
barreira a reabsorção.
Sinovite leve – não difere o fluido, a não ser na
quantidade, pois estará em maior quantidade quando
inflamado.
Sinovite grave – há influxo de fibrinogênio e proteínas
globulares para o fluido sinovial, um aumento no número de
leucócitos e redução da viscosidade.
A inflamação da membrana sinovial é importante por
que: 1º) é fonte de proteases, glicosidases (ambos
degradam proteoglicanas e glicosaminoglicanas) e
colagenases; 2º) liberação de prostaglandinas pelo sinóvio
inflamado, que parecem reduzir a síntese de proteoglicanas
e de glicosaminoglicanas e os leva a degradação; 3º) o
radical superóxido formado no processo inflamatório, no
meio extracelular, pode danificar a membrana das células e
degradar o ácido hialurônico, as proteinoglicanas e o
colágeno da cartilagem (não causa danos quando formado
dentro da célula, pois esta o degrada internamente); 4º) é
uma fonte de dor articular; 5º) a efusão da membrana
sinovial pode aumentar a pressão intra-articular,
diminuindo o fluxo sanguíneo local. Uma lesão grave exige
a substituição da membrana, que pode se regenerar em 4
semanas.
Qualquer inflamação da articulação despolimeriza o
ácido hialurônico, que confere viscosidade e lubrificação a
articulação.
A degeneração de uma cartilagem articular é
manifestada por uma seqüência de alterações
morfológicas: 1ª) condromalácia ou amolecimento; 2ª)
fibrilação (superficial ou profunda); 3ª) erosão (osteoartrite
– doença degenerativa).
Causas das artrites:
Causas primárias – conseqüência da ação de traumas
diretos e ferimentos com penetração de germes ou de
corpos estranhos no interior da articulação.
Causas secundárias – podem ser resultantes da má
conformação óssea, aprumos irregulares, deficiências
nutricionais (proteínas, vitaminas, minerais),
superalimentação, osteocondrite dissecante (OCD),
pneumonia (Rhodococcus equi), e infecção pelo cordão
umbilical.
Sintomatologia:
Casos agudos – sinais exacerbados, com intensa
inflamação nos tecidos comprometidos, dependendo do
grau de acometimento e da articulação envolvida:
deformação pelo aumento de volume, calor, dor e
claudicação.
Casos crônicos – sinais discretos com tendência a
recidivas periódicas, que podem produzir lesões definitivas
nas articulações.
Classificação das artrites:
1ª) Artrite serosa (traumática) – decorrentes de traumas
associados ou não a esforço e má conformação //
caracteriza-se por sinovite com aumento do líquido sinovial,
o qual poderá não apresentar alterado // poderá não
apresentar alteração radiográfica.
2ª) Artrite infecciosa (supurativa) – ocorre devido a traumas
diretos ou punções assépticas ou em decorrência de
infecções sistêmicas // caracterizada por distensão da
cápsula (devido a hipersecreção de líquido sinovial e
presença de bactéria) // pode ocorrer lise gradativa da
cartilagem e da extremidade óssea, resultando em
osteoartrite degenerativa e anquilosante // pode ser
supurativa ou não, dependendo do microrganismo
envolvido // entre a 2ª e 3ª semanas pode apresentar
periosteíte com ou sem exostose nas fases avançadas ou
somente aumento do espaço articula nas fases iniciais //
cultivo negativo não elimina a possibilidade de infecção.
3ª) Artrite degenerativa (osteoartrite ou artrite hipertrófica)
– apresenta degeneração e proliferação óssea, lesões na
cartilagem e espessamento da membrana sinovial // pode
evoluir para anquilose (devido a proliferação óssea que
acaba por fundir um osso ao outro, impedindo a livre
movimentação - ARTROSE) // pode ser resultante de artrite
serosa crônica ou mal curada.
4ª) Artrite anquilosante (anquilose) – caracterizada por
degeneração e hipertrofia ou proliferação óssea nas lesões
cartilaginosas e periosteais, levando a uma ossificação, com
perda total ou parcial do movimento // pode resultar de
qualquer outro processo de artrite grave e crônica ou por
tratamento inadequado.
5ª) Artrite raquítica – comum em potros com distúrbios
metabólicos (deficiente ingestão e metabolização de Ca, P,
Cu e Zn) // observar depravação do apetite e pelagem
opaca sem brilho // pode ser acentuada por má
conformação.
Diagnóstico:
Baseia-se na apresentação clínica: aumento de volume,
flutuação, calor, dor e claudicação.
Exame clínico: aumento de temperatura (termografia –
termômetro infravermelho) e de coloração de pele //
aumento de volume ou inchaço, espessamento da
membrana ou cápsula da articulação ou de estruturas
relacionadas – com presença de fibrose ou de edema //
sensibilidade comparada à articulação do membro
contralateral normal // dor a flexão (pode levar a
claudicação) // crepitação (algumas articulações
apresentam crepitações normais, o que é comum no boleto)
// movimentação limitada (devido a dor, anquilose fibrosa
ou óssea e contraturas) // deformação (devido a destruição,
subluxação ou luxações).
Exame radiográfico é o elemento mais importante no
diagnóstico diferencial e no prognóstico. Achados possíveis:
presença de gás, processos degenerativos ósseos e
cartilaginosos, proliferações osteocondrais, fraturas (carpo),
hipertrofias ósseas e anquiloses.
Ultrassonografia e artroscopia têm sido a cada dia mais
utilizados no diagnóstico, abreviando o retorno de animais
em corridas.
Artrocentese – serve de via evacuatória e terapêutica e
permite exames laboratoriais e de cultivo do líquido sinovial
para auxílio diagnóstico // há grande risco de introdução de
microrganismo em condições assépticas // os exames
laboratoriais do líquido sinovial incluem: cultura e
antibiograma, contagem total e diferencial de leucócitos,
contagem de eritrócitos, proteína total, viscosidade,
coágulo de mucina e análise de partículas em suspensão
(fibrina e restos ósseos e cartilagíneos).
(Coágulo de Mucina – proveniente de sal de hialuronato //
quando normal forma massa viscosa densa // está regular
quando forma massa viscosa mais macia // ruim quando
forma massas moles com fiapos e solução turva // quanto
mais inflamado pior fica).
(Proteína Total – está normal quando contém 2g/dl ou
menos, o que corresponde de 25 a 35% da concentração de
proteína plasmática // nos processos inflamatórios sua
concentração aumenta e chega próximo à concentração
encontrada no plasma // acima de 2,5g/dl já indica
problema // 4g/dl indica inflamação intensa // na presença
de infecção costuma estar acima de 4g/dl // comparar com
o membro oposto).
(Viscosidade – denota conteúdo e qualidade de
hialuronato // diminui a viscosidade conforme aumenta o
grau de inflamação // quando normal, fica 5 a 7cm ligados
quando pingado de uma seringa).
Dentre os aspectos que podem ser usados na avaliação do
líquido sinovial estão:
Aspecto: o normal é da cor amarelo-claro, límpido e sem
debris; na artrite traumática aguda haverá sangue
presente; na artrite traumática crônica terá coloração
amarelo-escura ou cor âmbar-escuro; na sinovite
apresentará opacidade e material floculento; na sinovite
intensa com artrite infecciosa terá aspecto serofibrioso ou
fibrinopurulento; nas artrites infeccionadas será
sanguinolenta devido à constante hemorragia.
Citológico: o normal é não apresentar eritrócitos,
apresentará neutrófilos, linfócitos e grandes células
mononucleares; na infecção haverá aumento de leucócitos,
porém, não possibilita a detecção de bactéria, nem após
cultivo, devido a propriedades que impedem a
sobrevivência de bactérias em meio ao líquido coletado.
Tratamento:
Artrite serosa: 1º) fase aguda em processo
traumático – corticosteróides intra-articular 2 a 3 x com
intervalo de 5 a 7 dias (Betametazona 15mg/mL – 1,5 a 2,5
mL independente do tamanho da articulação) procedimento
contra-indicado em casos de suspeita ou de confirmação de
infecção; duchas 3 x dia por 20min (alivia sinais
inflamatórios e proporciona bem estar); pode imobilizar o
membro e por em descanso em baia por 2 semanas;
antiinflamatórios sistêmicos esteróide (por 2 semanas) ou
não-esteroidais (fenilbutazona – 4 a 8mg/kg PV oral;
diclofenaco sódico – 1mg/kg PV IM // por 5 a 7 dias) (evitar
associação de uso de drogas esteróides com não
esteróides); substância heparinóide (Reparil gel) associado
a DMSO a 20% (pode ser usado em processos crônicos
também); drogas eutróficas articulares intra-articular
(hialuronato de sódio - 20 a 40mg – pode ser repetida a
cada 7 a 14 dias // glicosaminoglicanas polisulfatadas –
500mg – a cada 3 a 4 dias // pentosam polisulfato –
10mg/kg IM – a cada 2 dias durante 4 semanas // essas
drogas conferem proteção a matriz cartilaginosa e ao
líquido sinovial, interfere na ação das prostaglandinas,
conseqüentemente, no ciclo do ácido aracdônico, e
estimulam o metabolismo do ácido hialurônico e das outras
glicosaminoglicanas); 2º) fase crônica – corticosteróides
intra-articulares; substâncias eutróficas articulares;
revulsivos (pomadas iodetadas); fontes de calor (infra-
vermelho); colocação de ligas // caso não haja resposta
terapêutica – descartar possíveis fissuras e fraturas – pode-
se instituir novo esquema de uso de hialuronato de sódio ou
glicosaminoglicanas // correção de possíveis causas de má
conformação ou nutricionais.
Artrite infecciosa: 1º) antibióticos de amplo espectro via
sistêmica e em casos mais graves intra-articular –
preferencialmente após resultado de cultivo e antibiograma
(procedimento que demora e contradiz com a necessidade
de terapia precoce) // uso sistêmico: sulfadiazina-
trimetropin (30mg/kg PV a cada 12 horas), penicilina,
estreptomicina, neomicina, cloranfenicol e cefalosporinas //
uso intra-articular: gentamicina (150mg diárias), amicacina
(125mg diárias) por no mínimo 2 semanas ou por mais 5
dias após a melhora dos sinais; 2º) debelar o foco de
infecção primária (umbigo de recém-nascido, pneumonia,
imuno-incompetência, falha na imunização passiva ao
recém-nascido, etc.); 3º) drenagem articular – aliviar
pressão intra-articular, remover proteínas e barreira de
fibrina (debris), remover células inflamatórias e enzimas
celulares, promovendo condições adequadas para a
eliminação do foco de infecção // lavagem drenagem com
dupla corrente de solução fisiológica ou ringer (2 a 6 litros)
associado a tripsina ou quimiotripsina ou ainda a iodo-
povidina a 0,1% no último lavado; 4º) artrotomia e
artroscopia – debridamento, sinovectomia e aplicação de
drenos; pode instituir antiinflamatórios e substâncias
eutróficas em esquemas já mencionados.
Artrite degenerativa: apresentam poucas opções de
tratamento por serem processos crônicos, destrutivos,
proliferativos e de certa forma com características de
irreversibilidade // responde apenas temporariamente ao
tratamento // antiinflamatórios aliviam os sinais por pouco
tempo e o uso prolongado pode potencializar efeitos
deletérios // métodos fisioterápicos apresentam poucos
resultados positivos // aplicação de calor (ponta de fogo)
apresenta resultados discutíveis // Artrodese (= substituição
da articulação) pode aliviar // prognóstico desfavorável,
especialmente em casos de intensas neoformações ósseas.
Artrite anquilosante: instituem obstáculo mecânico
definitivo à dinâmica do movimento articular // tentar
reduzir a dor e ao menos aproveitar o animal para a
reprodução.
Вам также может понравиться
- Super Cardápio Low Carb para Secar de VezДокумент24 страницыSuper Cardápio Low Carb para Secar de VezJulie Amaral100% (1)
- ValvulopatiaДокумент60 страницValvulopatiaLucasEmilio100% (1)
- Curso de Cristais Etéricos Básico - ApostilaДокумент17 страницCurso de Cristais Etéricos Básico - Apostilayaqui.ana6864100% (2)
- Tudo Sobre Esporão Do CalcâneoДокумент8 страницTudo Sobre Esporão Do Calcâneonelia_oliveira_4Оценок пока нет
- Manual Cs - TRB Proandi PDFДокумент70 страницManual Cs - TRB Proandi PDFPaulo FernandesОценок пока нет
- Cirurgia Plástica e Dermatológica: Questões comentadasОт EverandCirurgia Plástica e Dermatológica: Questões comentadasОценок пока нет
- Deiscência de SuturaДокумент4 страницыDeiscência de SuturaWillians de MoraesОценок пока нет
- Inflamação - Resumo RobbinsДокумент10 страницInflamação - Resumo RobbinsMárcia Lígia100% (1)
- PPTS Ufcd 6570Документ167 страницPPTS Ufcd 6570Frederico Dinis RochaОценок пока нет
- Aula 02 - ArtroseДокумент40 страницAula 02 - Artrosedanielmyeggs100% (3)
- Resumo - Ortopedia BasicaДокумент72 страницыResumo - Ortopedia BasicaEstevão Canan100% (2)
- Aula 3. Inflamacao e ReparacaoДокумент89 страницAula 3. Inflamacao e ReparacaoSebito100% (1)
- Clínica Médica de Equinos 02 PDFДокумент40 страницClínica Médica de Equinos 02 PDFEduardo De Oliveira CostaОценок пока нет
- Patologia Aplicada A RadiologiaДокумент43 страницыPatologia Aplicada A RadiologiaChristiam LuisОценок пока нет
- INFLAMAÇÃO - Resumo RobbinsДокумент10 страницINFLAMAÇÃO - Resumo RobbinsCamille FlexaОценок пока нет
- Sindrome Do ImobilismoДокумент7 страницSindrome Do ImobilismoDébora Loschi0% (1)
- Inflamação Aguda - RESUMOДокумент4 страницыInflamação Aguda - RESUMORádio 42Оценок пока нет
- Resumo de Patologia Geral (Articulações)Документ3 страницыResumo de Patologia Geral (Articulações)Mathews SantiagoОценок пока нет
- Artritis CasoДокумент15 страницArtritis CasoSilva Quevedo Jeff IsaacОценок пока нет
- Patologia 2 - UC19 - GotaДокумент4 страницыPatologia 2 - UC19 - Gotajmlessa.consultoriaОценок пока нет
- Patologias Articulares PDFДокумент30 страницPatologias Articulares PDFJuliano Carvalho100% (1)
- Revisão Monitoria Patologia Uc19 p7 (S Lupus)Документ24 страницыRevisão Monitoria Patologia Uc19 p7 (S Lupus)jmlessa.consultoriaОценок пока нет
- OSTEOARTRITEДокумент4 страницыOSTEOARTRITELíziaОценок пока нет
- Doenças Ósseas e Articulares em Grandes AnimaisДокумент6 страницDoenças Ósseas e Articulares em Grandes AnimaisMonique ResendeОценок пока нет
- Artrite Reumatóide - Histologia - Reumatologia 2Документ4 страницыArtrite Reumatóide - Histologia - Reumatologia 2vitoriacarolina0512Оценок пока нет
- Patologia 3 - UC19 - Artrite ReumatoideДокумент4 страницыPatologia 3 - UC19 - Artrite Reumatoidejmlessa.consultoriaОценок пока нет
- Mulon 2016Документ19 страницMulon 2016Bernardo AlmeidaОценок пока нет
- Questionário 2 PatoДокумент5 страницQuestionário 2 PatomarisademouraОценок пока нет
- Laboratórios Semana 14Документ23 страницыLaboratórios Semana 14laacopbОценок пока нет
- Fisiologia Da CicatrizaçãoДокумент3 страницыFisiologia Da Cicatrizaçãolilz_rodriguesОценок пока нет
- FRM - Aula 5 - Artrite ReumatóideДокумент69 страницFRM - Aula 5 - Artrite ReumatóideposlabestresseОценок пока нет
- Artrite Séptica Do QuadrilДокумент5 страницArtrite Séptica Do QuadrilRicardo AssunçãoОценок пока нет
- Artrite ReumatoideДокумент11 страницArtrite ReumatoideJosé Carlos LippiОценок пока нет
- Modulo II FisiopatologiaДокумент55 страницModulo II FisiopatologiaVanessa AlvesОценок пока нет
- Trabalho de SemiologiaДокумент21 страницаTrabalho de Semiologiamonica_enfermagem1Оценок пока нет
- Respostas de Desenvolvimento 1ß TesteДокумент2 страницыRespostas de Desenvolvimento 1ß TesteDaniel LimaОценок пока нет
- Art RoseДокумент6 страницArt RosePriscilla MoraesОценок пока нет
- Tendinopatias Do JoelhoДокумент36 страницTendinopatias Do JoelhoNayan LopesОценок пока нет
- Aula de OsteoartriteДокумент29 страницAula de OsteoartriteVanessa GilОценок пока нет
- Exame Pratico PatologiaДокумент7 страницExame Pratico Patologiashadow_MosesОценок пока нет
- Estudo Dirigido de Patologia - Laisa Bianca Manfredini - Leticia Peixoto - Nicole Avilla LourençoДокумент5 страницEstudo Dirigido de Patologia - Laisa Bianca Manfredini - Leticia Peixoto - Nicole Avilla LourençoNicole AvillaОценок пока нет
- Tratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesДокумент10 страницTratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesNuno Craveiro LopesОценок пока нет
- Seminário - Dor ArticularДокумент31 страницаSeminário - Dor ArticularCatharina JenischОценок пока нет
- Cicatrização de Ferida (Denis)Документ50 страницCicatrização de Ferida (Denis)Guilherme RauleОценок пока нет
- Aula 1 - Osteoartrite: Resumo Anatomopatológico - Módulo 1Документ26 страницAula 1 - Osteoartrite: Resumo Anatomopatológico - Módulo 1Gabriel Piva RodriguesОценок пока нет
- Painel Integrado - InflamaçãoДокумент7 страницPainel Integrado - InflamaçãoFernanda Rocha DinizОценок пока нет
- Estudo Dirigido - Inflamação e ReparoДокумент9 страницEstudo Dirigido - Inflamação e ReparoNatália MeloОценок пока нет
- AULA 6-INFLAMAÇÃO AGUDA E REPARO TECIDUAL Respostas Do Organismo A AgressõesДокумент17 страницAULA 6-INFLAMAÇÃO AGUDA E REPARO TECIDUAL Respostas Do Organismo A AgressõesDiego Frazilio100% (8)
- Patologia Especial - Resumo N2Документ13 страницPatologia Especial - Resumo N2Mathews SantiagoОценок пока нет
- TED - 2001 Questões ComentadasДокумент47 страницTED - 2001 Questões ComentadasCamila CrosaraОценок пока нет
- Atividade de PatologiaДокумент4 страницыAtividade de PatologiaWenia Caetano de Oliveira WeniaОценок пока нет
- OsteoartriteДокумент5 страницOsteoartriteClara CunhaОценок пока нет
- Aula - Inflamação e Reparo TecidualДокумент72 страницыAula - Inflamação e Reparo TecidualThassya SousaОценок пока нет
- Resumo de PatologiaДокумент12 страницResumo de Patologiaapi-3797560100% (1)
- Anatomia Patológica Parte 1Документ32 страницыAnatomia Patológica Parte 1Livia RodriguesОценок пока нет
- TendinopatiaДокумент6 страницTendinopatiaMargarida FonsecaОценок пока нет
- S-A2s2-Fisiopat (T11)Документ229 страницS-A2s2-Fisiopat (T11)DiogoFevereiroОценок пока нет
- 06-Patologia Ortopédica Do Joelho I v3Документ116 страниц06-Patologia Ortopédica Do Joelho I v3Lúcia GonçalvesОценок пока нет
- EXERCiCIOS DE REVIS OДокумент9 страницEXERCiCIOS DE REVIS Omonica almeida ambrozioОценок пока нет
- 5 Fibrose e Cirrose HepáticaДокумент5 страниц5 Fibrose e Cirrose HepáticaYngridd NunesОценок пока нет
- Derrames CavitáriosДокумент96 страницDerrames CavitáriosFelipe BittencourtОценок пока нет
- Inflamação AgudaДокумент4 страницыInflamação Agudaapi-3797560100% (7)
- Alterações Do Interstício 12233333333333333333Документ41 страницаAlterações Do Interstício 12233333333333333333Allyf FerreiraОценок пока нет
- Liquido SinovialДокумент18 страницLiquido SinovialRitaPinto37Оценок пока нет
- Rotação de Urgencia - LuceliaДокумент23 страницыRotação de Urgencia - LuceliaJosé MatulaitisОценок пока нет
- Atividade de Portugues Adverbios e Locucoes Adverbiais 9º Ano PDFДокумент2 страницыAtividade de Portugues Adverbios e Locucoes Adverbiais 9º Ano PDFDiana BorgesОценок пока нет
- Protocolo Febre TifoideДокумент4 страницыProtocolo Febre TifoideAbilsonAntónioJoséCarlitoОценок пока нет
- RiniteДокумент9 страницRiniteJuanОценок пока нет
- AVCДокумент9 страницAVCLígia MedeirosОценок пока нет
- ED - Saúde ColetivaДокумент4 страницыED - Saúde ColetivaMaria VitóriaОценок пока нет
- Auto-Hemoterapia Cura Cachorro Akita InuДокумент7 страницAuto-Hemoterapia Cura Cachorro Akita Inufetha9377Оценок пока нет
- Os Reinos Mais SimplesДокумент24 страницыOs Reinos Mais SimplesAlencar Lara de Lima100% (3)
- Mapa Mental CID10Документ1 страницаMapa Mental CID10Ellen AraujoОценок пока нет
- AF 7717G AGE22 Folder Emedron Comp Sem MarcasДокумент12 страницAF 7717G AGE22 Folder Emedron Comp Sem MarcasBEATRIZ PESSOA LUDMERОценок пока нет
- Doenças FelinoДокумент2 страницыDoenças FelinoSarah CardosoОценок пока нет
- NEFROLITÍASEДокумент24 страницыNEFROLITÍASELuelma SoaresОценок пока нет
- ADRENALINAДокумент15 страницADRENALINATamiris Mello LutoОценок пока нет
- 19 Atipias Linfocitarias PDFДокумент20 страниц19 Atipias Linfocitarias PDFMaisa Galvão BahiaОценок пока нет
- Apostila Aula BioquimicaДокумент49 страницApostila Aula Bioquimicafelipe parizoto0% (1)
- Indicação Farmacêutica em Transtornos MenoresДокумент187 страницIndicação Farmacêutica em Transtornos Menoreswanda lopesОценок пока нет
- Seminário LinfonodosДокумент7 страницSeminário LinfonodosNathalia GargiolliОценок пока нет
- Livro Inf. Respiratorias PDFДокумент224 страницыLivro Inf. Respiratorias PDFAline Palmeira100% (1)
- Escola Técnica em Saúde Maria PastorДокумент12 страницEscola Técnica em Saúde Maria PastorAlessandro BastosОценок пока нет
- Fluxograma Atendimento SarampoДокумент4 страницыFluxograma Atendimento SarampoGabriel LandivarОценок пока нет
- R3 CLM 24 - R3 Pneumologia 2 - Outras Doenças Pulmonares, Doenças Vasculares, Mediastinais e PleuraisДокумент46 страницR3 CLM 24 - R3 Pneumologia 2 - Outras Doenças Pulmonares, Doenças Vasculares, Mediastinais e PleuraisMohara LanaОценок пока нет
- Acidentes Por Animais PeçonhentosДокумент5 страницAcidentes Por Animais PeçonhentosNeto MagalhãesОценок пока нет
- DCNT-Doencas Crônicas Não TransmissíveisДокумент82 страницыDCNT-Doencas Crônicas Não TransmissíveisJonison Da Silva CristinoОценок пока нет
- Folder Hipertensão Arterial SistêmicaДокумент2 страницыFolder Hipertensão Arterial SistêmicaLEILA DOS ANJOS PIMENTELОценок пока нет
- Qual A Diferença Entre Intoxicação e Infecção AlimentarДокумент11 страницQual A Diferença Entre Intoxicação e Infecção AlimentarOrlando de PinaОценок пока нет