Академический Документы
Профессиональный Документы
Культура Документы
LP Trauma Spinal
Загружено:
Tyas YuLinda DeCeОригинальное название
Авторское право
Доступные форматы
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
Доступные форматы
LP Trauma Spinal
Загружено:
Tyas YuLinda DeCeАвторское право:
Доступные форматы
LAPORAN PENDAHULUAN
Nama Mahasiswa NIM
: Fitria Chrusta Karlina : 0610723010
MASALAH UTAMA : Spinal Cord Injury DEFINISI Trauma spinal adalah injuri/cedera/trauma yang terjadi pada spinal, meliputi spinal collumna maupun spinal cord, dapat mengenai elemen tulang, jaringan lunak, dan struktur saraf pada cervicalis, vertebralis dan lumbalis akibat trauma berupa jatuh dari ketinggian, kecelakaan lalu lintas, kecelakaan olah raga, dan sebagainya. Trauma spinalis menyebabkan ketidakstabilan kolumna vertebral (fraktur atau pergeseran satu atau lebih tulang vertebra) atau injuri saraf yang aktual maupun potensial (kerusakan akar-akar saraf yang berada sepanjang medula spinalis sehingga mengakibatkan defisit neurologi).
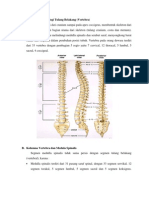
KLASIFIKASI Klasifikasi cedera medulla spinalis berdasarkan lokasi cedera, antara lain : a. Cedera Cervikal Lesi C1-C4 Pada lesi C1-C4, otot trapezius, sternomastoideus, dan otot platisma masih berfungsi. Otot diafragma dan interkostal mengalami paralisis dan tidak ada gerakan volunter (baik secara fisik maupun
fungsional). Di bawah transeksi spinal tersebut. Kehilangan sensori pada tingkat C1-C3 meliputi oksipital, telinga dan beberapa daerah wajah. Pasien pada quadriplegia C1, C2 dan C3 membutuhkan perhatian penuh karena ketergantungan terhadap ventilator mekanis. Orang ini juga tergantung semua aktivitas kebutuhan sehari-harinya. Quadriplegia pada C4 mungkin juga membutuhkan ventilator mekanis tetapi dapat dilepas. Jadi penggunaannya secara intermitten saja. Lesi C5 Bila segmenC5 medulla spinalis mengalami kerusakan, fungsi diafragma rusak sekunder terhadap edema pascatrauma akut. Paralisis intestinal dan dilatasi lambung dapat disertai dengan depresi pernafasan. Quadriplegia pada C5 biasanya mengalami ketergantungan dalam melakukan aktivitas seperti mandi, menyisir rambut, mencukur, tetapi pasien mempunyai koordinasi tangan dan mulut yang lebih baik. Lesi C6 Pada lesi segmen C6, distress pernafasan dapat terjadi karena paralisis intestinal dan edema asenden dari medulla spinalis. Biasanya akan terjadi gangguan pada otot bisep, triep, deltoid dan pemulihannya tergantung pada perbaikan posisi lengan. Umumnya pasien masih dapat melakukan aktivitas higiene secara mandiri, bahkan masih dapat memakai dan melepaskan baju. Lesi C7 Lesi medulla pada tingkat C7 memungkinkan otot diafragma dan aksesoris untuk mengkompensasi otot abdomen dan interkostal. Fleksi jari tangan biasanya berlebihan ketika kerja refleks kembali. Quadriplegia C7 mempunyai potensi hidup mandiri tanpa perawatan dan perhatian khusus. Pemindahan mandiri, seperti berpakaian dan melepas pakaian melalui ekstrimitas atas dan bawah, makan, mandi, pekerjaan rumah yang ringan dan memasak. Lesi C8
Hipotensi postural bisa terjadi bila pasien ditinggikan pada posisi duduk karena kehilangan control vasomotor. Hipotensi postural dapat diminimalkan dengan pasien berubah secara bertahap dari berbaring ke posisi duduk. Jari tangan pasien biasanya mencengkram. Quadriplegia C8 harus mampu hidup mandiri, mandiri dalam berpakaian, melepaskan pakaian, mengemudikan mobil, merawat rumah, dan perawatan diri. b. Cedera Torakal Lesi T1-T5 Lesi pada region T1-T5 dapat menyebabkan pernafasan dengan diafragmatik. Fungsi inspirasi paru meningkat sesuai tingkat penurunan lesi pada toraks. Hipotensi postural biasanya muncul. Timbul paralisis parsial dari otot adductor pollici, interoseus, dan otot lumrikal tangan, seperti kehilangan sensori sentuhan, nyeri, dan suhu. Lesi T6-T12 Lesi pada tingkat T6 menghilangkan semua refleks adomen. Dari tingkat T6 ke bawah, segmen-segmen individual berfungsi, dan pada tingkat 12, semua refleks abdominal ada. Ada paralisis spastik pada tubuh bagian bawah. Pasien dengan lesi pada tingkat torakal harus befungsi secara mandiri. Batas atas kehilangan sensori pada lesi torakal adalah: T2 Seluruh tubuh sampai sisi dalam dari lengan atas T3 Aksilla T5 Putting susu T6 Prosesus xifoid T7, T8 Margin kostal bawah T10 Umbilikus T12 Lipat paha c. Cedera Lumbal Lesi L1-L5 Kehilangan sensori lesi pada L1-l5 yaitu:
L1 Semua area ekstrimitas bawah, menyebar ke lipat paha & bagian belakang dari bokong. L2 Ekstrimitas bagian bawah kecuali sepertiga atas aspek
anterior paha L3 Ekstrimitas bagian bawah dan daerah sadel. L4 Sama dengan L3, kecuali aspek anterior paha. L5 Aspek luar kaki dan pergelangan kaki serta ekstrimitas bawah dan area sadel. d. Cedera Sakral Lesi S1-S6 Pada lesi yang mengenai S1-S5, mungkin terdapat beberapa perubahan posisi dari telapak kaki. Dari S3-S5, tidak terdapat paralisis dari otot kaki. Kehilangan sensasi meliputi area sadel, skrotum, dan glans penis, perineum, area anal, dan sepertiga aspek posterior paha.
e. Klasifikasi berdasarkan keparahan 1. Klasifikasi Frankel : Grade A : motoris (-), sensoris (-) Grade B : motoris (-), sensoris (+) Grade C : motoris (+) dengan ROM 2 atau 3, sensoris (+) Grade D : motoris (+) dengan ROM 4, sensoris (+) Grade E : motoris (+) normal, sensoris (+)
2. Klasifikasi ASIA (American Spinal Injury Association) Grade A : motoris (-), sensoris (-) termasuk pada segmen sacral Grade B : hanya sensoris (+) Grade C : motoris (+) dengan kekuatan otot < 3 Grade D : Motoris (+) dengan kekuatan otot > 3 Grade E : motoris dan sensoris normal ETIOLOGI 1. Kecelakaan lalu lintas/jalan raya adalah penyebab terbesar.
2. Injuri atau jatuh dari ketinggian. 3. Kecelakaan karena olah raga. Di bidang olahraga, tersering karena menyelam pada air yang sangat dangkal 4. Luka jejas, tajam, tembak pada daerah vertebra. 5. Pergerakan yang berlebih: hiperfleksi, hiperekstensi, rotasi berlebih, stress lateral, distraksi (stretching berlebih), penekanan. 6. Gangguan lain yang dapat menyebabkan cedera medulla spinalis seperti spondiliosis servikal dengan mielopati, yang menghasilkan saluran sempit dan mengakibatkan cedera progresif terhadap medulla spinalis dan akar; mielitis akibat proses inflamasi infeksi maupun noninfeksi; osteoporosis yang disebabkan oleh fraktur kompresi pada vertebrata; siringmielia; tumor infiltrasi maupun kompresi; dan penyakit vaskuler. FAKTOR RESIKO a. Pria 80 % sedangkan wanita hanya 20 %. b. Usia 16-30 tahun. Kecelakaan sering terjadi pada usia di bawah 65 tahun dibandingkan usia di atas 65 tahun, tersering pada usia 16-30 tahun. c. Beberapa kegiatan olah raga seperti gulat, menyelam, berselancar, rollerskating, in-line skating, hockey, berselancar di atas salju. d. Memiliki kelainan tulang atau sendi seperti arthritis dan osteoporosis. MANIFESTASI KLINIS Cedera tulang belakang harus selalu diduga pada kasus di mana setelah cedera pasien mengeluh nyeri serta terbatasnya pergerakan leher dan pinggang. Deformitas klinis mungkin tidak jelas dan kerusakan neurologis mungkin tidak tampak pada pasien yang juga mengalami cedera kepala atau cedera berganda. Tidak lengkap pemeriksaan pada suatu cedera bila fungsi anggota gerak belum dinilai untuk menyingkirkan kerusakan akibat cedera tulang belakang. Tanda dan gejala trauma spinal antara lain adalah: Nyeri pada area spinal atau paraspinal Nyeri kepala bagian belakang, pundak, tangan, kaki Kelemahan/penurunan/kehilangan fungsi motorik (kelemahan, paralisis)
Penurunan/kehilangan sensasi (mati rasa/hilang sensasi nyeri, kaku, parestesis, hilang sensasi pada suhu, posisi, dan sentuhan) Paralisis dinding dada menyebabkan pernapasan diafrgma Shock dengan kecepatan jantung menurun Priapism Kerusakan kardiovaskuler Kerusakan pernapasan Kesadaran menurun Tanda spinal shock (pemotongan komplit rangsangan), meliputi: Flaccid paralisis di bawah batas luka, hilangnya sensasi di bawah batas luka, hilangnya reflek-reflek spinal di bawah batas luka, hilangnya tonus vasomotor (hipotensi), Tidak ada keringat dibawah batas luka, inkontinensia urine dan retensi feses jika berlangsung lama akan menyebabkan hiperreflek/paralisis spastic
Pemotongan sebagian rangsangan: tidak simetrisnya flaccid paralisis, tidak simetrisnya hilangnya reflek di bawah batas luka, beberapa sensasi tetap utuh di bawah batas luka, vasomotor menurun, menurunnya bladder atau bowel, berkurangnya keluarnya keringat satu sisi tubuh.
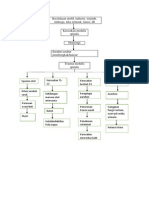
POHON MASALAH (Terlampir) PEMERIKSAAN PENUNJANG 1. Spinal X-ray: melihat fraktur / pergeseran vertebra 2. Myelogram: Lokasi obstuksi aliran CSF, melihat lebih jelas saraf spinal 3. CT Scan: melihat lebih jelas kelainan yang ditemukan pada hasil X-ray 4. MRI: membantu melihat spinal cord dan mengidentifikasi adanya pembekuan darah atau massa lain yang mungkin menekan spinal cord. PENATALAKSANAAN 1. Cidera pada cervikal - Immobilisasi sederhana
- Traksi skeletal - Pembedahan untuk spinal dekompresi 2. Cidera pada thoracal dan lumbal - Immobilisasi pada lokasi fraktur - Hiperekstensi dan branching - Bed-rest 3. Obat: adrenal corticosteroid untuk mencegah dan mengurangi edema medulla spinalis
PRINSIP-PRINSIP SPINAL: 1. Immobilisasi Tindakan
UTAMA
PENATALAKSANAAN
TRAUMA
immobilisasi
harus
sudah
dimulai
dari
tempat
kejadian/kecelakaan sampai ke unit gawat darurat.. Yang pertama ialah immobilisasi dan stabilkan leher dalam posisi normal; dengan menggunakan cervical collar. Cegah agar leher tidak terputar (rotation). Baringkan penderita dalam posisi terlentang (supine) pada tempat/alas yang keras. Pasien diangkat/dibawa dengan cara 4 men lift atau menggunakan Robinsons orthopaedic stretcher.
2. Stabilisasi Medis Terutama sekali pada penderita tetraparesis/etraplegia: a. Periksa vital signs b. Pasang nasogastric tube c. Pasang kateter urin d. Segera normalkan vital signs. Pertahankan tekanan darah yang normal dan perfusi jaringan yang baik. Berikan oksigen, monitor produksi urin, bila perlu monitor AGD (analisa gas darah), dan periksa apa ada neurogenic shock. Pemberian megadose Methyl Prednisolone Sodium Succinate dalam kurun waktu 6 jam setaleh kecelakaan dapat memperbaiki konntusio medula spinalis.
3. Mempertahankan posisi normal vertebra (Spinal Alignment) Bila terdapat fraktur servikal dilakukan traksi dengan Cruthfield tong atau Gardner-Wells tong dengan beban 2.5 kg perdiskus. Bila terjadi dislokasi traksi diberikan dengan beban yang lebih ringan, beban ditambah setiap 15 menit sampai terjadi reduksi.
4. Dekompresi dan Stabilisasi Spinal Bila terjadi realignment artinya terjadi dekompresi. Bila realignment dengan cara tertutup ini gagal maka dilakukan open reduction dan stabilisasi dengan approachanterior atau posterior.
5. Rehabilitasi. Rehabilitasi fisik harus dikerjakan sedini mungkin. Termasuk dalam program ini adalah bladder training, bowel training, latihan otot pernafasan, pencapaian optimal fungsi fungsi neurologik dan program kursi roda bagi penderita paraparesis/paraplegia. KOMPLIKASI Perubahan tekanan darah, bisa menjadi ekstrim (autonomic hyperreflexia) Komplikasi akibat imobilisasi: o Deep vein thrombosis o Infeksi pulmonal : atelektasis, pneumonia o Kerusakan integritas kulit : dekubitus o Kontraktur Peningkatan resiko injuri pada bagian tubuh yang mati rasa Meningkatkan resiko gagal ginjal Meningkatkan resiko infeksi saluran kemih Hilangnya kontrol pada bladder Hilangnya kontrol pada bowel Kehilangan sensasi Disfungsi seksual (impoten pada pria) Spasme otot
Nyeri Paralysis otot pernapasan Paralysis (paraplegia, quadriplegia) Shock
PROGNOSIS Pada awal tahun 1900, angka kematian 1 tahun setelah trauma pada pasien dengan lesi komplit mencapai 100 %. Namun kini, angka ketahanan hidup 5 tahun pada pasien dengan trauma quadriplegia mencapai 90 %. Perbaikan yang terjadi dikaitkan dengan pemakaian antibiotik untuk mengobati pneumonia dan infeksi traktus urinarius. Pasien dengan trauma tulang belakang komplit berpeluang sembuh < 5 %. Jika terjadi paralisis komplit dalam waktu 72 jam setelah trauma, peluang perbaikan adalah 0 %. Prognosis trauma tulang belakang inkomplit lebih baik. Jika fungsi sensoris masih ada, peluang pasien untuk dapat berjalan kembali > 50 %. PENGKAJIAN A. Data subyektif Pengetahuan pasien tentang penyakit (cedera dan akibat dari gangguan neurologis) Inforasi tentang kejadian cidera, bagaimana sampai terjadi Adanya dyspnea Sensasi yang tidak biasannya (parasthesia) Riwayat hilangnya kesadaran Tidak adanya sensasi - gangguan sensorik
B. Data Obyektif Tingkat Kesadaran (Sadar/tidak sadar), GCS, pupil Status respirasi (Bervariasi) Orientasi tempat, waktu dan orang Sikap tubuh pasien, kekuatan motorik TTV (TD, Temp, Nadi), Integritas kuli Distensi bowel dan bladder
DIAGNOSA KEPERAWATAN 1. Ketidakefektifan pola napas yang berhubungan dengan kerusakan tulang punggung, disfungsi neurovaskular, kerusakan sistem muskuloskeletal. 2. Gangguan pertukaran gas berhubungan dengan ketidakseimbangan perfusi ventilasi dan perubahan membran alveolar kapiler. 3. Bersihan jalan nafas inefektif berhubungan dengan ketidakmampuan untuk membersihkan sekret yang menumpuk. 4. Kerusakan mobilitas fisik berhubungan dengan kerusakan fungsi motorik dan sesorik. 5. Resiko terhadap kerusakan integritas kulit berhubungan dengan penurunan immobilitas, penurunan sensorik. 6. Gangguan BAK berhubungan dengan penurunan isyarat kandung kemih atau kerusakan kemampuan untuk mengenali isyarat kandung kemih sekunder terhadap cedera medulla spinalis. 7. Konstipasi berhubungan dengan kurangnya kontrol sfingter volunter sekunder terhadap cedera medulla spinalis di atas T11 atau arkus refleks sakrum yang terlibat (S2-S4). 8. Nyeri berhubungan dengan pengobatan immobilitas lama, cedera psikis dan alat traksi 9. Risiko tinggi cidera berhubungan dengan stimulasi refleks sistem saraf simpatis sekunder terhadap kehilangan kontrol otonom. 10. Risiko tinggi aspirasi yang berhubungan dengan kehilangan kemampuan untuk menelan. 11. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh yang
berhubungan dengan ketidakmampuan menelan sekunder terhadap paralisis. 12. Kurang perawatan diri (mandi, gigi, berpakaian) yang berhubungan dengan paralisis. 13. Cemas berhubungan dengan kurang pengetahuan tentang proses penyakit dan prosedur perawatan
INTERVENSI KEPERAWATAN 1. Ketidakefektifan pola napas yang berhubungan dengan kerusakan tulang punggung, disfungsi neurovaskular, kerusakan sistem muskuloskeletal. Tujuan: Mempertahankan pola nafas klien efektif Kriteria hasil : - RR = 12-20x/menit - Nadi = 60-100x/menit - Pernafasan cuping hidung (-) - Retraksi dinding dada (-) - Bunyi nafas vesikuler - Cyanosis (-) - CRT < 2 detik Rencana Tindakan 1. Beri posisi kepala netral, tinggikan sedikit kepala tempat tidur jika dapat ditoleransi klien 2. Observasi TTV 3. Auskultasi suara nafas 4. Kaji tanda-tanda pola nafas tidak efektif (penggunaan otot-otot bantu pernafasan, pernafasan cuping hidung, cyanosis) 5. Ajarkan teknik nafas dalam 6. Lakukan suction jika diperlukan 7. Beri tambahan O2 sesuai indikasi 2. Gangguan pertukaran gas berhubungan dengan ketidakseimbangan perfusi ventilasi dan perubahan membran alveolar kapiler. Tujuan: Mengoptimalkan pertukaran gas pernafasan Kriteria hasil : - BGA dalam batas normal : pH : 7,35-7,45 CO2 : 20-26 mEq (bayi), 26-28 mEq (dewasa) PO2 (PaO2): 80-110 mmHg PCO2 (PaCO2): 35-45 mmHg
SaO2 : 95-99 % - Cyanosis (-) - CRT < 2 detik - RR = 12-20x/menit - Suhu = 36,5 37,50 C Intervensi 1. Istirahatkan klien dalam posisi semifowler. 2. Pertahankan oksigenasi NRM 8-10 L/menit. 3. Observasi TTV tiap jam atau sesuai respon klien. 4. Kolaborasi pemeriksaan BGA
3. Bersihan jalan nafas inefektif berhubungan dengan ketidakmampuan untuk membersihkan sekret yang menumpuk. Tujuan : jalan napas bersih Kriteria hasil : Batuk efektif, pasien mampu mengeluarkan seket, bunyi napas normal, jalan napas bersih, respirasi normal, irama dan jumlah pernapasan. Rencana Tindakan a. Kaji kemampuan batuk dan reproduksi sekret R/ Hilangnya kemampuan motorik otot intercosta dan abdomen berpengaruh terhadap kemampuan batuk. b. Pertahankan jalan nafas (hindari fleksi leher, bersihkan sekret) R/ Menutup jalan nafas. c. Monitor warna, jumlah dan konsistensi sekret, lakukan kultur R/ Hilangnya refleks batuk beresiko menimbulkan pnemonia. d. Lakukan suction bila perlu R/ Pengambilan secret dan menghindari aspirasi. e. Auskultasi bunyi napas R/ Mendeteksi adanya sekret dalam paru-paru. f. Lakukan latihan nafas R/ mengembangkan alveolu dan menurunkan prosuksi sekret. g. Berikan minum hangat jika tidak kontraindikasi
R/ Mengencerkan sekret h. Berikan oksigen dan monitor analisa gas darah R/ Meninghkatkan suplai oksigen dan mengetahui kadar olsogen dalam darah. i. Monitor tanda vital setiap 2 jam dan status neurologi R/ Mendeteksi adanya infeksi dan status respirasi.
4. Kerusakan mobilitas fisik yang berhubungan dengan kerusakan fungsi motorik dan sesorik. Tujuan : Memperbaiki mobilitas Kriteria Hasil : Mempertahankan posisi fungsi dibuktikan oleh tak adanya kontraktur, footdrop, meningkatkan kekuatan bagian tubuh yang sakit /kompensasi, mendemonstrasikan teknik /perilaku yang
memungkinkan melakukan kembali aktifitas. Rencana Tindakan a. Kaji fungsi-fungsi sensori dan motorik pasien setiap 4 jam. R/ Menetapkan kemampuan dan keterbatasan pasien setiap 4 jam. b. Ganti posisi pasien setiap 2 jam dengan memperhatikan kestabilan tubuh dan kenyamanan pasien. R/ Mencegah terjadinya dekubitus. c. Beri papan penahan pada kaki R/ Mencegah terjadinya foodrop d. Gunakan otot orthopedhi, edar, handsplits R/ Mencegah terjadinya kontraktur. e. Lakukan ROM Pasif setelah 48-72 setelah cedera 4-5 kali /hari R/ Meningkatkan stimulasi dan mencehag kontraktur. f. Monitor adanya nyeri dan kelelahan pada pasien. R/ Menunjukan adanya aktifitas yang berlebihan. g. Konsultasikan kepada fisiotrepi untuk latihan dan penggunaan otot seperti splints R/ Memberikan pancingan yang sesuai.
5. Resiko terhadap kerusakan integritas kulit yang berhubungan dengan penurunan immobilitas, penurunan sensorik. Tujuan : Mempertahankan Intergritas kulit Kriteria Hasil : Keadaan kulit pasien utuh, bebas dari kemerahan, bebas dari infeksi pada lokasi yang tertekan. Rencana Tindakan a. Kaji faktor resiko terjadinya gangguan integritas kulit R/ Salah satunya yaitu immobilisasi, hilangnya sensasi, Inkontinensia bladder /bowel. b. Kaji keadaan pasien setiap 8 jam R/ Mencegah lebih dini terjadinya dekubitus. c. Gunakan tempat tidur khusus (dengan busa) R/ Mengurangi tekanan 1 tekanan sehingga mengurangi resiko dekubitas d. Ganti posisi setiap 2 jam dengan sikap anatomis R/ Daerah yang tertekan akan menimbulkan hipoksia, perubahan posisi meningkatkan sirkulasi darah. e. Pertahankan kebersihan dan kekeringan tempat tidur dan tubuh pasien. R/ Lingkungan yang lembab dan kotor mempermudah terjadinya kerusakan kulit f. Lakukan pemijatan khusus / lembut diatas daerah tulang yang menonjol setiap 2 jam dengan gerakan memutar. R/ Meningkatkan sirkulasi darah g. Kaji status nutrisi pasien dan berikan makanan dengan tinggi protein R/ Mempertahankan integritas kulit dan proses penyembuhan h. Lakukan perawatan kulit pada daerah yang lecet / rusak setiap hari R/ Mempercepat proses penyembuhan
6. Gangguan BAK berhubungan dengan penurunan isyarat kandung kemih atau kerusakan kemampuan untuk mengenali isyarat kandung kemih sekunder terhadap cedera medulla spinalis. Tujuan : Peningkatan eliminasi urine
Kriteria Hasil : Pasien dpat mempertahankan pengosongan blodder tanpa residu dan distensi, keadaan urine jernih, kultur urine negatif, intake dan output cairan seimbang. Rencana tindakan a. Kaji tanda-tanda infeksi saluran kemih R/ Efek dari tidak efektifnya bladder adalah adanya infeksi saluran kemih b. Kaji intake dan output cairan R/ Mengetahui adekuatnya gunsi gnjal dan efektifnya blodder. c. Lakukan pemasangan kateter sesuai program R/ Efek trauma medulla spinalis adlah adanya gangguan refleks berkemih sehingga perlu bantuan dalam pengeluaran urine d. Anjurkan pasien untuk minum 2-3 liter setiap hari R/ Mencegah urine lebih pekat yang berakibat timbulnya ........ e. Cek bladder pasien setiap 2 jam R/ Mengetahui adanya residu sebagai akibat autonomic hyperrefleksia f. Lakukan pemeriksaan urinalisa, kultur dan sensitibilitas R/ Mengetahui adanya infeksi g. Monitor temperatur tubuh setiap 8 jam R/ Temperatur yang meningkat indikasi adanya infeksi.
7. Konstipasi berhubungan dengan kurangnya kontrol sfingter volunter sekunder terhadap cedera medulla spinalis di atas T11 atau arkus refleks sakrum yang terlibat (S2-S4). Tujuan : Memperbaiki fungsi usus Kriteria hasil : Pasien bebas konstipasi, keadaan feses yang lembek, berbentuk. Rencana tindakan a. kaji pola eliminasi bowel R/ Menentukan adanya perubahan eliminasi b. b. Berikan diet tinggi serat R/ Serat meningkatkan konsistensi feses c. Berikan minum 1800 2000 ml/hari jika tidak ada kontraindikasi
R/ Mencegah konstipasi d. Auskultasi bising usus, kaji adanya distensi abdomen R/ Bising usus menentukan pergerakan perstaltik e. Hindari penggunaan laktasif oral R/ Kebiasaan menggunakan laktasif akan tejadi ketergantungan f. Lakukan mobilisasi jika memungkinkan R/ Meningkatkan pergerakan peritaltik g. Berikan suppositoria sesuai program R/ Pelunak feses sehingga memudahkan eliminasi h. Evaluasi dan catat adanya perdarah pada saat eliminasi R/ Kemungkinan perdarahan akibat iritasi penggunaan suppositoria
8. Nyeri yang berhubungan dengan pengobatan immobilitas lama, cedera psikis dan alt traksi Tujuan : Memberikan rasa nyaman Kriteria hasil : Melaporkan penurunan rasa nyeri /ketidak nyaman, mengidentifikasikan cara-cara untuk mengatasi nyeri, mendemonstrasikan penggunaan keterampilan relaksasi dan aktifitas hiburan sesuai kebutuhan individu. Rencana tindakan a. Kaji terhadap adanya nyeri, bantu pasien mengidentifikasi dan menghitung nyeri, misalnya lokasi, tipe nyeri, intensitas pada skala 0 1R/ Pasien biasanya melaporkan nyeri diatas tingkat cedera misalnya dada / punggung atau kemungkinan sakit kepala dari alat stabilizer b. Berikan tindakan kenyamanan, misalnya, perubahan posisi, masase, kompres hangat / dingin sesuai indikasi. R/ Tindakan alternatif mengontrol nyeri digunakan untuk keuntungan emosionlan, selain menurunkan kebutuhan otot nyeri / efek tak diinginkan pada fungsi pernafasan. c. Dorong penggunaan teknik relaksasi, misalnya, pedoman imajinasi visualisasi, latihan nafas dalam.
R/ Memfokuskan kembali perhatian, meningkatkan rasa kontrol, dan dapat meningkatkan kemampuan koping d. kolaborasi pemberian obat sesuai indikasi, relaksasi otot, misalnya dontren (dantrium); analgetik; antiansietis.misalnya diazepam (valium) R/ Dibutuhkan untuk menghilangkan spasme /nyeri otot atau untuk menghilangkan-ansietas dan meningkatkan istrirahat.
9. Risiko tinggi cidera berhubungan dengan stimulasi refleks sistem saraf simpatis sekunder terhadap kehilangan kontrol otonom, ketidakstabilan kolumna spinalis Tujuan: Membebaskan klien dari cidera karena menurunnya fungsi reflex Kriteria hasil: Cidera tidak terjadi Klien tidak terjatuh Ala-alat imobilisasi terpasang paten
Intervensi 1. Pertahankan tirah baring dan alat-alat imobilisasi tetap terpasang dengan paten R/ memastikan pasien aman dan menghindari terjadinya cedera 2. Pasang penghalang samping tempat tidur dan beri bantalan lunak R/ mencegah agar pasien tidak jatuh dari tempat tidur 3. Atur posisi tempat tidur serendah mungkin R/ meminimalkan kemungkinan pasien jatuh dari tempat yang tinggi 4. Atur posisi tempat tidur klien sedekat mungkin dengan jangkauan pantauan perawat R/ memudahkan perawat dalam memberikan penanganan pada pasien
10. Resiko aspirasi berhubungan dengan kehilangan kemampuan untuk menelan. Tujuan : Tidak terjadi aspirasi Kriteria Hasil:
Makanan dan minuman tidak lagi kembali keluar melalui hidung, jalan nafas paten dari aspirasi makanan dan minuman Intervensi: 1. kaji status pernapasan tiap jam R/ Takipnu, pernafasan dangkal dan gerakan dada tak simetris sering terjadi karena adanya sekret. 2. lakukan suction R/ Menurunkan resiko aspirasi atau aspiksia dan osbtruksi. 3. miringkan pasien untuk drainase R/ Memudahkan dan meningkatkan aliran sekret dan mencegah lidah jatuh yang menyumbat jalan nafas. 4. Pertahankan kepatenan jalan nafas dan bersihkan mulut. R/ Memaksimalkan fungsi pernafasan untuk memenuhi kebutuhan tubuh terhadap oksigen dan pencegahan hipoksia. 5. Kolaborasi: Pemberian oksigen R/ Memaksimalkan oksigen untuk kebutuhan tubuh dan membantu dalam pencegahan hipoksia.
11. Ketidakseimbangan
nutrisi
kurang
dari
kebutuhan
tubuh
yang
berhubungan dengan ketidakmampuan menelan sekunder terhadap paralisis. Tujuan: Status nutrisi terpenuhi Kriteria Hasil: Intake cukup, makan dan minuman yang masuk lewat mulut tidak kembali lagi melalui hidung, BB meningkat, protein atau albumin 3,5 mg% Intervensi: 1. Pasang dan pertahankan NGT untuk intake makanan. R/ Intake nutrisi yang seimbang dan adekuat akan mempertahankan kebutuhan nutrisi tubuh 2. Kaji bising usus bila perlu R/ Bising usus membantu dalam menentukan respon untuk makan atau mengetahui kemungkinan komplikasi dan mengetahui penurunan obsrobsi air
3. Berikan nutrisi yang tinggi kalori dan protein. R/ 4. Timbang berat badan sesuai protokol R/
Intervensi 5. Pasang dan pertahankan NGT untuk intake makanan.
Rasional 1. Suplai kalori dan protein yang adekuat mempertahankan metabolisme tubuh. 2. Mengevalusai kefektifan atau kebutuhan
6. Kaji bising usus bila perlu, dan hati-hati karena sentuhan dapat merangsang kejang.
mengubah pemberian nutrisi.
7. Berikan nutrisi yang tinggi kalori dan protein. 8. Timbang berat badan sesuai protokol
Dx.7 Kurangnya perawatan diri berhubungan dengan tirah baring dan aktifitas kejang. Tujuan : Kebutuhan aktifitas sehari-hari/perawatan diri terpenuhi Kriteria Hasil: Kejang (-), bed rest (-), bau badan (-), gigi bersih, rambut bersih, tempat tidur bersih, iritasi kulit (-). Intervensi 1. Pemenuhan kebutuhan aktifitas seharihari. 1. Kebutuhan adekuat Rasional sehari-hari dapat terpenuhi secara proses
membantu
kesembuhan. 2. Bantu pasien dalam , memenuhi BAB/BAK, tidur dan 2. mempertahankan status kesehatan dan
kebutuhan
aktifitas
kebersihan diri pasien.
membersihkan
tempat
kebersihan diri juga oral hygiene. 3. Libatkan keluarga dalam perawatan diri sehari-hari. 3. Keluarga dapat meningkatkan motivasi
pasien untuk melakukan aktivitas kebersihan diri
Dx. 8 Cemas berhubungan dengan kurang pengetahuan pasien tentang penanganan penyakitnya dikarenakan kurangnya informasi. Tujuan : pasien menunjukan rasa cemas berkurang atau hilang Kriteria Hasil: Takut <<, tegang (-), gelisah (-), nadi 80-100 x/menit, RR 16-20x/menit, klien dan keluarga dapat mengulang informasi yang diberikan. Intervensi 1. Kaji tingkat kecemasan pasien Rasional 1. Tingkat kecemasan yang berbeda butuh penanganan yang berbeda pula. 2. Jelaskan tentang aktifitas kejang yang terjadi dan semua prosedur tindakan yang akan dilakukan pada pasien 3. Ajarkan pasien untuk mengekspresikan perasaannya 4. Gunakan komunikasi dan sentuhan terapeutik DAFTAR PUSTAKA 2. Dengan mengetahui semua prosedur dan kondisi tubuhnya, pasien akan merasa lebih tenang dan rasa cemas berkurang 3. Ekspresi perasaan secara verbal dapat membantu mengurangi rasa cemas 4. Memberikan ketenangan rasa nyaman bagi pasien
Andi, Tulus. 2009. Asuhan Keperawatan Spinal Cord Injury (SCI). http://tulusandi.blogspot.com/2009/06/asuhan-keperawatan-spinal-cord-injury.html Diakses tanggal 31 Agustus 2009 Pukul 10:59 WIB. Bedah Umum. 2009. Penanganan Konservatif Fraktur Kompresi Vertebrae. Diakses dari http://bedahumum.wordpress.com/2009/03/04/penangananTanggal 9 september 2009 pukul
konservatif-fraktur-kompresi-vertebra/ 13:42 WIB
Carpenito, Lynda Juall. 2001. Diagnosa Keperawatan. Jakarta: EGC
Doengoes, Marilyn E. 2000. Rencana Asuhan Keperawatan: Pedoman untuk perencanaan dan Pendokumentasian perawatan pasien. Jakarta: EGC Hudak, carolyn M. 1996. Keperawatan Kritis vol 2 Pendekatan Holistik. Jakarta : EGC Pinzon, Rizaldy. 2007. Mielopati Servical Traumatika: Telaah Pustaka terkini. www.kalbe.co.id/files/cdk/files.154_13_mielopatiservicaltraumatika.pdf/154 _13_ mielopatiservicaltraumatika.html. diakses tanggal 6 Nopember 2009 pukul 09.45 WIB. Sunardi. 2008. Asuhan Keperawatan Pasien dengan Trauma Medula Spinalis. http://nardinurses.files.wordpress.com/2008/10/askep-pasien-dengantrauma-medspin.ppt.Diakses tanggal 31 Agustus 2009 Pukul 10:58 WIB http://www.scribd.com/doc/29042954/Penatalaksanaan-Trauma-Spinal-DanCedera-Cervikal http://www.mayoclinic.com/health/spinal-cordinjury/DS00460/DSECTION=treatments-and-drugs http://repository.usu.ac.id/bitstream/123456789/18784/1/mkn-jun200740%20%287%29.pdf Majalah Kedokteran Nusantara Volume 40 No. 2 Juni 2007 Penatalaksanaan Trauma Spinal Hafas Hanafiah Divisi Ilmu Bedah Orthopaedi dan Traumatologi Departemen Ilmu Bedah Fakultas Kedokteran Universitas Sumatera Utara Brunner & Suddarth, 2001. Buku Ajar Keperawatan Medikal Bedah, Edisi 8 Vol. 3 . Jakarta : EGC. Carpenito, L. T, 1998. Buku Saku Diagnosa Keperawatan. Edisi 6. Jakarta ; EGC Doengoes, M. E, 1999, Rencana Asuham Keperawatan Pedoman untuk Perencanaan dan Pendokumentasian Perawatan Pasien. Edisi 3. Jakarta ; EGC Luckman, J. and Sorensens R.C. 1993. Medical Surgical Nursing a Psychophysiologic approach, Ed : 4. Philadelphia ; WB, Souders Company. Mansjoer, A. 2000. Kapita Selekta Kedokteran. Jilid 2. Edisi 3 Jakarta : FKUI
Pearce Evelyn C. 1997. Anatomi dan Fisiologi untuk Paramedis. Jakarta : PT. Gramedia.
Вам также может понравиться
- SCI Laporan PendahuluanДокумент28 страницSCI Laporan PendahuluanStevi MontjaiОценок пока нет
- Laporan Pendahuluan Spinal Cord InjuryДокумент12 страницLaporan Pendahuluan Spinal Cord InjuryFaesal Maulani Ajram80% (5)
- LAPORAN TRAUMA TULANG BELAKANGДокумент11 страницLAPORAN TRAUMA TULANG BELAKANGAtik KaryoОценок пока нет
- ANATOMI OTAK DAN SISTEM SARAFДокумент31 страницаANATOMI OTAK DAN SISTEM SARAFafriyaldyОценок пока нет
- Laporan Pendahuluan Fraktur VertebraДокумент17 страницLaporan Pendahuluan Fraktur VertebramiftahОценок пока нет
- Ankilosis SpondilitisДокумент11 страницAnkilosis SpondilitislaksitoОценок пока нет
- IVH AsuhanДокумент53 страницыIVH AsuhanLonoОценок пока нет
- LP Trauma Medulla SpinalisДокумент29 страницLP Trauma Medulla SpinalisFOОценок пока нет
- LP Spinal Cord InjuryДокумент15 страницLP Spinal Cord InjuryMuhammad Amin Kutbi100% (1)
- Fraktur Tibia PlateauДокумент29 страницFraktur Tibia PlateauDiah Wulandari100% (1)
- Kumpulan Skala Otot, Nyeri & AktifitasДокумент3 страницыKumpulan Skala Otot, Nyeri & AktifitassiripОценок пока нет
- LP Trauma Tulang Belakang 1Документ14 страницLP Trauma Tulang Belakang 1andryas100% (1)
- LP Fraktur Malunion HumerusДокумент14 страницLP Fraktur Malunion HumerusPutri Mareta HertikaОценок пока нет
- Laporan Pendahuluan Post Extrenal Cruris SinistraДокумент22 страницыLaporan Pendahuluan Post Extrenal Cruris Sinistrafitria Rahmawati100% (1)
- LP Spina BifidaДокумент15 страницLP Spina BifidaKengGo Kiromi IwasakiОценок пока нет
- Patofisiologi Spinal Cord InjuryДокумент3 страницыPatofisiologi Spinal Cord InjuryMarselia Marentek100% (1)
- LP Spinal Cord InjuryДокумент14 страницLP Spinal Cord InjurygalihОценок пока нет
- LP ParapareseДокумент18 страницLP Parapareseyenni fajriaОценок пока нет
- SPINAL CORD INJURYДокумент29 страницSPINAL CORD INJURYRolikОценок пока нет
- Spondilolistesis LaporanДокумент18 страницSpondilolistesis Laporandian hardiyanti ningrumОценок пока нет
- LANSIAДокумент14 страницLANSIAzukronОценок пока нет
- LP Sop CerebryДокумент13 страницLP Sop CerebryZulva Vava75% (4)
- LP PCLДокумент26 страницLP PCLMyisha UfairaОценок пока нет
- Fraktur ScapulaДокумент21 страницаFraktur ScapulaM Syaiful IslamОценок пока нет
- Laporan Pendahuluan Fraktur ServikalДокумент41 страницаLaporan Pendahuluan Fraktur ServikalVeny D'queens100% (4)
- Fraktur Iga dan PatofisiologinyaДокумент26 страницFraktur Iga dan PatofisiologinyaFanti FadliyahОценок пока нет
- TINJAUAN OSTEOMYELITISДокумент16 страницTINJAUAN OSTEOMYELITISKhingZhevenОценок пока нет
- Laporan Pendahuluan Fraktur MaksilaДокумент29 страницLaporan Pendahuluan Fraktur MaksilaRaniОценок пока нет
- Gadar Igd LP TCSДокумент36 страницGadar Igd LP TCSIndhira PermataОценок пока нет
- Laporan Pendahuluan Asuhan KeperawatanДокумент15 страницLaporan Pendahuluan Asuhan KeperawatanMank Trix50% (2)
- Penyimpangan KDM NstemiДокумент2 страницыPenyimpangan KDM NstemiMazdan Avenged0% (1)
- Laporan Pendahuluan Fraktur TibiaДокумент97 страницLaporan Pendahuluan Fraktur TibiaAnggraeni Jasmine Hutagalung100% (4)
- LP Lumbar Spinal Canal StenosisДокумент20 страницLP Lumbar Spinal Canal Stenosisini.rian100% (1)
- LP SciДокумент12 страницLP SciAri Nur HusainiОценок пока нет
- LP Fraktur SmithДокумент20 страницLP Fraktur SmithYeyen Dwi WeliyantiОценок пока нет
- Low Back Pain (LBP): Penyebab dan Anatomi Tulang BelakangДокумент28 страницLow Back Pain (LBP): Penyebab dan Anatomi Tulang BelakangAgus Supriatna100% (1)
- ASKEP DISLOKASI PINGGULДокумент9 страницASKEP DISLOKASI PINGGULasnulhusniОценок пока нет
- TENDINITIS LAPORANДокумент15 страницTENDINITIS LAPORANVanyОценок пока нет
- LP Trigger FingerДокумент28 страницLP Trigger FingerRatna Lauranita100% (2)
- PathwayДокумент2 страницыPathwayErma SugihartiniОценок пока нет
- Laporan Pendahuluan ULKUS DMДокумент15 страницLaporan Pendahuluan ULKUS DMM Fauzan Ali Fikri IIОценок пока нет
- LP Post Remove ORIFДокумент13 страницLP Post Remove ORIFAnonymous C4huq0100% (1)
- LP Oa Hip BilateralДокумент15 страницLP Oa Hip Bilateralfulgensius n wara100% (1)
- LP Trauma Tulang BelakangДокумент13 страницLP Trauma Tulang BelakangArinda Rizky Febyantari100% (1)
- Ppni LP RadikulopatiДокумент8 страницPpni LP RadikulopatiAditya Pratama100% (1)
- Askep Dislokasi IyaДокумент7 страницAskep Dislokasi Iyavera syahrinisyaОценок пока нет
- LP ParaplegiaДокумент7 страницLP ParaplegiaDebbi Ernest Lumban GaolОценок пока нет
- LP SkoliosisДокумент16 страницLP SkoliosisMaimunaZahro100% (2)
- Spinal Cord Injury PathwayДокумент2 страницыSpinal Cord Injury PathwayAfifa UlyaОценок пока нет
- LP StemiДокумент18 страницLP StemiDewi AstutiОценок пока нет
- AnFis ParapareseДокумент8 страницAnFis ParapareseIrsyam FisioОценок пока нет
- LP P.O Fraktur Kompresi ThorakalДокумент17 страницLP P.O Fraktur Kompresi ThorakalNurul Fahmi Rizka Laily100% (3)
- Laporan Pendahuluan Epidural HematomaДокумент10 страницLaporan Pendahuluan Epidural HematomaKristian SeptiyadiОценок пока нет
- LP SpinalДокумент22 страницыLP SpinalGuruh Wirasakti100% (1)
- Askep-Revisi Trauma SpinaliДокумент15 страницAskep-Revisi Trauma SpinaliKharisma HadiОценок пока нет
- Laporan Pendahuluan Asuhan Keperawatan Pada Pasien Dengan Spinal Cord Injury Oleh Tony Hady Purwanto Skep Nim 1Документ17 страницLaporan Pendahuluan Asuhan Keperawatan Pada Pasien Dengan Spinal Cord Injury Oleh Tony Hady Purwanto Skep Nim 1Khoirul AnamОценок пока нет
- Askep Trauma Medula SpinalisДокумент26 страницAskep Trauma Medula SpinalisuchaОценок пока нет
- Laporan Pendahuluan SciДокумент17 страницLaporan Pendahuluan SciTony Hady Purwanto100% (2)
- Spinal Cord InjuryДокумент15 страницSpinal Cord InjuryJulia Dewi Eka GunawatiОценок пока нет
- Trauma Medulla SpinalisДокумент21 страницаTrauma Medulla SpinalisnuvitaОценок пока нет
- Soal CPNS Paket 1Документ1 страницаSoal CPNS Paket 1Tyas YuLinda DeCeОценок пока нет
- Modul Kemampuan VerbalДокумент62 страницыModul Kemampuan VerbalCar Car TownОценок пока нет
- BATUK DAN NAFASДокумент4 страницыBATUK DAN NAFASTyas YuLinda DeCeОценок пока нет
- Kumpulan Nanda NIC NOCДокумент26 страницKumpulan Nanda NIC NOCipratiwi_2286% (14)
- Hipertiroid Yulinda DCДокумент25 страницHipertiroid Yulinda DCTyas YuLinda DeCeОценок пока нет
- Laporan Pendahuluan Gagal Ginjal InulДокумент9 страницLaporan Pendahuluan Gagal Ginjal InulTyas YuLinda DeCeОценок пока нет
- HIPOTIROIDДокумент16 страницHIPOTIROIDTyas YuLinda DeCeОценок пока нет
- Strategi Pelaksanaan Tindakan KeperawatanДокумент7 страницStrategi Pelaksanaan Tindakan KeperawatanTyas YuLinda DeCeОценок пока нет
- HipertiroidtДокумент22 страницыHipertiroidtTyas YuLinda DeCeОценок пока нет
- Mekanisme Demam dan Proses PeradanganДокумент2 страницыMekanisme Demam dan Proses PeradanganMuhammad SubhiОценок пока нет
- Gizi Ibu HamilДокумент8 страницGizi Ibu Hamilelektronika08Оценок пока нет
- Patofis Hemoragia PostpartumДокумент1 страницаPatofis Hemoragia PostpartumTyas YuLinda DeCeОценок пока нет
- Askep HipertensiДокумент6 страницAskep HipertensiTyas YuLinda DeCeОценок пока нет
- Permenkes 741 Tahun 2008 Tentang Standart Pelayanan MinimalДокумент32 страницыPermenkes 741 Tahun 2008 Tentang Standart Pelayanan MinimalUays HasyimОценок пока нет
- Bab IiДокумент25 страницBab IiTyas YuLinda DeCeОценок пока нет
- Askep HipertensiДокумент6 страницAskep HipertensiTyas YuLinda DeCeОценок пока нет
- Panas TubuhДокумент1 страницаPanas TubuhYunita Apriane PurbaОценок пока нет
- HIPERTENSIДокумент2 страницыHIPERTENSITyas YuLinda DeCeОценок пока нет
- TuberkulosisДокумент43 страницыTuberkulosisTyas YuLinda DeCeОценок пока нет
- BATUK DAN NAFASДокумент4 страницыBATUK DAN NAFASTyas YuLinda DeCeОценок пока нет
- Askep MeningitisДокумент5 страницAskep MeningitisEko Nor Apriyatna PermanaОценок пока нет
- Komplikasi Lanjut Pada StrokeДокумент2 страницыKomplikasi Lanjut Pada StrokekiironekoОценок пока нет
- MENINGITIS (Kel 2)Документ43 страницыMENINGITIS (Kel 2)Tyas YuLinda DeCeОценок пока нет
- Prognosis Strooke 2Документ1 страницаPrognosis Strooke 2Estu MahendraОценок пока нет
- Meningitis KriptokokusДокумент16 страницMeningitis KriptokokusTyas YuLinda DeCeОценок пока нет
- BIAYA Program MagisterДокумент12 страницBIAYA Program MagisterTyas YuLinda DeCeОценок пока нет
- MeningitisДокумент6 страницMeningitisBonita Ratih PermatasariОценок пока нет
- Askep MeningitisДокумент5 страницAskep MeningitisEko Nor Apriyatna PermanaОценок пока нет
- Albuminnnnn BedahДокумент7 страницAlbuminnnnn BedahSetyorini ArsyadОценок пока нет
- Se Dirjen Dikti 704 - Uji Kompetensi Bidan Dan Perawat-1Документ2 страницыSe Dirjen Dikti 704 - Uji Kompetensi Bidan Dan Perawat-1Tyas YuLinda DeCeОценок пока нет