Академический Документы
Профессиональный Документы
Культура Документы
Принципы Вскрытия Абсцессов и Флегмон
Загружено:
Fergie0 оценок0% нашли этот документ полезным (0 голосов)
24 просмотров15 страницАвторское право
© © All Rights Reserved
Доступные форматы
PDF, TXT или читайте онлайн в Scribd
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате PDF, TXT или читайте онлайн в Scribd
0 оценок0% нашли этот документ полезным (0 голосов)
24 просмотров15 страницПринципы Вскрытия Абсцессов и Флегмон
Загружено:
FergieАвторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате PDF, TXT или читайте онлайн в Scribd
Вы находитесь на странице: 1из 15
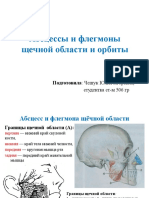
Принципы вскрытия абсцессов и флегмон лица
Абсцесс – ограниченное скопление гноя в различных тканях и органах с
образованием полости (например, абсцесс ягодичной области, абсцесс головного мозга), а
флегмона – острое разлитое гнойное воспаление жировой клетчатки, не склонное к
отграничению. На лице чаще всего возникают одонтогенные флегмоны, которые
первоначально локализуются в поджевательном клетчаточном пространстве, в клетчатке
клыковой ямки.
Многовековая хирургическая практика выработала общее правило лечения любого
гнойного процесса – вскрытие очага воспаления и его дренирование.
Вскрытие гнойного очага осуществляется наружным доступом со стороны кожных
покровов либо внутриротовым доступом со стороны слизистой оболочки. Внеротовой
способ используют в тех случаях, когда операция со стороны полости рта не обеспечивает
полноценного дренирования клетчаточного пространства или невозможна из-за
сопутствующего тризма жевательной мускулатуры.
При выборе оперативного доступа необходимо соблюдать следующие требования:
кратчайший путь к гнойному очагу;
наименьшую вероятность повреждения анатомических образований при
вскрытии гнойного очага;
полноценное дренирование гнойного очага;
получение оптимального косметического эффекта со стороны
послеоперационной раны.
При вскрытии абсцесса (флегмоны) кожу, слизистую оболочку, фасциальные образования
над гнойным очагом рассекают, мышцы отсекают и отслаивают от места прикрепления.
Исключение составляют подкожная мышца шеи и нередко челюстно-подъязычная мышца, волокна
которых пересекают в поперечном направлении, что обеспечивает зияние раны и создает хорошие
условия для оттока гнойного экссудата. Расположенную на пути к гнойному очагу рыхлую
клетчатку расслаивают и раздвигают кровоостанавливающим зажимом. Исходя из анатомии
ветвей лицевого нерва, разрезы на лице рекомендуется проводить, выбирая нейтральные
пространства между ними.
Вскрытие абсцесса, флегмоны височной области
В височной области имеются поверхностная и собственная височная фасции.
Собственная височная фасция начинается от височной линии на покровных костях черепа
и покрывает височную мышцу. Книзу она раздваивается: поверхностный листок
прикрепляется к наружной, а внутренний – к внутренней поверхности скуловой дуги.
Между листками над скуловой дугой образуется межапоневротическое пространство,
заполненное жировой клетчаткой. Несмотря на значительную плотность височной
фасции, сокращение височной мышцы хорошо заметно при жевании.
В височной области выделяют следующие формы флегмоны:
поверхностную;
межапоневротическую;
подапоневротическую;
глубокую;
разлитую.
Вскрытие поверхностного абсцесса, флегмоны височной области
Флегмона подкожной жировой клетчатки височной области расположена между
кожей и поверхностной височной фасцией.
Локализация поверхностного абсцесса, флегмоны височной области: 1 – височная кость; 2 –
костно-мышечная клетчатка; 3 – височная мышца; 4 – надкостница; 5 – венечный отросток нижней
челюсти; 6 – жевательная мышца; 7 – скуловая дуга; 8 – поверхностная фасция; 9 –
межапоневротическая клетчатка; 10 – собственная фасция; 11 – подапоневротическая клетчатка;
12 – подкожная флегмона; 13 – кожа.
Пути распространения инфекции. Подвисочная, лобная, скуловая, околоушно-
жевательная области.
Техника. Вскрытие поверхностной флегмоны височной области производят
радиальным разрезом кожи через середину воспалительного инфильтрата на всем его
протяжении. Расслаивая подкожную жировую клетчатку зажимом, раскрывают полость
гнойника и эвакуируют гной. Операцию заканчивают дренированием гнойника путем
введения в операционную рану резиновых перчаточных выпускников.
Вскрытие межапоневротического абсцесса височной области
Межапоневротический абсцесс височной области расположен между поверхностным
и глубоким листками височной фасции.
Пути распространения инфекции. Особенностью межапоневротического
пространства височной области является его относительная замкнутость за счет того, что
поверхностный и глубокий листки височной фасции прикрепляются к наружной и
внутренней поверхностям скуловой дуги. Поэтому при абсцессе межапоневротического
пространства воспалительный инфильтрат занимает нижний отдел височной области и
имеет четко очерченную границу по скуловой дуге.
Локализация межапоневротического абсцесса, флегмоны височной области: 1 – височная кость; 2 –
костно-мышечная клетчатка; 3 – височная мышца; 4 – надкостница; 5 – венечный отросток нижней челюсти; 6
– жевательная мышца; 7 – скуловая дуга; 8 – поверхностная фасция; 9 – межапоневротическая флегмона; 10
– собственная фасция; 11 – подапоневротическая клетчатка; 12 – подкожная клетчатка; 13 – кожа.
Техника. Вскрытие межапоневротического абсцесса височной области производят
разрезом вдоль верхнего края скуловой дуги. С помощью кровоостанавливающего зажима
отслаивают подкожную жировую клетчатку от наружной поверхности височного
апоневроза на 0,5 – 1 см вверх от края скуловой дуги. Рассекают поверхностный листок
височного апоневроза в месте прикрепления его к височной дуге на протяжении 2 см.
Вводят зажим в межапоневротическое пространство и, расслаивая клетчатку, вскрывают
гнойный очаг, эвакуируют гной. Операцию заканчивают дренированием гнойника.
Вскрытие подапоневротического абсцесса, флегмоны височной области
Подапоневротический абсцесс, флегмона височной области располагаются между
глубоким листком височной фасции и височной мышцей.
Локализация подапоневротического абсцесса, флегмоны височной области: 1 – височная
кость; 2 – костно-мышечная клетчатка; 3 – височная мышца; 4 – надкостница; 5 – венечный
отросток нижней челюсти; 6 – жевательная мышца; 7 – скуловая дуга; 8 – поверхностная фасция; 9
– межапоневротическая клетчатка; 10 – собственная фасция; 11 – подапоневротическая
флегмона; 12 – подкожная клетчатка; 13 – кожа.
Пути распространения инфекции: в поджевательное клетчаточное пространство, а
оттуда на жировой комок щеки через височный отросток щечного комка Биша.
Техника. Вскрытие подапоневротического абсцесса, флегмоны височной области
производят радиальным разрезом через середину воспалительного инфильтрата на всем
его протяжении. Захватив и приподняв височный апоневроз, надсекают его. Через разрез
вводят зажим в подапоневротическое клетчаточное пространство, а затем над
разведенными браншами зажима рассекают височный апоневроз на всем протяжении
кожной раны. Тупо вскрывают гнойник, эвакуируют гной и дренируют гнойную полость.
Вскрытие глубокого абсцесса, флегмоны височной области
Глубокий абсцесс, флегмона височной области расположена между височной
мышцей и надкостницей височной кости.
Локализация глубокого абсцесса, флегмоны височной области: 1 – височная кость; 2 –
глубокая флегмона; 3 – височная мышца; 4 – надкостница; 5 – венечный отросток нижней челюсти;
6 – жевательная мышца; 7 – скуловая дуга; 8 – поверхностная фасция; 9 – межапоневротическая
клетчатка; 10 – собственная фасция; 11 – подапоневротическая клетчатка; 12 – подкожная
клетчатка; 13 – кожа.
Пути распространения инфекции. Воспалительный процесс распространяется в
подвисочную и крыловидно-небную ямки по протяжению в височно-крыловидное
пространство. Наиболее опасно распространение флегмоны в область основания черепа, а
отсюда в полость черепа.
Техника. Вскрытие глубокого абсцесса, флегмоны височной области производят
радиальным разрезом кожи через середину места наибольшей флюктуации инфильтрата
на всем его протяжении. Захватив и приподняв височный апоневроз, надсекают его. Через
разрез вводят зажим в подапоневротическое клетчаточное пространство, а затем над
разведенными браншами зажима рассекают височный апоневроз на всем протяжении
раны. Зажимом раздвигают волокна височной мышцы над воспалительным инфильтратом,
проникают в подмышечное клетчаточное пространство, вскрывают гнойник, эвакуируют
гной и дренируют гнойную полость.
Вскрытие разлитого абсцесса, флегмоны височной области
Разлитая флегмона височной области представляет собой тотальный
воспалительный процесс, в который вовлечены все перечисленные выше клетчаточные
пространства.
Техника. Вскрытие флегмоны производят дугообразным разрезом над линией
прикрепления височной мышцы к височной кости и горизонтальным разрезом по
верхнему краю скуловой дуги. Крючком оттягивают нижний край раны вниз, пересекают
височный апоневроз и височную мышцу вдоль верхней височной линии. Отслаивая
распатором височную мышцу от места прикрепления ее к височной кости, входят в
подмышечное пространство, тупо вскрывают гнойник, эвакуируют гной и дренируют
гнойную полость.
Вскрытие абсцесса, флегмоны крыловидно-небной ямки
Пути распространения инфекции: чешуя височной кости, оболочки головного мозга,
головной мозг; глазница, синусы твердой мозговой оболочки, головной мозг; крыловидно-
нижнечелюстное и окологлоточное пространства, переднее средостение.
Техника. Вскрытие может быть произведено внутриротовым и внеротовым
доступами. При изолированном поражении крыловидно-небной ямки используют
внутриротовой разрез в верхнем своде преддверия рта несколько ниже переходной
складки слизистой оболочки на уровне двух последних моляров. Далее распатором
отслаивают верхние края раны от бугра верхней челюсти и изогнутым зажимом тупо
проходят за бугор верхней челюсти в крыловидно-небную и подвисочную ямки к месту
скопления гноя. Операцию заканчивают дренированием гнойника. Внутриротовой разрез
применяют редко.
При использовании внеротового доступа производят дугообразный разрез,
окаймляющий угол нижней челюсти. Распатором отслаивают место прикрепления
медиальной крыловидной мышцы от угла нижней челюсти. Далее тупым путем
проникают по внутренней поверхности ветви нижней челюсти в крыловидно-небную
ямку, вскрывают гнойный очаг и эвакуируют гной. Операцию заканчивают
дренированием гнойника.
Вскрытие абсцесса, флегмоны подвисочной ямки
Пути распространения инфекции. Височная, околоушно-жевательная
области, крыловидно-нижнечелюстное и окологлоточное пространства,
крыловидно-небная ямка, глазница, синусы твердой мозговой оболочки,
головной мозг.
Техника. При изолированном поражении подвисочной и крыловидно-небной ямок
используют внутриротовой разрез в верхнем своде преддверия рта несколько ниже
переходной складки слизистой оболочки на уровне двух последних моляров. Далее
распатором отслаивают верхние края раны от бугра верхней челюсти и изогнутым
зажимом тупо проходят за бугор верхней челюсти в крыловидно-небную и подвисочную
ямки к месту скопления гноя. Операцию заканчивают дренированием гнойника.
Внутриротовой разрез применяют редко.
Флегмона подвисочной ямки обычно сочетается с поражением клетчаточных
пространств смежных анатомических областей, например, крыловидно-небной ямки. В
таких случаях дренирование подвисочного клетчаточного пространства осуществляется из
оперативного доступа, используемого для вскрытия флегмоны соседних
заинтересованных областей, т.е. наружных разрезов.
При применении внеротового доступа производят дугообразный разрез, окаймляющий
угол нижней челюсти. Распатором отслаивают место прикрепления медиальной
крыловидной мышцы от угла нижней челюсти. Далее тупым путем проникают по
внутренней поверхности ветви нижней челюсти в подвисочную ямку, вскрывают гнойный
очаг и эвакуируют гной. Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса, флегмоны крыловидно-нижнечелюстного пространства
Пути распространения инфекции. Окологлоточное пространство → заднее
средостение; клетчатка основного сосудисто-нервного пучка шеи → переднее
средостение; подвисочная ямка → височная область; глазница → основание черепа,
оболочки головного мозга, головной мозг.
Техника. Вскрытие флегмоны крыловидно-нижнечелюстного пространства
производят внеротовым и внутриротовым способами.
При внеротовом доступе производят окаймляющий разрез у угла нижней челюсти
длиной 3 см, отступив от края челюсти на 1,5–2 см книзу и кзади с целью предупреждения
повреждения краевой ветви лицевого нерва. Отсекают сухожилие медиальной
крыловидной мышцы от крыловидной бугристости и тупо проникают в крыловидно-
нижнечелюстное пространство до гнойника. Операцию заканчивают дренированием
флегмоны.
При внутриротовом доступе скальпелем рассекают слизистую оболочку вдоль
наружного края крыловидно-челюстной складки длиной 2,5–3 см. Далее с помощью
кровоостанавливающего зажима проникают в крыловидно-нижнечелюстное пространство
между внутренней поверхностью ветви нижней челюсти и медиальной крыловидной
мышцей. Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса, флегмоны щечной области
Пути распространения инфекции. Подглазничная область и клыковая ямка,
крыловидно-нижнечелюстное пространство, височная и околоушно-жевательная области.
Техника. Поверхностную флегмону щечной области вскрывают внеротовым
доступом путем проведения радиальных разрезов от козелка уха к наружному углу
глазной щели, крылу носа и углу рта, а при флегмоне, расположенной в нижнем отделе
щечной области, используют разрез параллельно краю нижней челюсти и ниже на 1–1,5
см. При вскрытии глубокой флегмоны щечной области используют внутриротовой доступ
путем рассечения слизистой оболочки щеки параллельно проекции выводного протока
околоушной железы выше или ниже. Далее тупо проникают к месту скопления гноя.
Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса, флегмоны подглазничной области
Пути распространения инфекции. Щечная область, скуловая область, подвисочная
ямка, полость глазницы. Наличие анастомозов между сосудами подглазничной области и
сосудистым руслом глазницы, головного мозга, его оболочек определяет возможность
распространения гнойно-воспалительного процесса при тромбофлебите угловой вены в
глазницу с развитием тромбоза глазной вены, флегмоны ретробульбарной клетчатки, а в
случае распространения в полость черепа – с развитием тромбоза пещеристого синуса,
менингита, энцефалита.
Техника. При поверхностной флегмоне подглазничной области используют
внеротовой разрез длиной 2,5–3 см, который проводят по ходу носогубной складки.
Гнойный инфильтрат вскрывают путем расслоения подкожной жировой клетчатки
кровоостанавливающим зажимом по направлению к центру воспалительного
инфильтрата. Операцию заканчивают дренированием гнойника.
Для вскрытия глубокой флегмоны подглазничной области (в области собачьей ямки)
используют внутриротовой доступ. Разрез слизистой оболочки и надкостницы (десны)
альвеолярного отростка верхней челюсти производят по переходной складке слизистой
оболочки свода преддверия рта от второго резца до второго малого коренного зуба.
Гнойный очаг в области собачьей ямки вскрывают путем отслойки мягких тканей
(включая надкостницу) кровоостанавливающим зажимом или распатором по направлению
к центру гнойника. Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса, флегмоны околоушно-жевательной области
Пути распространения инфекции. Щечная, скуловая и височная области,
окологлоточное пространство.
Техника. Проводят радиальные разрезы кожи через центр инфильтрата параллельно
проекции ветвей лицевого нерва. Гнойный очаг вскрывают путем расслоения подкожной
клетчатки над апоневрозом по направлению к центру воспалительного инфильтрата с
помощью кровоостанавливающего зажима. Операцию заканчивают дренированием
гнойника.
Вскрытие абсцесса, флегмоны подфасциального клетчаточного
пространства околоушно-жевательной области
Пути распространения инфекции. Щечное, окологлоточное, крыловидно-
нижнечелюстное клетчаточные пространства, влагалище основного сосудисто-нервного
пучка шеи.
Техника. Используют разрез, окаймляющий угол нижней челюсти. Обнажают угол
нижней челюсти и место прикрепления жевательной мышцы к жевательной бугристости.
После этого рассекают капсулу железы и расслаивают ее паренхиму. При вскрытии
флегмон околоушно-жевательной области необходимо опасаться повреждения ветвей
лицевого нерва, ушно-височного нерва, наружной сонной артерии, поперечной артерии
лица и занижнечелюстной вены, располагающихся в толще околоушной железы.
Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса, флегмоны поджевательного пространства
Пути распространения инфекции. Щечная, подвисочная области, подкожная жировая
клетчатка околоушно-жевательной области.
Техника. При локализации гнойника под жевательной мышцей производят разрез,
окаймляющий угол нижней челюсти, отступив на 1,5 см книзу от края. Обнажают край
нижней челюсти с прикрепляющейся здесь подкожной мышцей, покрытой поверхностным
листком собственной фасции шеи, до появления в ране угла нижней челюсти и нижнего
отдела жевательной мышцы. В месте прикрепления жевательной мышцы отсекают
сухожилие и, отслоив мышцу от бугристости распатором, проникают в поджевательное
пространство, вскрывая гнойный очаг. Операцию заканчивают дренированием гнойника.
Вскрытие абсцесса подъязычного валика
Пути распространения инфекции. Поднижнечелюстное клетчаточное пространство,
клетчаточное пространство челюстно-язычного желобка, корня языка, подъязычное
пространство противоположной стороны.
Вскрытие абсцесса подъязычного валика: 1 – передняя язычная железа; 2 – подъязычная
железа; 3 – проток подчелюстной железы; 4 – устья подъязычной железы; 5 – подъязычная
складка.
Техника. Вскрытие абсцесса производят внутриротовым доступом. Разрез слизистой
оболочки в области дна полости рта производят в пределах воспалительного инфильтрата
в промежутке между подъязычной складкой и внутренней поверхностью тела нижней
челюсти ближе к последней. Операцию заканчивают дренированием гнойной раны.
Вскрытие абсцесса челюстно-язычного желобка
Пути распространения инфекции. Клетчаточное пространство корня языка,
подъязычное, поднижнечелюстное и крыловидно-нижнечелюстное клетчаточные
пространства.
Вскрытие флегмоны челюстно-язычного желобка: 1 – передняя язычная железа; 2 –
подъязычная железа; 3 – проток поднижнечелюстной железы; 4 – устья
подъязычной железы; 5 – подъязычная складка.
Техника. Вскрытие флегмоны челюстно-язычного желобка проводят внутриротовым
разрезом слизистой оболочки на уровне больших коренных зубов соответственно
протяженности воспалительного инфильтрата в промежутке между боковой поверхностью
корня языка и внутренней поверхностью тела нижней челюсти ближе к нижней челюсти.
Возможное осложнение – повреждение язычного нерва и артерии, проходящих в
клетчатке челюстно-язычного желобка. Операцию заканчивают дренированием челюстно-
язычного желобка.
Вскрытие абсцесса, флегмоны окологлоточного пространства
Пути распространения инфекции. Из передневерхнего отдела воспалительный
процесс может распространяться на вены лица и далее в яремные вены. В воспалительный
процесс вовлекаются передние и латеральные области шеи, в том числе влагалище
основного сосудисто-нервного пучка шеи, далее процесс распространяется по
периваскулярной клетчатке в область переднего средостения. Также из окологлоточного
пространства гной может распространяться в поднижнечелюстную, подъязычную и
околоушно-жевательную области. Прилегание крыловидного венозного сплетения к
окологлоточному пространству обусловливает ретроградное распространение гнойного
процесса на мозговые оболочки и головной мозг.
Техника. Абсцесс окологлоточного пространства вскрывают внутриротовым
разрезом слизистой оболочки медиальнее крыловидно-нижнечелюстной складки и
параллельно ей, длина его 1,5–2 см, глубина до 0,75 см. Тупым путем достигают гнойника
и опорожняют его. Для обеспечения эвакуации гноя более надежным считается
внеротовой поднижнечелюстной доступ вскрытия флегмоны окологлоточного
пространства. Проводят окаймляющий угол нижней челюсти разрез кожи и подкожной
жировой клетчатки длиной 4–5 см. Тупо отслаивают верхний край раны от подкожной
шейной мышцы и покрывающей ее поверхностной фасции шеи до обнажения нижнего
края нижней челюсти. При этом вместе с подкожной жировой клетчаткой смещается
вверх и краевая ветвь лицевого нерва. Пересекают подкожную мышцу шеи в месте
прикрепления ее к краю нижней челюсти. Отводят верхний полюс поднижнечелюстной
железы от края нижней челюсти вниз. Тупо вскрывают гнойник в окологлоточном
пространстве путем расслоения клетчатки вдоль внутренней поверхности медиальной
крыловидной мышцы и эвакуируют гной. Операцию заканчивают дренированием раны
окологлоточного пространства.
Первичная хирургическая обработка раны челюстно-лицевой
области
Экстренная помощь пострадавшим с повреждениями мягких тканей лица и шеи
направлена на остановку кровотечения, предупреждение асфиксии и шока. Выбор метода
обезболивания определяется общим состоянием больного и характером повреждения. При
обширных, глубоких, проникающих и сочетанных ранениях лица и шеи предпочтение
следует отдавать эндотрахеальному наркозу. При поверхностных ранениях может быть
применена местная анестезия. Под первичной хирургической обработкой раны понимают
оперативное вмешательство, заключающееся в рассечении раны, иссечении
нежизнеспособных тканей, удалении инородных тел, гемостазе, дренировании и закрытии
раны посредством наложения швов. Первичная хирургическая обработка считается
ранней, если она производится в первые 24 часа после ранения, отсроченной – от 24 до 48
часов (при условии предварительногот применения антибиотиков) о от и поздней, если
она проводится позднее 48 часов после ранения.
Первичная хирургическая обработка: хирургическая операция, направленная на
профилактику развития раневой инфекции, заключается в иссечение краев стенки и дна
раны, проводится в первые 24 часа после ранения.
Ранняя хирургическая обработка раны - производится в первые 24 часа после
ранения.
Первичная отсроченная хирургическая обработка раны - первичная
хирургическая обработка, проводимая на вторые сутки после ранения, т.е. через 24-48
часов при условии предварительного применения антибиотиков
Поздняя хирургическая обработка раны - проводится через 48 часов и более.
Особенности хирургической обработки ран челюстно - лицевой области :
должна быть проведена в полном объеме в наиболее ранние сроки;
края раны иссекать (освежать) нельзя, а следует удалять лишь нежизнеспособные
(некротизированные) ткани;
проникающие в полость рта раны необходимо изолировать от ротовой полости с
помощью наложения глухих швов на слизистую оболочку с последующим
послойным ее ушиванием (мышцы, кожа);
при ранении губ следует вначале сопоставить и сшить красную кайму (линию
Купидона), а затем зашить рану;
инородные тела, находящиеся в ране, подлежат обязательному удалению;
исключением являются только инородные тела, которые находятся в
труднодоступных местах (крыло - нѐбная ямка и др.), т.к. поиск их связан с
дополнительной травмой;
при ранении век или красной каймы губ, во избежание в дальнейшем натяжения по
линии швов, в некоторых случаях, кожу и слизистую оболочку необходимо
мобилизовать, чтобы предотвратить ретракцию (сокращение) тканей. Иногда
требуется провести перемещение встречных треугольных лоскутов;
при ранении паренхимы слюнных желез необходимо сшить капсулу железы, а
затем все последующие слои; при повреждении протока - сшить его или создать
ложный проток;
в случаях выраженного отека и широкого расхождения краев раны, для
предупреждения прорезования швов применяют П- образные швы (например: на
марлевых валиках, отступя 1,0-1,5 см от краев раны);
послеоперационное ведение ран чаще осуществляется открытым методом, т.е. без
наложения повязок на вторые и последующие дни лечения;
Порядок обработки раны челюстно-лицевой области:
1. Хирургическая обработка ран проводится после гигиенической обработки кожи
вокруг раны (антисептическими средствами).
2. Волосы вокруг раны, при необходимости, выбривают.
3. Рану вновь обрабатывают антисептическими препаратами для удаления
инородных тел и загрязнений.
4. Делают местную анестезию и гемостаз.
5. Иссекают нежизнеспособные ткани.
6. Рану ушивают послойно, при необходимости оставляют дренаж
7. Линию швов обрабатывают раствором йодопирона или бриллиантовой зелени.
8. Накладывают асептическую повязку.
9. Первую перевязку делают на следующие сутки после операции.
10. Рану желательно лечить без повязки (открытым способом). Только при
инфицировании ран или наличии гематом следует накладывать повязки
(обычную или давящую).
11. Для профилактики развитии воспалительного процесса в ране назначают
антибактериальную терапию, выполняют профилактику стобняка.
Вам также может понравиться
- Cheshuk Yu I ST-M 16-06Документ32 страницыCheshuk Yu I ST-M 16-06Spiritum VeritatisОценок пока нет
- Regio Fronto-Parieto-OccipitalaДокумент14 страницRegio Fronto-Parieto-OccipitalaДенис КравченкоОценок пока нет
- Regio Fronto-Parieto-OccipitalaДокумент14 страницRegio Fronto-Parieto-OccipitalaДенис КравченкоОценок пока нет
- окологлоточное пространствоДокумент19 страницокологлоточное пространствоSpiritum VeritatisОценок пока нет
- Лекция Топография мозгового черепаДокумент40 страницЛекция Топография мозгового черепаvijato2663Оценок пока нет
- ЖАНЫЛ ТОПАНДокумент13 страницЖАНЫЛ ТОПАНAisuluu KuttubekovaОценок пока нет
- CHLKH VCHДокумент48 страницCHLKH VCHHasan ZaylaaОценок пока нет
- TOPANДокумент73 страницыTOPANZero1Оценок пока нет
- LEKCIJA No2Документ43 страницыLEKCIJA No2Анна БелоусОценок пока нет
- Мозговой отделДокумент53 страницыМозговой отделДарьяОценок пока нет
- A I F VANDДокумент27 страницA I F VANDГеоргицОценок пока нет
- Фурункул, карбункул, абсцесс, флегмона PDFДокумент8 страницФурункул, карбункул, абсцесс, флегмона PDFДенис КовшОценок пока нет
- GolovaДокумент43 страницыGolovaYannochkaОценок пока нет
- Лекция 12 Родовой травматизм матери и плодаДокумент25 страницЛекция 12 Родовой травматизм матери и плодаAshley WillsОценок пока нет
- Снимок экрана 2023-10-08 в 18.17.20Документ113 страницСнимок экрана 2023-10-08 в 18.17.20lea215158Оценок пока нет
- Гнойные заболевания кистиДокумент14 страницГнойные заболевания кистиБушта КатеринаОценок пока нет
- Ответ 1:2 топкаДокумент69 страницОтвет 1:2 топкаlee charles NDONG EngouneОценок пока нет
- ГоловаДокумент53 страницыГоловаАнюта Делижан100% (1)
- резекция верхней челюстиДокумент2 страницырезекция верхней челюстиMeri SalakaiaОценок пока нет
- 5 AnatomiaДокумент13 страниц5 AnatomiaYannochkaОценок пока нет
- флегмон поднижнечелюстногоДокумент1 страницафлегмон поднижнечелюстногоPes QuarОценок пока нет
- Конечности Позвоночник ТопАнатДокумент98 страницКонечности Позвоночник ТопАнатbgulsezimmОценок пока нет
- OftlmДокумент46 страницOftlmKing LemurОценок пока нет
- 479027Документ50 страниц479027solomakhan44449Оценок пока нет
- Практические навыки по оториноларингологииДокумент74 страницыПрактические навыки по оториноларингологииДенис КовшОценок пока нет
- М.А.Шустер, В.О.Калина, Ф.И.Чумаков - Неотложная помощь в оториноларингологии (1988)Документ150 страницМ.А.Шустер, В.О.Калина, Ф.И.Чумаков - Неотложная помощь в оториноларингологии (1988)Franz CalumpitОценок пока нет
- Gasymov VandДокумент15 страницGasymov VandГеоргицОценок пока нет
- Zabolevaniya Legkih-1Документ46 страницZabolevaniya Legkih-1zheksenbay.togzhanОценок пока нет
- HaimoritaДокумент32 страницыHaimoritaАнна БешлягаОценок пока нет
- Хирургическая Анатомия Головы и Шеи (Парвиз Янфаза, Джозеф Б. Нэдол)Документ875 страницХирургическая Анатомия Головы и Шеи (Парвиз Янфаза, Джозеф Б. Нэдол)к кОценок пока нет
- Билет № 2 ДХДокумент6 страницБилет № 2 ДХAkmaral KasymzhanovaОценок пока нет
- МастоидитДокумент34 страницыМастоидитDenisОценок пока нет
- тема 5Документ4 страницытема 5Huslen MunkhtuyaОценок пока нет
- 41647Документ124 страницы41647Abai AbdyldaevОценок пока нет
- практикум 2 тДокумент112 страницпрактикум 2 тAndrey VaryvodaОценок пока нет
- 1detskie InfektsiiДокумент4 страницы1detskie InfektsiiOlya LupinovaОценок пока нет
- Мастопексия. Как достичь стабильных результатов. Новые подходыДокумент9 страницМастопексия. Как достичь стабильных результатов. Новые подходыaptosgeoОценок пока нет
- Лор в таблицеДокумент132 страницыЛор в таблицеughk tukbfОценок пока нет
- анатомия конечностей тест 1Документ40 страницанатомия конечностей тест 1Татьяна БогатоваОценок пока нет
- Неотложные состояния в оториноларингологииДокумент18 страницНеотложные состояния в оториноларингологииMeraxesОценок пока нет
- KukushkinaДокумент4 страницыKukushkinaKarpovych Step 2020Оценок пока нет
- Prez Dihatelnaya SistemaДокумент102 страницыPrez Dihatelnaya SistemaAlexОценок пока нет
- Zadachi TopkaДокумент28 страницZadachi Topkadzhabarikhelp322Оценок пока нет
- lor (копия)Документ74 страницыlor (копия)King LemurОценок пока нет
- Лекция 9Документ4 страницыЛекция 9lulu.lilovoОценок пока нет
- Воспалительные заболевания наружного и среднего ухаДокумент36 страницВоспалительные заболевания наружного и среднего ухаMeraxesОценок пока нет
- Deformatsia Naruzhnogo Nosa NovoeДокумент34 страницыDeformatsia Naruzhnogo Nosa Novoe77bymtcq79Оценок пока нет
- Gnoynye Zabolevania Kisti 8Документ75 страницGnoynye Zabolevania Kisti 8HieuHoangОценок пока нет
- Модуль 1Документ21 страницаМодуль 1Daniel SemukhinОценок пока нет
- некроз .Свищи.ПролежниДокумент50 страницнекроз .Свищи.Пролежниangelica1cОценок пока нет
- Реферат по анатомии. Блуждающий нерв в эволюцииДокумент16 страницРеферат по анатомии. Блуждающий нерв в эволюцииАнастасияОценок пока нет
- Lekciya 7 2020 Klinicheskie Formy Zakrytyh Mehanicheskih PovrejdeniiДокумент18 страницLekciya 7 2020 Klinicheskie Formy Zakrytyh Mehanicheskih Povrejdenii5jzyyc9nqmОценок пока нет
- Bulletin 2016 1 2763Документ3 страницыBulletin 2016 1 2763zarinkaisaevaОценок пока нет
- ODONTOGENNYI 774 SINUSIT Etiologia Patogenez Patologicheskaya AnatomiaДокумент11 страницODONTOGENNYI 774 SINUSIT Etiologia Patogenez Patologicheskaya AnatomiaГеоргицОценок пока нет
- Cópia de eДокумент19 страницCópia de eLetícia BoaventuraОценок пока нет
- Диф.Диагностика актиномикоза 410 СТОМ (копия)Документ20 страницДиф.Диагностика актиномикоза 410 СТОМ (копия)Айсулу ДаулетбекОценок пока нет
- Rak Polosti RtaДокумент70 страницRak Polosti RtaRoma PanaguțaОценок пока нет
- Metod Stomatologiya Xirurgicheskaya Stomatologiya Terapevticheskaya-003Документ40 страницMetod Stomatologiya Xirurgicheskaya Stomatologiya Terapevticheskaya-003armanОценок пока нет
- Рак кожиДокумент31 страницаРак кожиСауле АмриеваОценок пока нет
- Как снять очки за 10 занятий без операции (Kak snjat' ochki za 10 zanjatij bez operacii)От EverandКак снять очки за 10 занятий без операции (Kak snjat' ochki za 10 zanjatij bez operacii)Оценок пока нет