Академический Документы
Профессиональный Документы
Культура Документы
Наследственная Гемолитическая анемия
Загружено:
djesilina petkova0 оценок0% нашли этот документ полезным (0 голосов)
4 просмотров3 страницыАвторское право
© © All Rights Reserved
Доступные форматы
PDF, TXT или читайте онлайн в Scribd
Поделиться этим документом
Поделиться или встроить документ
Этот документ был вам полезен?
Это неприемлемый материал?
Пожаловаться на этот документАвторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате PDF, TXT или читайте онлайн в Scribd
0 оценок0% нашли этот документ полезным (0 голосов)
4 просмотров3 страницыНаследственная Гемолитическая анемия
Загружено:
djesilina petkovaАвторское право:
© All Rights Reserved
Доступные форматы
Скачайте в формате PDF, TXT или читайте онлайн в Scribd
Вы находитесь на странице: 1из 3
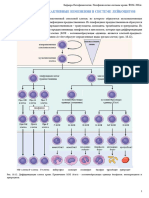
Наследственные гемолитические анемии в результате дисрегуляции строение
мембраны эритроцитов (мембранопатии)
Наследственная микросфероцитарная гемолитическая анемия или просто называют
«наследственным микросфероцитозом» или болезнью Минковского-Шоффара. Эти
авторы (Minkowsky, 1900; Chauffard, 1907) одними из первых более подробно описали
клинико-лабораторные аспекты наследственного микросфероцитоза. Заболевание
встречается часто, особенно в европейских странах, с частотой 1 случай на 5000 жителей.
Реже встречается в Японии и в африканских странах.
Этиология. Будучи наследственным заболеванием, микросфероцитоз передается в
большинстве случаев (75%) по аутосомно-доминантному типу. В остальных 25% случаев
путь передачи недоминантный, вероятно, рецессивный. В первую очередь он наследуется
от одного из родителей, независимо от пола. Гомозиготные формы пока не обнаружены.
Патогенез. У больных с наследственным микросфероцитозом изменена белковая
структура мембраны эритроцитов. Установлено, что изменения в мембране связаны с
уменьшением количества и нарушением регуляции спектриновой структуры, что
вызывает снижение функций эластичности, пластичности и селективной проницаемости
мембраны эритроцитов. В такие эритроциты проникает больше ионов Na и воды,
благодаря чему они приобретают сфероцитарную форму. Шаровидная форма и снижение
функции эластичности снижают способность эритроцитов деформироваться и
приспосабливаться к малому диаметру капилляров, что приводит к их травмированию. Он
особенно выражен при прохождении эритроцитов через очень узкие межпазуховые
промежутки (0,5 мкм) селезенки. Низкая концентрация глюкозы и холестерина в этих
пространствах способствует еще большему набуханию эритроцитов. Кислая среда
негативно действует на эритроциты в этом месте. Кроме того, в межсинусных
пространствах селезенки повышена гемоконцентрация, что приводит к более медленному
движению эритроцитов, более длительно страдающим от негативного влияния условий,
созданных в межсинусных пространствах. Подгоняемые кровообращением, через них
эритроциты теряют мембранную частицу и мельчают. Все описанное повторяется каждый
раз, когда эритроциты проходят межпазуховые пространства селезенки и каждый раз
теряют часть оболочки, уменьшаясь в размерах. После нескольких таких циркуляций
через эти пространства эритроциты захватываются и фагоцитируются селезеночными
макрофагами. В результате этих процессов селезенка увеличивается в размерах.
Следовательно, селезенка первично не поражается и не является причиной
гипердеструкции эритроцитов. Патологическими являются эритроциты, которые
разрушаются в селезенке с нормальной структурой, в связи с условиями, созданными в
межсинусовых пространствах для дефектных эритроцитов. Эритроциты, образующиеся из
эритрокариоцитов в костном мозге, попадают в периферическая кровь нормальных
размеров. Имея дефектные мембраны, они в дальнейшем становятся микросфероцитами, в
результате травмы в межсинусных пространствах селезенки, с разрывом каждой
эритроцитарной частицы при каждом прохождении через селезенку, становясь при этом
все мельче и мельче. Клиническая картина. Повышенная деструкция эритроцитов
клинически проявляется анемическим синдромом (головные боли, головокружение, шум в
ушах, сердцебиение, одышка при физической нагрузке, тахикардия) и синдромом
гемолиза (желтуха склер и кожных покровов, темная окраска мочи, непрямая
билирубинемия, уробилинурия до .).
Клиническая эволюция наследственного микросфероцитоза весьма разнообразна. В ряде
случаев заболевание не проявляется на протяжении всей жизни или проявляется поздно в
пожилом возрасте. Описаны клинические наблюдения при появлении первых симптомов в
60 лет и в более старшем возрасте. В других случаях наследственный микросфероцитоз
проявляется с первых месяцев жизни и протекает с очень выраженными клиническими
признаками. Вероятно, тяжесть клинического течения зависит от степени дефицита
спектрина и, следовательно, от степени повреждения мембраны эритроцитов. При
физикальном обследовании у больного отмечалась желтушность склер и кожных
покровов. Трофические язвы появляются на икрах у некоторых больных в результате
заболевания микроциркуляция крови. Если заболевание начинается в детском возрасте, то
в связи с гиперплазией костного мозга и повышенным использованием пластических
веществ для продукции эритроцитов нарушается костеобразование. Меняется
конфигурация черепа (башенный череп, седловидный нос, высокое твердое небо). Дети
остаются в росте (низкорослый рост, инфантилизм) по сравнению со здоровыми. Если
заболевание проявляется после периода роста, описанные изменения скелета отсутствуют.
Со стороны внутренних органов характерна спленомегалия. Остальные системы не
претерпевают существенных и специфических изменений. Периодически усиливается
гемолиз (гемолитические кризы), обычно под влиянием интеркуррентные инфекции,
после физических нагрузок, переутомления, стрессов. Заболевание может осложняться
мезентериальным тромбозом, пигментным холелитиазом, сопровождаясь
соответствующими клиническими признаками этих патологических состояний.
Лабораторные исследования. Наследственный микросфероцитоз характеризуется
лабораторными данными, которые выявляют во всех случаях гипергемолиза: анемия,
связанная с ретикулоцитозом, гиперплазия эритроидной ткани костного мозга, непрямая
билирубинемия, уробилинурия, снижение содержания гаптоглобина в сыворотке крови.
Содержание гемоглобина обычно составляет 80-100 г/л, а при гемолитических кризах
может снижаться до 40-50 г/л. Эритроциты нормохромные. Ретикулоцитоз колеблется от
80% до 250%, при гемолитических кризах он иногда увеличивается до 500%‰. Наиболее
специфическим лабораторным признаком является наличие микросфероцитоза на
кровяном мозке сангина (рис. 6 на табличке). Процент микросфероцитов колеблется в
пределах 20-25%, но может достигать и 90%. Поэтому диагноз наследственной
микросфероцитарной анемии устанавливают морфологически. Микросфероциты имеют
диаметр 5,5-6,5 мкм. Кривая Прайса-Джонса смещена влево. Следует отметить, что после
стадии ретикулоцитов эритроциты становятся микросфероцитами. Из-за этого при
гемолитических кризах, когда выражен ретикулоцитоз, диаметр эритроцитов может иметь
нормальные значения. Именно поэтому рекомендуется повторное определение диаметра
эритроцитов в период без гемолитического криза. Эритрокариоцитарные элементы в
костном мозге без морфо- конкретная логика. Наблюдается только увеличение
процентного содержания эритрокариоцитов. Осмотическая резистентность эритроцитов
низкая. В норме гемолиз эритроцитов в гипотоническом растворе NaCl начинается при
0,48% и является тотальным при 0,32%. При наследственном микросфероцитозе гемолиз
эритроцитов начинается при 0,6-0,7% NaCl и является тотальным при 0,4%. Но у части
больных осмотическая резистентность эритроцитов в норме. В этих случаях
осмотическую резистентность эритроцитов определяют после их инкубации в течение 24
часов в стерильных условиях. У здоровых людей после такой модификации
исследовательского теста осмотической резистентности эритроцитов явных изменений не
регистрируется, в то время как осмотическая резистентность эритроцитов у больных
наследственным микросфероцитозом после инкубации эритроцитов в течение 24 часов
существенно снижается. Но следует иметь в виду, что изменение осмотической
резистентности эритроцитов неспецифично. наследственный микросфероцитоз.
Количество лейкоцитов и тромбоцитов не изменяется. Во время гемолитических кризов
может наблюдаться умеренный лейкоцитоз. Положительный диагноз. Наличие
анемического и гемолитического синдромов, спленомегалии, обнаружение в мазке
периферической крови микросфероцитов со средним диаметром менее 7 мкм в количестве
более 20-25% позволяет установить диагноз микросфероцитоза. Дифференциальный
диагноз проводят с другими патологическими процессами, сопровождающимися
желтухой (механическая желтуха, паренхиматозная желтуха, билирубинопатия) и с
другими формами гемолитической анемии. Чтобы легче и точнее поставить
дифференциальный диагноз, он будет представлен после описания наиболее частых форм
гемолитических анемий.
Уход. Единственным эффективным методом лечения является спленэктомия. При
удалении селезенки эритроциты больше не проходят через наиболее узкие участки
(межпазуховые пространства) в кровоток, что создает для них лучшие условия
жизнедеятельности. Существенно увеличивается продолжительность жизни эритроцитов,
костный мозг восстанавливает количество разрушенных эритроцитов и тем самым
нормализует содержание гемоглобина с исчезновением признаков гемолиза. Больные
выздоравливают, хотя эритроциты по-прежнему остаются микросфероцитами. сангина
(рис. 6 на табличке).
Положительный диагноз. Наличие анемического и гемолитического синдромов,
спленомегалии, обнаружение в мазке периферической крови микросфероцитов со средним
диаметром менее 7 мкм в количестве более 20-25% позволяет установить диагноз
микросфероцитоза.
Дифференциальный диагноз проводят с другими патологическими процессами,
сопровождающимися желтухой (механическая желтуха, паренхиматозная желтуха,
билирубинопатия) и с другими формами гемолитической анемии. Чтобы легче и точнее
поставить дифференциальный диагноз, он будет представлен после описания наиболее
частых форм гемолитических анемий.
Уход. Единственным эффективным методом лечения является спленэктомия. При
удалении селезенки эритроциты больше не проходят через наиболее узкие участки
(межпазуховые пространства) в кровоток, что создает для них лучшие условия
жизнедеятельности. Существенно увеличивается продолжительность жизни эритроцитов,
костный мозг восстанавливает количество разрушенных эритроцитов и тем самым
нормализует содержание гемоглобина с исчезновением признаков гемолиза. Больные
выздоравливают, хотя эритроциты по-прежнему остаются микросфероцитами.
Спленэктомия имеет абсолютные показания, так как затянувшийся гемолиз часто
осложняется желчнокаменной болезнью, которая на определенном этапе потребует
экстренного оперативного вмешательства. Кроме того, больной останется без двух
органов: желчного протока и селезенки. Ни в коем случае не рекомендуется выполнять
холецистэктомию без спленэктомии. Перед операцией необходимо собрать информацию о
наличии камней в мочевом пузыре и в желчных путях для определения объема
оперативного вмешательства. Во время операции хирург должен тщательно искать
добавочные селезенки и удалять их. В противном случае гемолиз, вызванный добавочной
селезенкой, будет повторяться. Вы будете Палец тик, цитировать квадрат Может
Спленэктомию не проводят в случаях наличия абсолютных противопоказаний. Обычно не
проводится у больных со слабо выраженными клиническими формами. Также
рекомендуется воздержаться от спленэктомии у детей в возрасте до 5 лет в связи с
высокой частотой инфекционных осложнений, особенно пневмонии. эпоха Переливание
эритроцитарной массы применяют только по абсолютным показаниям, которые могут
возникать при тяжелых кризах гемолиза.
Прогноз благоприятный. Болезнь излечима.
Вам также может понравиться
- ЭргономикаДокумент39 страницЭргономикаdjesilina petkova100% (1)
- Исаков Ю.Ф. Детская хирургияДокумент628 страницИсаков Ю.Ф. Детская хирургияParfeni DumitruОценок пока нет
- Minkowsky ChauffardДокумент12 страницMinkowsky ChauffardЮлия ЯнчоглоОценок пока нет
- 56 лейкозыДокумент28 страниц56 лейкозыRahim OdinaevОценок пока нет
- Z QX9 WXLPZ 5 Z FS49 H Ro-VAДокумент28 страницZ QX9 WXLPZ 5 Z FS49 H Ro-VAGio GogidzeОценок пока нет
- патфиз1Документ24 страницыпатфиз1p.bgrvaОценок пока нет
- 878319Документ37 страниц878319astam.tekimanovОценок пока нет
- Metod M-L Leykozy Lab DiagnДокумент20 страницMetod M-L Leykozy Lab DiagnStanislavОценок пока нет
- 1 PBДокумент12 страниц1 PBДмитрий ВоробьевОценок пока нет
- 1 модульДокумент12 страниц1 модультатьянаОценок пока нет
- Патофизиология Системы Крови Рура МДокумент25 страницПатофизиология Системы Крови Рура МMasha RuraОценок пока нет
- Microangiopathic Anemia. Message 1: V. A. Kuvshinnikov, S. G. ShenezДокумент10 страницMicroangiopathic Anemia. Message 1: V. A. Kuvshinnikov, S. G. ShenezCrissty Del Carmen HubencuОценок пока нет
- Lectii HEMATOLOGIE PDFДокумент77 страницLectii HEMATOLOGIE PDFMadan IanaОценок пока нет
- Патофизиологические аспектыДокумент100 страницПатофизиологические аспектыИнна ЯнченкоОценок пока нет
- Злокачественные опухолиДокумент28 страницЗлокачественные опухолиYura VoliakОценок пока нет
- ВСТРЕЧАЕМОСТЬ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК И ЕЕ СТРУКТУРА У БОЛЬНЫХ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙДокумент7 страницВСТРЕЧАЕМОСТЬ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК И ЕЕ СТРУКТУРА У БОЛЬНЫХ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙCentral Asian StudiesОценок пока нет
- 02 23 Первичный нефротический синдром redДокумент25 страниц02 23 Первичный нефротический синдром redВладимир НайдаОценок пока нет
- Bolezni PochekДокумент3 страницыBolezni PochekМиленаОценок пока нет
- Лейкозы. Одинец Ю.В.Документ32 страницыЛейкозы. Одинец Ю.В.Mariya TsybulnykОценок пока нет
- Анемии ЖДА 2Документ54 страницыАнемии ЖДА 2Bbem ooОценок пока нет
- UntitledДокумент146 страницUntitledЛена ПулукчуОценок пока нет
- 2anemiya Rus 2016Документ86 страниц2anemiya Rus 2016TataroiElenaОценок пока нет
- Доклад клинич. проявл. саркоидоза (629гр) (Портилья К., Эспиноса Д.)Документ29 страницДоклад клинич. проявл. саркоидоза (629гр) (Портилья К., Эспиноса Д.)FIRE YAHWEHОценок пока нет
- ПАТФИЗ ЭКЗАМЕНДокумент121 страницаПАТФИЗ ЭКЗАМЕНjuliakadymova.kzОценок пока нет
- Календар тематик режа давт.педДокумент16 страницКалендар тематик режа давт.педDauitbay KhoshmuratovОценок пока нет
- ПФ лейкозовДокумент47 страницПФ лейкозовIslom BekchanovОценок пока нет
- Diagnostic Difficulties and Features of Endovideosurgical Treatment of A Patient With Mucocele of The AppendixДокумент6 страницDiagnostic Difficulties and Features of Endovideosurgical Treatment of A Patient With Mucocele of The AppendixСергей СадовниковОценок пока нет
- Gemoliticheskie Anemii PDFДокумент6 страницGemoliticheskie Anemii PDFKosta TomovskiОценок пока нет
- Апластическая анемияДокумент17 страницАпластическая анемияРафикОценок пока нет
- основы гематологияДокумент91 страницаосновы гематологияDawran JanОценок пока нет
- 315634Документ77 страниц315634Ростислав Іванович ДемченкоОценок пока нет
- 1-1 Рекомендации миелодиспластических синдромовДокумент60 страниц1-1 Рекомендации миелодиспластических синдромовOlgaОценок пока нет
- RBC GM Ru 2024Документ15 страницRBC GM Ru 2024kabulkabulovich5Оценок пока нет
- 3 Nekroz I ApoptozДокумент62 страницы3 Nekroz I Apoptozdavletbaeva03Оценок пока нет
- 24Документ154 страницы24Mukhayo MakhamedovaОценок пока нет
- Опухоли Головного Мозга и Крови -Документ56 страницОпухоли Головного Мозга и Крови -fairyxsaiiОценок пока нет
- GematologiaДокумент21 страницаGematologiatatianaОценок пока нет
- Гемолитические АнемииДокумент25 страницГемолитические Анемииdjesilina petkovaОценок пока нет
- UntitledДокумент2 страницыUntitledСветлана ГородкоОценок пока нет
- статья АмелобластомыДокумент9 страницстатья АмелобластомыAymane El KandoussiОценок пока нет
- Patologia Sistemy GemostazaДокумент39 страницPatologia Sistemy Gemostazavlad1nn999Оценок пока нет
- Болезнь ШегренаДокумент18 страницБолезнь ШегренаRuslanОценок пока нет
- VoprosyДокумент69 страницVoprosyИванОценок пока нет
- Атлас по микроДокумент45 страницАтлас по микроsinicaptica20Оценок пока нет
- Gematologia DistДокумент27 страницGematologia DistGulchinОценок пока нет
- Gematologia - DistДокумент27 страницGematologia - DistGulchinОценок пока нет
- Занятие 10. Синдромы при заболеваниях органов кроветворенияДокумент39 страницЗанятие 10. Синдромы при заболеваниях органов кроветворенияangelica1cОценок пока нет
- Лекция № 2Документ23 страницыЛекция № 2KateОценок пока нет
- НефрОтический и НефрИтический синдромы. Ключевые отличия. ПатофизиологияДокумент1 страницаНефрОтический и НефрИтический синдромы. Ключевые отличия. Патофизиологияpwzgs9c6qjОценок пока нет
- WBC GM Ru 2024Документ14 страницWBC GM Ru 2024kabulkabulovich5Оценок пока нет
- шпора на анализыДокумент8 страницшпора на анализыДарья ЧистюхинаОценок пока нет
- Григорук О. Г. Цитологическая дифференциальная диагностика плевральных выпотовДокумент39 страницГригорук О. Г. Цитологическая дифференциальная диагностика плевральных выпотовБегимбек ОмуровОценок пока нет
- ГЕМОСТАЗДокумент100 страницГЕМОСТАЗАнна АржановаОценок пока нет
- ГинекологияДокумент5 страницГинекологияzumrudОценок пока нет
- Анемии у детей - руководство для врачей - А. В. Папаян, Л. Ю. ЖуковаДокумент366 страницАнемии у детей - руководство для врачей - А. В. Папаян, Л. Ю. ЖуковаgserbulОценок пока нет
- 49630Документ26 страниц49630Элёрбек АбдусаломовОценок пока нет
- Педиатрия12. Анатомія кровіДокумент20 страницПедиатрия12. Анатомія кровіhelp.daria.shevchenkoОценок пока нет
- Patfiziologia Pochek11-12Документ26 страницPatfiziologia Pochek11-12Даниил ОльшаковОценок пока нет
- AiG 5 Kurs Den 7 8 SHM VulvaДокумент41 страницаAiG 5 Kurs Den 7 8 SHM VulvaDaniilОценок пока нет
- лекция 3 ДистрофииДокумент57 страницлекция 3 ДистрофииЕкатерина ГоловашкинаОценок пока нет
- Тема 20. Робочий зошит. КровДокумент11 страницТема 20. Робочий зошит. КровjasontopjabkaОценок пока нет
- 302892Документ60 страниц302892djesilina petkovaОценок пока нет
- ЗемледелиеДокумент49 страницЗемледелиеdjesilina petkovaОценок пока нет
- Individ Plan Agronomy 4 KursДокумент1 страницаIndivid Plan Agronomy 4 Kursdjesilina petkovaОценок пока нет
- c3976562-5e0c-425a-864d-221303e3f7c4 (4)Документ35 страницc3976562-5e0c-425a-864d-221303e3f7c4 (4)djesilina petkovaОценок пока нет
- Презентация заболевания кожиДокумент12 страницПрезентация заболевания кожиViktoriiaОценок пока нет
- Kolumbiyskaya Shkala Seryoznosti Suitsidalnykh NamereniyДокумент8 страницKolumbiyskaya Shkala Seryoznosti Suitsidalnykh NamereniythoquuedmОценок пока нет
- ReqwertyuДокумент3 страницыReqwertyuСаша ЕгороваОценок пока нет
- Бирюзовый Сердце Векторный Медицинский БрошюраДокумент2 страницыБирюзовый Сердце Векторный Медицинский БрошюраКаролина КравченкоОценок пока нет
- ProgeriaДокумент12 страницProgeriatsalkovichegorОценок пока нет